Лечение плечевого сустава
Содержание:
- Диагноз вывиха акромиального конца ключицы
- Диагностика переломов ключицы
- Механизм
- С какими показаниями обращаться
- Подготовка, диагностика
- Виды парапротезной инфекции
- Инфекции протезированного сустава
- Симптомы
- Лечение вывиха акромиального конца ключицы
- Что такое инфекция в области хирургического вмешательства
- Что это такое?
- Как лечат перелом ключицы
- Первая помощь при переломе ключицы
- Строение и функции ключицы
- Методы наложения швов и виды используемых материалов
- Лечение
- Оказание первой помощи
- 2.Классификация воспалений реберной кости
- Сроки заживления хирургических швов
- Примеры результатов лечения и реабилитации несросшегося перелома.
Диагноз вывиха акромиального конца ключицы
Диагноз вывиха акромиального конца ключицы иногда очень прост и все очевидно при осмотре, а иногда приходится решать целую головоломку. Наиболее оптимальным и распространенным способом диагностики является рентгенография. Стоит сказать, что, как не бывает одинаковых людей, так и не бывает одинаковых ключиц. Чаще всего причиной ложного диагноза индивидуальные особенности акромиально-ключичного сустава.
Поэтому целесообразно выполнять рентгенограмму не одного плеча, а двух сразу – что позволит оценить нормальное строение противоположной ключицы.
В сомнительных случаях иногда выполняют функциональную рентгенографию – в руку берут груз, который оттягивает ее вниз и вывих становится более очевидным.
Диагностика переломов ключицы
Диагностика переломов ключицы, а так же вывихов ее концов в большинстве случаев достаточна проста и основывается на клиническом (осмотр, сравнительная оценка, измерение, пальпация и т.д.) и рентгенологическом обследовании больного с учетом предъявляемых жалоб пациента и анамнеза.
Как правило, пострадавшего осматривает врач-травматолог. Уже при виде больного можно заподозрить перелом ключицы по характерной позе больного — больной поддерживает приведенную к туловищу руку на поврежденной стороне. При осмотре больного с перелом тела ключицы в зависимости от смещения часто можно выявить деформацию в проекции ключицы, отек мягких тканей надплечья, подкожное кровоизлияние.
Если имеет место наличие раны с выстоящими в нее (рану) отломками, говорят об открытом переломе ключицы. При ощупывании (пальпации) ключицы врач может выявить наиболее болезненную точку, а так же выявить зону патологической подвижности — т.е. место собственно перелома. В ходе клинического обследования можно достаточно точно поставить диагноз перелом ключицы.
Подтверждается диагноз перелома ключицы, как правило, рентгенологически при выполнении рентгенограмм в стандартных укладках. В некоторых сложно-дифференцируемых случаях проводится рентген компьютерная томография (КТ) иногда при необходимости магнитно-резонансная томография (МРТ).
Механизм
Расположение ключиц
Переломы ключицы обычно называют переломом ключицы и обычно возникают в результате травмы или травмы. Самый распространенный тип перелома возникает, когда человек горизонтально падает на плечо или с вытянутой рукой. Прямое попадание в ключицу также может стать причиной перелома. В большинстве случаев прямое попадание происходит с боковой стороны к медиальной стороне кости. Мышцы, участвующие в переломах ключицы, включают дельтовидную , трапециевидную , подключичную , грудинно-ключично-сосцевидную , грудинно-подъязычную и большую грудные мышцы. Вовлеченные связки включают конусовидную связку и трапециевидную связку . Инциденты, которые могут привести к перелому ключицы, включают автомобильные аварии, аварии на велосипеде (особенно часто встречаются при катании на горных велосипедах), горизонтальные падения на плечевой сустав или контактные виды спорта, такие как футбол , регби , метание или борьба .
Чаще всего он ломается в средней трети своей длины, что является его самым слабым местом. Латеральный фрагмент сдавливается весом руки и тянется кнутри и вперед сильными приводящими мышцами плечевого сустава, особенно большой грудной мышцей . Часть ключицы около центра тела наклонена вверх грудинно-ключично-сосцевидной мышцей . Особенно предрасположены к нему дети и младенцы. У новорожденных после тяжелых родов часто возникают переломы ключицы.
После перелома ключицы грудинно-ключично-сосцевидная мышца приподнимает медиальный фрагмент кости. Трапециевидная мышца не в состоянии задержать дистальный фрагмент вследствие веса верхней конечности, таким образом , плечо свисает. Приводящие мышцы руки, такие как большая грудная мышца, могут тянуть дистальный фрагмент медиально, в результате чего костные фрагменты перекрывают друг друга.
Анатомия
Иллюстрация, показывающая перелом ключицы
Ключица — это кость, которая соединяет туловище с рукой, и расположена непосредственно над первым ребром . Ключицы расположены по бокам передней, верхней части груди. Ключица состоит из медиального конца, стержня и бокового конца. Медиальный конец соединяется с рукоятью грудины и дает прикрепления к фиброзной капсуле грудино-ключичного сустава , суставному диску и межключичной связке . Боковой конец соединяется в акромиона части лопатку , которая упоминается как акромиально — ключичного сустава . Ключица образует небольшую S-образную кривую, где она изгибается от грудинного конца латерально и кпереди почти на половину своей длины, а затем образует заднюю дугу к акромиону лопатки.
С какими показаниями обращаться
Существуют абсолютные и относительные показания к устранению фиксирующих конструкций. Абсолютными являются:
- плановое удаление фиксаторов после полного и правильного сращения кости;
- инфицирование области перелома – в этих случаях конструкция удаляется, поскольку она будет лишь мешать в борьбе с инфекцией и не даст ране быстро зажить;
- индивидуальная непереносимость любого компонента сплава, из которого изготовлены фиксирующие элементы;
- расшатывание конструкции или поломка элемента;
- нестабильное фиксирование кости с формированием ложного сустава;
- фиксирующий элемент является причиной осложнения или развития сопутствующей болезни;
- в области перелома требуется хирургическое вмешательство, а металлоконструкция этому мешает;
- фиксатор мешает нормальному росту кости (у детей и подростков);
- металлоконструкция может стать причиной травмы, поскольку жизнь пациента связана с высокой подвижностью (спортсмен, каскадер, артист цирка и т.д.);
- сомнительное качество имплантатов.
К относительным показаниям для проведения такой манипуляции, как удаление фиксирующих спиц и других конструкций, относят психологический и физический дискомфорт, вызванный металлоконструкцией.
Фиксирующие элементы не удаляют пожилым, ослабленным пациентам, особенно страдающим различными хроническими патологиями (гипертония, сахарный диабет, ИБС и т. д.). Нельзя извлекать конструкции в области таза, на передней стороне позвоночника и в области плечевого сустава, если при установке фиксатора был выделен лучевой нерв. При наличии гнойничковых высыпаний или воспалительных процессов на коже в области перелома операция выполняется только после предварительно проведенного лечения.
Подготовка, диагностика
Перед операцией необходимо будет пройти комплексное обследование, целью которого является выявление противопоказаний к процедуре и проверка общего состояния здоровья. Обследование включает:

- осмотр травматолога-ортопеда;
- рентгенография области перелома в разных проекциях;
- анализы крови (общий, биохимический, на госпитальные инфекции, свертываемость, группу крови и резус-фактор), мочи;
- электрокардиограмма;
- флюорография;
- консультация анестезиолога.
В некоторых случаях, могут потребоваться дополнительные исследования. За неделю до вмешательства необходимо отказаться от алкоголя и ограничить курение. В день операции не есть, не пить и не жевать жвачки.
Виды парапротезной инфекции
В ортопедии и травматологии используют несколько классификаций ИОХВ. Систематизация и отнесение инфекции к конкретному виду помогает врачам оценить тяжесть состояния пациента. Классификация Coventry-Fitzgerald-Tsukayama самая распространенная.
Таблица 1. Типы глубокой парапротезной инфекции по Coventry-Fitzgerald-Tsukayama.
| Тип | Время развития | Тактика лечения | |
| I | Острая послеоперационная | 1-й месяц | Ревизия послеоперационной раны, удаление некротизированных тканей, при необходимости – замена некоторых частей эндопротеза при сохранении его основных компонентов. |
| II | Поздняя хроническая | От 1 месяца до 1 года | Обязательное ревизионное эндопротезирование. |
| III | Острая гематогенная | После 1 года | Вполне оправданной является попытка сохранить установленный протез. |
| IV | Положительные интраоперационные культуры | Бессимптомная бактериальная колонизация поверхности импланта | Консервативное лечение, заключающееся в парентеральной антибиотикотерапии на протяжении 6 недель. |
В классификации, созданной Новосибирским НИИТО, ИОХВ делят на ранние острые, поздние острые и хронические. Первые развиваются на протяжении трех месяцев после эндопротезирования, вторые – на 3-12 месяце, третьи – после 1 года. Инфекционные осложнения могут протекать в латентной, свищевой, флегмоноподобной или атипичной форме.
По распространенности инфекции бывают эпифасциальными (поверхностными) и субфасциальными (глубокими). Могут сопровождаться тотальной, бедренной или тибиальной нестабильностью.
Инфекции протезированного сустава
При патологии воспаление распространяется на полости и оболочки прооперированного сустава, остатки синовиальной оболочки, кости в месте фиксации эндопротеза и прилегающие мягкие ткани. Причиной осложнения является колонизация поверхностей сустава патогенной микрофлорой. Бактерии могут попадать из внешней среды или заноситься гематогенным путем.
Так выглядит инфекция на рентгене.
Инфекции протезированного сустава самое грозное осложнение среди всех ИОХВ. Они не поддаются консервативной терапии, поэтому лечить их приходится хирургическим путем. Врачи заменяют эндопротез, однако иногда им все же удается сохранить его.
Существует три метода лечения инфекций протезированного сустава: ревизия раны без удаления импланта, ревизионное одноэтапное и двухэтапное эндопротезировение. Выбор методики зависит от состояния пациента, время манифестации инфекции, стабильности компонентов протеза и характера патогенной микрофлоры.
Симптомы
Развитие болезни Паркинсона напрямую связано с недостатком дофамина – это один из нейромедиаторов, которые обеспечивают передачу сигналов в межнейронных связях. То есть проводимость нервных волокон.
Недостаток дофамина приводит к тому, что сигналы в межнейронных связях «зависают», скорость их передачи резко снижается, это приводит к нарушению двигательных функций и умственных способностей.
Вот почему болезнь Паркинсона всегда сопровождается одновременно двигательными и умственными нарушениями.
Первые признаки заболевания редко служат поводом для беспокойства – это скованность движений в правой половине тела, подергивание (дрожание) рук, жирность кожи, волос, частые депрессивные состояния, запоры.
Со временем возникает выраженный тремор – дрожание руки, ноги, а затем головы, непроизвольные движения пальцами.
На ранней стадии тремор охватывает только одну руку (ногу), а затем распространяется на вторую. Дрожание всегда начинается с конечности, тремор головы присоединяется с развитием заболевания.
Движения человека становятся замедленными, походка шаркающей. Он передвигается мелкими шажками, прежде чем развернуться, топчется на месте.
Спина сгибается дугой, голова опускается, руки и ноги подогнуты, формируется характерная сутулость — «поза просителя».
Мимика все больше обедняется. Лицо становится неподвижным, лишается выражений. Возникает впечатление, что человек ни на что не реагирует.
Мышцы становятся все менее подвижными, ригидными, человеку становится трудно совершать движения, их объем все больше ограничивается. Он не может застегнуть пуговицы, завязать шнурки, побриться, почистить зубы и со временем полностью утрачивает способность обслуживать себя в быту.
Изменяется речь – она становится неразборчивой, тихой, монотонной.
Со временем клиническая картина дополняется все новыми симптомами:
- развивается слабоумие,
- наступает импотенция,
- учащается мочеиспускание,
- нарушается глотание,
- кожа становится сухой,
- повышается потоотделение,
- ухудшается обоняние,
- нарушается сон,
- снижается артериальное давление,
- усиливается слюноотделение.
Формы заболевания
Формы болезни Паркинсона определяются в зависимости от того, какой из симптомов наиболее выражен.
1. Дрожательная форма – преобладает дрожь (тремор) в руке, ноге или обеих руках, ногах, голове, причем наиболее выражен тремор в покое. При движениях он может ослабевать или даже исчезать.
2. Ригидная форма – характеризуется скованностью в мышцах, особенно при начале движений, ограниченной подвижностью.
3. Акинетическая форма – характеризуется замедленностью движений, обеднением или полным отсутствием мимики.
Наряду с этими тремя основными формами различают смешанные – ригидно-дрожательную, дрожательно-ригидную, акинетико-ригидную, др.
Лечение вывиха акромиального конца ключицы
Оптимальный способ лечения зависит от типа вывиха. Раньше в подавляющем большинстве случаев применяли консервативное лечение, то есть не оперировали. Суть такого лечения сводилась к тому, что на несколько недель пациента заковывали в громоздкие и тяжелые устройства, которые вправляли и удерживали ключицу в нужном положении.
Сейчас консервативное лечение показано при неполных вывихах (подвывихах), т.е. при 1 или 2 типе вывиха по Роквуд. При этом достаточно легкой, эстетичной и удобной слинг-повязки, которую носят в течение 3-5 недель в зависимости от варианта повреждения капсулы акромиально-ключичного сустава. Далее выполняют контрольную рентгенографию и принимают решение о реабилитации – повязку снимают и приступают к физическим упражнениям.
В первые сутки после травмы прикладывают холод, который уменьшает отек и боль. Обездвиживание слинг-повязкой само по себе значительно снизит боль, но если она останется – не нужно терпеть, сообщите об этом врачу и он назначит обезболивающие препараты.
Впоследствии, по решению врача, слинг-повязка может быть заменена на тейп, который позволяет пользоваться рукой, но удерживает ключицу. Тейп-повязка должна накладываться только специалистом. При повреждениях I типа тейп-повязка может использоваться с самого начала.
Что такое инфекция в области хирургического вмешательства
ИОХВ – это острое или хроническое воспаление, развивающееся в месте разреза или в области, которая подвергалась ятрогенному воздействию в ходе хирургического вмешательства. В 67% случаев инфекция затрагивает только зону операционного разреза, в 33% – распространяется на имплантированный сустав.
Факторы развития ИОХВ:
- длительность операции более 3 часов;
- технические трудности во время хирургического вмешательства;
- интраоперационная кровопотеря более 1 литра;
- нестабильность установленного эндопротеза;
- использование дополнительных синтетических и биологических материалов в ходе операции;
- наличие тяжелых хронических заболеваний.
Воспалительные процессы, которые не распространяются на прооперированный сустав, можно победить без ревизионного эндопротезирования. Если же инфекция затрагивает костную ткань, компоненты эндопротеза, остатки суставной капсулы или другие части коленного или тазобедренного сустава – лечить ее будет крайне тяжело. В этом случае больному скорее всего потребуется повторное эндопротезирование.
Существует ряд факторов, которые отягощают состояние пациента, замедляют выздоровление и ухудшают прогноз: снижение иммунитета, перенесенные операции, частое лечение антибиотиками. Стойкость обнаруженной микрофлоры к антибактериальным средствам, плохое кровообращение в области сустава, массивные гнойные очаги тоже осложняют терапию.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика. Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены. Узнать подробнее
Что это такое?
Полимерный гипс — это совсем не гипс. Это повязка из пластика, которая накладывается на руку или на ногу для фиксации. Такое ортопедическое изделие часто выглядит как полимерные бинты. Несмотря на небольшую толщину и маленький вес, повязка прочная.
Применение циркулярной пластиковой повязки рекомендовано для закрытых переломов конечностей. Другие типы полимерного гипса могут быть использованы при заживлении самых разных переломов: лодыжки, пальцев. Помогут и при травмах плеча, стопы, кисти
Главное преимущество с медицинской точки зрения заключается в сохранении гибкости — это особенно важно для восстановления функций поврежденной конечности
Наложение большой циркулярной пластиковой повязки — 4 000 руб.
Наложение малой циркулярной пластиковой повязки — 3 000 руб.
Снятие циркулярной пластиковой повязки — 3 000 руб.
15 — 20 минут
(продолжительность процедуры)
амбулаторно
Как лечат перелом ключицы
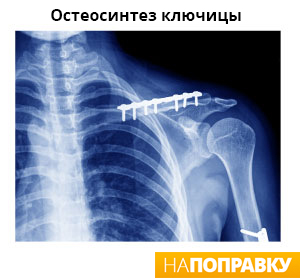 В большинстве случаев перелом ключицы оставляют срастаться естественным образом, используя простую треугольную повязку, чтобы поддержать руку и зафиксировать кости в их нормальном положении. Повязка обычно накладывается в больнице, после того, как рентген подтвердил, что ключица сломана. Вам назначат обезболивающее, чтобы уменьшить боль.
В большинстве случаев перелом ключицы оставляют срастаться естественным образом, используя простую треугольную повязку, чтобы поддержать руку и зафиксировать кости в их нормальном положении. Повязка обычно накладывается в больнице, после того, как рентген подтвердил, что ключица сломана. Вам назначат обезболивающее, чтобы уменьшить боль.
Хирургическая операция под общим наркозом требуется только при тяжелой травме (например, когда кость прорвала кожные покровы), или если кости были не в состоянии принять нормальное положение и значительно смещены. Для восстановления ключицы используется много различных методов, но самый распространённый метод — фиксация сломанной кости пластиной и винтами.
Если вам для восстановления сломанной ключицы потребуется хирургическая операция, попросите хирурга объяснить, какой метод он будет использовать, каковы преимущества и недостатки этого метода.
Вам, возможно, потребуется остаться в больнице на ночь, в зависимости от тяжести полученной травмы. Прежде чем вы будете выписаны, вы, возможно, попадете на прием к физиотерапевту, который может показать вам несколько плавных упражнений для тренировки руки и плеча, чтобы вы могли выполнять их дома, не снимая повязки. Они помогут уменьшить ограничение подвижности, частично снизить боль и укрепить мышцы вашего плеча.
В период восстановления после перелома ключицы вам или вашему ребенку могут пригодиться следующие советы:
- Используйте дополнительные подушки ночью, чтобы занять более вертикальное положение, в котором вам будет комфортнее спать.
- Используйте холодные компрессы и обезболивающее, если боль и воспаление продолжают вас беспокоить при нахождении вашей руки в повязке.
- Пытайтесь регулярно двигать локтем, рукой и пальцами, приступив к этому сразу же, как только это не будет вызывать у вас дискомфорт.
- Когда вы посчитаете, что перелом начал заживать, постарайтесь снимать перевязь на короткие промежутки времени, если это не будет слишком болезненным.
- Избегайте контактных видов спорта в течение, по крайней мере, 10-12 недель после травмы. Ваш врач скажет вам, когда вы сможете возвратиться к работе и возобновить нормальную жизнедеятельность.
Вероятно, вам назначат повторный приём примерно через неделю, чтобы проверить, что ключица срастается правильно. Обратитесь к врачу, если у вас появятся какие-либо проблемы до этого приема.
Первая помощь при переломе ключицы
От правильно оказанной первой помощи зависит дальнейшее лечение и восстановление. Поэтому в первую очередь необходимо правильно иммобилизировать конечность, чтобы предупредить движение фрагментов кости и травмирование сосудов, нервов и внутренних органов (легких).
Доврачебная помощь заключается в следующем:
- Прежде всего пострадавшему вводят обезболивающий препарат.
- В подмышечную область вкладывают маленький валик.
- Руку аккуратно сгибают в локте и фиксируют к туловищу от плеча до кисти.
- Плечо должно находиться параллельно полу.
- Повязку крепят на кисти, а саму кисть просовывают в нее.
В быту не всегда может оказаться бинтовая повязка, поэтому ее надо соорудить из подручных средств. В этом качестве могут выступать шарфы, простыни, полотенца, рубашки. Необходимо зафиксировать все предплечье. Такого рода повязку называют косынкой. Основа косынки должна быть достаточно широкой, чтобы предотвратить смещение фрагментов кости.
Полная обездвиженность необходима для того, чтобы вся конечность была расслабленной, а фрагменты костей оказывали меньшее давление и не повредили мягкие ткани, сосуды и нервы. В таком положении болевые ощущения снижаются.
Как самостоятельно соорудить косынку из подручных средств? Например, если у вас есть полотенце, шарф или рубашка, то необходимо из шарфа соорудить жгут, который нужно протянуть за плечи. Между лопатками соединить полученные петли, при этом плечи нужно отвести назад. Таким образом получают мягкие кольца Дельбе. Конструкция должна соответствовать важным критериям — жесткости и прочности.
Что противопоказано делать при оказании первой помощи:
- нельзя трогать место травмы и тем более впрямлять самостоятельно костные отломки;
- транспортировать пострадавшего в положении лежа или стоя, можно только полусидя или сидя;
- тянуть пострадавшего за руки, также он не должен наклоняться вперед;
- не пытаться распрямлять поврежденную руку;
- фиксировать конечность тонкой лентой или шнурком.
Помните! Неправильная медицинская помощь может усугубить ситуацию и усложнить лечение.
Строение и функции ключицы
Ключица представляет собой изогнутую трубчатую кость. Она имеет S образную форму в виде изогнутого ключа. Именно по этой причине она носит такое название. Если пуститься немного в размышление, то слово ключица происходит от слова ключ, что вызывает аналогии со словом запирать. Таким образом, можно сказать, что ключица «запирает» или защищает жизненно важные органы верхней части туловища.
Ключица состоит из трех костей:
- стернальный конец — участок, который крепится к лопатке;
- акромиальный конец — крепится к грудине;
- тело — представляет собой среднюю часть ключицы.
Ключицу легко найти и прощупать. Она располагается над первым ребром грудины.
Ее функции:
- благодаря ей рука движется в широкий диапазоне, то есть она является базисом, где подвешивается в свободном состоянии лопатка и верхняя конечность;
- предохраняет от повреждений шейно — подмышечный канал, через который проходят важные элементы;
- транслирует нервные импульсы от верхней конечности к осевому скелету.
Однако, будучи длиной костью, ключица не содержит костного мозга, как другие трубчатые кости.
Методы наложения швов и виды используемых материалов
Правильно наложенные швы отличаются аккуратностью и гладкостью. Медицинский шов должен скользить и не травмировать поврежденные ткани дополнительно. Значимыми критериями качества также являются:
-
растяжимость;
-
эластичность;
-
прочность;
-
способность выдерживать нагрузки, не сдавливая ткани;
-
биосовместимость и инертность (шовный материал не должен вступать в химическую реакцию с тканями).
Кроме того, материал не должен активно впитывать влагу и разбухать. Рассасываемые материалы должны иметь срок рассасывания, близкий к сроку заживления, который зависит от множества факторов.
Выбор нитей для швов врач осуществляет в зависимости от поставленных задач. Современная индустрия предлагает более 30 видов, среди которых рассасывающиеся и нерассасывающиеся, синтетические и природные, плетеные, крученные, однослойные и многослойные, а также различающиеся видами покрытий. Одни и те же свойства могут являться достоинствами и недостатками в разных случаях.
При этом требования к нитям в хирургии существенно отличаются от привычного представления о качестве людей, не знакомых с данной наукой. Так, гладкие нити не позволяют сформировать прочный, надежный узел. А высокоценимые в других сферах натуральные волокна несут в себе риск аллергической реакции и занесения инфекции.
Лечение
Прежде чем решить, как бороться с инфекцией, врачи тщательно обследуют пациента. Лишь установив диагноз и определив чувствительность патогенной микрофлоры к антибиотикам, они принимают окончательное решение.
Таблица 2. Методы лечения парапротезных инфекций:
| Метод | Показания | Результаты |
| Санация раны с сохранением эндопротеза | Проводится в том случае, когда ИОХВ возникла в первые 3 месяца после операции. Сохранить эндопротез можно лишь при отсутствии гнойных затеков и тяжелых сопутствующих заболеваний. При этом имплант должен быть стабильным, а микрофлора – высокочувствительной к антибиотикам. | Является наименее травматичным методом лечения. По разным данным, эффективность хирургической санации составляет 18-83%. |
| Ревизионное (повторное) эндопротезирование | Одномоментная или двухмоментная замена импланта выполняется в том случае, когда сохранить сустав не представляется возможным. Подобная ситуация наблюдается при нестабильности компонентов эндопротеза, позднем развитии инфекции, низкой чувствительности микрофлоры к антибиотикам, наличии тяжелых соматических заболеваний. | Позволяет полностью справиться с проблемой в 73-94% случаев. К сожалению, в ходе лечения больному приходится полностью менять установленный эндопротез. |
| Артродез с чрезкостным остеосинтезом | Глубокая рецидивирующая парапротезная инфекция, нечувствительная к антибиотикам микрофлора, наличие тяжелой сопутствующей патологии. | В 85% случаев позволяет устранить воспалительный процесс и восстановить опороспособность нижней конечности. |
| Экзартикуляция в тазобедренном суставе | Хроническое рецидивирующее воспаление, угрожающее жизни больного, или полная потеря функции нижней конечности. | Человек безвозвратно теряет ногу. Отсекают ее на уровне тазобедренного сустава. |
Оказание первой помощи
Повреждения, возникающие при подворачивании стопы, ошибочно называют растяжениями связок. Однако они не растягиваются, иначе в области голеностопа не возникали бы отеки, гематомы. При травмировании происходят частичные или полные разрывы связок. Растяжением называется нарушение целостности отдельных волокон, а функциональная активность голеностопа сохраняется.
При повреждении связки пострадавшему необходимо оказать первую помощь. На начальном этапе лечения исключаются любые нагрузки на голеностоп. Это поможет предупредить дальнейшее травмирование связочного аппарата, сухожилий мышц голеностопа. Чем еще можно помочь пострадавшему:
- холодные компрессы. Их применение позволяет предотвратить распространение отека и гематомы на здоровые ткани. А возникающее ощущение онемения облегчает боли различной интенсивности. Наложение компресса сразу после травмы сокращает продолжительность лечения. Для процедуры можно использовать кубики льда, замороженные куски мяса или пакет с овощной смесь. Их оборачивают тканью, прикладывают к голеностопу на 20-25 минут. Следующую экспозицию проводят только через 1-2 часа для профилактики обморожения;
- фиксирующие повязки. Для иммобилизации сустава можно воспользоваться эластичным бинтом. При накладывании повязки следует соблюдать умеренность. Тугое бинтование станет причиной онемения пальцев ноги, нарастания интенсивности отека. Эластичная повязка предупредит дальнейшие надрывы за счет ограничения движений;
- возвышенное положение. Поврежденная нога должна находиться в приподнятом положении. Ее можно положить на 1-2 подушки, а во время сидения — на табурет. Это поможет устранить боль в голеностопе и отечность околосуставных тканей.
При оказании первой помощи категорически запрещаются любые тепловые процедуры, включая нанесение согревающих мазей. Нельзя растирать голеностоп спиртом, водкой, принимать горячую ванну. Травматологи рекомендуют снимать эластичную повязку перед сном.
2.Классификация воспалений реберной кости
По типу бактерий, вызвавших воспаление костной ткани ребра, выделяют неспецифический и специфический остеомиелит. В первом случае патология развивается под действием гноеродных бактерий. Специфический остеомиелит – это следствие системного инфицирования при сифилисе, туберкулёзе костей и иных серьёзных инфекционных болезнях.
По способу инфицирования различают:
- эндогенное (гематогенное) воспаление рёберной костной ткани (возбудитель попадает в рёберную кость с током крови);
- экзогенный остеомиелит (инфицирование происходит через открытые раны – огнестрельные, колюще-режущие, операционные – или когда очаг инфекции на мягких тканях грудной клетки распространяется вглубь, захватывая кость ребра).
По характеру течения различают острое и хроническое воспаление тканей ребра. Если в остром периоде не удалось достичь полного выздоровления, гной из костного мозга распространяется на различные структуры кости и мягкие ткани.
Образуются свищи, костная ткань склерозирует, ребро со временем после каждого следующего обострения всё более деформируется. При этом симптоматика сглаживается из-за снижения иммунной реакции на рецидив.
Сроки заживления хирургических швов
Врач всегда стремится обеспечить заживление первичным натяжением. Однако не все зависит от профессионализма врача. При удачном течении (отсутствии нагноения, минимальной отечности) процесс проходит следующие стадии заживления:
-
Период воспалительной реакции. Обычно длится 5 дней. В это время иммунная система организма уничтожает микробы, разрушенные клетки и инородные частицы. Края раны на этом этапе удерживают только швы.
-
Период полиферации. Длится по 14 день. В это время происходит активное формирование грануляционной ткани за счет выработки фибрина и коллагена, которая фиксирует края раны.
-
Период созревания. Длится до заживления. На этом этапе активно формируется соединительная ткань.
Врач снимет швы, когда рана заживет, и уйдет необходимость в дополнительной поддержке краев. Как правило, швы, наложенные в области лица и шеи, снимают в рок до 5 дней, в области туловища и конечностей — до 10 дней.
Примеры результатов лечения и реабилитации несросшегося перелома.
За последний несколько последних лет с диагнозом замедленная консолидация перелома и псевдоартроз пролечилось более 180 пациентов. У всех лечение завершилось образованием костной мозоли. Были и такие пациенты, у которых перелом не срастался несколько лет. У таких пациентов также наступило образование костной мозоли после проведения курса ударно-волновой терапии с использованием запатентованной методики Аватаж и современного оборудования Storz Medical.
Пациент Р.
Осколчатый закрытый перелом левой плечевой кости с замедленной консолидацией перелома и контрактурой левого плечевого сустава. Пациент отказался от оперативного лечение и в течение 5 месяцев проходил амбулаторное лечение. Признаков сращения кости не наблюдалось. Пациент был направлен на реабилитацию в МЦ “Аватаж”. Было проведен курс реабилитации с использованием УВТ, биомеханической стимуляции мышц, кинезиотерапии, миостимуляции. Результат – полная консолидация перелома, уменьшение оли и восстановление объема движений в плече спустя 1,5 месяца после начала курса восстановления.
|
Перелом плечевой кости. Замедленная консолидация перелома. Видны отломки кости, которые смещены. Снимок – до лечения |
Сращение костных обломков у пациентов с оскольчатым переломом плечевой кости после прохождения курса лечения. |
Пациентка П.,Сложный перелом обеих костей предплечья, была проведена операция фиксации отломков костей, с помощью пластин. В течение последующего года кости не срастались. Пациентке было рекомендовано пройти курс радиальной ударно-волновой терапии.Было проведено 6 сеансов УВТ с интервалом в 1 неделю.
|
Замедленная консолидация перелома. Снимок до |
Образование костной мозоли(сращение кости) после |
Пример 2.
Замедленная консолидация перелома. Опреативная стабилизация отломков не была проведена. в течение 8 месяцев сращения кости не было. После 5 сеансов ударно-волновой терапии наблюдается сращение кости.
|
Незаживающий перелом, долечения УВТ. |
Образование костной мозоли после 5 сеансов УВТ, |
Пример 3 . Пациент с диагнозом: Открытый огнестрельный перелом нижней трети правой большеберцовой кости со смещением фрагментов. Гранулирующая рана передней поверхности нижней трети правой голени. На рентгенограмме замедленная консолидация фрагментов кости. Было проведено 7 процедур радиальной ударно-волновой терапии с интервалом 7 дней.После проведенного курса на рентгеновском снимке четко видно образование костной мозоли.
Перелом большеберцовой кости. Замедленная консолидация перелома. Состояние до проведения ударно-волновой терапии.
Состояние кости после проведения курса ударно-волновой терапии. Отмечается консолидация кости, исчезновение линий перелома.
Пример4.
Пациентка, 75 лет. Замедленная консолидация после перелома нижней трети плечевой кости.
Состояние после металлоостеосинтеза.
Замедленная консолидация перелома в нижней части плечевой кости. До лечения ударно-волновой терапией.
Срастание костных обломков плечевой кости после курса ударно-волновой терапии. Стрелками указаны места где на месте линии перелома образовалась уплотнение кости и костная мозоль.
Пример 4.
Пациент с длительно (более 3х лет) несрастающимся переломов, который осложнился остеомиелитом. После 3х повторных операций и установки аппарата внешней фиксации сращение кости не наступило. Больной был направлен в МЦ “Аватаж” для прохождения курса ударно-волновой терапии и реабилитации. После прохождения курса УВТ из 10 процедур исчезли проявления остеомиелита и кость и образовалась костная мозоль. Через 2 месяца был снят аппарат внешней фиксации.
Повторная операция по стабилизации отломков, установлена внешняя конструкция. До лечения УВТ.
Замедленная консолидация перелома. Была проведена стабилизация обломков. До лечения УВТ.
После проведения курса радиальной ударно-волновой терапии произошла консолидация кости, были сняты металлические конструкции.

