Пластиковый гипс
Содержание:
- Что такое вывих
- Возможные причины перелома пальцев ног
- Пластины, как способ соединения фрагментов костей
- Первичные меры при травме ногтя
- Восстановительный период
- 10. Медицинские показания к применению ортопедических стелек.
- Особенности материала
- Альтернатива гипсу — ортезы
- Методы лечения вывиха
- По материалу
- Особенности применения
- Лечение
- Коротко об анатомии стопы
- Срок службы и советы по уходу.
- Признаки перелома
- 1.Общие сведения
- Первая помощь
- Лечение боли в пальцах
- Возможный вред от использования ортопедических стелек.
- Негативные последствия
- Анатомические и клинические особенности переломов разных пальцев
Что такое вывих
Вывих – это стойкое расхождение или смещение поверхностей костей, образующих сустав, относительно друг друга. Самая частая причина вывихов – травмы, которые связаны с неестественными движениями, превышающими возможности суставов. Это могут быть, например, падения на вытянутые руки, неловкое подворачивание ноги при прыжке, разнообразные спортивные травмы – удар мячом или столкновение. Примерно 60-75% всех вывихов приходится на долю мужчин в возрасте от 20 до 50 лет.
статья 1
Если расхождение суставных поверхностей не полное, говорят о подвывихе или неполном вывихе.
Врачи относят вывихи к категории опасных травм, при них, как правило, происходит разрыв капсулы сустава, сухожилия, связки, мышцы и даже кожный покров могут растянуться или разорваться. Кроме того, вывих часто сопровождается переломом кости или ее отростков.
Возможные причины перелома пальцев ног
Перелом на пальцах стопы может образоваться по ряду причин, одни связаны с неосторожностью человека, а другие — с неудачным стечением обстоятельств. Чаще всего пальцы повреждаются в результате удара или резкой нагрузки
Это может неправильная посадка при прыжке, резкий удар о твердую поверхность, если что-то тяжелое упало или прищемило. Также, когда нога заворачивается и стопу не удается быстро перевести на плоскость, палец может не выдержать изгиба под нагрузкой.
При ударе о ножки мебели, как правило, страдают первые или последние пальцы стопы, это большой или мизинец, а когда что-то падает на стопу, то средние. Нередко переломы случаются в результате остеопороза, когда кости особенно уязвимы. В данном случае достаточно даже небольшого воздействия: например, вы можете чуть сильнее наступить на порог и получить трещину или перелом. Многие ошибочно считают, что трещина не является существенной угрозой и восстановится самостоятельно, но это случай больше из везения, чем реальности.
Пластины, как способ соединения фрагментов костей
Фиксирующие пластины после перелома, предназначены для скрепления отломков. Зафиксированные осколки, сложенные вместе, начинают срастаться. Импланты удерживают их от расхождения. Изготавливают их из материалов, которые не поддаются коррозии и не оказывают вредного воздействия на человеческий организм, находясь в теле. Это такие материалы:
- титановый сплав;
- сталь нержавеющая;
- сплав хрома, молибдена, никеля;
- искусственные материалы, которые рассасываются в теле больного.
Стоимость пластины при переломе будет зависеть от материала, из которого ее изготовили.
Выполняя операцию остеосинтеза, хирург располагает металлические крепления под мягкими тканями тела, непосредственно на кости, фиксируя их на основной поверхности. Во время установки пластины при переломе врачи изгибают изделие, для его адаптации к анатомическим особенностям кости, подгоняя деталь к индивидуальной форме. После обеспечения устойчивой фиксации необходимого положения, рану зашивают.
Первичные меры при травме ногтя
Помощь пострадавшему нужно оказать как можно быстрее. От ее своевременности будет зависеть результат лечения и скорость выздоровления.
Необходимо:
- снять с пальцев все украшения;
- остановить кровотечение, если оно имеет место: поместить раненый палец под холодную воду;
- смочить кусочек чистой ткани, ватный диск, бинт хлоргексидином или раствором перекиси водорода и прижать к ране;
- при возможности приложить к травмированному пальцу лед – это не даст развиться отеку и утихомирит боль;
- для уменьшения боли поврежденную конечность держат выше уровня сердца;
- после остановки крови проводят дезинфекцию, используя для этого йод (обрабатывают лишь края раны);
- при появлении отека на палец можно нанести йодную сетку;
- если боль не утихает, следует приять анальгин или ибупрофен;
- наложить на рану стерильный бинт.
Восстановительный период
Даже самый незначительный и мелкий перелом требует процесса реабилитации. После снятия повязки или гипса, первую неделю или две конечности нужно обеспечить щадящий режим, избегая любых серьезных нагрузок на стопу и пальцы. Противопоказано на фазе восстановления заниматься спортом и вести излишне активный образ жизни.
Во время восстановительного периода больной посещает физиопроцедуры, которые назначает врач, а также занимается в домашних условиях специально разработанной гимнастикой и лечебным самомассажем. Помимо такой активности, во время реабилитации нужно соблюдать определенную диету, в которой будет много продуктов, насыщенным кальцием и белком.
При длительном ношении гипса наблюдается небольшая дистрофия и атрофия пальцев, поэтому пациент нуждается в ежедневной разработке конечности путем использования специальных щадящих упражнений. Первые дни могут наблюдаться небольшие дискомфортные ощущения, которые нужно постараться перетерпеть, через 2-3 занятия они пройдут и позволят более активно разрабатывать конечность.
10. Медицинские показания к применению ортопедических стелек.
Подбор ортопедических стелек производится на основе диагностированных патологий. К наиболее распространенным относятся:
- Плоскостопие. Заболевание встречается чаще остальных, в основном страдают от него женщины. Запущенные формы недуга приводят к развитию артроза, деформации позвоночника.
- Косолапость. Врожденный недостаток, при котором стопы выворачиваются наружу либо внутрь.
- Деформации пальцев. Самая распространенная проблема – молоткообразные пальцы, часто болезнь развивается из-за регулярного ношения узкой обуви.
- Пяточная шпора. Может сопровождать плоскостопие, представляет собой костный выступ, болезненный при нажатии на пятку.
- Диабетическая стопа. Осложнение сахарного диабета, проявляется в виде язвенно-некротического поражения кожных покровов, мягких тканей, в запущенных случаях – и костей.
- Мозоли. Огрубевшие участки кожи, возникающие из-за повышенного давления или трения.
- Натоптыши. Утолщенные круглые пятна, формируются на подошвах, пальцах либо между ними.
- Гипергидролиз. Повышенная потливость, обусловленная нарушением деятельности потовых желез. Часто сопровождается неприятным запахом.
Стельки для ног помогают избавиться от перечисленных дефектов либо значительно улучшают состояние стоп пациентов. Используются по назначению врача.
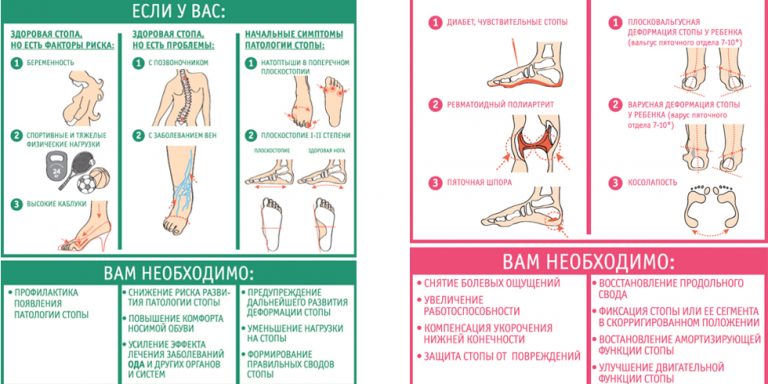
Особенности материала
Выделяют четыре вида повязок: скотчкаст, софткаст, примкаст и турбокаст. Они отличаются материалом, подбираются индивидуально, в зависимости от конкретной клинической ситуации.
Чаще всего используют повязку скотчкаст. Эта разновидность отличается легкостью, минимизация веса возможна за счет особого воздухопроницаемого материала — это обеспечивает постоянное поступление воздуха к коже. Наложение повязки простое, специальные приспособления не требуются, но оно должно выполняться специалистом с медицинским образованием. Благодаря сочетанию легкости наложения и удобству Scotchcast пользуется максимальной популярностью.
Основной недостаток — необходимость использовать подкладку. Рекомендуют приобрести ватный чулок и носить его под гипсом. Можно использовать в комплексе с софткастом — обмотать им повязку, чтобы обеспечить водостойкость.
Повязка выполнена из гипоаллергенного материала. Еще одно преимущество — строение материала позволяет ускорить снятие отека. Структура материала обеспечивает отличный газообмен.
Скотчкаст — универсальная повязка, наложение возможно практически при любых переломах и даже при растяжениях, трещинах. Основные преимущества: воздухообмен, возможность проводить рентгенографию не снимая гипс, возможность пользоваться конечностью, можно использовать для детей.
Показания
- Закрытые переломы.
- Восстановление после репозиций, операций на костной ткани.
- Растяжения.
- Трещины.
- Ушибы, требующие временной фиксации.
Противопоказания
Наличие открытой раны в области перелома.
Альтернатива гипсу — ортезы
Жесткая гипсовая повязка имеет много очевидных минусов. Современная медицина располагает альтернативными вариантами. Ортезы предназначены для фиксации и разгрузки поврежденного участка — конечности, сустава. Это дорогостоящие изделия, так как изготавливаются по контуру конечностей конкретных пациентов.
Дешевле полужесткие повязки из синтетических волокон, термопластика. Такой материал после наложения становится упругим, но поддерживает сломанную конечность в правильном положении.
Пластиковый гипс — повязка из полимерных иммобилизующих полос, которые врач тоже сначала смачивает водой, затем бинтует сломанную конечность. Материал высыхает, становится очень прочным, при этом гораздо легче гипса, «дышит», то есть пропускает пар и кислород.
Пластиковые фиксаторы выглядят аккуратно, могут быть снабжены застежкой-молнией. Либо предусмотрены другие возможности снятия повязки
Это важно в тех случаях, когда пациенту с переломом назначены физиопроцедуры
Некоторые виды упругих повязок можно мочить водой, они не размокают. Другие рекомендуется сушить феном после водных процедур. К сожалению, такие фиксаторы используют не при всех видах переломов, есть ограничения, когда требуется именно «жесткая» иммобилизация.
Пластиковую повязку Скотчкаст затруднительно снять самому в домашних, условиях. Прочный пластик не размокает от теплой воды, его не разрезать ножницами. Надо обратиться в травмпункт, где имеется специальная пилка.
Методы лечения вывиха
Что надо делать при вывихе
При возникновении вывиха, прежде всего, следует обеспечить иммобилизацию пострадавшего сустава (то есть обеспечить его неподвижность). Лучше всего наложить шину, но если это невозможно, иммобилизация должна быть выполнена за счет подручных средств – платка, куска ткани и т.п. Для уменьшения отёка и снятия боли рекомендуется использовать холодный компресс. Подойдет измельченный лёд из морозильника, также можно использовать бутылку с холодной водой. Можно принять обезболивающий препарат.
Вывих надо вправить, и желательно это сделать быстро. Если вывих не вправить в течение 1-2-х дней, развившаяся отёчность сильно затруднит вправление, и для лечения вывиха может потребоваться хирургическая операция (разрез тканей). Но ни в коем случае не пытайтесь вправить вывих самостоятельно! Успешные случаи подобного самолечение довольно редки, а риск причинить себе дополнительную боль и ухудшить ситуацию – значителен.
Консультация специалиста
При вывихе следует как можно скорее обратиться в травмпункт или в поликлинику к врачу-травматологу. Квалифицированную помощь врача-травматолога или хирурга можно получить в любой из поликлиник «Семейного доктора».
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
По материалу
Обувные стельки производятся из натуральных и современных высокотехнологичных материалов. Их основные свойства – прочность, поглощение излишков влаги, смягчение силы ударов при ходьбе, гипоаллергенность. К наиболее популярным относятся:
- Стальные. Предназначены для людей с избыточной массой тела. Имеют небольшую толщину, простые в изготовлении, доступные. Их невозможно применять в местах, где есть металлодетекторы, имеют высокую теплопроводность, низкую эластичность.
- Пластиковые. Обладают полужесткой структурой, недолговечны.
- Кожаные. Снижают потливость и жжение, поглощают влагу, свободно пропускают воздух, абсорбируют неприятные запахи, могут дополняться пробкой.
- Гелевые. Снимают отечность, суставные боли. Не подходят диабетикам.
- Тканевые. Наиболее мягкие и комфортные в использовании, быстро изнашиваются.
- Хлопковые. С латексной основой подойдут для спортсменов. С тканевой – для повседневного ношения. Не годятся для любой обуви, не универсальны. Подходят только для закрытых ботинок.
- Войлочные, меховые, шерстяные. Согреют ноги в холодную погоду. Имеют склонность к усадке, высокую гигроскопичность.
- Силиконовые. Служат для профилактики нарушений, обеспечивают поддерживающее действие. Не подойдут для зимы, нельзя использовать более 16 часов в сутки.
Это не полный перечень, существуют и другие варианты. Подходящий вид подбирается в зависимости от состояния здоровья, погодных условий, индивидуальных особенностей. Например, для зимы лучше выбрать меховые, шерстяные или войлочные стельки, людям с лишним весом следует присмотреться к стальным моделям, а спортсменам – к хлопковым на латексной основе.
Стальные:

Пластиковые:

Кожаные:

Гелевые:

Силиконовые:

Тканевые:

Меховые:

Хлопковые:

Войлочные:

Особенности применения
Для достижения видимого эффекта вкладыш нужно носить по 6-10 час./сут. Надевается и снимается он довольно просто – достаточно просунуть палец в приспособление.
В первые дни могут наблюдаться незначительные неудобства, так как нога отвыкла находиться в нормальном положении. Впоследствии это проходит. Пациенты, носящие такое устройство, часто совершают ошибку, сразу начиная надевать привычную тесную обувь. Делать этого не стоит, поскольку применение фиксатора будет неэффективным.
Использование «Вальгус Про» усиливает действие кремов, мазей, физиотерапевтического лечения, массажа и лечебной физкультуры.
Лечение
Чтобы ответить на вопрос, сколько срастается перелом мизинца на ноге, нужно понимать, что все травмы абсолютно разные и лечение в каждом случае может отличаться. Конечно, существуют общие принципы и подходы, которым следует придерживается, но не забывайте каждый случай индивидуальный.
Любая тактика лечения зависит от тяжести состояния больного, если травма сопровождается кровотечением, то начинать нужно с его окончательной остановки.
- При закрытом переломе мизинца без смещения накладывается циркулярная (круговая) повязка, которая обеспечивает полную иммобилизацию конечности. Для того чтобы кость срослась правильно, ходить при переломе можно, но стараться как можно меньше. Обувь должна быть по размеру и нетесная. Во время лечения все физические упражнения на стопу исключены, возможны только после заживления. Трудоспособность восстанавливается через 12—15 дней. Гипс при данном переломе не нужен.
- Если после рентгенологического исследования врач ставит диагноз перелом мизинца со смещением, то необходима закрытая репозиция отломков. Данная манипуляция выполняется немедленно, она осуществляется под проводниковой или внутрикостной анестезией. Травматолог производит вытяжение пальца по длине до его правильного положения и устраняет смещение отломков под углом и ширине. После чего происходит гипсование подошвенной, короткой гипсовой лонгетой, с моделированием свода стопы. Здесь необходимо добиться точной репозиции отломков и восстановление функции сустава, если она была нарушена. Длительность лечения и иммобилизации составляет от 4 до 6 недель. Диагноз снимается после контрольного снимка.
- При открытом переломе мизинца, необходимы хирургические методы лечения. Вначале проводится первичная хирургическая обработка раны с открытой репозицией отломков. Далее с помощью остеосинтеза (различных фиксирующих конструкций) происходит фиксация в правильном положении отломков. После чего накладываются иммобилизационные повязки из гипсовых или полимерных бинтов. При благоприятном течении лечения рана заживает на 10–12-й день, после чего открытый перелом мизинца можно считать закрытым. После сращения фиксаторы удаляются (в современной практике существуют специальные рассасывающиеся фиксаторы, которые не требуют удаления) Срок лечения и восстановления от двух месяцев до полугода.
Коротко об анатомии стопы
Стопа – часть опорно-двигательного аппарата человека, наиболее удаленный от туловища отдел нижней конечности, отвечающий за устойчивое положение, равновесие, передвижение тела в пространстве.
Стопа имеет гибкую, эластичную и подвижную сводчатую конструкцию, которая позволяет распределять нагрузку на конечность, приспосабливаться к неровностям, добиваться плавной походки благодаря мощному связочному аппарату. Во взаимодействии с другими частями ноги отвечает за перемещение тела.

В первый отдел входят семь костей, расположенных в два ряда:
- задний – пяточная и таранная кости,
- передний – ладьевидная, три клиновидные и кубовидная.
Все они соединены между собой суставами, что позволяет человеку сгибать, разгибать и совершать круговые движения стопой.
Второй отдел – плюсна, состоящая из пяти коротких трубчатых костей, находится между предплюсной и пальцами.
Третий отдел – фаланги – трубчатые кости (14 штук), соединенные мышцами и суставами образуют пять пальцев стопы.

При этом, большой палец состоит из двух фаланг, а остальные – из трех. Все они существенно короче по сравнению с пальцами рук, а средняя фаланга мизинца часто неотделима от ногтевой. Фаланги соединены между собой суставами.
Срок службы и советы по уходу.
Длительность эксплуатации приспособлений индивидуальна, зависит от веса человека, особенностей походки, частоты ношения, физических нагрузок. Для сохранения функциональности стелек необходимо обеспечить их правильным уходом:
- Запрещено мыть вкладыши проточной водой или стирать в машинке.
- Для удаления загрязнений достаточно протереть поверхность мягкой тканью, пропитанной мыльным раствором. Кожаные модели очищаются спиртом. Моющие средства не используются, поскольку в них содержится большое количество вредных компонентов.
- Сушка производится ежедневно и после влажного очищения, обязательно естественным путем, нельзя вешать изделия на батарею или располагать под прямыми лучами солнца.
- Если стельки намокли вместе с обувью, не стоит их выбрасывать. Ортезы производятся из водостойких материалов, поэтому это никак не отразится на их функциональности. После сушки они вновь будут готовы к использованию.
Жесткие стельки требуют бережного ухода с соблюдением приведенных рекомендаций. Повреждения, полученные при стирке и сушке, в скором времени выведут приспособления из строя.
Спортсмены могут носить стельки до 2 лет, обычные люди – до 5 лет. Быстрее всего нужно заменять гелевые и пластиковые изделия, они рассчитаны на 6 месяцев использования. Кожаные прослужат минимум год.
Признаки перелома
Предположить о переломе пальца позволяют внешние признаки:
отек мягких тканей;
гиперемия кожи в области травмы;
образование гематомы, кровоизлияния;
нарушение подвижности межфалангового сустава;
боли различной интенсивности.
В момент повреждения в области перелома сразу возникает резкая боль . Это связано с тем, что соединительнотканная пленка (надкостница), которая окружает кость, содержит множество нервных окончаний. Нарушение ее целостности приводит к развитию болевых ощущений. Их степень выраженности зависит от места расположения травмы, вида перелома (трещина, смещение костных отломков). В состоянии покоя боль бывает выраженной, постоянной, или наоборот, затихает. Любое движение пальцем или стопой приводит к ее усилению.
Переломы сопровождаются припухлостью мягких тканей ─ мышц, подкожной клетчатки, дермы. Это связано с выходом в межклеточное пространство внутренних жидкостей ─ лимфы и плазмы крови. При сдавливании сосудов нарушаются такие виды сосудистого давления:
осмотическое ─ уменьшается прочность тканей, повышается проницаемость сосудистых стенок, нарушаются биохимические процессы;
гидростатическое ─ снижается сила, действующая на жидкость в сосудах, увеличивается давление на их стенки, обеспечивает выход жидкости из капилляров;
онкотическое ─ ускоряется выход белков плазмы из-за повышенной проницаемости сосудов.
Разбалансировка внутрисосудистого давления приводит к нарушению микроциркуляции, высвобождению жидкостей, формированию отеков и припухлостей.
На фоне локальных изменений в течение нескольких минут формируется острый воспалительный процесс. Место травмы горячее на ощупь, кожа покрасневшая.
Пострадавший придает конечности вынужденное положение. Функция ноги в целом нарушается. Человек не может полностью стать на ступню , при ходьбе (если это возможно) центр опоры переносит на пятку, при этом пальцы слегка приподняты и не касаются земли.
Объективные симптомы
Признаки перелома пальца на ноге, по которым можно поставить предварительный диагноз до получения результатов рентгеновского исследования:
патологическая подвижность фаланг пальцев, суставов;
появление хруста (крепитации) отломков кости при надавливании на место травмы;
неестественное положение стопы, изменение конфигурации относительно оси;
укорочение или удлинение пальца.
Деформация пальца связана не только со смещение костных отломков. В патологический процесс могут вовлекаться близлежащие образования. Перелом часто сопровождается вывихом межфалангового сустава, повреждением связок и сухожилий.
Костная крепитация возникает во время пальпации поврежденного пальца. Она слышится при трении фрагментов кости друг о друга. Этот симптом проявляется только в ранние сроки после травмы , в процессе заживления хруст при трении исчезает.
1.Общие сведения
Хирургия сегодня, как известно, творит чудеса. Впрочем, лучшие из хирургов отличались этим во все времена, однако нынешняя хирургия, вооруженная принципами антисептики, высокими технологиями и мудрыми рекомендациями ВОЗ, зачастую и впрямь демонстрирует удивительные, еще недавно совершенно невозможные операции.
Травматическая ампутация пальцев и конечностей была для медицины остро актуальной проблемой с момента ее зарождения (учитывая беспокойный характер человечества как пациента). Пришить обратно что-либо оторванное, откушенное, отрезанное, отрубленное не удавалось в течение тысячелетий, поскольку для такой реставрации необходимы четкие представления о том, что такое инфекция и некроз, что такое кровеносные сосуды и нервы, что такое иммунитет и каковы регенеративные возможности той или иной ткани. Кроме того, желательно иметь хороший операционный микроскоп. Но на сегодняшний день мы вплотную подошли к вопросу о пересадке головы, причем вопрос этот обсуждается отнюдь не в научно-фантастическом, а в спокойном технологическом и методологическом ключе, как всегда бывало перед отработкой и внедрением любой новой методики в повседневную практику.
Что касается возвращения оторванных пальцев на исходную позицию, то этим уже давно никого не удивишь: даже школьники знают, что делать и куда бежать в такой ситуации. Между тем, данная микрохирургическая операция, да еще с задачей хотя бы частичного восстановления двигательной функции, по сути и сложности лишь немногим менее «фантастична». Как ни парадоксально, реплантировать всю кисть проще, чем один палец, а палец на ноге – проще, чем часть стопы. Впрочем, говорить о какой-либо «простоте» здесь вообще неуместно.
История таких операций насчитывает лишь чуть более полувека, но на сегодняшний день реплантации пальцев производятся по всему миру, методики продолжают совершенствоваться, и доля успешных приживлений составляет (по различным данным и в зависимости от ряда показателей) от 65% до 90%.
Первая помощь
Если возникает перелом пальца на ноге, это всегда можно понять по болевым ощущениям, небольшой деформации самого пальца и временном головокружении. Чтобы снизить болевой синдром, а также не способствовать нарушению целостности ткани путем неправильных действий, нужно знать, как предоставить первую помощь при переломе большого пальца на ноге.
Перелом говорит о том, что нужно накладывать гипс для сращения нарушенных костей. Эта процедура под силу только специалистам, поэтому необходимо вызвать скорую помощь или отвезти потерпевшего в травмпункт. До этого больному показана первая помощь, которая заключается в следующих действиях:
- Человек должен принять горизонтальное положение, и поднять вверх ногу, на которой наблюдается перелом. Под щиколотки помещается небольшой валик, к примеру, подушка или любой подручный материал.
- Если возникает закрытый перелом, к поврежденной стопе необходимо приложить сухой лед или бутылку с холодной водой. Такой холодный компресс позволит остановить или минимизировать подкожное кровотечение, а также предотвратит развитие сильного отека.
- Если наблюдается открытый перелом с ранами, пораженный участок необходимо обработать любым антисептическим препаратом, а потом сверху наложить стерильную повязку.
- Травмированный палец нужно максимально обездвижить, для этого к нему прикладывается подручная шина в виде деревянной палочки и с помощь бинта заматывается, захватывая соседний палец для опоры.
- В случае возникновения болевого синдрома, который сложно терпеть, больному дают нестероидные противовоспалительные средства, такие как Кеторолак, Нимесулид, Анальгин.
- Если транспортировка больного после первой помощи происходит самостоятельно, переносить его нужно только на носилках в положении лежа. Любые давления на стопу в вертикальном положении могут быть чреватыми серьезными последствиями.
Как только пациент будет переданным в руки медицинского персонала, ему предоставляется полноценная помощь, которая заключается в дополнительном обезболивании, а также накладывании гипса. Перелом пальца на ноге не характеризуется длительным течением проблемы, как перелом любой части нижней конечности, поэтому кость быстро восстанавливается и возвращается к прежней подвижности.
Лечение боли в пальцах
Лечение боли в пальцах напрямую зависит от причины, которая их вызвала. Все свои усилия наши специалисты направляют на её устранение, поскольку только так можно достичь длительного положительного результата и избавить пациента от страданий навсегда.
Системная терапия с применение нестероидных противовоспалительных препаратов и анальгетиков позволяет снять воспаление и болезненную симптоматику. Помимо этого, при таких заболеваниях, как остеоартроз, применяются препараты, улучшающие защитные характеристики хряща. Хороший эффект дают массаж, физиотерапевтия и мануальная терапия.
Лечение в Клинике боли ЦЭЛТ позволяет не только устранить болевые ощущения, отёк и остановить воспалительные процессы, но и укрепить суставы пальцев, нормализовать обмен веществ и кровообращение!
- Боль в кистях
- Боль в лопатках
Возможный вред от использования ортопедических стелек.
Несмотря на то что стельки ортопедические помогают избавиться от множества болезней и проблем, существуют факторы, которые делают ортезы вредными для здоровья:
- Неправильный выбор. Готовые модели оснащены супинаторами, амортизатором для пятки и другими элементами. Для оценки степени комфортности следует немного пройтись с ними и обязательно выслушать мнение врача.
- Неподходящий размер. В некоторых случаях стельки, подобранные по ноге вызывают дискомфорт. Это связано с тем, что в стандартных вкладышах не учитываются индивидуальные особенности: длина пальцев, высота свода и прочие. Такое изделие не обладает лечебным эффектом, может ухудшить ситуацию.
- Неподходящая обувь. Подбирать стельки необходимо под конкретный, наиболее удобный вид обуви. Нельзя использовать один и тот же вкладыш в туфлях, кроссовках, сапогах. От этого корректоры деформируются.
- Игнорирование стадии болезни. Стандартные ортезы актуальны только при начальной степени развития патологии, когда необходима коррекция либо профилактика. Если заболевание прогрессирует, потребуется серьезное профессиональное лечение.
Перед тем как выбрать те или иные стельки для обуви, необходимо получить консультацию специалиста, уточнить состояние стоп. Идеальный вариант – создание вкладышей на заказ для разных видов обуви.
ЧИТАТЬ ЕЩЕ…
НА ГЛАВНУЮ
В КАТАЛОГ ТОВАРОВ
Статья с сайта obuv.expert
Негативные последствия
При любой травме существует риск осложнений. При повреждении мизинца возможно развитие гематомы под ногтем, хронического артроза, появления болей через некоторое время после окончания лечения, смещение пальца, дискомфорт во время ходьбы.
Отличить перелом мизинца ноги от ушиба не просто. Симптомы в том и другом случае одинаковы, это затрудняет диагностику.
- Если при постукивании по кончику пальца не появляется острая боль, это ушиб;
- Полностью неподвижный палец – еще не признак перелома кости, такое состояние может наблюдаться, если имел место тяжелый ушиб мягких тканей;
- Если у вас есть подозрения на перелом, необходимо сделать рентгенографию пальца.
Обнаружив у себя признаки перелома, необходимо обратиться к опытному травматологу, чтобы избежать осложнений.
Несвоевременное или неправильное лечение, его отсутствие станет причиной острого воспаления пальца, следствием которого часто бывает остеомиелит и даже ампутация.
Могут неправильно срастись костные ткани, образоваться ложный сустав, искривиться мизинец, что плохо скажется на походке человека, его выносливости и состоянии здоровья.
Анатомические и клинические особенности переломов разных пальцев
Каждый отдельный палец на ноге травмируется с разной степенью тяжести. Это связано с анатомическим строением, топографическим расположением, размерами.
Наиболее часто диагностируются переломы большого пальца. Он находится с краю, выступает вперед, имеет только две фаланги, относительно других пальцев, которые состоят из трех фаланг. Несет существенную нагрузку во время ходьбы и при статическом положении.
В первую очередь травмируется дистальная (ногтевая) фаланга по причине столкновения с твердым предметом, поверхностью, в результате компрессии, удара. Иногда встречается отрыв головки (эпифиза) ногтевой фаланги. Перелом большого пальца негативно влияет на функциональность всей нижней конечности. Пациент не может ставать на стопу, опираться на пятку. При осложненных переломах полностью блокируется активность ноги.
Для перелома второго пальца характерно повреждение ногтевой (дистальной) и основной (проксимальной) фаланги. Это частая травма, которая протекает с выраженной клинической картиной.
Переломы среднего пальца диагностируются редко. Эта часть стопы надежно защищена со всех сторон, наименее подвержена внешнему воздействию. Повреждения бывают без смещения костных отломков. Симптомы перелома смазаны, нет четкой клинической картины, характерной для этого вида травмы.
Нарушение целостности кости безымянного пальца встречается редко. Его признаки идентичны перелому среднего пальца. Если травма без смещения отломков или в костной ткани только тещина, пациент не сразу может обратиться за квалифицированной помощью. Часто пострадавшие интерпретируют свое состояние, как сильный ушиб, так как при переломе четвертого пальца функциональность ноги частично сохраняется.

