Боли в копчике
Содержание:
- Боли в копчике имеют свои особенности
- Что такое свищ
- Киста копчика — симптомы
- Что делать в послеоперационном периоде?
- Отделы позвоночника
- Физическая терапия
- Что такое копчик у человека?
- Диагностика кокцигодинии
- Общие сведения
- Методы исследования
- Лечение боли в копчике
- Почему образуется ЭКХ?
- Причины заболевания
- Другие восстановительные направления Клиники Остеопатии
- Дифференциальная диагностика
- Методики лечения
- Симптомы
- Лечение
- Лечение включает физиотерапию и обезболивание
- Патология
Боли в копчике имеют свои особенности
Боль в копчике или кокцигодиния может быть ноющей, мозжащей, судорожной, с ощущением жжения. По описаниям пациентов, боль -«нудная», глубинная, действует на нервы. Боль и жжение нередко иррадиируют в задний проход, ягодицы, крестец, половые органы, нижнюю часть поясницы, задние отделы бёдер.
Боли часто уменьшаются или исчезают в положении стоя. Появляются или усиливаются боли в положении лёжа на спине, при наклонах туловища вперёд, в положении сидя, особенно на жёстком стуле. Чем дольше пациент находится в положении сидя, тем более выражены боли, а в момент вставания они могут усиливаться.
Неприятные ощущения в области копчика часто обостряются во время менструаций, при половых сношениях. Во время акта дефекации боль в копчике тоже может усиливаться, особенно у людей, перенесших тяжёлую травму копчика.
При кокцигодинии нередки запоры, задержки мочеиспускания, нарушение сексуальных функций. Как правило, вышеперечисленные жалобы сопровождаются снижением настроения, вплоть до развития личности по депрессивному типу.
Что такое свищ
Свищ – это патологический, в норме не существующий, ход в виде трубки, сообщающий просвет какого-нибудь полого органа с внешней средой или просветом другого органа. Прямокишечный свищ своеобразным “тоннелем” соединяет просвет прямой кишки с кожей промежности, ягодиц или (редко)других полых органов, резко снижая качество жизни пациента. Этот патологический процесс может вовлекать крупную порцию мышц-сфинктеров, что изначально характеризует такой свищ, как сложный и не позволяет обойтись «миниинвазивным» лечением. В такой ситуации требуется тщательная оценка степени вовлеченности мышечных структур и планирование специальных методик экономного иссечения свища с последующим пластическим закрытием образовавшегося дефекта.
Важно! Подобные операции должны выполняться хирургами экспертного уровня, имеющими большой опыт подобных вмешательств, иначе вероятность рецидива (повтора заболевания) повышается в несколько раз. Свищи имеют следующее строение:
Свищи имеют следующее строение:
— внутреннее отверстие: им обычно является пораженная анальная крипта (то есть самый конечный участок протока железы). Крипта соединяется протоком с анальной железой, расположенной в пространстве между сфинктерами. Именно воспаление этой железы в подавляющем большинстве случаев приводит к развитию заболевания (Рис.2).

Рисунок 2. Этапы формирования свища: а) — анальная железа с выводным протоком, б) – воспалительный процесс в железе, с формирующимся абсцессом (гнойником) в) – сформировавшийся свищевой ход.
- свищевой ход, который может быть извитым, иметь полости и ответвления
- наружное отверстие: но чаще всего располагается на коже промежности вблизи анального отверстия (Рис. 3), иногда во влагалище или уретре (мочеиспускательном канале).
Важно! При возникновении малейшего подозрения на наличие свища прямой кишки необходимо незамедлительно обратиться к специалисту. При несвоевременном или неадекватном лечении заболевание может осложниться острым воспалением и дополнительными гнойными затеками, что значительно ухудшает прогноз!. Однако бывает и так, что свищевой ход заканчивается слепо в параректальной (околопрямокишечной) клетчатке, тканях промежности, ягодиц, то есть имеет только внутреннее отверстие свища, которое открывается со стороны слизистой оболочки прямой кишки и не имеет «выхода» наружу
Однако бывает и так, что свищевой ход заканчивается слепо в параректальной (околопрямокишечной) клетчатке, тканях промежности, ягодиц, то есть имеет только внутреннее отверстие свища, которое открывается со стороны слизистой оболочки прямой кишки и не имеет «выхода» наружу.

Рисунок 3. Наружное отверстие свища
Киста копчика — симптомы
Киста копчика симптомы которой связанны с выделением гноя и образованием так называемых эпителиальных ходов, по которым гной выходит наружу, является распространенным заболеванием, особенно ярко проявляющимся у мужчин 19-25 лет.
Фото кисты копчика

Для диагностики применяют магнитно-резонансную томографию и её компьютерный аналог, который позволяет сделать комплексное и точное фото киста копчика является тем заболеванием, которое тем проще и быстрее лечится, чем раньше оно диагностировано.
Кто попадает в группу риска
Бывают врожденные варианты заболевания, но чаще всего ему подвергаются люди с сидячим образом жизни, вес которых постоянно давит на копчик. В эту категорию попадают водителя, бухгалтера и люди, которые много работают за компьютером.
Самый эффективный метод хирургический
Согласно отзывам врачей, наиболее эффективным методом лечения данного заболевания является хирургическая операция. Во время операции, в эпителиальный ход вводится специальный красящий элемент, который позволяет четко выделить все пораженные ткани, которые необходимо удалить.
Как проходит операция на копчике?
Сама операция занимает около 15-30 минут и является полностью безболезненной
Важно, чтобы после операции строго соблюдался постельный режим, принимались меры по снятию нагрузки на копчик, а так же важно пройти курс лечения антибиотиками
Что делать в послеоперационном периоде?
Период времени, требующийся для полного восстановления после операции как правило не больше 3 недель, однако в редких случаях может достигать 1 – 3 месяца. Продолжительность периода нетрудоспособности редко превышает 21 день, а применение современных хирургических технологий позволяет перевести оперированного пациента на амбулаторный режим долечивания уже на 1-2 сутки после операции. Вам нужно быть готовым в тому, что после операции в области послеоперационной раны на несколько дней будет установлен дренаж для активного удаления, отделяемого из раны в течение нескольких дней. В стационаре, а затем на амбулаторном этапе Вам будут выполняется перевязки для контроля заживления раны. Лечащий врач и медицинский персонал подробно расскажет, какого режима труда и отдыха следует придерживаться в ближайшем послеоперационном периоде. В редких случаях на несколько дней будут назначены антибактериальные препараты. Также может потребоваться контроль заживления раны с помощью ультразвукового исследования.
Отделы позвоночника
Позвоночный столб разделяется на пять отделов:
| Название | Описание | Изображение |
|---|---|---|
| Шейный отдел | Он состоит из семи позвонков. Является самыми подвижным, поскольку человек постоянно совершает всевозможные движения, повороты и наклоны шеи и головы. Сам этот отдел имеет форму буквы «С», и выпуклая стороны обращена вперед. Через поперечные отростки шейных позвонков проходят кровеносные сосуды, обеспечивающие кровоснабжение головного мозга и мозжечка. Если в шейном отделе возникают какие-либо повреждения, например, грыжи или переломы, естественно, кровообращение в этой области сильно нарушается, и клетки мозга из-за недостаточного поступления крови и иных питательных веществ могут отмирать, человек может терять пространственную ориентацию (поскольку в области головы находится вестибулярный аппарат), страдать от сильных головных болей, а в глазах у него часто появляются «мурашки». Верхние шейные позвонки, имеющие название Атлант и Аксис, несколько отличны по строению от всех других . Первый не имеет тела позвонка, а состоит из передней и задней дужек, которые соединены утолщениями, состоящими из костной ткани. Второй же отличается специальным костный отростком, который называется зубовидным. Благодаря нему весь шейный отдел может быть гибким, чтобы человек мог поворачивать головой. | |
| Грудной отдел | Состоит из 12 позвонков, в которым прикрепляются ребра, образуя полную грудную клетку. Именно в этой области расположено большинство основных внутренних органов, и поэтому грудной отдел является практически неподвижным. Несмотря на это, повредить его можно, и это очень опасно: вместе с этим могут повредиться и иные системы организма. Тела позвонков имеют свойство увеличиваться, поскольку на них оказывается некоторая нагрузка – это связано с расположением органов и дыханием. Также позвонки в этом отделе отличаются тем, что они имеют специальные реберные полуямки (по две на каждый), в которые «входят» сами ребра. Внешне этот отдел также напоминает букву «С», но, в отличие от шейного, она выпуклая назад. | |
| Поясничный отдел | Состоит из пяти позвонков. Несмотря на то что отдел довольно небольшой, он выполняет важнейшие функции во всей опорно-двигательной системе, а именно принимает практически всю нагрузку, которая оказывается на организм. И позвонки здесь наиболее крупные. Правда, случается и такое, когда происходит некая патология – люмбализация, при которой в поясничном отделе человека появляется шестой позвонок, не несущий никакой пользы, но и не мешающий нормальной жизни. Поясничный отдел имеет физиологический лордоз – это небольшой нормальный изгиб вперед. Если он превышает допустимую норму, значит, человек страдает каким-либо заболеванием. Именно поясничный отдел более всего отвечает за подвижность ног, при этом испытывая нагрузку с верхней половины туловища. Поэтому стоит быть крайне осторожным при выполнении каких-либо физических упражнений или подъеме тяжестей, потому что при неправильном выполнении этого пострадает именно поясничный отдел – в нем начинают «стираться» межпозвоночные диски, что приводит к грыжам, которые так часто возникают в этой области. | |
| Крестцовый отдел | Состоит из пяти позвонков, которые срастаются и сформировываются в треугольную кость. Она выполняет функцию связи верхней части позвоночного столба с тазовой костью. Правда, срастаются они не сразу, а лишь к 25 годам – у грудных детей и подростков крестцовый отдел еще обладает некой подвижностью, а потому он уязвим перед травмами. Крестец обладает несколькими отверстиями, через которые проходят нервные ткани, благодаря чему нервной «чувствительностью» обладают мочевой пузырь, прямая кишка и нижние конечности. | |
| Копчиковый отдел | Состоит из трех или пяти позвонков – в зависимости от индивидуальных особенностей. По сути он является рудиментарным, однако при этом он выполняет ряд важнейших функций. Например, у женщин он является подвижным, что помогает при вынашивании младенца и при родах. У всех людей он является связующим звеном для мышц и связок, которые участвуют в работе мочеполовой системы и кишечника. Также копчик регулирует правильное разгибание бедер и помогает правильно распределять нагрузку, особенно тогда, когда человек находится в сидячем положении: именно копчик позволяет не разрушаться позвоночнику, когда человек сидит, хотя при этом нагрузка на его позвоночник является огромной. Если бы копчиковый отдел не «перенимал» часть ее на себя, позвоночник бы легко травмировался. |
Физическая терапия
Пациентам с кокцигодинией первоначально рекомендуется избегать провокационных факторов. Начальные мероприятия включают использование подушек-пончиков или гелевого валика при сидении в течение длительного периода времени. Это снижает местное давление и улучшает осанку пациента. Однако, нет никаких доказательств того, что эти незначительные изменения уменьшают жалобы пациента.
Мобилизации
Для коррекции положения
копчика могут быть использованы мобилизации. Первым выбором для мобилизации
является заднее-переднее центральное давление (мягкие осцилляции). Если это
будет болезненным, можно начать с ротационной мобилизации – за один сеанс
рекомендуется осуществлять мобилизацию только в одном направлении.
Другим вариантом мануальной терапии является применение глубоких поперечных фрикций по отношению к пораженным связкам. Пациент лежит в положении лежа на животе с подушкой под тазом и бедрами в легком отведении и внутренней ротации. Терапевт помещает большой палец на пораженное место, и, в зависимости от локализации поражения, осуществляет глубокие поперечные фрикции.
Манипуляции
Манипуляции с копчиком могут выполняться интраректально с пациентом в положении лежа на боку. Указательным пальцем копчик многократно сгибается и разгибается. Это делается только в течение одной минуты, чтобы избежать повреждения или раздражения слизистой оболочки прямой кишки.
Массаж
Было обнаружено, что массаж мышц, поднимающих задний проход, снимает боль. Чтобы исключить возможность перетягивание копчика мышцами, расслабление мышц тазового дна можно интегрировать с помощью биологической обратной связи.
Что такое копчик у человека?
Копчик – это отдел позвоночного столба, состоящий из 4-5 сросшихся недоразвитых позвонков. Копчиковая кость – это рудимент, не имеющий значения орган. Если болит сам копчик – врачи называют эту боль кокцигодиния – более вероятно, что это последствие травмирования. Боль в районе копчика, вызванная другими причинами – аноректальная – может быть отраженными ощущениями от близлежащих внутренних органов.
Может ли болеть копчик?
Исходя из причины недуга, боль в копчике пациенты характеризуют как:
- «стреляющую», резкую, ноющую, жгущую;
- отдающую в поясницу, ноги;
- усиливающуюся после сидения или стояния, долговременного пребывания в одном положении, длительного лежания, надавливания в районе поясницы;
- резко увеличивающуюся во время акта дефекации.
Диагностика кокцигодинии
Копчиковый болевой синдром сложный в диагностике. Поскольку боль иррадиирует в прямую кишку, половые органы, то к обследованию могут привлекаться гинекологи и проктологи, которые помогают исключить или подтвердить болезни этих органов.
Но главный специалист, который занимается диагностикой и лечением кокцигодинии – это невролог. Доктор ставит диагноз на основании собранного анамнеза, физикального осмотра и инструментального обследования.
На первичном приеме невролог уточняет характер боли, спрашивает о травмах, падениях на копчик, хирургических вмешательствах в малом тазу. Доктор изучает историю болезней пациента, после переходит к осмотру и пальпации позвоночника, в частности крестцово-копчикового отдела.
Примечание! При кокцигодинии пальпация болезненная. Если же при надавливании на копчик болевые ощущения отсутствуют, то боль связана с остеохондрозом, грыжей межпозвонкового диска или другой патологией.
К обязательным диагностическим процедурам относится ректальный пальцевой осмотр, который проводит проктолог с целью оценить состояние мышц малого таза, наличия перенапряжения.
Чтобы определить причину кокцигодинии, врач назначает следующие методы обследования:
- УЗИ органов малого таза;
- колоноскопию;
- рентген, КТ или МРТ позвоночника.
Из инструментальных методов наибольшей информативностью обладает МРТ. С ее помощью можно обнаружить посттравматические изменения, опухолевые новообразования, органические нарушения. Пройти МРТ можно в медицинском центре «СмартМед». В клинике установлен новый сверхточный МР-томограф.
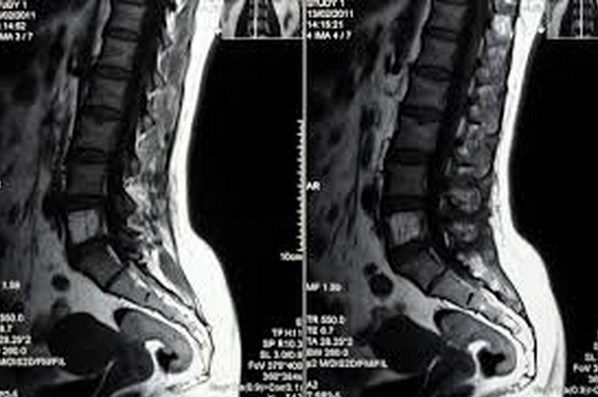
По необходимости составляют 3D модель исследуемой области
Диагноз известен в день диагностики. После МРТ чаще не требуется дополнительное обследование, поскольку удается обнаружить причину боли и ее этиологию. Лечение назначает лечащий врач, ссылаясь на результаты диагностики.

Казиева Аминат Зиявовна
Врач-невролог
Ростовский государственный медицинский университет
Стаж с 2012 года
Общие сведения
ЭКХ – врожденное заболевание, которое выражается наличием образования трубчатой формы длиной в среднем 2-3 см (может быть 10 см), расположенного между ягодиц, направленного в сторону копчика. Оно вслепую попадает в подкожную клетчатку. Внутри присутствует эпителий, волосяные фолликулы, сальные и потовые железы.
С другой стороны находится отверстие (их может быть несколько), расположенное чаще всего выше заднего прохода между ягодицами. Через них периодически выводятся остатки тканей, выстилающих поверхность изнутри. Но отверстия также являются воротами входящей инфекции, при проникновении которой возможно воспаление. Воспаление также происходит, когда отверстия основных каналов заблокированы.
Если содержимое застаивается, микроорганизмы начинают размножаться и развивается гнойное расплавление. При этом обычно поражаются окружающие органы, ткани. Необходимо срочно обратиться к проктологу.
Патологию называют также:
- кистой копчика;
- свищем копчика;
- дермоидной копчиковой кистой;
- фистулой копчика;
- пилонидальным синусом.
Преимущественно он появляется в среднем в 15-30 лет и встречается в основном у мужчин.
Схема – эпителиальный копчиковый ход
Методы исследования
Клиническое обследование больных, страдающих различными заболеваниями Копчика, проводят в коленно-локтевом положении. При осмотре области Копчика отмечают изменения кожных покровов — наличие свищей, кровоподтеков. Изменения контуров этой области видны лишь при значительных по величине новообразованиях или деформациях. Пальпации через кожу доступна лишь задняя поверхность К., где из-за значительного слоя подкожной клетчатки определимы лишь грубые деформации К. Гораздо более информативно пальцевое ректальное исследование К. Пальпации доступна вся передняя поверхность К. Определяют наличие деформаций, степень подвижности К., болезненность при надавливании на него. В диагностике патологии К. большую роль играет рентгенологическое исследование. Для этого после подготовки кишечника производят два снимка: задний (центральный луч направлен на 2—3 см выше симфиза с небольшим наклоном трубки в краниальном направлении) и боковой (центральный луч направлен на верхнезадний отдел ягодичной области перпендикулярно к плоскости стола; ноги пациента согнуты в коленных и тазобедренных суставах).
Для дифференциальной диагностики и уточнения характера и распространенности изменений по специальным показаниям применяют рентгенографию с прямым увеличением изображения, ангиографию (см.), фистулографию (см.), контрастные методы рентгенол, исследования прямой кишки и мочевого пузыря.
На рентгенограммах Копчика различают тело, рога, поперечные отростки I позвонка и тела убывающих по величине остальных трех-четырех позвонков. Между позвонками у детей видны узкие промежутки (синхондрозы). Вместе с крестцом К. на боковом снимке образует одну дугу. Нередко на снимке обнаруживают различные варианты строения К.: слияние I копчикового позвонка с крестцом, отсутствие или недоразвитие К., увеличение числа копчиковых позвонков и др.
Лечение боли в копчике
В клинике «Тибет» проводится эффективное лечение боли в копчике комплексными методиками физио- , рефлексотерапии без фармацевтических препаратов и побочных эффектов.
Благодаря лечению в нашей клинике достигаются следующие результаты:
- надежное избавление от боли,
- устранение воспалительного процесса (при его наличии),
- восстановление нормальной иннервации нижних конечностей, мочеполовой системы,
- значительное улучшение или полное восстановление двигательной активности,
- значительное повышение качества жизни, работоспособности.
Среди методов лечебного воздействия очень хорошие результаты показывает применение массажа. В нашей клинике используются наиболее эффективные методики массажа, включая точечный массаж.
Точечный тибетский массаж быстро устраняет мышечные спазмы, помогает высвободить защемленные нервы и кровеносные сосуды, разгрузить пояснично-крестцовые отдел позвоночника, снять воспаление.
Наилучшие результаты достигаются благодаря сочетанию лечебного массажа с мануальной терапией, иглоукалыванием, моксотерапией, фармакопунктурой, магнитно-вакуумной терапией, стоун-терапией, а также другими процедурами тибетской медицины по индивидуальным показаниям, а также с ударно-волновой терапией.
Ударно-волновая терапия (УВТ) идеально сочетается с точечным массажем при боли в копчике, как и при многих других болевых синдромах. Фактически эта процедура представляет собой «внутренний массаж». Эффект процедуры достигается благодаря ударным акустическим импульсам определенной частоты (1-15 Гц), которые проникают в тело на глубину до 6 см и действуют непосредственно в очаге боли и воспаления.
Благодаря ударно-волновой терапии достигается быстрое облегчение или полное устранение болевого синдрома, воспаления, активизируется местное кровообращение, кровоснабжение и питание тканей позвоночника, межпозвонковых дисков и нервных тканей, улучшаются обменные процессы, стимулируются процессы заживления и обновления тканей.
Эффективность лечения боли в копчике зависит от причины ее возникновения. Если такой причиной стало простое защемление нерва, боль в копчике снимается уже за 1-3 сеанса. Не менее быстро устраняются боли в копчике при обострении остеохондроза.
Почему образуется ЭКХ?
Долгое время механизм заболевания оставался загадкой для врачей, однако в 50-х годах прошлого столетия было найдено объяснение почему развивается данное заболевание, и оно до сих пор удивляет как молодых врачей, так и пациентов. Межьягодичная складка имеет несколько особенностей: она предрасположена к потливости, большую часть времени сдавлена нижним бельем и верхней одеждой, труднодосягаема для самостоятельного осмотра. При ходьбе между сведёнными ягодицами возникает своеобразный «насосный» эффект. Волос, попавший в межьягодичную складку, под действием этого эффекта внедряется в толщу кожного покрова, затем в подкожную клетчатку, где и образуется инфицированная полость (рис. 3). Это предрасполагает к развитию местного воспалительного процесса в межъягодичной складке, что облегчает возможность внедрения волос в толщу кожного покрова.
а)
б) 
в) 
Рисунок 3. Механизм образования ЭКХ:
а. Схема движения ягодиц при ходьбе с формированием эффекта вакуумного насоса
б. Фотография начального этапа внедрения волоса в кожу межьягодичной складки
в. Схема развития воспалительного процесса (стрелкой указан абсцесс)
Причины заболевания
Многие проблемы с копчиком возникают в детстве или юности – организм человека в это время еще довольно пластичен, и даже небольшая травма приводит к изменению формы отдельных костей, их смещению и дальнейшей деформации остального скелета. Это справедливо и для копчика, неправильная позиция которого относительно крестца может приводить к искривлению самого позвоночного столба в процессе взросления.
Интересно, что смещение копчика иногда приводит к болям в шейном или грудном отделе, и некоторые врачи затрудняются найти исходную причину.
В результате лечение назначается только для симптомов, тогда как общее состояние позвоночного столба продолжает ухудшаться с годами.
Другие восстановительные направления Клиники Остеопатии
Остеопатическое лечение не предполагает мгновенного исцеления, хотя уже первые сеансы нередко приносят облегчение.
Вовсе не обязательно продолжать терпеть боль, пока травма еще дает о себе знать. Хороший восстановительный и болеутоляющий эффект имеют гомеопатические препараты: наружные мази, вещества для приема внутрь, примочки. Грамотный гомеопат подбирает лечение индивидуально для каждого пациента.
Если остеопатические методы отличаются мягкостью и подходят даже будущим мамам и новорожденным, то мануальная терапия предполагает более жесткое воздействие.
Врач-мануал вправляет копчиковую кость методикой отскока, предварительно разогревая нижний отдел позвоночника. Вправление может осуществляться через задний проход.
Кинезиотейпирование — это лечение путем накладывания на ушиб специальных пластырей-тейпов. Они уменьшают боль, отечность, прочие симптомы.
Если имел место перелом копчика, кинезиотейпы будут полезны после прохождения общего лечебного курса.
Дифференциальная диагностика
- Перелом копчика.
- Опухоль прямой кишки.
- Перианальный абсцесс.
- Поясничный спондилез/грыжа диска.
- Хроническая прокталгия.
- Хроническая боль таза и пудендальная невралгия.
- Синдром грушевидной мышцы.
Диагностические методы
Локальная кокцигодиния
проявляется в виде боли, ощущаемой в копчике во время сидения, и не
распространяется ни в каком другом направлении. Боль можно облегчить, сидя на
твердой поверхности или с ягодицами на крае стула. Боль присутствует только при
давлении на болевую точку. В зависимости от локализации боли, ходьба, ходьба по
лестнице или вставание из положения сидя могут быть болезненными.
Другие движения
безболезненны, осмотр поясничного отдела позвоночника и крестцово-подвздошных и
тазобедренных суставов в норме. Травма или перенапряжение мышцы, поднимающей
задний проход, могут привести к смещению копчика в ненормальное положение. Эти
факторы могут быть выделены на основе идентификации пораженных тканей.
Психогенная кокцигодиния характеризуется менее специфическим расположением боли и обычно неясной и распространяющейся в различных направлениях болью. Движения в пояснице и тазобедренных суставах болезненны.
Методики лечения
Выбор методики лечения напрямую зависит от разновидности шишки и причины ее появления. В первую очередь пациенту рекомендуется постельный режим, коррекция питания, прием медикаментозных препаратов. Самостоятельно пытаться вылечить проблему народными способами нельзя, так как в большинстве случаев это провоцирует стремительное прогрессирование заболевание и появление осложнений.
Медикаментозная терапия
В первую очередь пациенту назначаются группы препаратов, направленных на подавление воспалительного процесса, обеззараживание области. Подбираются медикаменты индивидуально, в зависимости от стадии развития процесса, наличия выраженной симптоматики и полученных результатов анализов. Обычно задействуются такие лекарства:
- «Аспирин», «Траумель», «Ибупрофен», «Пироксикам». Они назначаются при выраженном болевом синдроме, для облегчения состояния. Дополнительно некоторые из них оказывают противовоспалительное и антипиретическое действие.
- «Новокаин», «Лидокаин». Околокопчиковые блокады используются нечасто, только если таблетки и капсулы не справляются с поставленной задачей и не устраняют выраженный болевой синдром.
- «Баралгин» и «Дексалгин». Используются при наличии спазмов мышечной ткани.
- «Нимид» и «Диклофенак». Назначаются при выраженном воспалительном процессе.
- «Долобене». Применяется в виде геля, если пациент перенес травму или сильный ушиб области.
Антибиотики и иммуностимуляторы применяется при остеомиелите и других патологических нарушениях. Дополнительно применяются бактерицидные средства, перекись водорода, масло облепихи или настойка софоры.
При ушибах и грыжах особенно эффективна УВЧ-терапия в составе комплексного лечения
Физиотерапия
В качестве дополнения к основной терапии назначаются физиотерапевтические методики. Они направлены на укрепление организма, а также запуска регенерирующих процессов. Задействуются обычно такие способы восстановления повреждённой ткани:
- Фонофорез.
- Парафинотерапия.
- Диадинамотерапия.
- Ультразвуковая терапия.
- Дарсонвализация.
- УВЧ-терапия.
Все они эффективны при доброкачественных образованиях, ушибах, грыжах. За короткий промежуток времени они позволяют активизировать метаболизм в пораженном участке, ускорить восстановление пациента, нормализовать кровоток. Многие методики обладают иммуностимулирующим, спазмолитическим и противовоспалительными свойствами.
Хирургическое вмешательство
Шишка на копчике размером больше 1 см, которая не рассасывается долгое время, может начать сдавливать спинной мозг. Чтобы не допустить тяжелых последствий, ее удаляют хирургически. Такое же решение применяется при фурункулезе, который дополняется абсцессом. Решение принимает врач, после комплексного обследования пациента. Проводится операция в несколько этапов:
- Из шишки устраняется гнойное содержимое. Делает это медицинский персонал при помощи шприца.
- Нарыв вскрывается, полость тщательно дренируется.
- По мере стихания воспаления проводится вторая часть операции, которая предполагает иссечение копчикового хода.
Назначается хирургическое вмешательство также при хондроме. Используется для этого эндоскопический метод, стереотаксическая терапия или радиохирургия.
Симптомы
У новорожденного патология никак себя не проявляет. Иногда на нее может указывать небольшая ямка в межягодичной области. По мере оволосения и активации продукции потовых и сальных желез возникают признаки ЭКХ. В основном незначительный зуд, выделения, потливость, бывает, что из кожи вырастает пучок жестковатых волос.
Гнойный ЭКХ проявляется достаточно ярко. На наличие воспаления указывают следующее:
- болезненность в копчике и крестце, усиливающаяся сидя;
- вокруг такого канала кожа уплотняется, заметны гиперемия и припухлость;
- заметны выделения из хода (густые, желтоватые, с неприятным запахом);
- без лечения развивается хронический периодический абсцесс;
- появляются свищи;
- из-за длительного развития гнойного воспаления могут появиться признаки общей интоксикации организма – головные боли, повышенная утомляемость, повышение температуры тела.
Лечение
– В случае вывиха в крестцово-копчиковом отделе обычно назначается консервативное лечение: рекомендуется избегать нагрузки на копчик, реже сидеть, использовать специальные подушки, которые снижают нагрузку в сидячем положении, назначаются обезболивающие и противовоспалительные препараты, позиционная физиотерапия и даже курс остеопатии для зоны копчика.
– В особо тяжелых случаях, когда боль не снижается и сильно ограничивает обычную активность пациента, лечение может быть хирургическим. Проводится невролиз нервов в затронутой зоне либо удаление копчика.Согласно методу Filum System:
С вывихом вперед или переломом в зоне крестца, копчика или в крестово-копчиковом отделе образуется Нейро-черепно-позвоночный синдром: связка, называемая концевой нитью, которая соединяет спинной мозг с позвонками на этом уровне, оказывается излишне натянутой. Появляется анормальная сила натяжения спинного мозга, а за этим натяжение всей центральной нервной системы. Поэтому спустя годы клинического наблюдения за подобными случаями, в нашем Институте предлагается хирургическое лечение с применением метода Filum System. Это лечение включает в себя минимально инвазивное рассечение концевой нити по нашей уникальной технике.
Лечение включает физиотерапию и обезболивание
Острая кокцигодиния может быть облегчена с помощью общего лечения. Консервативные методы лечения, такие как медикаментозная болеутоляющая терапия и местные инъекции, уже способны облегчить боль. Однако многие боятся хронических болей в копчике из-за их продолжительности. Если причина не обнаружена, местные инфильтрации кортикоидами или анестетиками могут быть проведены на стыке между крестцом и копчиком. Болеутоляющие таблетки можно также добавить в план лечения. Дополнительные меры могут включать гимнастику/физиотерапию, определенные упражнения и ортопедическую подушку-кольцо на сидение.
В дополнение к консервативным методам лечения боли в копчике, возможные методы включают инфильтрацию и денервацию. При денервации врач под контролем преобразователя изображения вводит специальную канюлю точно в том месте, где находятся раздраженные нервы (ветви спинномозгового нерва). Маленький нерв раздражается (стимулируется) иглой, чтобы увидеть, найдено ли правильное место (нейростимуляция). После этого лазер, проходящий через стекловолокно в игле, направляется прямо на пораженный участок. Тепло лазерной энергии успокаивает раздраженные нервные волокна (денервация).
Патология
Врожденное отсутствие Копчика наблюдается исключительно редко. Как правило, аномалии развития К. сочетаются с аномалиями развития крестца (см. Крестцовая область). Спинномозговая грыжа представляет собой выпячивание оболочек спинного мозга через дефекты крестца и К. (см. Спинной мозг). В области К. встречаются своеобразные врожденные образования — хвостовые придатки, в состав которых могут входить копчиковые позвонки.
К врожденным заболеваниям области Копчика относится эпителиальный копчиковый ход (см.) — углубление в коже, к-рое оканчивается полостью, содержащей волосы. При заращении выхода из полости образуется так наз. эпителиальная киста. Заболевание бессимптомное, при инфицировании хода или кисты появляются симптомы местного нагноения, что требует оперативного лечения.
Повреждения Копчика — ушибы, разрывы связок, вывихи, переломы. Огнестрельные ранения К. наблюдаются в 1 % случаев огнестрельных повреждений таза. Характер травмы зависит от положения таза в момент падения. Вывих К. возможен во время родов. Клин, проявления травм К.: болевые ощущения в крестцово-копчиковой области, особенно при сидении; болезненность при пальпации К.; деформация К. при ректальном пальцевом исследовании. Переломы К. и разрывы у детей синхондрозов между копчиковыми позвонками или крестцово-копчикового соединения нередко сопровождаются смещением дистального фрагмента кпереди, что видно особенно хорошо на боковой рентгенограмме. Лечение: постельный режим (больные должны лежать на щите или резиновом надувном круге 7—10 дней); тепловые процедуры; репозиция отломков копчиковых позвонков при переломах безрезультатна; для уменьшения болей применяют пресакральные блокады, свечи с анестезином. Частым последствием травмы К. является посттравматическая кокцигодиния (см.).
Воспалительные заболевания К. (туберкулез, остеомиелит и др.) наблюдаются крайне редко, сопровождаются деструкцией кости и изменениями в мягких тканях — натечный абсцесс, свищи. В лечении их используют консервативные методы и оперативное вмешательство.
Новообразования Копчика встречаются также редко. Наиболее типичны — липомы, лимфангиомы, тератомы. Опухоли К., распространяющиеся кпереди, вызывают сдавление прямой кишки. На рентгенограмме обнаруживают разрушенные кости при злокачественных опухолях, при тератомах определяют плотные включения в опухоли, иногда имеющие костную структуру. Лечение опухолей хирургическое.
Прогноз при опухолях Копчика у детей, особенно новорожденных, нередко неблагоприятный.
Библиография: Оганесян С. 3. Эпителиальные ходы и кисты копчиковой области, Ереван, 1970, библиогр.; Тагер И. Л. и Дьяченко В. А. Рентгенодиагностика заболеваний позвоночника, М., 1971; Ткачев А. Д. Отводящие лимфатические сосуды крестца и копчика человека, в кн.: Вопр. теор. и клин, мед., под ред. М. Л. Берова и др., в. 3, с. 72, Нальчик, 1973; Тонков В. Н. Учебник нормальной анатомии человека, с. 45, Л., 1962; Трапезников H. Н. и Григорова Т. М. Первичные опухоли костей таза, М., 1978, библиогр.; Хасанов Т. А. Повреждения копчика и травматическая кокцигодиния, Ташкент, 1970, библиогр.; Galiuzас М. e. a. Agenesics sacro-coccygiennes, Ann. Chir, infant., t. 9, p. 235, 1968; Mасpherson R. I. a. Young G. Sacrococcygeal tumors, J. Canad. Ass. Radiol., v. 21, p. 132, 1970; Richards A. T., Striсke L. a. Spitz L. Sacrococcygeal chordomas in children, J. pediat. Surg., v. 8, p. 911, 1973, bibliogr.
Т. П. Макаренко; Ю. Г. Елашов (рент.).

