Дифтерия: больная бактерия, способная убивать
Содержание:
- Дифтерийный токсин
- Дифтерия уха
- Лечение
- Вакцинация
- Заболеваемость (на 100 000 человек)
- Симптомы
- Как можно избежать дифтерии?
- Причины
- Советы и рекомендации
- Диагностика заболевания
- Исторические сведения и интересные факты
- Возможные осложнения
- Статистика
- Патогенез
- Классификация
- Об услуге
- Эффективность вакцинации
- Также в разделе
- Другие заболевания из группы Болезни уха и сосцевидного отростка:
- Как может протекать дифтерия?
- Профилактика
- Возбудитель дифтерии
- Online-консультации врачей
- Как лечить дифтерию?
Дифтерийный токсин
Токсин, вырабатываемый дифтерийной палочкой, состоит из нескольких компонентов. Один из них – фермент гиалуронидаза разрушает гиалуроновую кислоту капилляров и увеличивает их проницаемость, что приводит к выходу из сосудов и пропитыванию окружающих тканей плазмой крови с отложением белка фибриногена. Второй компонент – некротоксин разрушает клетки эпителия с выделением из них фермента тромбокиназы. Тромбокиназа способствует превращению фибриногена в фибрин и образованию на поверхности тканей фибринной пленки. При действии дифтерийного токсина на небные миндалины, которые покрыты несколькими слоями эпителиальных клеток, формируется фибиринная пленка, проникающая вглубь эпителия миндалин и плотно спаянная с ним.
Третий (основной) компонент – собственно токсин способен блокировать процессы клеточного дыхания и синтеза белковых молекул. Наиболее чувствительными к его действию являются капилляры, клетки миокарда и нервные клетки. В результате развивается дистрофия миокарда и инфекционно-токсический миокардит, повреждение капилляров приводит к инфекционно-токсическому шоку, повреждение шванновских клеток (вспомогательные клетки нервной ткани) приводит к демиелинизации нервных волокон (разрушение электроизолирующего слоя миелина с нарушением проведения нервных импульсов по нервным волокнам). Кроме того, дифтерийный токсин вызывает общую интоксикацию организма.
Дифтерия уха
Поражение уха при дифтерии редко является первоначальной форма заболевания и обычно развивается при прогрессировании дифтерии глотки. Из глотки в полость среднего уха коринебактерии могут проникнуть через евстахиевы трубы – покрытые слизистой оболочкой каналы, которые соединяют среднее ухо с глоткой, что необходимо для нормального функционирования слухового аппарата.
Распространение коринебактерий и их токсинов в барабанную полость может привести к развитию гнойно-воспалительного процесса, прободению барабанной перепонки и нарушению слуха. Клинически дифтерия уха может проявляться болями и ослаблением слуха на стороне поражения, иногда больные могут жаловаться на шум в ушах. При прорыве барабанной перепонки из наружного слухового прохода выделяются гнойно-кровянистые массы, а при обследовании можно выявить серовато-коричневые пленки.
Лечение
Для лечения дифтерии используется антитоксическая противодифтерийная сыворотка (ПДС). Она подавляет действие дифтерийного токсина в крови. Дополнительно проводится антибактериальная терапия. Сами по себе антибиотики не оказывают заметного действия на Corynebacterium Diphtheriae и назначаются для борьбы с сопутствующими инфекциями (курс от 5 до 7 дней).
Доза, в которой будет применяться ПДС, напрямую зависит от тяжести болезни. В том случае, когда врач подозревает локализованною форму болезни, введение сыворотки может быть отсрочено до лабораторного уточнения диагноза. Но, если же у врача под подозрением токсическая форма дифтерии, применение ПДС осуществляется без промедлений. В случаях легкой и средней тяжести ПДС вводится внутримышечно. При тяжелых формах (для быстрого поступления в кровь) инъекция делается внутривенно.
При дифтерии ротоглотки также используется полоскание горла специальными дезинфицирующими средствами, имеющими противовоспалительный и антибактериальный эффекты.
Для борьбы с интоксикационным синдромом назначают капельницы с растворами, которые стабилизируют организм – глюкозо-калиевая смесь, полиионные растворы и прочее.
При нарушениях глотания могут использоваться глюкокортикоиды.
При токсической форме положительный эффект дает плазмаферез (отделение от клеток крови плазмы, содержащей токсины, аллергены и аутоантитела).
Для предотвращения дальнейшего распространения заболевания и лучшего контроля над состоянием больного, независимо от формы и степени тяжести, лечение дифтерии проводится только в инфекционном стационаре с неотложной госпитализацией зараженного при выявлении признаков дифтерии.
В зависимости от степени тяжести больного, формы дифтерии и стадии болезни, показаны различные виды режима. При среднетяжелой степени показан постельный, а при тяжелой или гипертоксической степенях – строгий постельный режим на срок не менее 14 дней. Дальнейший режим зависит от состояния больного, наличия, вида и интенсивности проявления осложнений.
Вакцинация
Вакцинация от дифтерии проводится анатоксином, то есть инактивированным токсином. В ответ на его введение в организме образуются антитела не к Corynebacterium diphteriae, а к дифтерийному токсину.
Дифтерийный анатоксин входит в состав комбинированных отечественных вакцин АКДС (ассоциированная, то есть комплексная, вакцина против коклюша, дифтерии и столбняка), АаКДС (вакцина с бесклеточным коклюшным компонентом) и АДС (дифтерийно-столбнячный анатоксин), также «щадящих» вакцин АДС-М и АД-М. Кроме того, в России зарегистрированы вакцины компании «SanofiPasteur»: Тетракок (против дифтерии, столбняка, коклюша, полиомиелита) и Тетраксим (против дифтерии, столбняка, коклюша, полиомиелита, с бесклеточным коклюшным компонентом); Д.Т. Вакс (дифтерийно-столбнячный анатоксин для вакцинации детей в возрасте до 6 лет) и Имовакс Д.Т. Адюлт (дифтерийно-столбнячный анатоксин для вакцинации детей старше 6 лет и взрослых), а также Пентаксим (вакцина против дифтерии, столбняка, коклюша, полиомиелита и гемофильной инфекции с бесклеточным коклюшным компонентом).
Согласно российскому прививочному календарю, вакцинация детей в возрасте до года проводится в 3, 4–5 и 6 месяцев. Первая ревакцинация проводится в 18 месяцев, вторая – в 7 лет, третья – в 14. Взрослые должны ревакцинироваться от столбняка и дифтерии каждые 10 лет.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст,лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-возаболевших | 0.1 | 0.6 | 0.003 | 0.003 | 0.001 | 0.001 | 0.1 | 0.6 | 0.003 | 0.003 | 0.001 | 0.001 |
1. Общий анализ крови
Общий анализ крови
При дифтерии отмечается относительный лимфоцитоз (Lymph) (более 35%).
Симптомы
| Вcтречаемость(насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Бледность кожи | 100% |
| Боль в горле | 100% |
| Неприятный запах изо рта (галитоз) | 100% |
| Носовой оттенок голоса (гнусавый голос) | 100% |
| Общее повышение температуры тела (высокая температура, повышенная температура) | 100% |
| Постоянная или периодическая одышка без связи с положением тела, нагрузками | 100% |
| Быстрая утомляемость при физической нагрузке (утомление, ослабление сил) | 50% |
| Затруднение дыхания | 50% |
| Общая слабость (утомляемость, усталость, слабость организма) | 50% |
| Сухой грубый «лающий» кашель | 40% |
| Осиплость голоса | 30% |
Как можно избежать дифтерии?
Единственный специфический метод профилактики этого заболевания – это своевременная и полная иммунизация. Курс прививок рекомендуют начинать в 3 месяца после рождения. Он состоит из нескольких блоков:
- 3 прививки с промежутком в 1,5 месяца: в 3 месяца от рождения, в 4,5 и 6;
- буферные прививки для поддержания иммунитета: в 1,5 года, в 4–5 и 14–15 лет;
- пожизненная периодическая иммунизация через каждые 10 лет.
Не стоит думать, что дифтерия – это сугубо детское заболевание, и взрослым не нужна защита от него. Заразиться можно в любом возрасте, и всегда оно протекает тяжело, хотя, действительно, наибольшую опасность представляет для детей.
Важно! Даже перенесенная дифтерия не гарантирует защиты от повторного заражения. Чтобы исключить его, следует закончить курс иммунизации
В этом случае перенесенное заболевание считается первой прививкой.
Причины
Причина возникновения заболевания — инфицирование коринебактерией дифтерии (Corynebacterium diphtheriae), которая также известна как “палочка Леффлера”. Заражение чаще всего происходит от больного человека воздушно-капельным путем, реже — контактным через предметы быта или с продуктами питания. После попадания на слизистую оболочку верхних дыхательных путей, миндалин бактерии выделяют токсин. Дифтерийный токсин разрушает подлежащие ткани. Формируются дифтерийные пленки — плотные, спаянные со слизистой оболочкой налеты на слизистой. При их снятии отмечается небольшая кровоточивость. Через повреждение в слизистой оболочке токсин попадает в кровоток, разносится во все органы, нарушая их функцию.
Советы и рекомендации
Несмотря на пугающий список возможных побочных реакций и осложнений от вакцин, надо помнить главное – тяжелые последствия встречаются крайне редко и с ними умеют бороться, а местные и общие реакции не столь часты, слабо выражены и не опасны для здоровья.
Тем не менее, в течение нескольких дней или недель после прививки (сколько именно, зависит от конкретной вакцины), следует внимательно следить за самочувствием ребенка:
Высокая температура в течение 3-х и более дней, одышка, судороги, частая рвота, сильная головная боль и другие заметные и постоянные отклонения от нормального самочувствия – повод вызвать врача.
Введение вакцины – это всегда дополнительная нагрузка на организм, иногда весьма значительная, поэтому в первые дни после вакцинации стоит больше отдыхать и избегать заметных физических и эмоциональных нагрузок.
При повышении температуры выше 38° используют жаропонижающие препараты в сочетании с физическими методами – холодные компрессы, обтирание влажной губкой
Особенно важно снижать температуру у детей, склонных к судорогам, с гипертензионно-гидроцефальным синдромом.
Внимательно следите за состоянием организма, если у привитого, особенно, ребенка высок риск аллергических реакций.
В течение первых 2-х недель перед прививкой и после неё лучше избегать продуктов – облигатных аллергенов: морепродукты, мёд и шоколад, яйца, клубника, малина, цитрусовые.
В первые 7-10 дней старайтесь избегать контакта с другими людьми для снижения риска простудных заболеваний. Особенно это касается людей с пониженным иммунитетом и хроническими заболеваниями.
Рекомендуется через 3 – 4 недели после прививки сделать общий анализ мочи для выявления возможных осложнений со стороны почек: это особенно важно для детей, имеющих заболевания органов мочевыделения
Анализ также позволит своевременно обнаружить отклонения и принять необходимые меры.
Диагностика заболевания
Опрос и осмотр
Оценивается общее состояние пациента
Особое внимание уделяется осмотру зева. Оценивается состояние слизистой оболочки, миндалин
При обнаружении пленок врач может попытаться снять их шпателем. Характерный вид пленок и наличие капелек крови на слизистой после их удаления позволяют заподозрить дифтерию.
Лабораторные методы
Необходимы для постановки диагноза, определения степени тяжести заболевания.
- Клиническом анализ крови — повышен уровень лейкоцитов, нейтрофилов, увеличена СОЭ.
- Микробиологические методы обязательны для подтверждения диагноза “дифтерия”. Посев диагностического материала (мазок из зева и носоглотки) дает рост токсигенной C. diphtheriae на питательных средах.
- Молекулярно-генетический метод (ПЦР) применяется для определения гена токсигенности tox+ в ДНК выделенной культуры.
- Серологическое исследование (ИФА, РНГА, РПГА, РЛА) необходимо для определения напряженности противодифтерийного иммунитета и для подтверждения диагноза. Для этого исследование сыворотки крови проводится дважды с интервалом в две недели. Четырехкратное и более увеличение уровня специфических антител позволяет лабораторно подтвердить инфекцию.
Инструментальные исследования
К основным инструментальным методам исследования относят электрокардиографию и эхокардиографию. При развитии осложнений выполняют дополнительные методы исследования.
- Электрокардиография (ЭКГ) — осложнением дифтерии может быть повреждение миокарда. ЭКГ необходимо проводить для оценки сердечного ритма, ранней регистрации нарушения сердечной проводимости. Характерно нарушение ритма в виде аритмий и блокад.
- Эхокардиография (ЭхоКГ) для оценки структурных и функциональных изменений миокарда.
Исторические сведения и интересные факты
Уже в первом веке нашей эры можно встретить упоминание о дифтерии, называемой тогда «петля удавленника» или «смертельная язва глотки». Первую же прививку сделал и применил на человеке Эмиль Беринг. 26 декабря 1891 года он спас жизнь больному ребенку, сделав ему первую прививку от дифтерии. Кстати, первая прививка была сделана из сыворотки переболевшей дифтерией морской свинки. Да и все предыдущие исследования проводились именно на этих животных. После этого Эмиль Ру стал делать прививку для масштабного применения не из сыворотки морских свинок, а использовал кровь иммунизированных лошадей. Благодаря этой прививке летальность от дифтерии упала до 1%. Используемый же теперь дифтерийный анатоксин был открыт только в 1923 году Гастоном Рамоном, который по образованию был биологом и ветеринаром.
Возможные осложнения
- Истинный круп — при формировании дифтерийных пленок в области голосовых связок дыхательные пути могут полностью перекрываться. Развивается дыхательная недостаточность, требующая неотложных мероприятий и интенсивной терапии.
- Поражение сердца может развиваться как в начале заболевания, так и в период выздоровления. Воздействие дифтерийного токсина непосредственно на миокард может вызывать миокардит, сердечную недостаточность, эндокардит.
- Нарушение сердечного ритма — возникают проблемы с проводящей системой сердца: блокады и аритмии.
- Вторичная бактериальная пневмония — дифтерия ослабляет иммунитет больного, развивается воспаление легких, вызванное как дифтерией, так и сопутствующими бактериальными инфекциями.
- Поражение нервной системы отмечается уже с 3-4-го дня. Связано с токсической дегенерацией нервных волокон. При благоприятном исходе заболевания происходит быстрое восстановление.
- Инфекционно-токсический нефроз с 4-5-го дня заболевания. Поражение чаще всего наблюдается на фоне хронических заболеваний почек.
- Летальные исходы — несмотря на специфическое лечение, агрессивное течение заболевания может привести к полиорганной недостаточности и летальному исходу.
Статистика
Частота встречаемости дифтерии обусловлена социально-экономическим уровнем жизни и медицинской грамотностью населения. Во времена до открытия прививок заболеваемость дифтерией имела четкую сезонность (резко возрастала зимой и значительно снижалась в теплое время года), что обусловлено особенностями возбудителя инфекции. Заболевали преимущественно дети школьного возраста.
После широкого распространения вакцинопрофилактики дифтерии сезонный характер заболеваемости исчез. Сегодня в развитых странах дифтерия встречается крайне редко. По данным различных исследований, частота заболеваемости колеблется в пределах от 10 до 20 случаев на 100 тысяч населения в год, причем болеют преимущественно взрослые люди (мужчины и женщины могут заболеть с одинаковой долей вероятности). Летальность (смертность) при данной патологии колеблется в пределах от 2 до 4%.
Патогенез
Период инкубации дифтерии длится от 2 до 10 дней.
Дифтерийный экзотоксин – это первичный фактор, который вызывает различные патологические процессы в организме человека. Бактериемия дифтерии не свойственна. Тяжелое течение болезни возникает только при отсутствии или при низких титрах антитоксических антител.
В месте внедрения и размножения возбудителя под действием экзотоксина и других дополнительных факторов повреждения возникает местная воспалительная реакция. Как правило, повреждается слизистая гланд. Первые признаки начальной стадии заболевания – отек и/ или катаральное воспаление, при этом особый фермент (нейраминидаза), который присутствует у возбудителя, снижает болевую чувствительность.
При данном заболевании могут быть поврежденными любые клетки организма, особенно при большой концентрации экзотоксина.
Классификация
В зависимости от места распространения инфекции выделяют несколько форм дифтерии.
- Локализованная, когда проявления ограничиваются только местом внедрения бактерии.
- Распространённая. В этом случае налёт выходит за пределы миндалин.
- Токсическая дифтерия. Одна из наиболее опасных форм болезни. Для неё характерно бурное течение, отёк многих тканей.
- Дифтерия других локализаций. Такой диагноз ставится, если входными воротами инфекции были нос, кожа, половые органы.
Ещё один вид классификации — по виду осложнений, сопровождающих дифтерию:
- поражение сердца и сосудов;
- появление параличей;
- нефротический синдром.
Неспецифические осложнения — это присоединение вторичной инфекции в виде пневмонии, бронхита или воспаления других органов.

Об услуге
Эпидемический паротит (свинка) — острое вирусное очень заразное заболевание с поражением слюнных желез.
Заражение и симптомы:
В последние годы в России заболеваемость эпидемическим паротитом низкая, однако, вирус широко распространен в мире, а значит, есть риск заражения. Источником заражения является человек. Вирус передается воздушно–капельным путем, через прямой контакт или через загрязненные предметы.
Основной симптом паротита – это воспаление слюнных желез (отек и болезненность), которое сопровождается лихорадкой и симптомами интоксикации. Помимо слюнных желез вирус поражает центральную нервную систему, почки, яички, яичники и суставы, поджелудочную железу и суставы. Наиболее частым осложнением паротита у мужчин является орхит (воспаление яичек), а в случае 2-х стороннего поражения, возможно развития бесплодия.
В случае заболевания эпидемическим паротитом беременной женщины вирус вызывается внутриутробную инфекцию у плода с тяжелыми поражениями.
Лечение:
Противовирусного лечения паротита не разработано. Вакцинация – это самый эффективный способ профилактики.
Вакцина против паротита содержит живой вирус, конечно, ослабленный. Это как плюс, так и минус.
Положительный момент: формирование стойкого иммунного ответа (можно не ревакцинироваться потом в течение жизни).
Отрицательный момент: развитие некоторых отсроченных реакций на 3-14 день после вакцинации в виде повышения температуры. Реакция при этом не опасна, она самостоятельно пройдет и ребенок в это время не заразен для других.
Мы проводим вакцинацию от паротита следующими вакцинами:
- Вакцинация паротитно–коревая (Россия) (содержит ослабленный вирус кори и паротита)
- Комбинированная вакцина MMR II (США) (содержит ослабленный вирус кори, паротита и краснухи)
Схема вакцинации у детей:
В 1 год вакцинация и в 6 лет ревакцинация. Если вакцинация проводится несвоевременно, тогда прививка может быть сделана в любом возрасте с интервалом не менее 3 месяца. Перед вакцинацией паротита мы рекомендуем сдать ОАК, ОАМ (в течение 1 месяца).
Схема вакцинации у взрослых:
Ранее не вакцинированные в составе комплексных вакцин. Перед вакцинацией паротита мы рекомендуем сдать ОАК, ОАМ (в течение 1 месяца).
Побочные реакции вакцинации против паротита (в составе комплексных вакцин):
- местные реакции (покраснение — часто, отек, боль в месте инъекции)
- общие (повышение температуры и высыпания на 3-14 день от дня вакцинации)
Противопоказания к вакцинации паротита (в составе комплексных вакцин):
- острое и обострение хронического заболевания
- серьезные реакции на вакцины в прошлом
- анафилактические реакции на неомицин
- болезни крови
- первичные и вторичные иммунодефициты
- анафилактические реакции на куриный белок в анамнезе
Эффективность вакцинации
Дифтерийный анатоксин в комбинации с вакцинами против столбняка и коклюша (АцКДС) использовался в рамках Расширенной программы иммунизации ВОЗ (РПИ) с момента ее создания в 1974 году. В течение периода 1980-2000 гг. общее число зарегистрированных случаев дифтерии было снижено более чем на 90%. Введение в 1994 г. массовой иммунизации населения России против дифтерии с повторной ревакцинацией взрослых в 2003-2004 гг. позволило обеспечить достаточную специфическую защиту населения от этой инфекции. Это, в совокупности с многолетним надзором, привело к снижению заболеваемости дифтерией в России с 26,8 в 1994 г. до 0,01 на 100 тыс. населения в 2009-2011 гг. Эффективность современных вакцин составляет 95%. Всемирной организацией здравоохранения вакцинация рекомендована для всех без исключения стран мира.
Также в разделе
| Оптимизация алгоритма диагностики и лечения хронического бактериального простатита Хронический простатит (ХП) — одно из наиболее трудных для диагностики и лечения урологических заболеваний. Он встречается у мужчин молодого и среднего возраста,… | |
|
Применение низкомолекулярных гепаринов в акушерской практике Бицадзе В.О., Макацария А.Д. ММА имени И.М. Сеченова До настоящего времени тромбозы и тромбоэмболические осложнения остаются основной причиной смерти в… |
|
|
Вертеброгенна шийна радикулопатія: діагностика та консервативне лікування (лекция) О.Є. Бариш, к.м.н. Інститут патології хребта та суглобів ім. проф. М.І. Ситенка АМН України, м. Харків Шийна радикулопатія (ШР) — нейрокомпресійний синдром, що… |
|
| Полиморфизм гена ангиотензиногена Т+31С и инфаркт миокарда. Ключевая роль в развитии и прогрессировании сердечно-сосудистых заболеваний (сердечно-сосудистый континуум) принадлежит гиперактивации ренин-ангиотензиновой… | |
| Связь показателей внутрисердечной гемодинамики и параметров электрокардиограммы в фазовом пространстве у больных с острым инфарктом миокарда в ходе пробы с нитроглицерином. Электрокардиография – наиболее распространенный диагностический метод в кардиологии. Однако информативность обычного электрокардиографического… | |
|
Применение новых препаратов для профилактики гриппа и других ОРВИ Ерофеева М.К., Позднякова М.Г., Максакова В.Л. В России ежегодно регистрируется около 50 млн. случаев инфекционных заболеваний. 90% случаев из регистрируемой… |
|
|
Рациональное ведение послеоперационного периода в офтальмологии Профессор Е.А. Егоров Кафедра глазных болезней лечебного факультета Российского государственного медицинского университета Рациональное ведение… |
|
|
Вископротектор «Гиатулон» в реконструктивной хирургии травматической патологии Гундорова Р.А., Вериго Е.Н., Лепарская Н.Л., Зиновьев М.Ю. Viscoprotector “Heatulon” in reconstructive surgery of trauma. R.A. Gundorova, E.N. Verigo, N.L. Leparskaya, M.Yu. Zinov’ev FGU of Eye Diseases named after Gelmgoltsa…. |
|
|
Современные принципы лечения геморроя Солтанов Б.Ц. Геморрой все еще остается наиболее частым заболеванием человека. Его распространенность достаточно высока и составляет 118-120 человек на 1000… |
|
|
Эффективность применения Изопринозина при лечении вульводинии, обусловленной инфекционно-воспалительными процессами Прилепская В.Н., Костава М.Н., Назарова Н.М., Фофанова И.Ю. Проблема лечения заболеваний вульвы чрезвычайно актуальна, в первую очередь ввиду трудности… |
Другие заболевания из группы Болезни уха и сосцевидного отростка:
| Абсцесс мозга |
| Абсцесс мозжечка |
| Адгезивный средний отит |
| Адгезивный средний отит |
| Ангина Людвига |
| Ангина при кори |
| Ангина при скарлатине |
| Ангина язычной миндалины |
| Аномалии развития носа |
| Аномалии развития околоносовых пазух |
| Атрезия полости носа |
| Болезнь Меньера |
| Воспалительные заболевания среднего уха |
| Врожденная преаурикулярная фистула (околоушной свищ) |
| Врожденные аномалии развития глотки |
| Гематома и абсцесс носовой перегородки |
| Гипервитаминоз К |
| Гипертрофия лимфоидной ткани глотки |
| Гортанная ангина |
| Дифтерия полости носа |
| Зигоматицит |
| Злокачественные опухоли наружного уха |
| Злокачественные опухоли среднего уха |
| Изъязвление носовой перегородки |
| Инородные тела носа |
| Инородные тела уха |
| Искривление носовой перегородки |
| Кисты околоносовых пазух |
| Лабиринтит |
| Латентный средний отит у детей |
| Мастоидит |
| Мастоидит |
| Мирингит |
| Мукоцеле |
| Наружный отит |
| Наружный отит |
| Невринома преддверно-улиткового нерва |
| Нейросенсорная тугоухость |
| Носовое кровотечение |
| Ожоги и отморожения носа |
| Опухоли носа и околоносовых пазух |
| Орбитальные осложнения заболеваний носа и околоносовых пазух |
| Остеомиелит верхней челюсти |
| Острый гайморит |
| Острый гнойный средний отит |
| Острый первичный тонзиллит |
| Острый ринит |
| Острый синусит |
| Острый средний отит у детей |
| Острый средний серозный отит |
| Острый сфеноидит |
| Острый фарингит |
| Острый фронтит |
| Острый этмоидит |
| Отоантрит |
| Отогенный абсцесс мозга |
| Отогенный менингит |
| Отогенный сепсис |
| Отомикоз |
| Отосклероз |
| Парез лицевого нерва |
| Перихондрит наружного уха |
| Перфорация барабанной перепонки |
| Петрозит |
| Поражение полости носа при гриппе |
| Поражение полости носа при коклюше |
| Поражение полости носа при кори |
| Поражение полости носа при цереброспинальном менингите |
| Пороки развития уха |
| Профессиональные болезни уха |
| Ретроназальная ангина (острый аденоидит) |
| Рецидивирующий средний отит у детей |
| Ринит аллергический |
| Ринит атрофический |
| Ринит вазомоторный |
| Ринит простой хронический катаральный |
| Ринит хронический гипертрофический |
| Риногенный арахноидит |
| Риногенный менингит |
| Риносинусогенные внутричерепные осложнения |
| Рожа носа |
| Серная пробка |
| Серная пробка |
| Синдром Гольденара |
| Синдром Конигсмарка |
| Синдром Тричер-Коллинза (Франческетти) |
| Синехии носа |
| Синусит хронический |
| Скарлатинозное поражение полости носа |
| Субдуральный (внутриоболочечный) абсцесс |
| Субдуральный абсцесс |
| Тимпаносклероз |
| Тимпаносклероз |
| Травмы внутреннего уха |
| Травмы глотки |
| Травмы наружного уха |
| Травмы околоносовых пазух |
| Травмы среднего уха |
| Травмы уха |
| Тромбоз пещеристого синуса |
| Туберкулез уха |
| Тубоотит (евстахиит) |
| Фурункул преддверия носа |
| Холестеатома наружного уха |
| Хронические воспалительные заболевания полости носа |
| Хронический гнойный средний отит |
| Хронический гнойный средний отит |
| Экзема наружного уха |
| Экзема преддверия носа |
| Экссудативный средний отит |
| Экстрадуральный абсцесс |
| Экстрадуральный абсцесс |
| Язвенно-пленчатая ангина Симановского-Плаута-Венсана |
Как может протекать дифтерия?
Возбудители дифтерии могут поселяться на слизистой оболочке, а также на поврежденных кожных покровах. Поэтому существует несколько первичных локализаций:
- Ротоглотка. Это типичный вариант, который фиксируют в 90–95% всех случаев. В первую очередь поражаются небные миндалины, поэтому на ранней стадии заболевание выглядит как ангина или тонзиллит. Такая дифтерия может быть катаральной, когда воспалены только миндалины, или распространенной, захватывающей небные дужки, небо, гортань и так далее. Вслед за дифтерией ротоглотки могут начаться вторичные воспалительные процессы.
- Нос. Воспаление слизистой носа может быть как первичной формой, так и осложнением дифтерии ротоглотки. При этой форме начинается насморк, на слизистой носа может быть налет и дифтерийные пленки, на коже появляются мокнущие участки. Общие симптомы появляются редко.
- Глаза. Чаще всего проявляет себя как конъюнктивит, возможно появление дифтерийных пленок на слизистой, отек век. Эта форма также редко провоцирует появление общей интоксикации.
- Уши. В большинстве случаев дифтерия уха – это осложнение другой формы заболевания. Возможно поражение внутреннего уха при распространении возбудителей через евстахиеву трубу или же внешнего при занесении руками или предметами. Признаки этой формы – боли в ухе, выделения из ушного канала. При осмотре в нем обнаруживаются дифтерийные пленки, мокнущий налет, а также признаки воспаления.
- Половые органы. Редкая форма, чаще всего это осложнение. Слизистые воспалены, на них появляются пленки.
- Раны. Может развиваться, если в рану или царапину попадет возбудитель. Появляются признаки местного воспаления вокруг раны, могут быть пленки. Такие повреждения кожи заживают медленно.
Вне зависимости от первичной локализации дифтерия может протекать различным образом:
- Бессимптомное носительство. Лабораторная диагностика выявляет наличие возбудителей на пораженной слизистой, но симптомов заболевания нет. Носительство может длиться до нескольких месяцев.
- Катаральная дифтерия. Воспаление локальное, нет признаков интоксикации. Заболевание протекает легко, не вызывает общих симптомов и осложнений. Как и носительство, типична для людей, которые прошли вакцинацию.
- Субтоксическая. Могут быть признаки общей интоксикации, такие как повышение температуры, головная боль и общее недомогание, но нет осложнений.
- Токсическая. Развивается у непривитых людей. Переносится тяжело, на 2–3 день течения появляются общие симптомы: высокая температура, головные боли, недомогание, одышка. Без лечения развиваются осложнения: поражение нервной, дыхательной, сердечно-сосудистой систем.
- Гипертоксическая. Для нее характерно молниеносное тяжелое течение. Летальный исход возможен уже на вторые сутки.
В большинстве случаев встречается токсическая дифтерия ротоглотки. Поэтому именно на ее симптомы следует ориентироваться в первую очередь.
Профилактика
Создание искусственного иммунитета против болезни – наиболее эффективная профилактика дифтерии. Первая прививка от дифтерии проводится в 3-месячном возрасте ребенка вакциной АКДС или АДС. Затем ее повторяют в 4,5 месяца, полгода, 1,5 года и 6 лет. Ревакцинация дифтерии проводится начиная с 16-летнего возраста один раз каждые 10 лет. Кроме отечественных препаратов, доступна импортная вакцина от дифтерии – аналог АКДС Инфанрикс или АДС – Т. Д. Вакс.
Дополнительные меры профилактики:
- исследование мазков из носоглотки у всех контактировавших с заболевшим человеком;
- медицинское наблюдение за контактировавшими людьми в течение недели;
- дезинфекция в помещении после госпитализации больного.
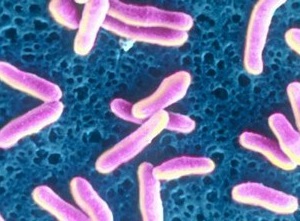
Возбудитель дифтерии
Возбудитель болезни – коринебактерия дифтерии (см. фото) Это довольно крупные палочки, которые имеют форму слегка изогнутой булавы. При исследовании под микроскопом обнаруживается характерная картина: бактерии располагаются парами, под углом друг к другу, в виде латинской V.
- Генетический материал содержится в двухцепочной молекуле ДНК. Бактерии устойчивы во внешней среде, хорошо выдерживают замораживание. В каплях высохшей слизи сохраняют свою жизнедеятельность до 2-х недель, в воде и молоке до 20 дней. Бактерии чувствительны к дезинфицирующим растворам: 10% перекись убивает их за 10 минут, 60° спирт за 1 минуту, при нагревании до 60 градусов гибнут через 10 минут. Для борьбы с дифтерийной палочкой эффективны и хлорсодержащие препараты.
- Заражение дифтерией происходит от больного или бактерионосителя, не имеющего проявлений болезни. Бактерии попадают на слизистую глотки воздушно-капельным путем, с каплями слюны или слизи больного. Можно заразиться и через загрязненные предметы обихода и продукты, при тесном физическом контакте.
Входными воротами для инфекции являются: слизистая глотки, носа, половых органов, конъюнктива глаза, повреждения кожи. Бактерии дифтерии размножаются в месте проникновения, что обуславливает разные формы болезни: дифтерия зева, гортани, глаза носа, кожи. Чаще всего коринобактерии селятся на слизистой оболочке миндалин и мягкого неба.
Online-консультации врачей
| Консультация гинеколога |
| Консультация психоневролога |
| Консультация ортопеда-травматолога |
| Консультация невролога |
| Консультация семейного доктора |
| Консультация сосудистого хирурга |
| Консультация пластического хирурга |
| Консультация инфекциониста |
| Консультация гастроэнтеролога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация сексолога |
| Консультация маммолога |
| Консультация вертебролога |
| Консультация хирурга |
| Консультация гастроэнтеролога детского |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Как лечить дифтерию?
Эффетвиное лечение дифтерии у детей и взрослых проводится только в условиях стационара (в больнице). Госпитализация обязательна для всех больных, а также больных с подозрением на дифтерию и бактерионосителей.
При дифтерии ротоглотки показано также полоскание горла дезинфицирующими растворами (октенисепт). Антибиотики могут быть назначены с целью подавления сопутствующей инфекции, курсом на 5-7 дней. С целью детоксикации назначают внутривенное капельное введение растворов: реополиглюкин, альбумин, плазму, глюкозо-калиевую смесь, полиионные растворы, аскорбиновую кислоту. При нарушениях глотания может использоваться преднизолон. При токсической форме положительный эффект даёт плазмаферез с последующим замещением криогенной плазмой.


