Водянка яичек (гидроцеле): диагностика и лечение
Содержание:
- Что это за болезнь и как лечится водянка яичек?
- Классификация гидроцеле яичка
- Классификация и причины болезни
- Лечение водянка яичка (гидроцеле) в Москве:
- Приемы и консультации
- Манипуляции и операции
- Причины водянки яичка
- Эпидидимит
- Послеоперационный период:
- Симптомы водянки яичка
- Реабилитация и профилактика послеоперационных осложнений
- Клиническая картина
- Лечение патологий сперматогенеза
- Диагностика гидроцеле
- Противопоказания
- Причины водянки яичка
- Заболевания, вызывающие симптом
- К чему может привести водянка яичек, если ее не оперировать?
- Спермограмма — диагностика патологий спермы
- 2.Причины
Что это за болезнь и как лечится водянка яичек?
Выделяют врожденную и приобретенную водянку.
Врожденная водянка яичек наблюдается примерно у 5-6% новорожденных мальчиков. В 10% таких случаев водянка возникает с двух сторон. Яички окружены влагалищной оболочкой, которая является частью брюшины и в конце эмбрионального развития опускается с яичками в мошонку.
Основной задачей влагалищной оболочки является выделение жидкости, которая выполняет функцию смазки и позволяет яичкам перемещаться в мошонке. Причиной чрезмерного скопления жидкости в оболочке яичка могут быть не заросшие связи с брюшной полостью (влагалищного отростка), что приводит к проникновению жидкости из брюшной полости и появлению водянки яичек у новорожденных.
Нарушение всасывания влагалищной оболочкой избыточной жидкости может быть результатом воспалительных заболеваний яичка или придатка, травм мошонки, сердечной недостаточности, а так же осложнений после операционного лечения паховых грыж и варикоцеле (приобретённая водянка яичка у ребенка).
Другими возможными причинами возникновения водянки яичка являются:
- Неопущение яичка
- Недоношенность
- Низкий вес при рождении
- Болезни печени с асцитом
- Патологии передней брюшной стенки
- Муковисцидоз
- Перекрут яичка
- Инфекции
Классификация гидроцеле яичка
 Заболевание является распространённым и поражает пациентов мужского пола любого возраста. Водянка яичек у новорождённых является вариантом нормы: в возрасте от одного до двух лет состояние маленького пациента нормализуется, проблема сохраняется лишь у 6% мальчиков. Не чаще чем в 5% случаев у молодых пациентов диагностируют приобретённую водянку, в трети случаев выяснить причины развития не удаётся. У мужчин в старшем возрасте патологическое состояние развивается в послеоперационный период в качестве осложнения из-за массивных отёков.
Заболевание является распространённым и поражает пациентов мужского пола любого возраста. Водянка яичек у новорождённых является вариантом нормы: в возрасте от одного до двух лет состояние маленького пациента нормализуется, проблема сохраняется лишь у 6% мальчиков. Не чаще чем в 5% случаев у молодых пациентов диагностируют приобретённую водянку, в трети случаев выяснить причины развития не удаётся. У мужчин в старшем возрасте патологическое состояние развивается в послеоперационный период в качестве осложнения из-за массивных отёков.
Систематизация заболевания основана на ряде параметров. В соответствии с Международной классификацией болезней, выделяют осумкованное гидроцеле, неуточнённое и инфицированное. Исходя из объёма содержащейся жидкости — большое (более 200 мл) и гигантское (до 3 литров).
Инициирующие факторы развития обуславливают следующие разновидности заболевания:
|
Вид водянки |
Особенности и причины |
|
Физиологическая |
Водянка яичка у новорождённого ребёнка является вариантом нормы и присутствует с рождения. В течение первых двух лет, по мере развития лимфатического аппарата, жидкость рассасывается самостоятельно. |
|
Врождённая |
Водянка яичек у мальчиков может быть:
|
|
Приобретённая |
Может быть первичной и иметь неустановленную этиологию, а может — вторичной, развивающейся вследствие других заболеваний. |
Классификация и причины болезни
Классифицируется заболевание по нескольким категориальным признакам. По происхождению выделяют врожденную патологию и приобретенную, развивающуюся вследствие воспалительных, травматических повреждений, невыясненных причин.
В зависимости от механизмов формирования выделяют:
-
сообщающееся закрытое гидроцеле — секрет скапливается в полости яичка и в незаращенном влагалищном отростке, без доступа в брюшную полость;
-
открытое сообщающееся — жидкость заполняет полость яичка и отростка с выходом ее в брюшную полость;
-
несообщающееся — жидкость накапливается изолированно вокруг яичка;
-
открытая или закрытая водянка канатика — с выходом в брюшную полость и без.
По клиническим формам разделяется на острое и хроническое расстройство, осложненное (инфицированное) и неосложненное. По характеру поражения — одностороннее и двухстороннее.
Причины врожденной болезни. Внутриутробная закладка яичка происходит в забрюшинном пространстве. Сформированное яичко опускается в мошонку. Его прохождению способствует влагалищный отросток брюшины, который сначала сообщается с брюшинной полостью, а затем (к моменту рождения) закрывается.
Если заращения не происходит, то жидкость скапливается в мошонке. Возможные причины:
-
дисбаланс гормональной активности у матери;
-
преждевременное рождение;
-
вредные воздействия на плод.
В большинстве случаев заращение происходит чуть позже, поэтому врачебная тактика, как правило, выжидательная. Препятствовать закрытию отростка у ребенка может повышенное внутрибрюшное давление, иные сопутствующие процессы. Чаще врожденная патология относится к сообщающемуся типу. У взрослых водянка самостоятельно проходит крайне редко.
Причины приобретенной патологии. Приобретенная водянка чаще принадлежит к несообщающемуся типу. В норме небольшое количество жидкости (10-15 мл) в мошонке присутствует всегда. Излишнее накопление (более 50 мл) является следствием ее ускоренного производства или недостаточного всасывания.
Возможные причины ускоренной репродукции:
-
травмы репродуктивного органа;
-
воспаление — скрытые половые и венерические инфекции, туберкулез;
-
злокачественные опухоли;
-
перекрут яичка.
Возможные причины недостаточного всасывания:
-
повреждение семенного канатика при некачественном хирургическом вмешательстве;
-
радиационное воздействие (лечение рака яичка);
-
паразитарные заболевания, снижающие отток лимфы от мошонки (филяриоз);
-
медицинские манипуляции в брюшной полости (перитонеальный диализ, шунтирование).
К факторам риска относятся силовые нагрузки, сердечная недостаточность, повреждение паховых лимфоузлов. В некоторых случаях причину установить не удается.
Лечение водянка яичка (гидроцеле) в Москве:
Показаны 10 из 74,
Все услуги
Приемы и консультации
-
Прием врача-уролога лечебно-диагностический, первичный
2 360 руб.
-
Прием врача-уролога лечебно-диагностический, повторный
2 230 руб.
-
Прием врача-уролога к.м.н. первичный
2 970 руб.
-
Прием врача-уролога к.м.н повторный
2 620 руб.
-
Прием врача-уролога д.м.н. первичный
3 570 руб.
-
Прием врача-уролога д.м.н. повторный
3 210 руб.
Манипуляции и операции
-
Открытие крайней плоти
1 180 руб.
-
Катетеризация мочевого пузыря у женщин (лечебно-диагностическая)
2 620 руб.
-
Катетеризация мочевого пузыря у мужчин (лечебно-диагностическая)
3 010 руб.
-
Инстилляция лекарственных препаратов в уретру у женщин (без стоимости препаратов)
1 670 руб.
Точную стоимость услуг сети клиник «Доктор рядом» можно узнать по телефону или в регистратуре.
Причины водянки яичка
К развитию заболевания у детей могут привести врожденные патологии мочеполовой системы.
Водянка развивается вследствие различных причин:
- венерические заболевания;
- орхит ー воспаление яичка;
- эпидидимит ー воспаление придатка;
- последствия травматизации области паха;
- перенесенные оперативные вмешательства на мошонке или органах малого таза;
- сердечная недостаточность;
- воздействие ионизирующего излучения (радиации);
- новообразования органов малого таза или промежности.
Скопление жидкости может быть признаком грозной болезни, поэтому важно выявить причину его развития, затем начать лечение.
Эпидидимит
Эпидидимит – это воспаление придатка яичка. Заболевание также характеризуется высокой температурой, резкими болевыми ощущениями в области мошонки, отеком. Болезнь развивается по таким причинам:
- попадание инфекции;
- осложнения уретрита и простатита;
- осложнение эпидемического паротита;
- затруднение мочеиспускания;
- перенесенные травмы, удары;
- туберкулез.
Симптомы характеризуются таким состоянием:
- боль мошонки и ее отек;
- повышение температуры, озноб и лихорадка;
- опухлый пах;
- боль во время мочеиспускания и семяизвержения;
- появление крови в сперме;
- выделения гнойного характера из уретры.
Послеоперационный период:
По окончании гидроцелеэктомии пациент размещается в комфортабельной палате нашего стационара, где под контролем уролога и среднего медицинского персонала он находится до полного пробуждения от наркоза. Уже на следующий день пациент может быть выписан из клиники.
Дальнейшее наблюдение проводится в амбулаторном режиме. Пациенту назначается антибактериальная и противовоспалительная терапия, рекомендуется ношение специального суспензория. Швы снимаются на 10-е сутки. На период лечения оформляется больничный лист. После операции пациент получает подробные врачебные рекомендации по режиму и объему физических нагрузок, назначается дата контрольной явки.
Симптомы водянки яичка
Болезнь протекает в двух формах – острой и хронической. Вся симптоматика сводится к увеличению яичка в объеме, при этом оно не прощупывается из-за жидкости. Кожа мошонки легко сдвигается в складки. Клинические проявления развиваются медленно и незаметно (в редких случаях внезапно). При большой кумуляции жидкости отмечается болезненность в мошонке, повышение температуры тела. Объем жидкости может достигать 2 литров, она может распространяться в паховую область, что приводит к затрудненному мочеиспусканию и передвижению.
Наличие первых симптомов водянки требует обращения к врачу-урологу. Опытный врач не затруднится с постановкой диагноза. Но чтобы дифференцировать водянку яичка от других патологий, осмотра и пальпации недостаточно. В диагностике используются следующие методики:
Диафаноскопия, или осмотр мошонки с помощью яркого света. Она позволяет дифференцировать водянку от грыжи (если в мошонке присутствуют петли кишечника); УЗИ мошонки. При этом исследовании не только дифференцируется водянка яичка, но и оценивается его состояние. С помощью этого метода определяются аномалии развития яичка, кисты и опухолевые образования органов мошонки, сперматоцеле, грыжи. Анализы мочи: общий и бактериологический. Они назначаются для уточнения диагноза; Пункция мошонки. Методика применяется при дифференциации водянки с филляриозом и новообразованиями яичка. В процессе диагностики, гидроцеле дифференцируют от таких патологий как пахово-мошоночная грыжа, острый орхит и орхоэпидидимит.
Реабилитация и профилактика послеоперационных осложнений
На время реабилитации после оперативного лечения пациент находится под контролем врача. Первые сутки соблюдается постельный режим, ограничивается физическая подвижность. При положительной динамике на вторые сутки разрешается вставать с постели.
Во время сна и отдыха нельзя ложиться на живот, чтобы не сместить повязку и дренаж. Швы раны регулярно обрабатываются со сменой стерильной повязки. Через две недели врач проводит контрольный осмотр. Ограничения в физической активности сохраняются до 1-2 месяцев.
Иногда необходимы повторные операции при рецидивах водянки оболочек яичка. Причинами являются пренебрежение правилами реабилитации, особенности организма или сопутствующие заболевания. Несколько простых условий помогут избежать риска рецидива и ускорить процесс выздоровления:
- Соблюдать ежедневную интимную гигиену.
- При мытье отдавать предпочтение душу, запрещены горячие ванны, сауны.
- Нижнее белье должно быть свободным, не сдавливать область паха.
- От сексуальной жизни нужно воздержаться до 14 дней, пока швы не заживут окончательно.
В случае любых изменений в цвете мошонки, состоянии швов, появлении гноя или ухудшении отека следует срочно посетить врача. Любое осложнение способно привести к развитию внутренней инфекции или атрофии.
Стоимость услуг
| Описание | Цена, руб. |
|---|---|
| Взятие мазков из уретры | 500 рублей |
| Забор материала на бактериологическое исследование | 500 рублей |
| Забор материала на флору | 500 рублей |
| Оперативное лечение гидроцеле | 28000 рублей |
Все услуги
Запишитесь на прием по телефону+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Клиническая картина
Выделяют острое и хрон, Г. Острое Г. характеризуется внезапным появлением болей, припухлостью, гиперемией кожи в одной из половин мошонки. При пальпации определяется опухолевидное образование плотно-эластической консистенции с отчетливой флюктуацией, а иногда и крепитацией. Яичко оттеснено кзади и книзу. Хрон. Г. развивается медленно, в течение ряда лет. В результате постепенного накопления жидкости мошонка приобретает грушевидную форму. Обычно границы водянки сверху четко очерчены паховым каналом. Кожа мошонки не гиперемирована, но она растянута, без складок и лоснится. Яичко при большом и напряженном Г. пальпаторно может и не определяться. Кроме того, большое Г. сопровождается мацерацией, эритразмой паховых областей, затруднением мочеиспускания, полового акта, атрофией яичка, нарушением сперматогенеза.
Диагноз основан на данных осмотра и объективного исследования мошонки
Важное значение имеют следующие симптомы: появление образования на одной стороне, отчетливая флюктуация и притупление над ним. При диафаноскопии мошонки выявляется ее просвечивание розового цвета за счет нахождения прозрачной жидкости в ее полости (положительный симптом просвечивания); для этой цели используют какой-либо источник яркого света (электрический фонарь, цистоскоп и др.), который устанавливают позади мошонки
Весьма типично при сообщающейся водянке исчезновение жидкости в лежачем положении больного, особенно если мошонку поднять. В дифференциальной диагностике с грыжей учитывают возможность вправления содержимого грыжевого мешка в брюшную полость и урчание кишки при этом. Труднее дифференцировать Г. с опухолью яичка, к-рая может давать положительный симптом просвечивания, но отличается плотной консистенцией; в таких случаях рекомендуют диагностическую пункцию с исследованием жидкости.
Лечение патологий сперматогенеза
Спектр методов лечения патологий спермы широк, выбор зависит от причины, которая привела к нарушению. Иногда достаточно просто устранить воздействие негативного фактора, изменить образ жизни.
Например, сперматогенез может восстановиться сам собой после прекращения контакта с химическими веществами, отмены соответствующих медицинских препаратов. Но чаще требуются более серьезных меры.
- Медикаментозная терапия инфекционных заболеваний. Обязательно проводится обоим супругам.
- Курс противовоспалительных препаратов.
- Гормональная терапия.
- Хирургические методы. Оперативные вмешательства применяются при варикоцеле, паховых грыжах, водянке яичка и т.д.
Когда лечение не дает эффекта или супруги не готовы ждать результата терапии, паре назначается экстракорпоральное оплодотворение. Выбор в пользу ЭКО часто делается в силу позднего репродуктивного возраста пациентов.
При патологиях спермы в программу ЭКО включаются дополнительные репродуктивные технологии:
- процедурыИКСИ/ПИКСИ (эмбриолог отбирает лучший сперматозоид и помогает ему проникнуть в яйцеклетку).
- биопсия яичка и придатков (используется для получения сперматозоидов при азооспермии).
В самых тяжелых ситуациях супругам могут порекомендовать ЭКО с донорской спермой. Благодаря стремительному прогрессу репродуктивной медицины, таких случаев с каждым годом становится меньше.
Диагностика гидроцеле
Для диагностики данного заболевания проводится физикальное обследование (осмотр пациента врачом при помощи органов чувств, возможно используя вспомогательные медицинских инструменты) мошонки в положении лежа и стоя. Физикальное обследование является необходимым для установления предварительного диагноза. Однако, скрытых патологий при помощи данного метода обнаружить невозможно. Для этого используют инструментальную диагностику. Сюда входит УЗИ мошонки и яичка (данное исследование помогает визуализировать новообразование, понять где оно расположено, определить размер опухоли, изучить ее внутреннюю структуру), иногда КТ и МРТ(данный метод использует магнитные поля и радиоволны и позволяет создать трехмерное изображение исследуемой области, МРТ мужских половых органов абсолютно безопасно для пациента, вместе с тем, метод позволяет специалисту обнаружить и идентифицировать мельчайшие структурные элементы органов, выявить возможные патологии и новообразования уже на ранней стадии). Также пациенту рекомендуется сдать анализы, провести ПЦР-диагностику. Суть этого метода заключается в заборе разных видов биоматериала. Для этого берут соскоб или мазок, а также мочу. Еще одним методом диагностики является диафаноскопия (методика исследования тканей путем просвечивания их узким пучком света). Диафаноскопия дает возможность увидеть прозрачный характер жидкости, наполняющей оболочку, а также контуры темного яичка.
Противопоказания
Нельзя проводить операцию при наличии следующих явлений:
- сахарного диабета;
- плохой свертываемости крови;
- декомпенсированной сердечной недостаточности и других тяжелых состояниях;
- во время острых инфекций (ОРВИ, грипп, ветрянка и др.);
- при наличии высыпаний или фурункулов в области будущего разреза;
- воспалительные процессы и сопутствующие патологии яичка;
- преклонный возраст.
При обнаружении противопоказаний к хирургии врач отсрочит оперативное вмешательство или выберет альтернативный метод. Например, пунктирование – откачка жидкости шприцом без рассечения тканей. Этот метод малотравматичен, но избавляет от водянки лишь на некоторое время (100% заканчиваются рецидивом).
При наличии воспалительного процесса и осложненном гидроцеле показана операция Бергмана.
Причины водянки яичка
Водянка яичка у новорожденного
Водянка яичка у новорожденных встречается довольно часто. Яичко опускается в мошонку из брюшины, и влагалищная оболочка яичка изначально является её частью. После того, как яичко опустилось, влагалищный отросток должен зарасти. Если этого не произошло, жидкость из брюшины попадает между оболочек яичка и вызывает увеличение мошонки в размерах. Такая водянка называется сообщающейся.
Сообщающаяся водянка яичка встречается у 6% новорожденных. В половине случаев в возрасте до года сообщение между брюшиной и влагалищной оболочкой яичка прекращается, и водянка проходит сама. Если водянка сохраняется после заращения влагалищного отростка, она называется несообщающейся. Несообщающая водянка яичка требует лечения.
Если до года водянка не исчезла, или если отек увеличивается, необходимо обратиться к врачу.
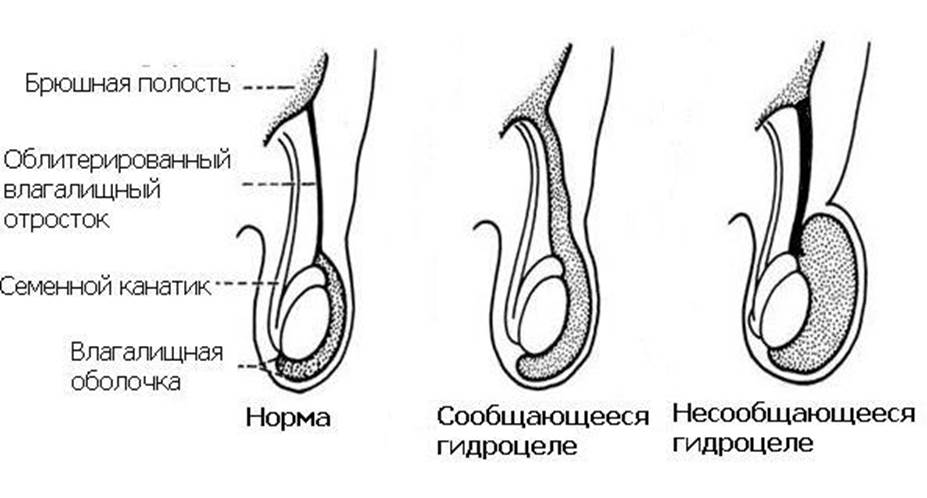
Водянка яичка у взрослых мужчин
Водянка яичка у взрослых мужчин может быть вызвана одним из следующих факторов:
- воспаление яичка (придатка яичка) – орхоэпидидимит;
- нарушения лимфооттока – в результате опухолевых или паразитарных заболеваний (филяриоз);
- травмы мошонки;
- тяжелая сердечная недостаточность.
Заболевания, вызывающие симптом
Увеличение мошонки наступает в результате следующих нарушений:
Неинфекционные
- Скопление серозной жидкости в мошонке (гидроцеле, или водянка яичка). Отек мягкий на ощупь и не исчезает в положении лежа. Его нельзя вдавить обратно в брюшную полость. При обследовании мошонки с источником яркого света, он равномерно проникает через скопившуюся внутри жидкость.
- Паховая грыжа. При наличии грыжи увеличение яичек сопровождается безболезненной выпуклостью в паху, похожей на шар. Она мягкая на ощупь и увеличивается в положении стоя, а также если мужчина тужится или поднимает тяжести. Если припухлость не вдавливается обратно в брюшную полость, могут проявляться болевые ощущения.
- Варикозное расширение вен, по которым происходит отток крови из яичка (варикоцеле). Обычно развивается с левой стороны. Часто сопровождается атрофией яичек, болевыми ощущениями и ощущением припухлости в положении стоя.
- Скопление крови в мошонке (гематоцеле). При этом заболевании отек безболезненный. Обычно гематоцеле развивается на фоне травмы яичек.
- Киста придатков яичка (сперматоцеле). Обычно наблюдается опухание в верхней части яичка. Отек представляет собой круглое образование, заполненное жидкостью, с незначительным количеством сперматозоидов. Чаще всего возникает у сексуально активных мужчин после 25 лет.
- Рак яичка характеризуется твердым уплотнением в яичке. При раке яичка отек может сопровождаться кровотечением, ноющей или острой болью. В группе высокого риска находятся мужчины до 40 лет.
- Лимфатический отек возникает при скоплении лимфы в мошонке. Имеет врожденный характер или является последствием филяриоза (инфекционного заболевания, вызванного укусами тропических насекомых). Это эластичный отек, при котором нажатие на мошонку не оставляет следа.
- Перекрут яичка, который приводит к ущемлению нервов и сосудов семенного канатика и нарушению кровообращения. В этом случае отек болезненный, а пораженное яичко, располагается выше здорового. Обычно отек при перекруте яичка развивается только с одной стороны. Перекрут яичка – это самая распространенная неинфекционная причина опухания яичек.
- Накопление жидкости в организме (отек), связанное с сердечной или почечной недостаточностью. В этом случае отек двухсторонний, губчатообразный. После нажатия на мошонку остается вдавленный след.
- Аллергический отек мошонки развивается у мальчиков младше 7 лет на фоне общей аллергии.
- Постоперационный отек яичек вследствие перенесенного оперативного вмешательства на половых органах.
Инфекционные
- Воспалительные процессы в придатке семенника (эпидидимит). В этом случае отек болезненный и плотный. Обычно сопровождается болевыми ощущениями.
- Воспаление тканей яичка (орхит). При орхите развивается отек сначала одного яичка, потом второго.
- Острая одновременная инфекция яичка и придатка (орхоэпидидимит). При этом заболевании мошонка увеличивается и краснеет. Яичко становится плотным на ощупь. Обычно сопровождается сильной болью и повышением температуры.
К чему может привести водянка яичек, если ее не оперировать?
— сдавление яичка или обоих яичек с нарушением сперматогенеза и развитием мужского бесплодия;
— сдавление яичек жидкостью, развитие нарушения кровообращения в яичке и его постепенная, полная атрофия;
— снижение потенции и эректильная дисфункция;
— ускоренное, быстрое семяизвержение или преждевременная эякуляция;
— возникновение некрозов и омертвления тканей яичек на фоне сдавления жидкостью с последующим удалением яичка или обоих яичек;
— эстетитеский деффект — увеличение объема мошонки, которая становится видна через одежду.
При своевременном обращении к врачу исход заболевания в большинстве случаев благоприятный. Однако, следует помнить, что у лиц молодого возраста при больших размерах водянки и длительном сдавлении яичка жидкостью может развиться гипотрофия яичка и нарушение сперматогенеза.
Спермограмма — диагностика патологий спермы
Основным методом определения способности семенной жидкости к оплодотворению является спермограмма. Это исследование качественных и количественных характеристик спермы под микроскопом. Оно обязательно проводится, когда пара обращается за помощью к репродуктологу.
Именно спермограмма позволяет выявить патологические состояния спермы, если они есть у мужчины. О нарушениях можно говорить, когда какая-то характеристика отклоняется от нормы.
Основные показатели спермограммы. Нормы по ВОЗ:
- Объем эякулята — 1,5 мл
- Количество сперматозоидов — от 39 млн
- Концентрация сперматозоидов— от 15 млн в 1 мл
- Подвижных спермиев— от 40%
- Сперматозоидов с прогрессивным движением — от 32%
- Жизнеспособность — от 58%
- Морфология, кол-во нормальных форм — от 4%
Если все показатели спермограммы в норме, в заключении говорится о нормоспермии. Если есть отклонения, прогноз специалиста зависит от их выраженности. При незначительно выраженном нарушении остается вероятность физиологического зачатия. Значительное угнетение той или иной характеристики позволяет предположить, что именно оно привело к бесплодию.
Важная информация
Одной спермограммы недостаточно для постановки диагноза. Исследование должны быть проведено как минимум дважды, с определенным временным интервалом. Пациенту необходимо ответственно подойти к сдаче спермы на анализ. Иначе велика вероятность недостоверного результата.
Правила подготовки к сдаче спермы
- Вылечить воспалительные заболевания.
- За 7 дней до сдачи отказаться от алкоголя и приема лекарств.
- Неделю перед процедурой не посещать сауну и баню, не принимать горячие ванны.
- Как минимум 3-4 дня перед процедурой (но не больше 6 дней) воздерживаться от половой жизни.
- Курящим мужчинам отказаться от вредной привычки хотя на несколько часов до сдачи спермы.
Для достоверного результата многое требуется и от лаборатории, в которой исследуется эякулят. Специалист, делающий анализ, должен располагать точным микроскопом последнего поколения, современными материалами. Большое значение имеет его опыт в исследовании спермы.
Чтобы уточнить диагноз, назначаются дополнительные обследования: УЗИ, анализ крови на гормоны и др.
Виды нарушений сперматогенеза
Ухудшение каждого важного показателя считается отдельной патологией спермы. Приведем распространенные нарушения, которые часто приводят к мужскому бесплодию
- Азооспермия. Отсутствие в эякуляте половых клеток, одна из самых тяжелых патологий спермы. Может быть секреторной (когда в яичках не происходит образования сперматозоидов) и обструктивной (когда спермии не попадают в эякулят из-за наличия препятствия в семявыводящих протоках). Полная информация об азооспермии, ее причинах, последствиях и способах лечения представлена здесь
- Астенозооспермия. Снижение показателей подвижности и скорости движения половых клеток. В зависимости от выраженности проблемы определяется степень азооспермии – 1, 2 или 3.
- Олигозооспермия. Концентрация сперматозоидов (количество в 1 миллилитре эякулята) ниже нормативного значения. Принято различать несколько степеней олигозооспермии.
- Тератозооспермия. Плохая морфология, количество сперматозоидов патологических форм в эякуляте выше нормативного значения. Спермограмма может показать, что у пациента имеется не одно изолированное нарушение сперматогенеза, а сочетание двух или даже трех. В таком случае название патологии складывается из нескольких:
- Астенотератозооспермия. Низкий показатель подвижности сперматозоидов сочетается с плохой морфологией.
- Олигоастенотератозооспермия. Низкая концентрация сперматозоидов в сочетании с нарушением их подвижности и плохой морфологией.
2.Причины
Известно, что на этапе внутриутробного развития яички у плода мужского пола находятся в брюшной полости, опускаясь в мошонку перед самым рождением. Такой механизм формирования гениталий (как и само «вынесение» мужских половых желез за пределы висцерального, внутреннего пространства) имеет свои эволюционные резоны, – на которых сейчас останавливаться не будем, – однако он достаточно сложен, чувствителен к условиям вынашивания беременности и потому под действием неблагоприятных факторов нередко дает сбой. В результате формируются различные аномалии развития, наиболее распространенной из которых является крипторхизм (неопущение, отсутствие одного или обоих яичек в мошонке). Врожденное гидроцеле также относится к внутриутробным аномалиям и заключается в том, что т.н. влагалищный отросток брюшины плода, который к родам должен герметизироваться, остается открытым и оставляет сообщение между мошонкой и брюшной полостью. Нормально вырабатываемая серозными оболочками жидкость (прозрачная, желтоватого цвета) попадает, таким образом, в оболочку яичка, накапливается там и механически расширяет его объем. По тому же сценарию развиваются и некоторые другие врожденные аномалии, например, водянка семенного канатика, киста яичка, паховая грыжа.
Что касается приобретенного гидроцеле, то в некоторых случаях причина его остается не вполне ясной (идиопатический, неуточненный тип): по всей вероятности, в силу каких-то эндогенных или экзогенных факторов нарушается пропорция между секрецией серозной «смазочной» жидкости и ее поглощением теми органами, для которых она предназначена. В остальных случаях приобретенное гидроцеле является вторичным следствием следующих причин:
- воспалительные процессы в урогенительной системе (особенно с локализацией в яичках и их придатках);
- доброкачественные и злокачественные опухоли;
- патология тазовой лимфатической системы (например, присутствие паразитов семейства филярий);
- травмы половых органов.
Водянка оболочки яичка может развиться также на фоне выраженной сердечной недостаточности, когда нарушения циркуляции биологических жидкостей приобретают системный характер, т.е. наблюдаются в масштабе всего организма.

