Аортальный стеноз
Содержание:
- Патофизиология
- 12.1 Доказательства генетического фона
- Степени аортального стеноза
- Клинически
- 4.Лечение
- Стоимость услуг
- Диагностика заболевания
- Профилактика миокардита
- Процесс образования атеросклеротических бляшек
- Аортальный стеноз
- Вопросы и ответы
- Идиопатическая дилатация легочной артерии
- Синдром Марфана
- Прогноз аортального стеноза
- Двойная дуга аорты
- Диагностика аортального стеноза
- Общие сведения об аортальном стенозе
- 12.3 Советы по разведению в будущем
- Что такое аортальный стеноз
- Профилактика аортального стеноза
- Аневризма синусов Вальсальвы
Патофизиология
- Развивается в течение многих лет. Необходима гипертрофия ЛЖ, в ответ на повышение внутриполостного давления, для проталкивания крови через стенозированное отверстие. Желудочек становится все менее растяжимым, что вызывает диастолическую дисфункцию и повышает конечное диастолическое давления левого желудочка.
- В конце концов, развивается систолическая дисфункция, связанная с расширением ЛЖ и сердечной недостаточностью.
- При АС ударный объема в значительной степени зависит от сократимости предсердий. Соответственно, люди с мерцательной аритмией или атриовентрикулярной диссоциацией весьма предрасположены к гемодинамической декомпенсации. Восстановление нормального ритма является одним из приоритетов в этих условиях.
12.1 Доказательства генетического фона
Генетический фон АС был изучен у нескольких пород собак с целью расшифровки его способа наследования и причинной мутации для него. У Dogue de Bordeaux была обнаружена ассоциация AS с несколькими физиологическими параметрами, такими как шум лево-базилярного выброса, повышенная скорость выброса аорты, меньший аортальный кольцевой канал и уменьшенный угол аортосептальной зоны, и была предложена генетическая предрасположенность к AS у Бордоских догов . Семейная природа подклапанного аортального стеноза (SAS) была обнаружена у золотистых ретриверов на основании родословных данных, где SAS наблюдался в нескольких последующих поколениях. Хотя это немного противоречиво, наиболее полные данные о генетической базе AS доступны для собак ньюфаундленда. В исследовании, выполненном Рейст-Марти , обширный родословный набор данных, включающий более 230 000 собак породы ньюфаундленд из европейской и североамериканской популяции, начиная с 19-го века. По аналогии с ситуацией у золотистых ретриверов было предложено аутосомное наследование. Кроме того, была обнаружена статистически значимая связь между уровнем инбридинга и распространенностью SAS. Однако наиболее точная информация о предполагаемом молекулярном фоне АС у собак ньюфаундленда была обнаружена Stern et al. . Авторы предполагают, что трехнуклеотидная инсерция в геномной области, кодирующая фосфатидилинозитол-связывающий сборочный белок клатрина (PICalM), связана с появлением AS.
Оценка родословной, как и у ньюфаундлендских собак, подтвердила аутосомно-доминантный тип наследования. Авторы продемонстрировали наличие PICalM в миокарде собак и в области подклапанного гребня иммуногистохимически, что подтверждает предположение, что PICaIM играет роль в развитии AS.
В боксерах, AS, похоже, имеет генетическое происхождение; однако причинный локус (loci) еще не был идентифицирован. Более высокий риск развития АС у боксеров может быть связан с некоторыми специфическими для породы конформационными признаками, такими как небольшое аортальное кольцо и крутой аортосептальный угол . Неполная пенетрантность генов-модификаторов вместе с аутосомно-доминантным типом наследования может быть ожидаемой генетической основой для AS у боксеров .
Степени аортального стеноза
В зависимости от степени гемодинамических нарушений выделяется 5 стадий аортального стеноза.
1 стадия — полная компенсация
Патология никак себя не проявляет, а обнаруживается случайно при обследовании. Аортальный стеноз выявляется только аускультативно, степень сужения устья аорты маленькая. Больным требуется динамическое наблюдение кардиолога; хирургическое лечение не показано.
2 стадия — скрытая сердечная недостаточность
Характеризуется следующими жалобами:
- утомляемость;
- одышка при умеренной физической нагрузке;
- слабость;
- сердцебиение;
- головокружение.
Признаки аортального стеноза определяются по ЭКГ и рентгенографии, градиент давления в диапазоне 36–65 мм рт. ст., что становится показанием к хирургической коррекции порока.
3 стадия — относительная коронарная недостаточность
Типично усиление одышки, возникновение стенокардии, обмороков. Градиент систолического давления превышает 65 мм рт. ст. Хирургическое лечение аортального стеноза на этой стадии возможно.
4 стадия — выраженная сердечная недостаточность
Беспокоит одышка в покое, ночные приступы сердечной астмы. Боль в области сердца появляется и в покое. Хирургическая коррекция порока, как правило, исключена; у некоторых больных кардио-хирургическое лечение потенциально возможно, но с меньшим эффектом.
5 стадия — терминальная
Неуклонно прогрессирует сердечная недостаточность, выражены одышка и отечный синдром. Медикаментозное лечение помогает добиться кратковременного улучшения; хирургическая коррекция аортального стеноза противопоказана.
Клинически
- Аортальный стеноз обычно присутствует в течение многих лет до появления симптомов. Пациенты испытывают одышку при физической нагрузке и усталость уже при умеренной степени сужения (1,0-1,5 cm2/m2). Классические симптомы обмороков, стенокардии и сердечной недостаточности часто указывают на размер клапана <0,6 cm2/m2 (нормальный 3,0-4,0 cm2/m2). Если клапан не заменен, смертность в симптоматической стадии превышает 90%.
- Стенокардия, связаная с АС может быть связана с поражением эпикардиальных коронарных сосудов. Но как правило, кровоток ухудшается в проникающих артериях миокарда: гипертрофия ЛЖ → повышение интрамиокардиального давления → механическая обструкция. Это особенно проблематично, во время стресса или физических упражнений из-за увеличения потребности миокарда в кислороде. Стенокардия покоя относительно редка у этих пациентов.
- Обморок считается вторичным результатом уменьшения сердечного выброса и перфузии головного мозга, как правило, происходит при физической нагрузке. Желудочковая или суправентрикулярная аритмии и транзиторный AV-блок может также способствовать развитию обмороков.
- Одышка и застойная сердечная недостаточность являются результатом как систолической так и диастолической дисфункции.
- Другие клинические условия, которые могут быть связаны с аортальным стенозом включают легочную гипертензия, желудочно-кишечные кровотечения из артериовенозных мальформаций и эндокардит.
При осмотре
- Шум артериального стеноза выслушивается лучше по правому верхнему краю грудины или у основания сердца и классически иррадиирует в область проекции сонных артерий. Первоначально, шум, который следует за S1выражен в начале систолы, но, по мере того как стеноз прогрессирует, он становится все более интенсивными в поздние стадии систолы и может быть связан с трепетанием у правого верхнего края грудины. С дальнейшим снижением функции левого желудочка, шум может смягчиться.
- В начальных стадиях заболевания артериальный пульс и артериальное давление практически не изменены. При значительном сужении аортального клапана пульс становится малым, низким и редким (pulsus parvus, tardus et rarus). Замедление сердечного ритма является своеобразным компенсаторным механизмом, обеспечивающим более полное изгнание крови через суженное отверстие аортального клапана. • S2 тон может смягчиться из-за ослабления движения аортального клапана, создавая почти неслышный S2 на верхушке. В этих условиях, S2 будет звуком только закрытия легочного клапана.
4.Лечение
С момента появления характерной симптоматики пациент находится в группе риска, где средняя продолжительность жизни без адекватного лечения оказывается значительно ниже среднестатистической. Медикаментозное лечение неэффективно.
Однако в некоторых случаях (напр., при подготовке к кардиохирургической операции или ее невозможности в связи с наличием абсолютных противопоказаний) симптоматически и с осторожностью применяют диуретики, сердечные гликозиды. Хирургическое вмешательство с протезированием аортального клапана является единственным радикальным решением
Хирургическое вмешательство с протезированием аортального клапана является единственным радикальным решением.
Стоимость услуг
| Услуги специалистов | |||
|---|---|---|---|
| Первичный прием и консультация врача — кардиолога | 2400 р. | ||
| Повторный прием врача -кардиолога | 2300 р. | ||
| Консультация врача-специалиста по результатам обследования, выдача письменного заключения и рекомендаций | — | ||
| Первичный прием и консультация врача-кардиолога, кмн | 3000 р. | ||
| Повторный прием и консультация врача-кардиолога, кмн | 2800 р. | ||
| Инструментальные обследования | |||
| ЭКГ | 1000 р. | ||
| Эхокардиография | 3900 р. | ||
| УЗИ органов брюшной полости, почек, надпочечников | 3200 р. | ||
| Rg-графия органов грудной клетки | 2650 р. | ||
| Компьютерная томография сердца, оценка коронарного кальциноза с мультиснимком или DVD | 8000 р. | ||
| Лаборатория | |||
| Общий анализ крови (Complete Blood Count, CBC) | 300 р. | ||
| Лейкоцитарная формула (дифференцированный подсчет лейкоцитов, лейкоцитограмма, Differential White Blood Cell Count) | 300 р. | ||
| СОЭ (Cкорость Оседания Эритроцитов, ESR) | 230 р. | ||
| АЧТВ (АПТВ, активированное частичное (парциальное) тромбопластиновое время, кефалин-каолиновое время, Activated Partial thromboplastin time, APTT) | 380 р. | ||
| Протромбин, МНО, (протромбиновое время, PT, Prothrombin, INR) | 380 р. | ||
| Фибриноген (Fibrinogen) | 380 р. | ||
| Тромбиновое время | 380 р. | ||
| Триглицериды (Triglycerides) | 380 р. | ||
| Холестерол общий (холестерин, Cholesterol total) | 380 р. | ||
| Холестерол-ЛПВП (Холестерин липопротеинов высокой плотности, HDL Cholesterol) | 380 р. | ||
| Холестерол-ЛПНП (Холестерин липопротеинов низкой плотности, ЛПНП, Cholesterol LDL) | 380 р. | ||
| Кальций общий (Ca, Calcium total) | 380 р. | ||
| Калий (К+, Potassium), Натрий (Na+, Sodium), Хлор (Сl-, Chloride) | 380 р. | ||
| Магний (Мg, Magnesium) | 380 р. | ||
| Гомоцистеин (Homocysteine) | 1590 р. | ||
| С-реактивный белок (СРБ, CRP) | 880 р. | ||
| Глюкоза (Glucose) | 380 р. | ||
| Креатинин (Creatinine) | 380 р. | ||
| Мочевина (Urea) | 380 р. | ||
| Мочевая кислота (Uric acid) | 380 р. | ||
| АлАТ (АЛТ, Аланинаминотрансфераза, аланинтрансаминаза, SGPT, Alanine aminotransferase) | 380 р. | ||
| АсАТ (АСТ, аспартатаминотрансфераза, AST, SGOT, Aspartate aminotransferase) | 380 р. | ||
| Гамма-глутамилтранспептидаза (ГГТ, глутамилтранспептидаза, GGT, Gamma-glutamyl transferase | 380 р. | ||
| Гамма-глутамилтранспептидаза (ГГТ, глутамилтранспептидаза, GGT, Gamma-glutamyl transferase | 380 р. | ||
| Тироксин свободный (Т4 свободный, Free Thyroxine, FT4) | 690 р. | ||
| Тиреотропный гормон (ТТГ, тиротропин, Thyroid Stimulating Hormone, TSH) | 690 р. | ||
| Натриуретического гормона (В-типа) N-концевойпропептид (NT-proBNP, N-terminal pro-brain natriuretic peptide, pro-B-type natriuretic peptide) | 3200 р. | ||
| Общий анализ мочи (с микроскопией осадка) | 380 р. | ||
| Взятие крови из вены | 200 р. |
Диагностика заболевания
Опрос и осмотр
Диагностика миокардита представляется довольно сложной задачей. Часто не имеется никаких симптомов и заподозрить диагноз врачу по сути позволяет лишь интуиция.
При обследовании пациента врач прослушает его сердце, измерит пульс и артериальное давление. В редких случаях миокардит может быть заподозрен уже при осмотре. Например, при аллергическом миокардите на коже будет видна сыпь. Также можно выявить признаки других болезней, по отношению к которым миокардит развился вторично. На тяжелый миокардит могут указывать резко появившиеся жалобы со стороны сердца.
Лабораторное обследование
- В клиническом анализе крови при миокардите видны признаки воспаления: повышение уровня лейкоцитов и СОЭ.
- Анализ крови на предсердный натрий-уретический пептид или N-терминальный фрагмент предсердного натрийуретического пептида. Это маркеры сердечной недостаточности, образуются в организме при ухудшении функции сердца.
- Определение уровня тропонинов Т и I в крови. Это белки, входящие в состав сердечной мышцы, их уровень в крови повышается в несколько раз при разрушении клеток сердца. Повышение тропонинов возможно и при инфаркте миокарда, и при миокардите.
- При подозрении на инфекционный миокардит выполняют анализы на антитела к возможным возбудителям и/или посев крови. Однако найти возбудителя удается далеко не всегда ввиду их огромного разнообразия.
Функциональная, лучевая и инструментальная диагностика
Биопсия миокарда (взятие образца сердечной мышцы с последующим исследованием под микроскопом) — золотой стандарт диагностики миокардита. Только при исследовании с микроскопом можно точно сказать, что сердечная мышца поражена воспалением. Но это сложно и небезопасно, поэтому его оставляют на крайние случаи. В рутинной же практике для диагностики миокардита пользуются более простыми методами.
- ЭКГ позволяет заподозрить неполадки с сердцем и ограничить круг поиска. Признаки миокардита на ЭКГ неспецифичны, они похожи и на инфаркт миокарда, и на нарушения проводимости. При легкой степени миокардита на ЭКГ и вовсе может не наблюдаться никаких отклонений.
- УЗИ сердца. Показывает состояние сердечной мышцы и клапанов сердца, а также нарушения тока крови. Позволяет в большинстве случаев подтвердить или исключить инфаркт миокарда. Однако метод имеет довольно низкую разрешающую способность при миокардите.
- МРТ сердца. Позволяет рассмотреть сердечную мышцу более детально, чем УЗИ, найти место ее воспаления и повреждения. Наиболее точно работает в сочетании с радиоизотопными препаратами.
- Радиоизотопная диагностика. Специальные радиоизотопные препараты вводят внутривенно, после чего выполняется МРТ сердца. Участки воспаления в сердечной мышце сильнее накапливают изотопы и обнаруживают себя на снимках.
Несмотря на большой прогресс в методах диагностики, примерно в половине случаев удается установить только общий диагноз — “миокардит”, а точная его причина остается неизвестной.
Профилактика миокардита
К профилактическим мероприятиям при миокардитах можно отнести неспецифические меры, такие как: отказ от вредных привычек (особенно употребления алкоголя, наркотиков), закаливание, своевременное лечение острых инфекционных заболеваний и санация хронических очагов инфекции, вакцинация против самых распространенных инфекций (дифтерии, краснухи, гриппа).
Миокардит достаточно часто встречающаяся патология, осложняющее течение многих вирусных и бактериальных инфекции, системных и аутоиммунных заболеваний. Возможны варианты идиопатического миокардита, причина которого остается неизвестной. Болезнь заканчивается как полным выздоровлением, так и развитием тяжелой сердечной недостаточности. Исходы перенесенных миокардов — основная причина трансплантации сердца в экономически развитых странах. Постановка правильного диагноза существенно затруднена из-за отсутствия специфических симптомов, «маскировки» под другие заболевания сердца и должна проводиться только специалистами с применением всех необходимых методов диагностики.
Процесс образования атеросклеротических бляшек
На первом этапе в интиме сосуда возникает липидное пятно – отложение циркулирующего в крови холестерина, прицепленного к белкам. Комплекс холестерина с белковым транспортёром называется липопротеид. Вопреки опасениям, очень небольшая часть холестерина поступает с вредной пищей, а 80% создаётся в организме «из подручных веществ». Откладываются в интиме не все фракции холестерина, а только липопротеиды низкой (ЛПНП) – это «плохие холестерины». «Хорошим холестерином» называют липопротеиды высокой плотности (ЛПВП). Они не задерживаются в сосудистой интиме, да ещё и прихватывают с собой избытки холестерина. На этапе липидного пятна нет необходимости в повреждении эпителия, практически оно формируется на чистом месте.
На втором этапе в пятно приходят собственные иммунные клетки, которые стараются вытащить «плохой холестерин» из внутренней оболочки. Это макрофаги, заглатывающие всякий «мусор» и выносящие его наружу. Непосредственный представитель семейства макрофагов – ксантомные клетки заточены на пожирание липопротеидов. Если выводится меньше липидов, чем поступает, тогда пятно превращается в бляшку. А рыхлые массы внутри отложения создаются ксантомными клетками, погибающими от обжорства жирами. Поэтому атеросклероз по-гречески и назвали «твёрдой кашей».
Поглощая липопротеиды, иммунные клетки выделяют биологически активные вещества, помогая формированию рубцовой – соединительной ткани, способствующей укреплению дефекта. Иммунные защитники — Т-лимфоциты, наоборот, выбросами своих биологически активных веществ, стараются подавить рост клеток. Внутри сосудистой оболочки происходит постоянная борьба, поэтому не из всех липидных пятен вырастают бляшки.
Но уж если бляшка вырастает, то со временем в неё начинают прорастать собственные сосуды – сосуды сосудов.
Сосуды сосудов лопаются, образуя микрокровоизлияния, привлекают в бляшку лейкоциты, которые создают почву для воспаления. На фоне этой активной жизни бляшка обрастает кальцием, на неровностях образуются и скапливаются тромбы, которые уплотняются и срастаются с бляшкой, постепенно перекрывая просвет сосуда.
Ежегодно от ССЗ гибнет около миллиона двухсот тысяч российских граждан, преимущественно мужчины. В последнее пятилетие наметилась тенденция к снижению сердечно-сосудистой смертности, тем не менее, мы по-прежнему опережаем европейские страны: 753 умерших россиянин против 200 европейцев из 100 тысяч населения. Сколько же в реальности болеет атеросклерозом, совершенно неизвестно. Атеросклеротические бляшки находят в сосудах младенцев и молодых мужчин. Так почти треть американских солдат, погибших в Корее, имели распространённое атеросклеротическое поражение сосудов без каких-либо клинических проявлений.
Аортальный стеноз
Причины:
- Ревматический клапанный стеноз (спаяние и кальцификация
обычно происходит по краям створок). - Фиброкальцифицирующий аортальный стеноз (дегенеративные
изменения клапана связаны с деструкцией коллагена и накоплением в
створках кальциевых депозитов: этот процесс начинается в области синусов
Вальсальвы и распространяется на створки). - Врожденный клапанный стеноз (см).
Конечным результатом всех вышеперечисленных форм клапанного стеноза
аорты является сращение комиссур и сужение аортального отверстия.
Когда развивается дегенерация и кальцификация клапана практически
не возможно дифференцировать эти состояния.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Амплитуда открытия аортального клапана меньше, чем
15 мм (поскольку при наличии множественных эхосигналов от створок
трудно идентифицировать величину сепарации, данный критерий используется
только при двухмерной ЭхоКГ). - Утолщение аортальных створок.
- Множественные линейные эхосигналы от створок в систолу
и диастолу. - Плотные эхосигналы от стенок аорты.
- Гипертрофия левого желудочка и/или дилатация левого
желудочка. - Уменьшение EF наклона передней створки митрального
клапана (косвенно характеризует снижение комплайнса левого желудочка). - Диастолическое трепетание передней створки митрального
клапана. - Уменьшение экскурсии аорты.
- Дилатация корня аорты.
- Плотный эхосигнал от левого атриовентрикулярного
кольца.
Двухмерная ЭхоКГ:
- Систолическая сепарация между передней (правой коронарной)
створкой и задней (некоронарной) створкой меньше 1,5 см. - Утолщенные аортальные створки в парастернальной
проекции длинной оси левого желудочка или поперечном сечении на уровне
магистральных сосудов (Этот феномен более отчетливо визуализируется
в диастолу, причем правая коронарная створка повреждается значительно
чаще, чем левая).
Рис.131
Клапанный стеноз
аорты, выбухание
аортальных створок в
выходной тракт
желудочка.
- Выгибание аортальных створок за линию смыкания (пролапс
аортальных створок в выходной тракт левого желудочка)(рис.131).
Допплер-ЭхоКГ:
- Наличие турбулентного потока крови за створками
аортального клапана (скорость потока превышает 1,5 м/с). - Оценка величины градиента обструкции по уравнению
Бернулли - Расчет поперечного сечения аорты по формуле Kevin.
W. - Позволяет выявить сопутствующую недостаточность
аортального клапана. - Оценка систолической функции левого желудочка.
Оценка тяжести стеноза аорты:
- Степень рестрикции аортальных створок: сепарация
створок менее 8 мм свидетельствует о тяжелом стенозе, более 12 мм — легкий
или умеренный стеноз. - Гипертрофия левого желудочка.
- Систолический градиент: умеренный стеноз градиент
обструкции не превышает 50 мм рт. ст., выраженный стеноз — 50-80
мм рт.ст., резкий стеноз — более 80 мм рт.ст. - Если скорость максимального систолического потока
за аортальными створками более 4 м/с — показано протезирование аортального
клапана, от 3 до 4 м/с — наблюдение и интенсивное лечение в течение
нескольких месяцев с повторным контролем, менее 3 м/с — консервативное
лечение. - Если происходит увеличение градиента обструкции
на 8 мм рт.ст. в год и сужение площади клапана на 0,1см2 — имеет
место прогрессирование стеноза.
- Склероз аортальных створок: при этом состоянии створки
утолщены, но не имеют ограничения движения. - Фиброз и кальцификация корня аорты: при этом состоянии
трудно визуализировать структуру аортальных створок. - Низкий сердечный выброс: при этом состоянии уменьшается
сердечный выброс и если створки склерозированы, то отличить от аортального
стеноза практически невозможно.
Вопросы и ответы
Вопрос:
Здравствуйте. Мой диагноз — впс, недостаточность аортального клапана 2й степени со стенозом «плюс» проллапс митрального клапана 1й степени. Диагноз поставлен на основании нескольких эхо-экг. Пока что фиксируется незначительное увеличение левого желудочка, фв от 55 до 60%, кдо от 6 до 6.2. Также летом делал коронарографию сосудов сердца, проходид суточный мониторинг — все в норме. Давление в целом также в норме — 130-135/75-80. У меня вопрос — имеются ли неврологические симптомы доводом в пользу операции на фоне основного диагноза? Можно ли хотя бы надеяться с какой-то степенью уверенности, что операция со временем позволит восстановить качество жизни?
Ответ:
Здравствуйте. Невроз надо лечить у психотерапевта. Показания к операции при аортальном стенозе — клиника и высокий градиент на аортальном клапане по данным ЭхоКГ.
Вопрос:
Здравствуйте. Моей маме 76 лет. По результатам УЗИ сердца поставлен диагноз аортальный стеноз. Открылся сильный кашель. Есть температура. Делали компьютерную диагностику легкие чистые. Кашель сердечный? Принимает Бисопролол 2,5, рамиприл, осторис, аспирин кардио, торосемид, дигоксин, мельдоний, тиоцепам. Сильные отеки ног и рук.
Ответ:
Здравствуйте. Скорее всего, кашель — побочный эффект рамиприла. обсудите с врачом замену на препарат из класса сартанов (валсартан и т.д.) Впрочем, сочетание кашля с температурой, по-простому, может быть признаком ОРВИ.
К врачу:
Кардиолог
Идиопатическая дилатация легочной артерии
Врожденное расширение ствола легочной артерии и ее ветвей при отсутствии
порока сердца и патологии легких.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Раннее систолическое прикрытие створки клапана легочной
артерии. - Нормальный эхо-паттерн диастолического движения
клапана легочной артерии. - Дилатация правого желудочка.
- Парадоксальное движение межжелудочковой перегородки.
- Диастолическое трепетание передней створки трикуспидального
клапана.
Двухмерная ЭхоКГ:
- Дилатация ствола легочной артерии при нормальном
строении клапана. - Отсутствие сопутствующих врожденных аномалий и проявлений
легочной гипертензии.
Допплер-ЭхоКГ:
- Регургитантный поток под створками легочной артерии
из-за относительной недостаточности клапана (обычно не более ++). - Отсутствие проявлений высокой легочной гипертензии и лево-правых
шунтовых потоков.
- Болезнь Марфана.
- Клапанный стеноз легочной артерии.
- Высокая легочная гипертензия.
- Дефект межпредсердной перегородки.
- Врожденная недостаточность клапана легочной артерии.
Синдром Марфана
Наследственно детерминированное заболевание соединительной ткани аутосомно
доминантного типа. Наиболее часто при синдроме Марфана встречаются
различные изменения аорты и митрального клапана (рис.132).

Рис.132
Аневризматическая
дилатация
восходящей аорты
при синдроме
Марфана (схема).
ЭхоКГ критерии:
- Дилатация восходящей аорты.
- Дилатация синусов Вальсальвы (чаще повреждается
правый коронарный синус — 69%, некоронарный — в 26%, левый коронарный — в
5%). - Недостаточность аортального клапана (относительная,
связана с большой дилатацией аортального корня) (см. аневризма синуса
Вальсальвы). - Пролапс митрального клапана.
- Митральная недостаточность (обусловлена миксоматозной
дегенерацией клапана и/или дилатацией левого атриовентрикулярного
отверстия).
Выявление клапанной (митральной, аортальной) регургитации и степени
ее выраженности.
Прогноз аортального стеноза
Исход без лечебных мер для больного будет негативным. При во время начатом лечении после появления начальных признаков патологии прогноз будет относительно благоприятным — у больных 70% выживаемость. При частых обмороках, выраженной стенокардии и повышенной утомляемости прогноз составляет 5-8 лет.
- Усугубить течение аортального стеноза способны следующие заболевания;
- выраженная гипотония или стенокардия;
- эндокардит.
50% смертельных случаев происходит внезапно. По этой причине больным, ожидающим хирургического вмешательства, требуется ограничить нагрузки, чтобы избежать внезапной смерти.
Двойная дуга аорты
При этом пороке восходящая аорта разделяется на две дуги, которые
проходят по обе стороны трахеи и пищевода (рис.104).

Рис.104.
Двойная дуга аорты
(схема).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Объемная перегрузка правых отделов (при выраженных
респираторных нарушениях). - Дилатация восходящей аорты.
- Застойная сердечная недостаточность (как результат
гипоксемии).
Двухмерная ЭхоКГ:
Непосредственная визуализация сосудистого кольца из надгрудинного
доступа, при этом от каждой дуги отходят общая сонная и подключичная
артерия; обычно задняя дуга шире и находится выше левой.
- Идентификация систолического потока в передней (левой)
и задней (правой) дуге и их слияния в нисходящую аорту.
Диагностика аортального стеноза
1. Опрос и осмотр пациента врачом-кардиологом — клинический диагноз аортального стеноза может быть заподозрен на основании данных опроса пациента и изучения анамнеза. При осмотре выявляется систолический шум в проекции аортального клапана, который проводится на сосуды шеи.
2. Электрокардиография — не позволяет поставить диагноз, однако отражает изменения в сердце, возникающие при аортальном стенозе, а именно:
- гипертрофия миокарда левого желудочка
- признаки нарушения питания миокарда в виде депрессии сегмента ST/T в грудных отведениях.
3. Тест с физической нагрузкой — проводится только при отсутствии симптомов и позволяет выявить лиц с высоким риском внезапной смерти у физически активных пациентов.
4. Эхокардиография (УЗИ-сердца) — является основным методом диагностики и оценки прогноза больных с аортальным стенозом. При этом возможна визуализация структур корня аорты и выносящего тракта левого желудочка, оценка подвижности створок и их состояния, определение локализации стеноза.
В норме площадь отверстия аортального клапана у взрослого составляет 3-4 см2, хотя имеются отклонения от этого показателя в зависимости от размеров тела пациента.
Общие сведения об аортальном стенозе
Аортальные пороки представляют собой состояния, при которых клапан между основной насосной камерой сердца (левым желудочком) и основной артерией человеческого организма (аорта) не функционирует должным образом. Пороки аортального клапана иногда могут присутствовать уже при рождении ребенка (врожденные пороки сердца), или они могут развиваться впоследствии по различным другим причинам.
На картинке представлено сердце в норме
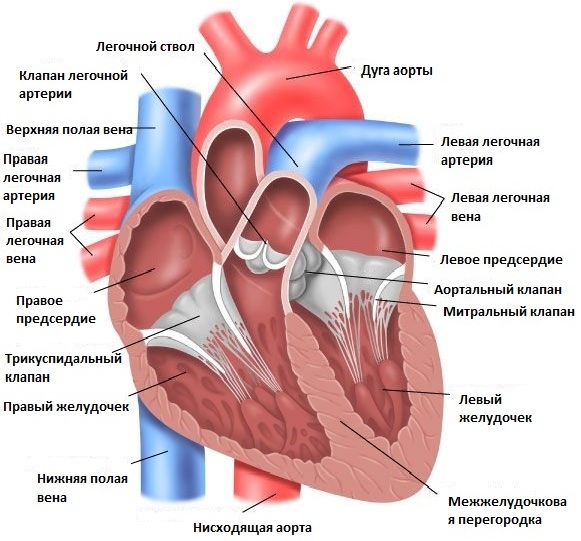
Существуют следующие типы пороков аортального клапана:
- Стеноз устья аорты. При этом состоянии отверстие аортального клапана сужается. Это сужение не дает клапану полностью раскрываться, что создает препятствие на пути тока крови от сердца в аорту и к остальным частям тела.
- Недостаточность аортального клапана. При этом состоянии аортальный клапан не закрывается полностью, в результате чего кровь затекает обратно в левый желудочек.
Как уже говорилось выше, стеноз устья аорты – или аортальный стеноз – развивается при сужении аортального клапана сердца. Суженный клапан не раскрывается полностью и создает препятствие (обструкцию) на пути кровотока. Когда на уровне аортального клапана имеется обструкция, вашему сердцу необходимо выполнять большую работу по перекачиванию крови к органам и тканям. В конечном итоге эта лишняя работа служит тем фактором, который ограничивает количество крови, которую может перекачивать сердце, и может приводить к тому, что сердечная мышца станет слабее.
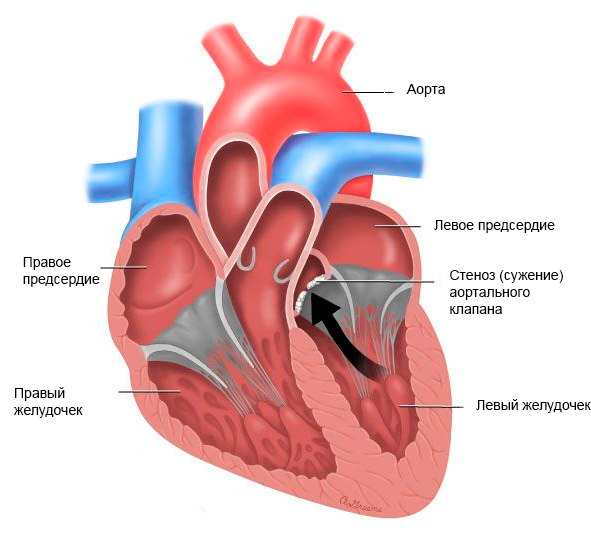
Если у человека имеется тяжелая степень стеноза устья аорты, обычно ему бывает необходима операция по замене клапана. При отсутствии лечения аортальный стеноз может приводить к серьезным проблемам с сердцем.
https://youtube.com/watch?v=iUI_jOdtZ-A
12.3 Советы по разведению в будущем
Число зарегистрированных наследственных расстройств у собак постоянно растет (более 400 расстройств), и во многих породах собак достигается момент, когда для успешного размножения против распространения генетических расстройств в породе требуются новые стратегии в сочетании с доступными в настоящее время схемами размножения. Широкое использование популярного производителя вызвало чрезмерную представленность геномов небольшого числа производителей во многих породах. Как следствие, эффективный размер популяции резко сократился, а риск быстрого распространения моногенных нарушений в популяции значительно возрос. Доступность надежных генетических тестов для выявления носителей аллелей, связанных с рецессивным заболеванием, представляет собой важный инструмент для снижения или даже устранения генетических нарушений у чистопородных популяций.
Что такое аортальный стеноз
Аортальный стеноз – сужение отверстия аорты в области клапана, препятствующее нормальному току крови из левого желудочка в аорту. Эта патология считается наиболее распространенным пороком сердца, встречается как у взрослых, так и у детей и определяется у каждого десятого человека 60–65 лет. Мужчины страдают стенозом аортального клапана в четыре раза чаще, чем женщины.
Аортальный стеноз проявляется в ухудшении дыхания даже при небольших физических нагрузках, эмоциональном стрессе, а также в виде одышки, головокружений и тошноты. Пациентам с аортальным стенозом противопоказаны большие нагрузки. Нарушение кровотока, проявляющееся в левом желудочке, увеличивает нагрузку на него и проявляется как затруднение систолического опорожнения левой половины сердца. Это заболевание составляет 25% случаев сердечных пороков.
Распространенность аортального стеноза составляет 3-7%. С возрастом частота порока увеличивается, составляя 15-20% у лиц старше 80 лет. К сожалению, порок этот склонен к прогрессированию, и без лечения человек, как правило, долго не живет. Поэтому важна ранняя диагностика стеноза аортального клапана. Код по МКБ-10: Q25.3, стеноз аорты.
Профилактика аортального стеноза
Некоторые возможные способы предотвратить развитие аортального стеноза включают в себя:
- Меры по профилактике ревматической лихорадки. Для этого вам следует обязательно обращаться к врачу, если у вас болит горло. Без лечения стрептококковая инфекция в глотке может привести к развитию ревматической лихорадки. К счастью, стрептококковая инфекция в горле обычно легко лечится антибиотиками. Ревматическая лихорадка обычно часто встречается у детей и молодых взрослых.
- Устранение факторов риска коронарной болезни сердца. К ним относится высокое артериальное давление, ожирение и высокие уровни холестерина в крови. Эти же факторы риска могут быть связаны с аортальным стенозом, так что, если у вас диагностирован стеноз устья аорты, будет хорошей идеей контролировать массу тела, уровень артериального давления и холестерина.
- Забора о здоровье зубов и десен. Возможно существование взаимосвязи между инфекциями десен (гингивит) и инфицированием тканей сердца (эндокардит) Воспаление тканей сердца, вызванное инфекцией, может приводит к сужению артерий и усилению аортального стеноза.
Если у вас установлен диагноз аортального стеноза, врач может рекомендовать вам ограничить значительные физические нагрузки, чтобы избежать перенапряжения сердца.
Если вы являетесь женщиной детородного возраста, и у вас имеется аортальный стеноз, обсудите со своим врачом беременность и планирование семьи до того, как вы забеременеете. Во время беременности ваше сердце должно выполнять больше работы. Насколько хорошо эту дополнительную работу перенесет сердце со стенозом устья аорты, зависит от степени стеноза и от того, насколько хорошо сохранена насосная функция вашего сердца. Если вы забеременеете, вам потребуется наблюдение со стороны и кардиолога, и акушера, в течение всей беременности, при родах и после родов.
Аневризма синусов Вальсальвы
Причины:
- Болезнь Марфана.
- Аортоартериит.
- Надклапанный стеноз аорты.
Правый коронарный синус повреждается в 69 % и обычно прорывается в
правое предсердие или правый желудочек. Некоронарный синус повреждается
в 26 % и обычно прорывается в правое предсердие. Левый коронарный
синус повреждается в 5 % случаев.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация аорты на уровне синусов Вальсальвы (более
40 мм). - Признаки сдавления левого предсердия.
- Увеличение дистанции от аортальных створок к подлежащей
стенке во время систолы. - Систолическое выбухание аортальной стенки.
- Гемодинамические проявления в зависимости от того
какой синус Вальсальвы поврежден и имеет ли он прорыв. Наличие объемной
перегрузки правого предсердия и желудочка, преждевременное открытие
клапана легочной артерии характерно для прорыва синуса Вальсальвы
в правое предсердие, объемная перегрузка левых отделов наблюдается
при прорыве синуса в левый желудочек или предсердие.
Двухмерная ЭхоКГ:
- Выбухание одного или нескольких синусов в парастернальной
проекции короткой оси на уровне аортального клапана. - Непосредственная визуализация аневризмы синуса и
места его прорыва.
- Позволяет установить наличие прорыва синуса Вальсальвы
в соответствующую камеру сердца и величину регургитантного сброса. - Оценка систолической функции левого желудочка.

