Радиочастотная катетерная абляция (рча)
Содержание:
- Симптомы заболевания у младшей возрастной группы
- Как проводится коронарография?
- Как делают коронографию сегодня?
- Эхокардиография с допплеровским анализом
- Стоимость диагностики
- Как ее делают
- Показания:
- Показания для выполнения
- Как делают коронарографию?
- КАК ПРОВОДИТСЯ КТ КОРОНАРОГРАФИЯ?
- Осложнения
- Коронароангиография сосудов сердца и противопоказания к ее проведению
- С какими заболеваниями и по направлению каких специалистов чаще обращаются к функциональному диагносту?
- Риски обследования
- Подготовка и техника проведения
- Показания к проведению
- Подготовительные процедуры
Симптомы заболевания у младшей возрастной группы
Диагностика ПМК у детей до 3 лет проводится преимущественно при наблюдении семейным врачом. Появление жалоб чаще всего связано с высокой физической или психоэмоциональной активностью.
Физической нагрузкой для детей первого года жизни считается грудное вскармливание или плач. Признаки нарушений в сердечно-сосудистой системе: одышка, покраснение или цианоз (синюшность) кожных покровов, раздувание крыл носа или шумный вдох.
Наиболее распространенная жалоба при пролапсе митрального клапана у подростка – неспецифические («колющие», «давящие» или «ноющие») боли в левой половине грудной клетки. Характеризуются отсутствием иррадиации и длительностью от 5 до 20 минут.
Чаще всего болевые ощущения возникают при беге или быстром подъеме по лестнице и сопровождаются неустойчивым настроением, потливостью, похолоданием конечностей. Врачи связывают появление данного симптома с повышенной активностью симпатического отдела вегетативной нервной системы (усиленный выброс катехоламина способствует спазму сосудов и повышению потребности миокарда в кислороде).
Основные симптомы, возникающие у детей с ПМК:
-
нейроциркуляторная нестабильность, которая проявляется переменами артериального давления (поочередные подъем и снижение);
- непропорциональная тахикардия (учащенное сердцебиение) во время физических нагрузок или сильных эмоциональных потрясений;
- усиленная и ускоренная пульсация сосудов;
- нарушения ритма (вторичные изменения, которые возникают при значительном ремоделировании сердца или вовлечении в процесс проводящей системы);
- нейропсихическая симптоматика (панические атаки, нервозность, вегето-сосудистая дистония).
Постановка диагноза ПМК проводится исключительно после подтверждения аномалии с помощью аускультации (выслушивается характерный систолический шум на верхушке сердца) и эхокардиографии.
Признаками патологии при ультразвуковом исследовании являются изменение толщины и выворачивание створок во время систолы в полость предсердия, а также уровень регургитации. В зависимости от выраженности обратного тока крови устанавливается степень пролапса, которая определяет прогноз и дальнейшую тактику ведения пациента.
Как проводится коронарография?
Для проведения коронарографии контрастное вещество необходимо ввести непосредственно в коронарные сосуды. Делают это с помощью особого, очень тонкого (около 2 мм) и гибкого катетера, который вводят в один из крупных кровеносных сосудов. Лучше всего для этой цели подходят бедренная или лучевая артерии2.
На первом этапе в месте будущего прокола (паховая область или запястье) проводится местная анестезия и устанавливают специальное устройство, через которое будет вводится гибкий катетер. Затем под контролем рентгеновского аппарата катетер постепенно продвигается по сосудам до коронарных артерий — этот процесс полностью безболезненный и не вызывает у пациента никаких дискомфортных ощущений2.
После того, как катетер достиг нужного места, в кровеносные сосуды вводится контрастное вещество. В этот момент человек может почувствовать волну тепла (жара) в груди, которое пройдет буквально через несколько минут2. Врач сделает несколько снимков и видеозаписей, для чего пациента могут попросить на короткое время задержать дыхание, после чего катетер извлекается и на место прокола накладывается давящая повязка. По времени вся процедура занимает от 20 до 40 минут.
Список литературы
Как делают коронографию сегодня?
Процедура зачастую проводится не только в специализированных кардиологических центрах, но и в многопрофильных клиниках. Чаще всего исследование является плановым. Пациенту нелишне будет знать, как делается коронография:
В ходе исследования врач оценивает состояние сосудов, определяет места сужения. Коронография дает возможность тщательно исследовать каждый участок сосудов и сделать правильные выводы. А это уже в первую очередь зависит от квалификации и опыта специалиста. В конечном итоге от того, насколько грамотно врач проведет процедуру, зависит успех лечения и, зачастую, жизнь больного. Именно поэтому пациентам стоит серьезно отнестись к выбору клиники, изучить отзывы тех, для кого коронография осталась позади.
К чему готовиться пациенту?
Перед проведением коронографии больному вводят анестезию, другие лекарства, сбривают волосы в области паха или на руке (в зависимости от того, куда поместят катетер). Затем в этом месте делается маленький надрез, в который вставляется пластиковая трубка. Через нее и вводится катетер
Его осторожно продвигают к сердцу. Это продвижение не должно быть болезненным для пациента
На груди закрепляются электроды, контролирующие сердечную деятельность. Во время исследования пациент не спит. На определенном этапе его могут попросить сделать глубокий вздох, изменить положение рук, задержать дыхание. В ходе исследования больному измеряется кровяное давление и пульс.
От того, что обнаружит врач во время ангиографии сердца, зависит то, нужно ли будет сразу же проводить дополнительные вмешательства, например, открытие суженых артерий методом ангиопластики или установки стента.
Как правило, коронография продолжается около часа, но может занять и больше времени.
После окончания обследования больной минимум в течение нескольких часов должен находиться под наблюдением врачей и не вставать, чтобы не допустить кровотечения. В ряде случаев пациента отпускают домой в тот же день, иногда ему приходится задержаться в клинике.
В период после коронографии больному рекомендуется обильное питье. Врач определит, когда можно будет возобновить прием лекарств, принять душ, вернуться к привычной жизни. На протяжении нескольких дней после вмешательства не стоит выполнять тяжелую работу.
Эхокардиография с допплеровским анализом
Допплер-эхокардиография – это вариант УЗ-исследования, позволяющий оценить кровоток (скорость и турбулентность) в полостях и крупных сосудах сердца. В основе метода – эффект Допплера: скорость движения объекта влияет на частоту подаваемого сигнала. Такой вариант эхокардиографии обладает высокой информативностью и безопасностью, поэтому его назначают в обязательном порядке беременным женщинам и детям.
Преимущества метода:
- неинвазивность;
- быстрая обработка информации в режиме реального времени;
- точность.
Обследование помогает выявить:
- патологические кровотоки;
- пролапс митрального клапана;
- тромбы и аневризмы сердца;
- пороки, врожденные и приобретенные.
Три основных режима эхокардиографии с допплеровским анализом:
- Импульсно-волновая. Диагностика низкоскоростных потоков.
- Постоянная волновая. Оценка скорости кровотока в аорте (диагностика аортального стеноза).
- Цветное картирование. Визуализация клапанных и турбулентных потоков в месте закупорки. Диагностика тромбов, аневризм, атеросклеротических бляшек, определение характера новообразования.
Стоимость диагностики
При наличии полиса ОМС коронарография по показаниям проводится бесплатно. Но оснащение большинства больниц не позволяет охватить всех этим методом диагностики в короткие сроки. Обычно очередь длится месяцами, т.к. квоты на обследование предоставляются ограниченные. Возможно пройти это исследование на коммерческой основе.
Коронарография входит в обязательный список диагностических процедур для определения степени поражения сердечных сосудов. Проведение процедуры отработано и стандартизировано давно – это служит гарантией безопасности пациента. Уровень кардиологии в стране позволяет выявить патологию на ранней стадии и принять меры к ее устранению или предотвращению развития.
Как ее делают
Ангиография сосудов сердца проводится в стационаре, больной остается в больнице на несколько дней для тщательной подготовки и присмотра после процедуры. Все манипуляции проводят в стерильных условиях рентгеноперационной – это кабинет, оборудованный специально для таких целей. Перед проведением инвазии больной подписывает документы о согласии.
Затем пациент переодевается в больничную одежду. Его укладывают на операционный стол и фиксируют положение, чтобы резкое движение не нарушило процедуру. Для контроля за сердцебиением и давлением подключают кардиомонитор.
Анестезиолог проводит местное обезболивание, исследуемый не будет чувствовать боли, но останется в сознании. Вводят катетер в вену в области бедра или руки.
Место прокола выбирается в зависимости от клинической картины. Чаще пунктируют лучевую артерию на руке – это наиболее безболезненно и безопасно, реже – бедренную артерию в паховой области.
Через иглу в просвет сосуда вводят проводник (тонкую проволоку), иглу удаляют. По проводнику проводят катетер (полую трубку). Катетер продвигают по сосудам до самих коронарных артерий. В сосудах нет нервных окончаний, поэтому пациент ничего не будет ощущать. В катетер подают контраст, который заполняет сосуды и хорошо визуализируется при рентгеноскопии. На экране доктор видит продвижение катетера.
Когда вещество заполнит артерии, они становятся хорошо различимы на мониторе. Для получения качественных снимков рентгенолог может попросить задержать дыхание. Данные с экрана могут записать на цифровой носитель, чтобы потом врачи могли оценить состояние больного.
При нарушенной проходимости сосудов могут установить сетчатый стент или провести баллонную дилатацию. Делают это прямо во время коронарографии, такие манипуляции восстанавливают просвет сосуда и нормальный кровоток. После процедуры извлекают инструменты, место прокола дезинфицируют и накладывают плотную повязку.
Отзывы больных подтверждают, что рентгеноскопия сосудов проходит быстро и без сильных болей. В момент введения катетера ощущается дискомфорт, а при поступлении контраста в груди чувствуется тепло.
Показания:
|
Высокая распространенность сердечно-сосудистых заболеваний и первое место среди причин смертности населения развитых стран, придает исключительную важность профилактическим мероприятиям и ранней диагностике заболеваний сердца. МСКТ коронарных артерий может быть выполнена в качестве скрининга при профилактическом (диспансерном) обследовании человека
Атеросклероз коронарных артерий является основной причиной развития ИБС (ишемической болезни сердца) и инфаркта миокарда. Современная медицина располагает большим набором диагностических возможностей. А с появлением высокоскоростных мультиспиральных компьютерных томографов (МСКТ), появилась абсолютно новая, уникальная возможность неинвазивной оценки состояния коронарных артерий, не требующая госпитализации больного в стационар для проведения сложной и небезопасной хирургической процедуры (ангиографии).
МСКТ исследование занимает всего несколько минут, не требует дополнительной подготовки, не вызывает болезненных ощущений и эмоционального беспокойства. Помимо оценки состояния сосудов сердца (коронарного «дерева»), МСКТ коронарных артерий дает врачу дополнительную не менее важную информацию, что позволяет оценить состояние сердца в целом, выработать тактику дальнейшего обследования и лечения.
МСКТ позволяет оценить морфологическую структуру атеросклеротической бляшки, изучить клапанные структуры сердца (кальциноз створок, аномалии развития клапанов), выявить поражения миокарда (гипертрофии, рубцы), оценить состояние полостей сердца и перикарда. Ценную информацию дает определение функции миокарда левого желудочка с выявлением зон нарушенной сократимости.
Показания для выполнения
Исследование может проводить в экстренном или плановом порядке. При инфаркте миокарда коронарография обычно выполняется по полису ОМС в неотложном порядке: нужно быстро определить место закупорки сосуда и устранить препятствие. Чаще всего обнаруживается кровяной сгусток (тромб) или оторвавшийся участок холестериновой бляшки
Риск возникновения инфаркта миокарда возрастает по мере сужения просвета коронарных артерий: поэтому так важно бороться с атеросклерозом и наблюдаться у кардиолога. При быстром выполнении коронарографии при остром коронарном синдроме можно восстановить кровообращение в зоне ишемии, либо существенно сократить зону некроза ткани сердца
В плановом порядке коронарографию проводят при:
- недостаточной эффективности медикаментозной терапии ангинозных болей;
- нестабильной стенокардии после перенесенного инфаркта миокарда;
- необходимости получения точной информации о состоянии сосудов, питающих сердце, которую невозможно добыть с помощью неинвазивных способов обследования;
- подготовке к сложным и длительным операциям на открытом сердце (например, при замене клапанов сердца) у людей старше 35 лет;
- предстоящей операции на венечных сосудах для оценки объема и определения тактики вмешательства.
По результатам КАГ врач-кардиолог может установить точный диагноз, подобрать для пациента оптимальный вариант лечения выявленного заболевания.
Коронарография в практике врача-кардиолога является лучшим методом диагностики заболеваний коронарных сосудов, так как дает точную информацию об их состоянии изнутри. Записаться на консультацию к доктору, узнать цены на коронографию и условия ее прохождения по ОМС можно по телефону 8-499-266-98-98. В «Клинической Больнице «РЖД-Медицина» им. Н.А. Семашко работают грамотные специалисты, которые помогут поставить точный диагноз и назначить эффективное лечение.
Результаты исследования сосудов пациент забирает с собой на диске с цифровой записью. Диск нужно хранить на случай оценки состояния сосудов в динамике, консультации врачей смежных специальностей. При диагностированном сужении артерий доктор принимает решение о дальнейшей тактике лечения пациента. Ему может быть предложена медикаментозная терапия, баллонная ангиопластика с установкой стента в месте стеноза или аортокоронарное шунтирование.
Как делают коронарографию?
От того, как и насколько профессионально делают коронарографию сердца, зависит и точность диагноза, и вероятность возникновения осложнений. Поскольку эта процедура является инвазивной и доставляет пациенту дискомфорт, делают её под местной анестезией. Порядок выполнения следующий:
после начала действия анестезии в вене (в ноге, в области паха) делают прокол и вводят в нее специальную трубочку, через которую затем вводят катетер;
катетер продвигают по венам к сердцу;
через катетер подают контрастирующее вещество на основе йода, которое распространяется по всем коронарным сосудам;
весь процесс обследования выводится на монитор, врач делает снимки;
после завершения обследования на место прокола накладывают тугую повязку.
Коронарография сосудов сердца через руку
При поражении брюшной аорты или артерий ног вводить катетер в области паха может быть сложно или невозможно. В таких случаях применяют альтернативный метод – коронарографию сосудов сердца через руку. Катетер вводится через прокол в руку и также продвигается максимально близко к сердцу. Затем подаётся контраст, выполняются рентгеновские снимки.
Когда катетер вводится через руку, может возникнуть спазм артерии либо появиться тромб. По этой причине данный метод представляет для пациента высокий риск осложнений.
Сколько времени делают коронарографию?
Коронарография может длиться от 30 до 60 минут, в зависимости от того, насколько тяжелое состояние сосудов сердца у пациента. После процедуры пациенту необходимо побыть в стационаре примерно 2-3 дня, чтобы полностью восстановиться и избежать осложнений.
Как перенести коронарографию?
После проведения процедуры пациенту необходим щадящий режим. Нужно в целом ограничить физическую активность и некоторое время после коронарографии не двигать конечностью, в которой выполнялся прокол. Также необходимо обильное питье, которое предотвратит возможные нарушения функции почек.
КАК ПРОВОДИТСЯ КТ КОРОНАРОГРАФИЯ?
КТ коронарография выполняется на компьютерном томографе с помощью введения контрастного вещества непосредственно в вену. Вводится сразу много контрастного вещества и в момент прохождения его через сердце выполняется быстрое послойное сканирование сердца и коронарных сосудов. Затем с помощью компьютерных программ аппарат воспроизводит строение сердца и контрастированных коронарных артерий.
КОМУ ПОДХОДИТ КТ КОРОНАРОГРАФИЯ, А КОМУ – «ОБЫЧНАЯ» КОРОНАРОГРАФИЯ?
Есть несколько условий, которые необходимо соблюдать для того, чтобы добиться максимально качественного изображения. Самое основное – это четкий, не быстрый (60 ударов в минуту) ритм сердца. Это нужно, чтобы аппарат синхронизировался с работой сердца. В этом случае вероятность «артефактов» — дефектов накопления контрастного вещества – минимальна.
Поэтому для пациентов с мерцательной аритмией или частой экстрасистолией это исследование не подойдет.
Таким образом, это исследование подходит для скрининга у сравнительно молодых пациентов с низкой вероятностью развития ИБС и отсутствием индивидуальных противопоказаний к применению контрастного вещества.
Это исследование предпочтительно для пациентов с высоким риском развития ИБС и отсутствием жалоб, пациентов «ответственных профессий», такие как пилоты самолетов.
Также это исследование показано пациентам с «сомнительными» результатами нагрузочных проб и низкой вероятностью ИБС, пациентам, которые интенсивно занимаются спортом или, просто хотят достоверно знать, в каком состоянии коронарные артерии.
КАК СЛЕДУЕТ ГОТОВИТЬСЯ К КТ КОРОНАРОГРАФИИ?
КТ — коронарография не требует специальной подготовки. Достаточно прийти на исследование натощак (минимум после трёх часов от последнего приёма пищи). В день обследования не принимать продукты и препараты, которые учащают сердцебиение (теофиллин, атропин, кофеин).
Для проведения КТ коронарографии необходимо, чтобы частота сердечных сокращений (ЧСС) была меньше, чем 65 ударов в минуту. Если в покое ЧСС пациента выше – при отсутствии противопоказаний, медицинский персонал введёт специальный препарат из группы бета-блокаторов, который уменьшит ЧСС.
При наличии у пациента аллергии на йодсодержащие контрастные средства, перед исследованием пациентам проводится премедикация глюкокортикоидами и антигистаминными препаратами, что существенно уменьшает реакцию организма.
| Наименование | Цена |
|---|---|
| КТ коронарография (без стоимости контрастного вещества) | 12 500 руб. |
| Внутривенное болюсное введение контрастного вещества до 100 мл | 4 500 руб. |
Не является публичной офертой, за уточнением информации обращайтесь в АО «КардиоКлиника»
Записаться на прием
Осложнения
Несвоевременная или неполная терапия может положить начало развитию осложнений при недостаточности митрального клапана. Основными последствиями являются:
- нарушение сердечного ритма;
- предсердно-желудочковая блокада;
- повторный эндокардит;
- сердечная недостаточность;
- возрастание давления в сердечных сосудах.
Кроме этого, специфические последствия могут возникнуть у пациентов, перенёсших операцию для лечения такого расстройства. Такими осложнениями считаются:
- возникновение тромба, который закрывает собой просвет кровеносного сосуда;
- эндокардит;
- замедление или полное прекращение прохождения электрического пульса от предсердия к желудочку;
- частичное прорезывание швов, которые удерживают искусственный клапан;
- нарушение нормального кровотока по протезу из-за тромба;
- разрушение протеза, отчего может потребоваться повторная операция;
- скопление солей кальция в пересаженном клапане.
От наличия тех или иных осложнений зависит прогноз заболевания у детей и взрослых.
Коронароангиография сосудов сердца и противопоказания к ее проведению
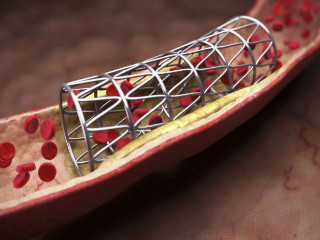 Коронароангиография — это медицинская методика, которая включает в себя не только диагностику, но и специфику лечения, причем имеются не только отдельные показания, но и противопоказания, коронарная ангиография сосудов сердца тому не исключение.
Коронароангиография — это медицинская методика, которая включает в себя не только диагностику, но и специфику лечения, причем имеются не только отдельные показания, но и противопоказания, коронарная ангиография сосудов сердца тому не исключение.
Как таковые абсолютные противопоказания для проведения подобного рода исследования отсутствуют.
В тоже время существует список особых достаточно значительных ограничений, которые имеют возможность повлиять на отмену коронароангиографии.
К ним относятся:
- возникновение аллергической реакции на специальное вещество, которое вводится пациенту перед началом обследования;
- почечная или сердечная недостаточность — благодаря медикаментозному лечению стабилизируется общее состояние больного, следовательно, выполнение исследования становится возможным;
- присутствие изменений, связанных со свертываемостью клеток крови или так называемая анемия — исследование может быть проведено только после тщательной подготовки больного;
- уровень сахара в крови, превышающий норму;
- наличие различного рода инфекционных заболеваний;
- воспаление внутренней оболочки сердца;
- период обостренной стадии язвенной болезни;
- наличие стойкого артериального давления, не поддающееся медикаментозному лечению.
Перед осуществлением ангиографии сосудов сердца, специалист дает пациенту направление на прохождение обследования, в которое входит, электрокардиография, эхокардиография, анализ крови для определения группы, консультация ряда специалистов, пробы на выявление возможных вирусов.
Не стоит забывать, что больной должен поставить в известность лечащего врача обо всех имеющихся заболеваниях, а также о возможных аллергических реакциях.
Непосредственная подготовка к ангиографии сосудов сердца осуществляется в несколько этапов:
- так как диагностика проводится натощак, то пациент с вечера должен прекратить прием какой-либо пищи;
- место для исследования по необходимости бреют;
- разрабатывается специальная методика применения лечебных препаратов не только исключительно перед процедурой, но и заблаговременно.
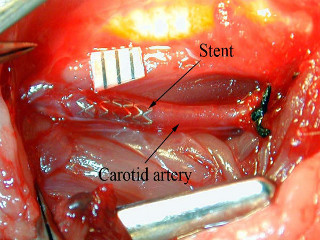 Для осуществления коронарографии проводится анализ по определению венозного доступа к области сердца, для достаточного обеспечения требуемого движения и дальнейшего попадания вещества в венечные артерии. Осуществляется это для дальнейшего достижения максимально четких и истинных результатов должного качества. Также врачом проводится оценка общего состояния пациента для установления возможности контакта со специалистом в период выполнения процедуры.
Для осуществления коронарографии проводится анализ по определению венозного доступа к области сердца, для достаточного обеспечения требуемого движения и дальнейшего попадания вещества в венечные артерии. Осуществляется это для дальнейшего достижения максимально четких и истинных результатов должного качества. Также врачом проводится оценка общего состояния пациента для установления возможности контакта со специалистом в период выполнения процедуры.
Безусловно, существуют случаи, когда требуется экстренная или плановая ангиография сосудов сердца.
Экстренная коронароангиография рекомендована людям в период мгновенного ухудшения состояния здоровья после проведения эндоваскулярной операции. К основным признакам в этом случае относятся отрицательные изменения показателей электрокардиограммы, ухудшение общего состояния, а также значительное повышение уровня ферментов в крови.
Данная форма имеет место быть у людей, находящихся на стационарном лечении в период резкого изменения, а именно, нарастания интенсивности приступа стенокардии.
С какими заболеваниями и по направлению каких специалистов чаще обращаются к функциональному диагносту?
Каждый человек должен со всей ответственностью относиться к своему здоровью. Для этого необходимо регулярно (в целях профилактики) посещать врачей и проходить комплексные обследования. Особенно важны профилактические обследования для тех, у кого есть предрасположенность к развитию какого-либо заболевания. Это помогает вовремя предупредить развитие болезни, начать ее лечение и уменьшить риски развития возможных осложнений. Но чаще всего к врачам обращаются в тех случаях, когда появляются первые признаки заболевания. И тогда пациент получает направление к врачу функциональной диагностики для подтверждения диагноза.
Наиболее частыми причинами обращения к функциональному диагносту являются заболевания дыхательной, сердечно-сосудистой и нервной системы. Он не занимается лечением заболеваний, а лишь помогает выявить их, исследуя функции определенных внутренних органов и систем. Основной задачей врача функциональной диагностики является выдача заключения по проведенному исследованию. К данному специалисту направляют, как правило, врачи узких специализаций (терапевт, кардиолог, невролог, пульмонолог). Консультация функционального диагноста может понадобиться для уточнения или опровержения предполагаемого диагноза. Также к его помощи могут прибегнуть перед операцией, при диспансеризации (когда пациент ложится в больницу) или для наблюдения за динамикой лечения.
Заболевания, с которыми обращаются к функциональному диагносту
|
Заболевания |
Какие методы функциональной диагностики могут быть назначены? |
|
Заболевания сердечно-сосудистой системы |
|
|
|
|
Заболевания легочной системы |
|
|
|
|
Заболевания нервной системы |
|
|
|
Риски обследования
У любой инвазивной процедуры имеются побочные реакции и осложнения. Это, прежде всего, связано с неправильной реакцией организма на стороннее вмешательство. Также немаловажным фактором является нервозность, переживания, стресс, которые пациент испытывает во время обследования.
Возможные последствия во время или после проведения диагностики:
- Кровотечение в области разреза, произведенного для введения катетера.
- Аритмия.
- Развитие аллергических реакций на введенное контрастирующее вещество.
- Патологическое отслоение артерии (ее внутреннего слоя).
- Развитие инфаркта.
Предварительные процедуры, которые обязательно проводятся перед обследованием, должны предотвратить возникновение нежелательных последствий. Однако нередко наблюдается возникновение негативных реакций.
Если недомогание возникает во время исследования, процедура немедленно прерывается. После этого пациент находится в стационаре под наблюдением врачей.
Коронарография – инновационная методика обследования, позволяющая максимально точно диагностировать нарушения сердечно-сосудистой системы. К сожалению, данная процедура подходит не для всех пациентов, нуждающихся в качественной диагностике. Имеется ряд противопоказаний, при которых диагностирование опасно. Также перед началом исследования необходимо пройти предварительную подготовку.
Подготовка и техника проведения
Обследование требует предварительной подготовки:
-
Пациенту назначается ряд анализов для выявления факторов, которые могут послужить противопоказаниями для проведения обследования. К ним относятся электрокардиограмма и такие анализы:
- ОАК;
- на уровень глюкозы;
- на гепатит и уровень билирубина;
- на венерические патологии и ВИЧ;
- на определение резус-фактора и группы крови;
- ОАМ для выявления печеночных патологий. Также пациент направляется к специалистам для осмотра и определения возможных хронических болезней.
-
Если после получения результатов анализов и заключения специалистов противопоказаний выявлено не было, начинается второй этап подготовки:
- врачом проводится анализ препаратов, которые принимает пациент, и за неделю до проведения коронарографии отменяет ряд медикаментов (например, запрещено перед процедурой принимать лекарства, влияющие на снижение свертываемости крови);
- за сутки до обследования пациент должен посетить клинику для проведения аллергической пробы на контрастирующее вещество;
- в день проведения обследования запрещается прием пищи и воды, процедура должна проводиться натощак (если пациент наполнил желудок даже незначительным количеством еды, высок риск появления рвоты во время коронарографии).
- Подготовка также осуществляется непосредственно перед манипуляции. Пациенту рекомендовано принять душ, воспользоваться туалетной комнатой, снять любые съемные металлические предметы, в том числе и зубные протезы.
Диагностика проводится в стационаре, пациент получает направление на плановое обследование сердца. В данном случае все подготовительные анализы берутся в данном заведении.
Однако возможна и амбулаторная диагностика. Но в этом случае пациент должен получить у врача список необходимых анализов и пройти их самостоятельно. Далее на основе полученных результатов анализов выдается заключение кардиолога о разрешении проведения коронарографии.
В направлении в обязательном порядке указывается цель обследования. Такая методика позволяет достаточно точно определить области образования окклюзии, стеноза.
Важно иметь представление, как делают данную процедуру. Алгоритм следующий:
- Пациент ложится на стол в медицинском кабинете.
- К груди прикрепляются сердечные датчики.
- Подготавливается область для введения катетера (обеззараживается и обезболивается).
- Хирург делает небольшой надрез в области вены и вводит катетер.
- Катетер доводится до коронарных артерий (его движение контролируется ангиографом).
- По очереди в каждую из артерий вводится контрастирующее вещество. Таким образом обследуется их внутреннее состояние.
- В процессе обследования производится съемка.
- Когда коронарные артерии будут полностью исследованы, катетер аккуратно выводится. Рана обрабатывается и зашивается хирургом.
- После окончания процедуры пациент должен ближайшие часы провести в положении лежа.
Врач, проводивший коронарографию, выносит свое заключение о состоянии коронарных сосудов и имеющихся патологиях. Согласно полученным результатам обследования, кардиолог определяет схему терапии.
https://youtube.com/watch?v=rSUPb3If1vo
Показания к проведению
Коронарография сосудов сердца нужна после неинвазивного обследования пациента и для изучения клинических симптомов. Без назначения лечащего врача процедуру не проводят, так как она имеет высокую вероятность развития осложнений. А также такую методику диагностики применяют в случае, если медикаментозное лечение оказалось неэффективным и необходимо прибегать к оперативным методам. Итак, показания следующие:
- Диагностика ишемической болезни сердца, которая развилась на фоне закупорки и сужения коронарных сосудов сердца.
- Нестабильная стенокардия, которую невозможно вылечить медикаментами. Как правило, возникает такая болезнь у больных с инфарктом миокарда, поэтому пациенты имеют проблемы с функционированием левого желудочка.
- Постинфарктная стенокардия.
- Отсутствие возможности выявить степень поражения сосудов при помощи других методик.
- Подготовка к проведению операции (замена клапана сердца, коррекция врожденных пороков, шунтирование или стентирование).
В некоторых случаях коронарографию проводят в экстренном порядке через малый промежуток времени после инфаркта. А существуют ли противопоказания к этой процедуре?
Подготовительные процедуры
Предварительно пациента подготавливают к обследованию. Необходимо сдать тест Аллена, пройти УЗИ и санитарную подготовку дистальной трети предплечья правой руки. Затем больному вводят в артерию Изотеку и Изоптин (профилактика спазма артерии).
Для проведения обследования специалисту потребуется пункционная игла, минипроводник, шлюз (удаляется после окончания процедуры). Пациента выписывают домой через 3 часа после диагностики. К периферическим осложнениям лучевого доступа специалисты относят следующее:
- появление гематомы в области пункции;
- окклюзия либо спазм лучевой артерии.
По результатам полученных данных врач назначает в 21% случаев консервативное лечение, в 34% эндоваскулярное лечение, а 8% случаев — шунтирование. К плюсам лучевого доступа специалисты относят:
- безопасность и возможность проведения при другом инвазивном вмешательстве;
- лучевой доступ с амбулаторной коронарографией и КАГ эффективны и безопасны;
- низкая вероятность осложнений.

