Приобретенные пороки сердца
Содержание:
- Симптомы
- Симптомы проявления
- Синдром Марфана
- Тяжесть аортального стеноза
- Кальциноз в период беременности
- Аневризма межпредсердной перегородки
- Лечение
- Лечение и наблюдение пациента с фиброзом клапанного аппарата
- Отрыв сухожильных нитей митрального клапана
- Аортальный стеноз
- Образ жизни
- Диагностика заболеваний клапанов сердца
- Лечение атеросклероза аорты
- 2.Почему возникает митральная регургитация?
- Как диагностируется двустворчатый аортальный клапан?
- Наши врачи
- В чем заключается лечение пациентов с двустворчатым аортальным клапаном?
- Причины аортального стеноза
- Дополнительные трабекулы в полости левого желудочка
- Стеноз левого атриовентрикулярного отверстия
- Симптоматика
Симптомы
Как таковых проявлений нет. Если стенки аорты уплотнены клиническая картина отсутствует. Признаки и нарушения самочувствия возникают позже, после осложнения патологического процесса.
Органические изменения, вроде аневризмы аорты, дают такие моменты:
- Болевой синдром. Локализация и характер зависят от места нарушения. При поражении брюшного отдела — дискомфорт в животе, в груди — давящие, жгучие ощущения. Если дуга аорты уплотнена, боли в шее, переходящие в дискомфорт в места расположения сердца.
- Одышка. Нарушение естественного физиологического процесса.

Далее проявления зависят от того, какой участок подвергся изменения.
Брюшной отдел:
- Тошнота, рвота, изжога, отрыжка, прочие диспепсические явления. Ложно таких пациентов отправляют в гастроэнтерологию.
- Повышенное газообразование в кишечнике.
- Пульсирующие ощущения в животе.
Дуга, нисходящий отдел:
- Невозможность нормально сглотнуть.
- Нарушения голоса, тембра и вообще способности говорить.
- Избыточная выработка слюны.
- Слабость.
- Онемение верхних и нижних конечностей. В исключительных случаях возникают парезы и параличи. Это результат компрессии нервных корешков.
Такие состояния подлежат срочному лечению, возможны необратимые изменения со стороны опорно-двигательного аппарата.
Уплотнение корня аорты, и восходящего отдела:
- Боли в груди.
- Одышка.
- Нарушение частоты сердечных сокращений, прочие аритмии.
- Цефалгия, вертиго.
- Потеря сознания, обмороки.
Классические признаки поражения кардиальных структур.
Внимание:
Ориентироваться на симптомы при выявлении причин плохого самочувствия нельзя. Это ненадежные клинические признаки.
Симптомы проявления
Симптомы уплотнения стенок аорты створок аортального клапана проявляются в следующем:
- Нарушения работы центральной нервной системы.
- Нарушения процесса пищеварения.
- Головокружения.
- Головные боли.
- Снижение концентрации.
- Проблемы с умственной деятельностью.
- Нарушение памяти.
- Боль в нижних конечностях.
- Внезапная хромота на одной ноге.
- Боль при ходьбе.
- Хроническая усталость.
- Повышенное раздражение.
- Боль в груди.
- Боевой синдром в области живота.
- Стремительное снижение веса.
- Бывают судороги ног.
Симптомы заболевания аорты не имеют ярко выраженного характера на начальных этапах процесса уплотнения стенок. Пациент начинает отмечать некоторые изменения в работе своего организма только тогда, когда патология уже запустила необратимые процессы и привела к нарушению работы внутренних органов. Признаки будут зависеть от места аорты, которое было повреждено.
Уплотнение стенок аорты у корня кровеносного сосуда, приводит к стенокардии и инфаркту миокарда. В случае недостаточной циркуляции крови по кровеносной системе головного мозга, приводит к нарушениям работы центральной нервной системы, у пациента начинают возникать сильные головные боли, головокружение, меняется характер. Человек становится крайне раздражительным, быстро устает.
Патологии сердечной мышцы у молодых людей встречаться все чаще, что объясняется курением и употреблением алкогольных напитков.
При наличии вредных привычек, уплотнение стенки аорты с их дальнейшим отслаиванием, провоцируется вредными смолами, которые содержаться в никотиновом дыме.
Аорта в брюшной полости, через которую кровь проходит к ногам, провоцирует перемежающуюся хромоту. Как правило, человек начинает хромать на левую или правую ногу. Симптом сопровождается внезапными судорожными сокращениями мышц, процесс ходьбы становится болезненным.
Для желудочно-кишечного тракта уплотнение аорты проявляется в виде болевого синдрома в грудном отделе, нарушения процесса переваривания пищи, отмечается стремительное снижение массы тела. В особо тяжелых случаях начинает развиваться перитонит.
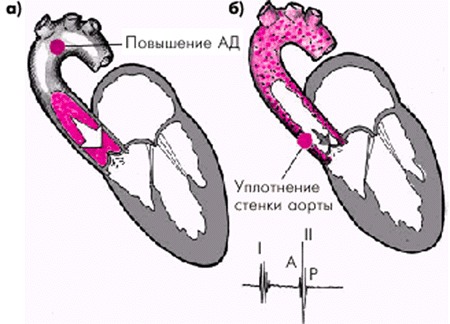 Анатомическое уплотнение стенок аорты сердца
Анатомическое уплотнение стенок аорты сердца
Синдром Марфана
Наследственно детерминированное заболевание соединительной ткани аутосомно
доминантного типа. Наиболее часто при синдроме Марфана встречаются
различные изменения аорты и митрального клапана (рис.132).
Рис.132
Аневризматическая
дилатация
восходящей аорты
при синдроме
Марфана (схема).
ЭхоКГ критерии:
- Дилатация восходящей аорты.
- Дилатация синусов Вальсальвы (чаще повреждается
правый коронарный синус — 69%, некоронарный — в 26%, левый коронарный — в
5%). - Недостаточность аортального клапана (относительная,
связана с большой дилатацией аортального корня) (см. аневризма синуса
Вальсальвы). - Пролапс митрального клапана.
- Митральная недостаточность (обусловлена миксоматозной
дегенерацией клапана и/или дилатацией левого атриовентрикулярного
отверстия).
Выявление клапанной (митральной, аортальной) регургитации и степени
ее выраженности.
Тяжесть аортального стеноза
| Показатель | Iстепень | IIстепень | IIIстепень |
|---|---|---|---|
| Максимальная скорость через АК, м/с | 2,5-3,0 | 3-4 | Более 4 |
| Средний градиент давления, мм рт ст | До 20 | 20-40 | Более 40 |
| Площадь отверстия АК, см2 | Более 1,5 | 1,0-1,5 | Менее 1,0 |
Лечение аортального стеноза
I. Медикаментозная терапия — не существует адекватной терапии тяжелого стеноза при наличии клинических проявлений. Проводится с целью:
- контроля симптомов и уменьшения степени трансклапанного градиента давления (бета-адреноблокаторы);
- снижения прогрессирования сердечной недостаточности (ингибиторы АПФ);
- терапия статинами — снижает скорость прогрессирования дегенеративного АС и атеросклероза в целом;
- последующая антикоагулянтная (кроворазжижающая) терапия после оперативного вмешательства.
II. Оперативное лечение — оказывает положительное влияние на выживаемость и прогноз при наличии показаний.
Кальциноз в период беременности
Отложение кальция во время вынашивания ребенка чаще всего диагностируется в конце третьего триместра гестационного периода. С медицинской точки зрения такой процесс допустим и связан с видоизменением плаценты.
Если кальцификация диагностируется на более ранних сроках, это может привести к преждевременному созреванию плаценты. Как правило, кальциноз у беременных связан с употреблением большого количества продуктов, богатых кальцием, инфекционными процессами и метаболическими нарушениями.
Избыток макроэлемента в организме беременной женщины также опасен, как и его недостаток. Может стать причиной травм ребенка и матери в период родоразрешения.
Аневризма межпредсердной перегородки
Встречается при дисплазиях соединительной ткани достоверно чаще чем
в популяции, отмечено ее сочетание с пролабированием митрального клапана.
Аневризма чаще располагается в области fossa ovale. Вероятно, возникновение
аневризматического выпячивания перегородки может быть связано со спонтанным
закрытием дефекта у детей в возрасте до 5 — 6 лет. Отсутствие гемодинамических
нарушений, дает в свою очередь, право, отнести небольшую аневризму
межпредсердной перегородки к малым аномалиям развития сердца. Клинически
аневризма может быть заподозрена по наличию щелчков в сердце, аналогичных
таковым при пролапсе митрального клапана.
ЭхоКГ критерии
Двухмерная ЭхоКГ
- Аневризматическое выпячивание в сторону правого
предсердия в области овального окна, усиливающееся в систолу
(рис.159 — 160). - Отсутствие объемной перегрузки правых отделов.

Рис.159
Аневризматическое
выпячивание
межпредсердной
перегородки в
сторону правого
предсердия в области
овального окна.
Рис.160
Аневризматическое
выпячивание
межпредсердной
перегородки в сторону
правого предсердия в
области овального
окна.
Лечение
Для лечения кальциноза назначается терапевтический курс, который поможет справиться с заболеванием-первопричиной. Так, если к избыточному отложению кальция привело воспаление инфекционной природы, назначаются антибактериальные препараты.
При нарушении усвоения кальция назначаются медикаменты, содержащие магний, который является антагонистом кальция. Достаточное поступление магния с продуктами питания и медикаментозными препаратами позволяет растворить конгломераты и вывести избыток кальция из организма
В ходе лечения важно принимать диуретики, которые помогут ускорить процесс выведения макроэлемента
В процессе усвоения кальция принимает участие витамин Д, избыточное поступление которого также отрицательно сказывается на состоянии организма. Поэтому в ходе лечения необходимо соблюдать специальную диету, которая исключает употребление в большом количестве продуктов питания, богатых кальцием и витамином Д. К таким относят рыбу жирных сортов, листовую зелень, молочные продукты, яичный желток, орехи.
При неэффективности консервативных методов лечения, а также образовании конгломератов больших размеров назначается их оперативное удаление. Выбор метода хирургического вмешательства проводится в зависимости от размеров скоплений кальция, а также их локализации.
Лечение и наблюдение пациента с фиброзом клапанного аппарата
Часто на форумах можно прочитать вопрос, лечится ли фиброз с помощью народных средств. Ответ однозначный: таких рецептов нет. Этот процесс представляет достаточную сложность в терапии даже для современной медицины.
Важно знать, что назначение медикаментов показано только при клинической картине сердечной недостаточности, при которой применяются:
- сердечные гликозиды — Целанид, Дигоксин, Строфантин;
- диуретики — Трифас, Индап, Верошпирон;
- при наличии показаний гипотензивные и антиаритмические средства.
Радикальное лечение состоит из следующих методов:
-
протезирование клапанов с целью замены больной структуры на механический или биологический аналог. Как правило, применяется срединная стернотомия с использованием аппарата искусственного кровообращения;
- митральная комиссуротомия закрытая или открытая с задачей рассечения патологических соединений между створками клапана;
- аортокоронарное шунтирование;
- эндоваскулярный протезирование. Суть метода в ведении через бедренные сосуды катетера с имплантатом без общего наркоза. Показана пациентам с тяжелыми хроническими заболеваниями;
- пересадка клапанов (сравнительно новая методика).
Показания при фиброзе к оперативному вмешательству:
- запущенность процесса;
- сморщивание створок, сухожильных нитей;
- наличие выраженного кальциноза.
После операции пациент должен находиться под диспансерным наблюдением кардиолога. Больному показаны ежегодные обследования и лечение в санатории кардио- или кардиоревматологического профиля.
Отрыв сухожильных нитей митрального клапана
Причины:
Миксоматозная дегенерация митрального клапана, обычно
в сочетании с пролапсом митрального клапана.
- Инфекционный эндокардит.
- Наследственные болезни соединительной ткани.
- Ревматический кардит.
- Травма сердца.
- Идиопатический отрыв.
Визуализация свободной хорды.
Одномерная ЭхоКГ:
Дополнительные линейные эхосигналы имеющие систолическую вибрацию
в левом предсердии.
Эхосигналы от хорды в левом предсердии.
Визуализация «болтающейся» створки.
Одномерная ЭхоКГ:
- Хаотическое движение поврежденной митральной створки.
- Диастолическая вибрация поврежденной створки.
- Феномен смыкания створок во время диастолы.
- Большая амплитуда (угол) движения поврежденной створки.
- Участок поврежденной створки не имеет связи с подклапанными
структурами. - Участок поврежденной створки во время систолы проникает
за линию смыкания створок в полость левого предсердия.
Допплер-ЭхоКГ:
- Оценка степени митральной регургитации (1-4 градации).
- Определение систолической и диастолической функции
левого желудочка. - Оценка степени легочной гипертензии.
Дифференциальный диагноз:
- Инфекционный эндокардит.
- Открытый атриовентрикулярный канал.
- Врожденная недостаточность митрального клапана.
Аортальный стеноз
Что такое стеноз в медицине? Стеноз означает сужение просвета сосуда. Аортальный стеноз — это сужение клапана, отделяющего левый желудочек сердца от аорты. Различают незначительный, умеренный и тяжелый. Этот дефект может затронуть клапан митральный и аортальный.
При незначительном дефекте клапана человек не чувствует никаких болей или других сигнальных симптомов, потому как усиленная работа левого желудочка сумеет компенсировать плохую работу клапана некоторое время. Затем, когда компенсаторные возможности левого желудочка постепенно исчерпываются, начинается слабость и плохое самочувствие.
«>
Аорта — основная кровеносная «магистраль». Если работа клапана нарушена, пострадают от недостатка кровоснабжения все жизненно важные органы.
Причинами стеноза сердечных клапанов считаются:
- Врожденный порок клапана: фиброзная пленка, двустворчатый клапан, узкое кольцо.
- Рубец, образованный соединительной тканью прямо под клапаном.
- Инфекционный эндокардит. Бактерии, попавшие на ткани сердца, изменяют ткань. Из-за колонии бактерий нарастает на ткани и на клапанах соединительная ткань.
- Деформирующий остеит.
- Аутоиммунные проблемы: ревматоидный артрит, красная волчанка. Из-за этих заболеваний в месте, где крепится клапан, нарастает соединительная ткань. Образуются наросты, на которых кальция откладывается больше. Возникает кальциноз, о котором мы еще вспомним.
- Атеросклероз.
К сожалению, в большинстве случаев аортальный стеноз приводят к летальному исходу, если вовремя не было сделано протезирование клапана.
Образ жизни
Чтобы улучшить качество вашей жизни, если у вас есть недостаточность аортального клапана, ваш врач может — в дополнение к другим методам лечения — может рекомендовать:
Контролировать подъемы артериального давление. Снижает артериальное давление, уменьшает нагрузку на аортальный клапан.
Употреблять меньше соли
Сокращение употребления соли помогает вам поддерживать ваше артериальное давление в пределах нормы, что очень важно, если у вас есть недостаточность аортального клапана.
Посещайте стоматолога регулярно. Следуйте вашим рекомендациям по уходу.
Поддерживайте здоровый вес
Поддерживайте свой вес в пределах диапазона, рекомендованного врачом. Избыточный вес способствует дополнительной работы для вашего сердца.
Упражнение. Выполняйте упражнение в рамках рекомендации вашего врача. Он или она может рекомендовать программу определенной интенсивности в зависимости от тяжести вашей недостаточности аортального клапана. Упражнение сами по себе не исправят ваше состояние, но они могут помочь снизить артериальное давление. Упражнения также помогают сохранить общую физическую подготовку, которая поможет в восстановлении если вам потребуется операция на сердце.
Регулярно посещайте вашего врача. Установите регулярный график посещения врача-кардиолога или вашего лечащего врача.
Диагностика заболеваний клапанов сердца
Выслушав описанные Вами симптомы, изучив медицинскую карту, врач измерит пульс, кровяное давление и с помощью стетоскопа прослушает Ваше сердце.
Если у врача появятся подозрения на наличие у Вас сердечного заболевания, он может попросить Вас пройти ряд специальных диагностических исследований, которые помогут поставить точный диагноз и назначить необходимое лечение.
Одним из таких методов исследования является неинвазивный метод, т.е. при котором не требуется какого-либо внутреннего вмешательства.
Другой вид исследований — инвазивный: с помощью инструментов, введенных внутрь организма, что, как правило, причиняет пациенту лишь незначительные неудобства.
Рентген грудной клетки
Данное исследование позволяет врачу получить ценную информацию о размере сердца, сердечных камер и состоянии легких.
Электрокардиограмма (ЭКГ)
Электрокардиограмма контролирует электрический ток, проходящий через сердце, и стимулирует камеры к сокращению. ЭКГ особенно полезна в диагностировании нарушений сердечного ритма и частоты.
Эти исследования также показывают увеличение мышц или их повреждение, и наличие перегруженности той или иной стороны сердца.
Эхокардиограмма (ЭхоКГ)
Данное исследование проводится с помощью «маленького» микрофончика, помещенного на поверхности грудной клетки, который испускает высокочастотные звуковые волны.
Звуковые волны отражаются обратно (отсюда и термин «эхо») из каждого слоя сердечной стенки и клапанов, а затем изображаются на экране монитора. Изображение «эхо» из разных точек, позволяет увидеть разрез сердца в момент его работы.
Во время «эхо» также записывается скорость кровотока, контролируется направление движения крови: движется ли кровь в нормальном поступательном направлении или наблюдается обратное движение (как в cлучае с недостаточностью клапана).
Суженный клапан (или стенозный) вызывает повышенную скорость кровотока. Степень стенозирования клапана во многих случаях точно определяется по увеличенной скорости кровотока.
Данное исследование позволит увидеть не только работу сердечных клапанов, оно также предоставит полезную и исчерпывающую информацию о размере сердечных камер, а также толщине и работе сердечной мышцы.
Катетеризация сердца и ангиограмма
Эти исследования проводятся следующим образом: тонкая полая трубка (катетер) пропускается через вену или артерию в руке или паховой области и продвигается к сердечным камерам, используя при этом рентген.
В процессе катетеризации измеряется давление в камерах сердца и определяются объемы крови в кровотоке.
Ангиография состоит из инъекции рентгеноконтрастного вещества, которое видно с помощью рентгеновского излучения и позволяет оценить работу сердца по нагнетанию крови, работу клапана и проходимость артерий (коронарных), снабжающих кровью сердечную мышцу.
Несмотря на то, что подобные исследования в обычном порядке проводились и ранее, совсем необязательно, что они нужны в Вашем случае, если информация, полученная методом эхокардиографии является полной и точной.
Во многих случая единственным необходимым инвазивным исследованием перед операцией является коронарная ангиограмма, если установлено, что проходимость одной или нескольких артерий нарушена.
Если есть закупорки коронарных артерий, врач обычно проводит операцию шунтирования одновременно с операцией на сердечном клапане.
Лечение атеросклероза аорты
В зависимости от степени тяжести АА лечение может быть консервативным и хирургическим
Следует также понимать, что очень важно соблюдать специальную диету, без которой лечение не будет эффективным
Медикаментозное
Чтобы остановить развитие атеросклероза, применяют несколько групп препаратов:
- Статины (мевастатин, флувастатин, правастатин). Угнетают синтез холестерина, оказывают противовоспалительное действие, улучшают состояние внутренней стенки сосудов.
- Фибраты (фенофибрат, гемфиброзил, безафибрат). Повышают активность липопротеинлипазы – фермента, расщепляющего липопротеины. Также ускоряют метаболизм холестерина в печени и обладает антитромботическим эффектом.
- Секвестранты желчных кислот (колестипол, колестирамин). Замедляют всасывание желчных кислот в кишечнике, в результате чего уровень липопротеинов и общего холестерина в крови снижается на 10-20%.
- Антиагреганты (тиклопидин и клопидогрел). Уменьшают склонность к тромбообразованию и снижают вязкость крови. Препараты этой группы применяют при лечении АА для предотвращения пристеночного тромбообразования.
Дополнительно врач может назначить симптоматическое лечение, направленное на нормализацию артериального давления и функции печени. При необходимости курс лечения может быть дополнен эфферентной терапией (энтеросорбция, гемосорбция, ЛПНП-иммуносорбция).
Хирургическое
В случаях, когда холестериновые бляшки разрастаются настолько, что повреждают внутреннюю оболочку аорты и создают ощутимое препятствие для нормального кровотока, прибегают к хирургическому лечению. Механическое препятствие (бляшка) удаляется вместе с пораженным участком внутренней оболочки аорты.
При необходимости расширения просвета аорты производится установка стента – упругой конструкции из пластика или инертных сплавов, повторяющей форму сосуда.
Диета
Необходимо существенно ограничить употребление продуктов, богатых животными жирами. Говядину, баранину и свинину следует заменить мясом домашней птицы и морской или пресноводной рыбы. Необходимо также есть овощи, зелень и фрукты в больших количества — рекомендуемая норма это пять штук в день.
Сливочное масло нужно заменить оливковым или любый другим растительным по вкусу. Также необходимо увеличить количество пищевых волокон в рационе. Для этого подойдут семена льна (которые в числе прочего способствуют снижению холестерина в крови), а также гранулированные пищевые отруби, которые можно купить практически в любом супермаркете.
2.Почему возникает митральная регургитация?
Митральный клапан представляет собой своеобразные створки, отделяющие левое предсердие от желудочка. Из-за различных факторов, ухудшающих его функционирование, клапан недостаточно плотно прилегает к стенкам желудочка. В результате две соединительные пластинки – составляющие клапана — не могут эффективно блокировать обратный ток крови, возлагая на сердце дополнительную нагрузку по нормализации циркуляции кровяного потока. Это явление не проходит бесследно для организма человека. Последствиями регургитации митрального клапана могут стать такие заболевания, как аритмия, сердечная недостаточность и эндокардит.
Выделяют две основные формы митральной регургитации: хроническую и острую. Рассмотрим более подробно их различия и особенности протекания.
- Острая митральная регургитация. Острая регургитации митрального клапана возникает на фоне различных сердечных патологий: дисфункции или разрыва сосочковых мышц, острой ревматической лихорадки, инфекционного эндокардита, отрывов створок митрального клапана, расширения левого желудочка. Острая регургитация развивается мгновенно. Из-за возможных сильных кровотечений, вызванных разрывом сердечных тканей, она может быть опасна для жизни человека.
- Хроническая митральная регургитация. Причины возникновения хронической регургитации митрального клапана также связаны с заболеваниями сердца — пролапсом митрального клапана, расширении его кольца. Хроническая форма регургитации встречается гораздо чаще, чем острая. Для нее характерно медленное и постепенное развитие, поэтому заболевание чаще всего диагностируется у пожилых людей.
Как диагностируется двустворчатый аортальный клапан?
Диагностика этой патологии обычно не вызывает затруднений. сердца с допплерографией (эхокардиография или ) позволяет не только выявить эту анатомическую особенность, но и установить степень нарушения функции клапана и выраженность перегрузки левых отделов сердца. Двустворчатый аортальный клапан нередко сочетается с коарктацией аорты или другими врожденными пороками сердца, расширением корня аорты. У пациентов с двустворчатыми аортальным клапаном чаще других выявляется расслаивающаяся аневризма аорты. Эти аномалии также диагностируются с помощью УЗ-исследования сердца.
В нашей клинике ЭхоКГ выполняется только специалистами высокого уровня на УЗИ-аппаратах экспертного класса.
Наши врачи
Ветлужских Мария Эдмондовна
Врач — кардиолог
Стаж 13 лет
Записаться на прием

Емельяненко Михаил Владимирович
Врач сердечно-сосудистый хирург, аритмолог, врач высшей категории
Записаться на прием

Дундуа Давид Петрович
Врач — кардиолог, доктор медицинских наук, профессор
Стаж 35 лет
Записаться на прием

Старокожева Анастасия Яковлевна
Врач-кардиолог, врач первой категории
Стаж 13 лет
Записаться на прием

Пахомя Надежда Сергеевна
Врач — кардиолог, кандидат медицинских наук
Стаж 11 лет
Записаться на прием

Базарнова Анна Аркадьевна
Врач — кардиолог, врач высшей категории
Стаж 21 год
Записаться на прием

Стрельникова Юлия Николаевна
Врач — кардиолог, кандидат медицинских наук
Стаж 16 лет
Записаться на прием
В чем заключается лечение пациентов с двустворчатым аортальным клапаном?
Если пациента ничего не беспокоит, он способен выполнять необходимые ему физические нагрузки и по данным УЗИ нет признаков нарушения функции клапана и перегрузки сердца, то в лечении нет необходимости. Пациент должен регулярно наблюдаться у кардиолога.
Если у пациента появились характерные жалобы и по данным выявлено выраженное нарушение функции клапана (например, недостаточность высокой степени или критический стеноз) и признаки перегрузки сердца, то врач может принять решение о .
- Диабетическая стопа
- Диффузные изменения миокарда
Причины аортального стеноза
Причиной развития стеноза устья аорты могут быть следующие заболевания:
1. Ревматизм,
2. Затяжной септический эндокардит,
3. Атеросклероз,
4. Инфекционные заболевания.
5. Врожденная патология
Кроме истинного органического стеноза устья аорты, выделяют относительный стеноз, когда аортальные клапаны не изменены, а восходящая часть аорты резко расширена вследствие артериальной гипертонии или в результате потери стенкой аорты эластичности (атеросклероз). Стеноз устья аорты создает значительное препятствие на пути тока крови из левого желудочка в большой круг кровообращения лишь в случае, если площадь аортального отверстия уменьшается более чем на 50%. Сохранение даже на 10-20% ее нормальной величины совместимо с жизнью. Удлинение систолы (времени сокращения) левого желудочка и рост давления в его полости, как компенсаторные реакции на сужение устья аорты, обусловливает развитие выраженной гипертрофии (увеличение мышечной массы) левого желудочка. Ни при каком другом пороке не развивается такая значительная гипертрофия миокарда левого желудочка, как при стенозе устья аорты. Так как в компенсации аортального стеноза принимает участие мощный левый желудочек, порок длительное время протекает без расстройства кровообращения. Длительный период компенсации — особенность этого порока.
Дополнительные трабекулы в полости левого желудочка
Могут быть единичными и множественными. Дополнительные трабекулы определяются
в 16% аутопсий .
ЭхоКГ критерии
Двухмерная ЭхоКГ
- Эхоплотное линейное образование, обнаруживаемое
в двух плоскостях сечения и, не имеющее связи с клапанным аппаратом. - С помощью двух перпендикуляров в проекции длинной
оси , проведенных на уровне папиллярных мышц и свободных краев митрального
клапана полость левого желудочка условно делят на три отдела. В основе
классификации трабекул, лежит критерий крепления их концов к стенкам
левого желудочка. Если точки крепления расположены в одном отделе,
то трабекула является поперечной, если в прилежащих, то диагональной,
а при прохождении трабекулы от верхушечного к базальному отделу —
продольной.
Поперечная локализация трабекул левого желудочка трактуется, как наиболее
аритмогенная, так как может являться дополнительным путем проведения
импульса, и следовательно может провоцировать синдром преждевременного
возбуждения желудочков в виде двух вариантов: синдрома WPW и синдрома
укороченного интервала P-Q . Диагональное или продольное расположение
не приводит к нарушению функциональной характеристики левого желудочка,
однако часто сопровождается систолическим шумом в сердце, имитирующим
врожденный порок сердца.
Стеноз левого атриовентрикулярного отверстия
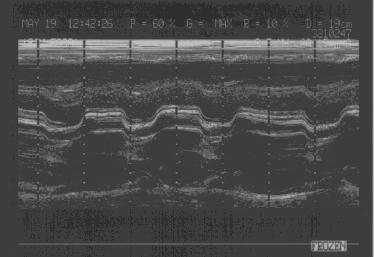
Рис.133
Стеноз левого
атриовентрикулярного
отверстия: изменение
кинетики клапана,
левопредсердная мегалия.
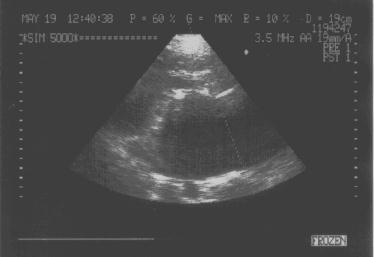
Рис.134
Стеноз левого
атриовентрикулярного
отверстия.
Причины:
- Врожденная аномалия.
- Кальциноз (идиопатический) левого атриовентрикулярного отверстия.
- Ревматизм.
- Синдром Лютембаше.
ЭхоКГ критерии
Одномерная ЭхоКГ (рис.133):
- Увеличение плотности эхоструктур от митральных створок.
- Пологий EF наклон митрального клапана.
- Аномальное (конкордантное) движение задней митральной
створки. - Плотные, усиленные эхосигналы от хорд в I стандартной
позиции. - Уменьшение СЕ и ДЕ амплитуды створок митрального
клапана. - Уменьшение или отсутствие А волны митрального клапана.
- Задержка закрытия митрального клапана (Q-C 70 мс).
- Дилатация левого предсердия.
- Дилатация правого желудочка.
- Раннее диастолическое выгибание межжелудочковой
перегородки (этот феномен связан с более ранним наполнением правого
желудочка). - Уменьшение полости левого желудочка (наблюдается
только при изолированном стенозе левого атриовентрикулярного отверстия). - Аномальное движение корня аорты (быстрое движение
назад задней аортальной стенки в начале диастолы, наблюдаемое в норме,
сменяется более медленным движением, продолжающимся на протяжении
всей диастолы, так что плато, обычно имеющееся в конце диастолы, отсутствует. - Уменьшение экскурсии аорты.
Двухмерная ЭхоКГ (рис.134):
- Диастолическое выбухание передней митральной створки
в проекции длинной парастернальной оси левого желудочка. - Сращение комиссур в поперечном парастернальном сечении
на уровне митрального клапана. - Уменьшение размера левого атриовентрикулярного отверстия
(рис.135).
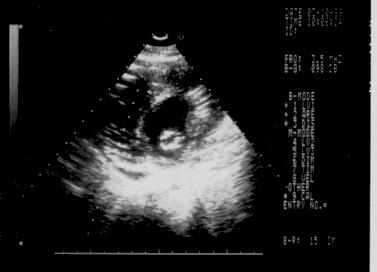
Рис.135
Критический стеноз
левого
атриовентрикулярного
отверстия.
Допплер-ЭхоКГ:
- Увеличение скорости максимального диастолического
потока более 1,3 м/с. - Определение величины трансмитрального потока (MF).
- Вычисление площади митрального отверстия (MVA).
Оценка тяжести митрального стеноза:
-
Пологий EF наклон (наклон EF передней митральной
створки в мм/c): Тяжелый стеноз — 0-8 мм/с; Умеренный стеноз — 8-20
мм/с; Легкий стеноз — 20-40 мм/c; При EF наклоне меньше 15 мм/с
площадь атриовентрикулярного отверстия меньше 1,3 см2: если
EF наклон 35 мм S митральногоотверстия 1,8 см2.
- Степень утолщения и кальцификации митральных створок.
- Амплитуда движения передней митральной створки.
- Отсутствие или уменьшение А волны митрального клапана.
- Размер левого предсердия.
- Размер правого желудочка.
- Наличие проявлений легочной гипертензии.
- Пологий EF наклон — псевдостеноз: наблюдается
при всех состояниях, связанных с уменьшением наполнения левого желудочка. - Нормальное движение задней створки митрального клапана
может быть в 10% случаев при митральном стенозе. - Миксома левого предсердия.
- Кальцификация левого атриовентрикулярного отверстия.
- Низкий сердечный выброс.
- Аортальная недостаточность.
- Тромб левого предсердия.
Симптоматика
Небольшое уплотнение сосуда в основном протекает бессимптомно. Первые признаки заболевания появляются при сужении просвета, когда кровообращение замедляется, ухудшается сердечный ритм.
Симптомы проявляются по-разному, в зависимости от того, где стенки наиболее уплотнены:
- Утолщение сосуда у его корня (на участке примыкания к миокарду) вызывает учащенное сердцебиение, одышку, боль в левой части груди. В результате развивается ишемическая болезнь сердца, инфаркт миокарда.
- При поражении сонной артерии, идущей от дуговой части аорты к мозгу, начинается кислородная недостаточность. Признаки: головокружение, обморочное состояние, нарушение зрения.
- Если аорта стала более плотной в брюшном отделе, то наблюдается расстройство пищеварительной системы. Присутствуют ноющие или острые боли в животе, тяжесть, вздутия и т. п.
- Поражения стенок нижнего отдела аорты приводит к венозным заболеваниям ног и органов малого таза. Симптомами являются: тяжесть в ногах, судороги, хромота.

