Хейлит-лечение и симптомы
Содержание:
- Из-за чего блефарит возникает?
- Как лечить антибиотиками?
- Заеды – причины
- Народные средства
- Виды ангулита
- Применение препарата Левомеколь
- Причины появления
- Методы лечения
- Если ангулярный хейлит не проходит
- Характерные симптомы патологии и клинические проявления
- Если неправильно сделали укол
- Что делать, чтобы заеды не появлялись
- Ангулит как признак внутренних заболеваний организма
- Блефарит у взрослых: лечение
- Симптомы
- Как быстро вылечить конъюнктивит: лучшие способы
Из-за чего блефарит возникает?
Воспалительный процесс на веках могут запустить внутренние или внешние факторы. К внешним, которые еще называются экзогенными, относятся различные микробы. Самые распространенные возбудители блефарита — стафилококки и стрептококки.

Часто воспаление краев век возникает вследствие попадания в организм вирусов, например, герпеса, или грибков (аспергиллюс, кандидоз). На коже человека обитают еще и различные клещи, самый известный из которых — демодекс, или железница угревая. Этот клещ также способен привести к развитию одной из форм блефарита.
К экзогенным причинам относятся и факторы окружающей среды: пыль, пыльца, шерсть, укусы насекомых, косметические средства. Они могут спровоцировать блефарит у аллергиков. Понятно, что такая форма воспаления не может быть заразной.
Патогенные и условно-патогенные микроорганизмы передаются от человека к человеку. Заразен ли блефарит век по этой причине? На самом деле попадание в организм того или иного микроба не всегда приводит к возникновению заболевания. Так, например, клещ демодекс обитает на коже лица постоянно. Его популяция увеличивается многократно при развитии заболевания, но в большинстве случаев он не приносит никакого вреда. Блефарит развивается при наличии внешних причин и внутренних располагающих факторов.
К последним относятся:
- аллергия;
- недостаток витаминов в организме;
- дефекты рефракции: астигматизм, миопия, гиперметропия, пресбиопия;
- синдром «сухого глаза»;
- инфекционные и вирусные системные заболевания;
- патологии желудочно-кишечного тракта.
Когда человек болеет, он является более уязвимым. В этот период микробы начинают атаковать особенно агрессивно. Иными словами, попавшие в организм бактерии, вирусы, грибки опасны только при ослабленном иммунитете. В связи с этим блефарит и не считается заразным заболеванием. Вирус и инфекция могут передаться человеку при контакте с больным или его вещами, но непосредственно воспалительный процесс запустит какая-либо другая болезнь или состояние, ослабляющее иммунную систему. На протяжении долгого времени микробы могут не давать о себе знать. Можно выделить группы риска — людей, у которых блефарит развивается чаще.
Как лечить антибиотиками?
Тетрациклиновая мазь известна широким спектром применения, благодаря активному действию входящих в состав компонентов против различных бактерий. Мазь относят к местным антибиотикам. Нанесенное на инфицированное место средство способствует замедлению роста патогенных микроорганизмов за счет нарушения выработки белка.
Действующим веществом является антибиотик тетрациклин. Он активен против стафилококков, сальмонеллы, стрептококков, хламидий. Для того, чтобы лечить заеды, применяют 3% мазь. В отличии от таблеток с одноименным названием препарат не оказывает системного влияния на состояние организма из-за малого попадания в него.
Наносят средство дважды в день при помощи ватной палочки. Применять можно в детском возрасте, если пациенту исполнилось 8 лет. Быстро избавиться от ангулита можно при использовании специальных повязок с Тетрациклиновой мазью. Их можно держать на пораженных участках несколько часов.
Хорошей альтернативой антибиотиков на основе пенициллина является Эритромициновая мазь. Ее наносят на воспаленную область трижды в день. Действующее вещество — антибиотик из группы макролидов эритромицин.
Заеды – причины
От чего появляются заеды? Еще раз повторимся, для развития ангулита необходим комплекс из нескольких факторов:
1. Инфекция. Чаще всего, воспаление вызывают:
- бактерии – стрептококки (особенно эпидермальный стрептококк) и стафилококки;
- вирусы – вирус герпеса;
- грибки — грибок рода кандида (Candida).
2. Повреждение слизистой оболочки губ или кожи возле губ, что могут спровоцировать:
- физическое ранение – при расчесывании уголков рта, выдавливании прыщей, порез при бритье;
- постоянный контакт уголков рта со слюной, например, из-за повышенного слюноотделения;
- обветривание лица, губ;
- сухость кожи, ксеродемия;
- неровный прикус;
- ношении протезов или брекетов.
3. Снижение реактивности иммунной системы, что могут вызвать:
- переохлаждение организма (гипотермия);
- перегревание организма (гипертермия);
- повышенная температура тела;
- применение в течение длительного времени антибактериальных препаратов, стероидных противовоспалительных средств, глюкокортикоидов, цитостатиков, иммунодепрессантов и другие;
- наличие различных хронических, инфекционных или иных заболеваний – сахарный диабет, ОРВИ, ОРЗ, грипп, ВИЧ-инфекция, анемии, гепатит и другие;
- гиповитаминозы, особенно витаминов группы В, С, Е.
Общими причинами заедов могут быть:
- несоблюдение правил личной гигиены;
- использование общей посуды, что особенно касается работников в больших коллективах;
- использование некачественных средств для ухода за ротовой полостью – зубной щетки, зубной нити, зубной пасты;
- наличие вредных привычек – употребление алкогольных напитков, курение.
Очень важно выявить возбудителя заеды, т.к. от этого зависит и дальнейшее лечение
Народные средства
Многие люди склонны больше доверять народным средствам, чем аптечным. Врачи не поддерживают эту точку зрения и считают, что народная медицина может лишь дополнять традиционную. То есть если вы решите применять народные средства, то все равно не игнорируйте аптечные препараты и мази.
Из народных средств постараемся выделить наиболее эффективные:
- Можно смазывать трещинки соком чистотела или каланхое;
- Сильное антисептическое действие оказывает чеснок – достаточно просто протирать уголки губ зубчиком или чесночной кашицей;
- Смешайте столовую ложку меда и двадцать капель рыбьего жира, а потом нанесите смесь на поврежденный участок. Она отлично смягчит кожу и устранит воспаление.
Виды ангулита
Классификация заеды происходит следующим образом:
По этиологии:
Первичная форма – патологический процесс развивается в качестве самостоятельного заболевания, обусловленного инфекцией. Может быть:
- Стрептококковая заеда – причиной становится стрептококковая инфекция (бактерии). Характеризуется образованием корки с желтовато-красноватым оттенком;
- Кандидамикотическая заеда – причиной становится грибковая инфекция – грибы рода кандида (Candida). Отличительной чертой кандидомикотической заеды является серовато-беловатый налет на месте воспаления, при этом корка обычно отсутствует. Часто переходит в хроническую форму с периодическими рецидивами.
- Вирусная заеда – причиной может стать вирус герпеса и другие типы вирусной инфекции.
Вторичная форма – заеда является симптомом иного заболевания или патологического процесса, часто в период обострения другой болезни, например – хейлита, гиповитаминоза В2, сифилиса, туберкулеза.
Применение препарата Левомеколь
По своему воздействию на пораженную кожу Левомеколь похож на Д-Пантенол. В своем составе Левомеколь имеет вещества, активные в отношении грамположительных бактерий, которые становятся причиной появления ангулита. Левомеколь уменьшает воспалительные процессы и борется с патогенной микрофлорой. Его компоненты быстро проникают в глубокие слои эпидермиса и выступают в качестве стимуляторов процессов восстановления.
Активное противомикробное действие Левомеколя сохраняется даже при условии начала гнойных процессов в местах инфицирования.
Как применять: средство накладывают 2-3 раза в день. Улучшения наступают на второй день после начала использования. Во рту может оставаться специфический горьковатый привкус. После использования Левомеколя не следует пить горячую жидкость или принимать пищу.
Противопоказаний к применению не выявлено. У людей, склонных к проявлению аллергических реакций, в редких случаях бывают кожные высыпания и небольшая отечность. Если перестать использовать препарат, кожные реакции сразу исчезнут. Лечить заеды Левомеколем можно у взрослых и детей. Приобрести препарат можно в любой аптеке без рецепта.
Причины появления
Существует целый ряд факторов, вызывающих ангулярный хейлит. Для того, чтобы предотвратить повторение заболевания и назначить эффективную терапию, необходимо выяснить точную причину появления заед.
Факторы развития ангулита:
- внешние факторы: воздействие солнечного света, ветра, низких или высоких температур;
- аллергия на гигиеническую помаду, зубную пасту, крем, брекеты и другие конструкции во рту, лекарственные препараты;
- атопический дерматит — вызвает атопический хейлит, который также поражает кожу уголков рта;
- неправильный прикус;
- дефицит витаминов А, Е, В;
- хронические заболевания, в т.ч. различные гельминтозы, ВИЧ-инфекция, сахарный диабет, анемия;
- заболевания полости рта и зубов: стоматиты, гингивиты, кариес;
- гастроэнтерологические хронические заболевания;
- инфекции носоглотки, в особенности кандидоз и ангина.
Возможно сочетание нескольких причин.
Самые частые источники постоянных заед — нарушение прикуса и атопический дерматит. Пока не будут исключены эти факторы, будут появляться трещины в уголках рта. К сожалению, дерматит сложно поддается контролю, поэтому чаще всего заеды при этом заболевании лечат местно.
Перечисленные причины создают благоприятные условия для внедрения патогенных микробов. В случае с заедами этими агентами являются стрептококк, Кандида и, иногда, стафилококк. Лечение заедов включает воздействие на этих возбудителей, если они уже появились в ране.
Методы лечения
Очень важно правильно определить, чем лечить заеды в уголках губ. Если заболевание запустить, заражение распространиться, может присоединиться инфекция
Ниже наглядно представлено фото запущенной формы заед:
При точно установленной причине, вылечить поражённые участки кожи можно быстро и легко.
Для комплексного подхода при назначении курса лечения используют:
- Медикаментозные препараты. Лекарства в виде мазей и таблеток, которые содержат в своём составе антимикробные, противовоспалительные и противогрибковые вещества.
- Средства народной медицины. Различные мази, присыпки. Промывание и примочки соками растений и отварами антисептических трав.
- Физиотерапия. Прогревания заражённых участков. Методы лазерной и крио терапии.
Лечение проводят поэтапно. Снимают воспаление, избавляясь от причины (возбудителя) заболевания. Потом восстанавливают поражённые ткани, способствуя быстрому заживлению трещин.
Лечение заед в уголках губ лекарствами и таблетками надо начинать после устранения внешних причин, которые могут вызывать поражение слизистой. Для этого нужно:
- перестать постоянно облизывать губы;
- при сухости губ пользоваться гипоаллергенной гигиенической помадой;
- обогатить рацион питания. Включить в меню продукты, содержащие много витаминов группы В и железа;
- вылечить другие заболевания, которые могут вызвать появление заед;
- устранить авитаминоз (принимать комплексы витаминов и микроэлементов);
- соблюдать правила ухода за полостью рта.
Взрослый человек может выполнить эти рекомендации без особого труда. При качественном лечении ангулит (заеды) вылечивается за одну – две недели. Если организм ослаблен и истощён (при слабом иммунитете и авитаминозе), трещины и покраснения сохраняются долго. Без лечения, заболевание может перейти в хроническую форму.
Если ангулярный хейлит не проходит
Что делать, если не смотря на лечение, заеды никак не проходят? Бывает, что даже применение комбинаций разных средств и комплексное воздействие не оказывает на трещинки никакого эффекта. В этом случае потребуется обратиться к врачу. Схема действий будет такой:
- Консультация у терапевта;
- Консультация у дерматолога;
- Общий анализ мочи и крови;
- Биохимическое исследование крови;
- Посев на микрофлору, для выявления чувствительности микробов из трещины на действие препаратов.
Подобный подход позволит точно определить, что же вызывает ангулярный хейлит, а в случае необходимости выяснить, не сопровождается ли он более серьезными заболеваниями.
Характерные симптомы патологии и клинические проявления
- Изменение оттенка кожных покровов: воспалительный процесс выдает болезненное покраснение кожи, сухость и шелушение,
- наличие ранок или эрозий в уголках губ: они могут возникать с одной стороны или располагаться с обеих сторон. Чаще всего они мокнущие,
- воспаленные участки кожи зудят, чешутся, болят: во время открытия рта или при приеме пищи человек испытывает дискомфорт,
- наличие корочки на ранках: она может быть красной или желтоватой, коричневой,
- наличие микротрещинок: если проблема долго не проходит, а кожные покровы не заживают, то трещинки становятся глубокими.
Важно! Данной патологии, как и многим другим, свойственны острая и хроническая стадии развития. При острой все симптомы проявляются ярко, при хронической появляются глубокие трещинки, от которых быстро уже не избавиться
Если неправильно сделали укол
Если неправильно сделать укол в ягодицу, могут возникнуть неприятные последствия, что сказывается на общем состоянии пациента. Наиболее безобидным последствием является гематома, которая не требует специального лечения и проходит в течение нескольких дней. Предупредить образование гематомы достаточно просто, — для этого после укола следует слегка помассировать отдельный участок кожи.
Заражение тоже может быть последствием обычного укола, но это редко происходит, если все предметы продезинфицированы. Хотя при повторном использовании шприца или иглы, обеззараживание не способно помочь в полной мере. Поэтому применение всех предметов, касающихся места укола или вводящихся в кожу, должно быть единичным.
Самыми опасными последствиями являются анафилактический шок, аллергическая реакция и онемение.
И если онемение можно предотвратить лишь правильной техникой выполнения укола, то для того чтобы избежать аллергической реакции, следует детально изучить состав лекарственного препарата. В принципе, всех нежелательных последствий укола в ягодицу можно избежать, соблюдая все правила выполнения уколов.
Как сделать укол внутримышечно в ягодицу самому себе, соседу или родственнику?
Ведь болезнь приходит неожиданно и наиболее эффективным методом введения лекарства в организм человека является именно внутримышечный укол.
Если вы научитесь делать внутримышечный укол в ягодицу, вы очень облегчите себе жизнь. Не надо ходить в поликлинику, вызывать медсестру на дом. А если вы на даче и рядом нет никого, кто умеет делать эту процедуру?
Сначала нужно теоретически освоить ход манипуляции. Затем потренироваться на муляже или просто мягкой подушечке.
Если вы сделаете укол не правильно, можно получить серьезные осложнения. Этого допустить нельзя!
Мы дадим вам инструкцию о том, как правильно сделать внутримышечную инъекцию в ягодицу и при этом избежать осложнений, которые порой бывают пострашнее, чем сама болезнь.
ЧТО ВЫ УЗНАЕТЕ ИЗ ЭТОЙ СТАТЬИ:
Что делать, чтобы заеды не появлялись
Внимательное отношение к здоровью ребенка позволит снизить риск появления ранок.
- сбалансированное питание с достаточным количеством витаминов, микроэлементов и растительных жиров;
- тщательная гигиена полости рта, рук и лица;
- защита от действия погодных факторов — использование гигиенической помады с SPF;
- достаточное потребление жидкости;
- профилактические осмотры у стоматолога не реже 1 раза в год;
- закаливание.
Нельзя также трогать лицо грязными руками, часто облизывать губы, особенно на ветру. Следите, чтобы ребенок не грыз ногти, карандаши, ручки и другие предметы.
Эти действия помогут укрепить организм ребенка и устранить вредные факторы, из-за которых могут возникнуть заеды на губах.
Ангулит как признак внутренних заболеваний организма
Не только перечисленные выше факторы провоцируют развитие бактерий и само заболевание. Часто появляются и бывают постоянными заеды у людей, чей организм утратил свои иммунные силы, получил переохлаждение или же страдает в результате заболеваний:
- стоматологические проблемы: например, невылеченный кариес или наличие твердых зубных отложений на зубах – все это источники инфекции, которая при беззащитности кожных покровов может перейти и на них. Также неправильный прикус может спровоцировать заболевание, т.к. неправильно расположенные отдельные зубы могут постоянно травмировать слизистую в уголках губ,
- простудные инфекции: ОРВИ, ОРЗ,
- авитаминоз: в частности, речь идет о нехватке витамина В2. Этот витамин очень важен для состояния кожи, ее эластичности и активации защитных функций,
- анемия: недостаток железа также может сказываться на раздражении слизистой и коже,
- сахарный диабет: нарушение обмена веществ ни для кого не проходит бесследно,
- печеночная недостаточность и гепатит,
- заболевания желудочно-кишечного тракта,
- ВИЧ, сифилис, туберкулез.
Почему еще появляются заеды в уголках губ? Патология может возникнуть после длительного приема антибиотиков и иммуностимуляторов, гормонов, антидепрессантов, глюкокортикоидов.
Блефарит у взрослых: лечение
Чем лечится блефарит век? При данной патологии могут быть назначены антибактериальные и антигистаминные препараты, сульфаниламиды, антисептические средства, витаминные комплексы, глюкокортикостероиды и другие лекарства. Помимо медикаментозной терапии, может проводиться физиотерапевтическое и хирургическое лечение. Простой блефарит лечится с помощью «Фурацилина» и дексаметазоновой мази. Раствором, сделанным из таблеток «Фурацилина», убираются корочки с века
Края их можно осторожно обработать раствором бриллиантового зеленого. Мазь, которая помогает снять воспаление, используется в первые 2-3 дня развития болезни
Вылечить себорейный блефарит также можно с помощью лекарств. В качестве гормональной мази для устранения воспалительного процесса может быть назначен «Гидрокортизон-Пос» 1-процентный. При тяжелом течении — 2,5-процентная мазь. Снять симптомы патологии помогает «Искусственная слеза» и «Офтагель». Если наблюдаются признаки конъюнктивита, закапываются растворы на основе дексаметазона — «Дексапос», «Максидекс».
Чем лечить блефарит демодекозный? К этой болезни приводит попадание на веки клеща. В связи с этим необходимо сначала остановить его размножение. Секрет с век убирается тампоном. Его можно смочить в физрастворе или детском шампуне. Уничтожить клещей помогает «Декса-Гентамицин». Мазь нужно наносить толстым слоем.

Аллергический блефарит можно вылечить с помощью глазных капель противоаллергенных («Аломид» или «Лекролин»). «Гидрокортизон-Пос» применяется для снятия воспаления.
Ячмень лечится теплыми компрессами, антибактериальными каплями («Левомицетин», «Флоксал») и «Тетрациклиновой мазью». Нельзя делать холодные примочки. Из-за этого может нарушиться циркуляция крови в веках, что приведет к осложнениям.
Блефарит у взрослых лечится не так, как у детей. Маленьким пациентам не назначаются сильные антибиотики и гормональные препараты. В любом случае больному должно быть понятно, что лечить такую серьезную патологию самостоятельно в домашних условиях нельзя. При первых ее признаках отправляйтесь на прием к офтальмологу.
Блефарит у взрослых: лечение физиотерапевтическое
Болезнь блефарит требует комплексного подхода. Применяются и физиотерапевтические методы лечения. Они позволяют устранить воспаление, способствуют заживлению поврежденных тканей, нормализуют обменные процессы. Обычно назначают следующие процедуры:
- электрофорез;
- УВЧ-терапию;
- магнитотерапию;
- ультрафиолетовое облучение;
- облучение лучами Букки (самое мягкое рентгеновское излучение);
- дарсонвализацию — воздействие на мягкие ткани и слизистую оболочку импульсным током высокой частоты.
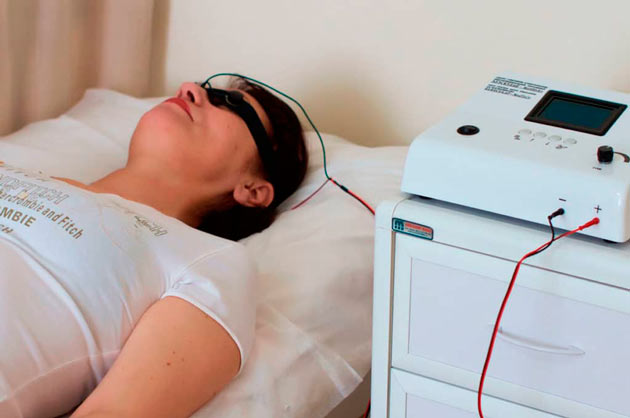
Физиопроцедуры подходят для лечения взрослых. Детям назначается электрофорез, магнитотерапия. Это решает врач в каждом конкретном случае. Витамины, особенно аскорбиновую кислоту и витамин А. В некоторых случаях врач советует пациенту придерживаться диеты. При блефарите желательно есть как можно больше молочных и растительных продуктов. Еду лучше готовить на пару. Из рациона следует исключить жареное, соленое, копченое, жирное, сладкое, маринованное. От алкоголя также рекомендуется отказаться. Он сильно подрывает иммунитет.
Как лечится блефарит хирургическим способом?
Операционный метод лечения применяется только в крайних случаях, когда лекарственная и физиотерапия не приносят никаких результатов. При появлении халязиона — доброкачественного уплотнения на веке — назначается операция по удалению новообразования. Также хирургическое вмешательство необходимо, если произошел выворот (эктропион) или заворот (энтропион) века. При трихиазе — аномальном росте ресниц в сторону глазного яблока — требуется пластическая операция.

Можно ли вылечить блефарит народными средствами в домашних условиях?
Вылечить веки при воспалении средствами народной медицины не представляется возможным. Причиной заболевания зачастую является инфекция, с которой необходимо бороться медицинскими препаратами. Однако «народные лекарства» помогают улучшить состояние глаз и век, снизить такие симптомы, как зуд, отечность, слезоточивость. Вы можете делать примочки из чая, календулы, базилика, ромашки и других трав. Не забывайте, что компрессы должны быть теплыми.
Симптомы
Начало заболевания очень напоминает герпес: в уголках рта образуются небольшие пузырьки, которые сами по себе вызывают дискомфорт жжением и зудом. Однако они довольно быстро лопаются, и на их месте образуются небольшие, но очень болезненные трещинки, которые покрываются плотными корочками и мешают принимать пищу, шевелить губами, зевать и разговаривать.
Заеды в уголках рта могут вызываться двумя причинами:
- Бактериями рода стрептококк. Это самый распространенный тип заед, он включает в себя все вышеописанные симптомы, но для него характерна большая вероятность полного излечения.
- Кандидомикотический тип заед. Он вызывается дрожжевыми грибками рода кандида. Особенностью данного типа является то, что хоть он и возникает намного реже, чем первые, для него характерен быстрый переход в хроническую форму. Это значит, что при любом снижении иммунитета неудобные трещинки в уголках рта снова появляются.
Уточнить, какой природы ваше заболевание, можно у врача-дерматолога. Только он, назначив анализы для исследования в лаборатории, может с точностью сказать, что вызвало эту конкретную проблему.
Мы рассмотрим кандидозные заеды и то, какими методами можно вылечить или облегчить их течение.
Как быстро вылечить конъюнктивит: лучшие способы
Конъюнктивит — одно из самых распространённых глазных заболеваний и у взрослых, и у детей. Несмотря на то, что эта инфекция не относится к кишечной, её тоже вполне можно назвать болезнью грязных рук: почти у любого ребёнка конъюнктивит возникает именно из-за того, что он трёт глаза, прежде чем привести руки в порядок.
Однако это далеко не единственная причина появления заболевания. Почему человека может поразить конъюнктивит, каким он бывает и как его лечить? Расскажем обо всём подробнее.
Почему возникает конъюнктивит?
Пусть бактерии и остаются самой часто встречающейся причиной развития болезни, есть и другие факторы, которые могут её спровоцировать. Среди них следующие:
-
аллергия;
-
воздействие сильных химических веществ, пыли или дыма на протяжении долгого времени;
-
воздействие ультрафиолета;
-
долговременный приём неподходящих препаратов с соответствующими побочными эффектами;
-
неправильное использование контактных линз;
-
постоянное переутомление зрения;
-
нарушение обмена веществ;
-
хронические болезни, касающиеся носа и слезных путей.
Основные типы конъюнктивита
Прежде чем переходить к непосредственному лечению конъюнктивита, нужно установить, по какой именно причине он развился — и в соответствии с этим определить его тип. Выделяют несколько разновидностей конъюнктивита, и каждый предполагает конкретное лечение.
Вирусный конъюнктивит — это одно из проявлений острого респираторного заболевания. Характеризуется в первую очередь тем, что никогда не возникает сам по себе — его сопровождают признаки простуды: насморк, температура, заложенный нос.
Бактериальный конъюнктивит — вызывается различными типами бактерий при контакте, если у человека есть привычка часто тереть глаза, а за чистотой рук он при этом не следит. Проявляется стандартно для конъюнктивита: белки глаз краснеют, возникают боль и ощущение инородного тела, повышается светобоязнь.
Аллергический конъюнктивит — заболевание, которое возникает из-за контакта с аллергеном: пыльцой, шерстью, пылью, каким-либо продуктом. Как правило, сопровождается другими признаками реакции, характерными для конкретного человека — сыпью, отёками, чесоткой.
В свете последних событий многие специалисты выделяют ещё и конъюнктивит при ковиде — установлено, что слизистая оболочка является прекрасной средой для коронавируса. В этом случае болезнь обычно комбинируется с блефаритом — воспалением края век.
Чем лечить конъюнктивит?
Думая о том, как быстро вылечить конъюнктивит, некоторые обращают внимание на народные средства. От конъюнктивита, однако, могут помочь лишь специальные препараты, которые врач подбирает в зависимости от вида болезни, её течения и стадии. . Немногое, что вы всё же можете сделать без указания профессионала — холодные компрессы: они нередко помогают, если проблемы с глазами были вызваны аллергической реакцией, и способны унять зуд.
Немногое, что вы всё же можете сделать без указания профессионала — холодные компрессы: они нередко помогают, если проблемы с глазами были вызваны аллергической реакцией, и способны унять зуд.
Также при любом типе заболевания необходимы промывания. В поисках того, чем промыть глаза от конъюнктивита, ни в коем случае не выбирайте средство со спиртом — все растворы должны быть на водной основе. Подойдут водный раствор хлоргексидина, слабый раствор перманганата калия.
В остальном стоит учитывать тип болезни:
лечение вирусного типа не требует каких-то особенных препаратов от конъюнктивита — нужно в первую очередь избавиться от основного заболевания
Обратите внимание на противовирусные общего действия;
лечение бактериального типа подразумевает приём лекарств от конъюнктивита — как правило, специальных капель. Также врач обычно назначает антибиотик
При такой комбинации заболевание у взрослого проходит примерно за неделю, у ребёнка — зависит от того, насколько крепок в этот момент организм в целом;
лечение аллергического типа будет эффективным, если сразу начать принимать антигистаминные препараты, избавляющие от проявлений реакции. Ещё вам могут назначить местные кортикостероиды — они уменьшают воспаление.
Как правило, пациенты интересуются, есть ли возможность сохранять привычный образ жизни — например, можно ли гулять с конъюнктивитом, когда процесс лечения уже идёт полным ходом. В выходе из дома нет ничего плохого, главное — избегать яркого солнца, сильного ветра и осадков, иначе глазам может стать хуже.
Позаботьтесь о себе и как можно раньше обратитесь к специалисту!

