Препарат при стеатозе печени
Содержание:
- Что такое стеатоз?
- Стадии
- Диагностика неалкогольной жировой болезни печени
- Почему стеатоз требует внимания?
- Диагностика
- Профилактика
- Прогноз
- Об органе и заболевании
- Диагностика
- Механизм развития жирового гепатоза печени
- Симптомы реактивного панкреатита
- Чем опасен гепатоз
- Лечение стеатоза печени
- Клинические проявления
- Что это такое
- Неалкогольная жировая болезнь печени. Диагностика
- Причины реактивного панкреатита
- Диета
- Группы риска по стеатозу печени
- Диагностика и прогноз
- Лечение
- Причины
Что такое стеатоз?
Если липиды образуют отдельные жировые пятна, говорят об очаговом (фокальном) стеатозе, при равномерном распределении – о диффузном.
Начальные формы стеатоза не опасны, так как не приводят к нарушению функций органа. Но на определенном этапе содержание жира достигает критической точки, и при окислении этого большого количества липидов ткани начинается воспаление (стеатогепатит, стеатопанкреатит), переходящее в разрастание соединительной ткани (цирроз печени) или смерть клеток органа (некроз поджелудочной).
В зависимости от негативных последствий, вызванных накоплением излишка жира, различают три стадии стеатоза:
-
накопление липидов внутри органа (жировая дистрофия печени, жировая дистрофия поджелудочной железы);
-
развитие воспаления с последующей гибелью части клеток (гепатита, панкреатита);
-
разрастание соединительной ткани (которая замещает нормальные клетки печени), или некроз ткани (гибель значительного количества клеток поджелудочной железы).
Стеатоз печени на снимке компьютерной томографии. Изображение: Clin Mol Hepatol / ResearchGate (Creative Commons Attribution-NonCommercial 4.0 International license)
Жировая дистрофия, стеатоз — это термины, которые используют медики. Иногда можно услышать о жирной или жировой печени — это калька с английского термина “fatty liver”, полностью этот термин на английском звучит как “alocoholic fatty liver” и соответствует русскому термину “алкогольная жировая дистрофия печени”, но дословный перевод — “алкогольная жирная печень”. Код по МКБ-10 К70.0
Стадии
Классифицируют 4 стадии цирроза, 3-я и 4-я из которых, как правило, отягощены асцитом:
- Стадия компенсации. Ткань органа подверглась изменению, фиброз локализуется преимущественно по периферии, портальная гипертензия и асцит отсутствуют.
- Стадия субкомпенсации. Фиброз распространяется от периферии к центру печени, развивается портальная гипертензия. Асцит пока незначителен, начинают проявляться симптомы заболевания.
- Стадия декомпенсации. Количество фиброза увеличивается и достигает от половины до двух третей объема печени. Асцит стремительно прогрессирует.
- Стадия терминальная. Добавляются новые симптомы, прогноз для выживаемости очень низкий, состояние больного тяжёлое, асцит чрезмерный.
Диагностика неалкогольной жировой болезни печени
В биохимическом анализе крови отмечается повышение печеночных ферментов АЛТ и АСТ до 4 норм, щелочной фосфатазы до 2 норм.
При ультразвуковом исследовании (УЗИ) информативность метода снижается у пациентов с ожирением.
Компьютерная томография (КТ) – позволяет точно оценить степень стеатоза, чувствительность и специфичность метода составляет 93-100%.
Магнитно-резонансная томография (МРТ) – дает целостное изображение органа в любой проекции, имеет высокое совпадение с данными гистологического исследования.
Эластография печени – обладает более высокой точностью при выраженных стадиях поражения печени (фиброз).
Почему стеатоз требует внимания?
Во-первых, как уже отмечалось, стеатоз – только первая стадия заболевания. Это говорит о том, что без адекватного и своевременного вмешательства процесс в любой момент может начать прогрессировать с развитием воспаления и фиброза. Финалом подобного хода событий может стать цирроз.
Во-вторых, развитие стеатоза напрямую связано с нарушением обмена жиров и углеводов. Эти же патологические процессы лежат в основе заболеваний сердечно-сосудистой системы. Тесная взаимосвязь этих болезней подтверждается данными официальной статистики. Так, при стеатозе печени распространенность сердечно-сосудистых заболеваний значительно выше. То есть, данное состояние является не просто первой стадией болезни печени, а независимым фактором риска и в рамках профилактики осложнений сердечно-сосудистых заболеваний требует внимания также как повышенное артериальное давление, повышенный уровень холестерина и сахара в крови.
Резюмируя все вышесказанное можно констатировать, что стеатоз требует внимания по двум основным причинам: для предотвращения прогрессирования патологии печени в фиброз, а также с целью профилактики сердечно-сосудистых заболеваний и их осложнений.
Рассчитайте свой ИМТ прямо сейчас!
Рассчитать
Диагностика
Точный диагноз поможет поставить анализ крови
В первую очередь, врач должен собрать полный анамнез, опросить пациента, провести визуальный осмотр. После чего, специалист назначает общий и биохимический анализ крови.
Это поможет установить уровень АЛТ, АСТ, показатель свертываемости и щелочной фосфатазы, но более точную информацию можно получить лишь с помощью УЗИ печени. Этот метод достоверно указывает на развитие стеатоза, а дополнительно, нередко применяют томографию, определяющую плотность и эластичность тканей.
В последнее время, в диагностике различных поражений печени, применяют специальное тестирование, позволяющее выявить болезнь и стадию ее развития по биохимическим признакам.
При подозрении на алкогольный стеатоз, применяют ASH-тест, а в диагностике неалкогольного – NASH-тест. Однако самые точные результаты дает исключительно биопсия клеточной ткани печени.
Профилактика
Профилактика состоит из:
- антицеллюлитного массажа – не менее 3 раза в неделю;
- умеренных физических нагрузок – 2-3 часа в день;
- меню, состоящего из овощей, фруктов, рыбы, мяса, гречневой, рисовой, ячневой каш;
- умеренного употребления алкоголя или воздержания от приёма оного.
При значительном употреблении алкоголя – блюда из картофеля, кисломолочные продукты, много чистой питьевой воды.
Значительные целлюлитные отложения – гречневая каша, нежирные мясо, рыба; свёкла, яблоки, блюда из крапивы, напитки из ревеня.
Не придерживаться жёстких диет – дисбактериоз.
Прогулки до появления отдышки и или лёгкой боли в мышцах. После массажа, прогулок – ванны с ромашкой и хвоей. Перед антицеллюлитным массажем почистить кожу – проблемный участок вымыть тёплой водой с бактерицидным мылом.
Промокнуть льняной салфеткой. На 30 минут положить капустный лист. Затем, проделать ту же процедуру. Смазать тонким слоем детского крема. Перед массажем не должно быть изъянов на коже.
Прогноз
Стеатоз — не приговор
Самый благоприятный прогноз у патологии, вызванной несбалансированным рационом. Низкая вероятность у заболеваний вследствие поражений галогеновыми токсинами. Алкогольный стеатоз 1-2 стадий поддаётся лечению.
Прогноз
Пациенты с НАЖБП имеют высокий риск летального исхода, т.к. без лечения поражение печени продолжает прогрессировать. Основные причины смерти при жировой болезни печени:
- развитие сердечно-сосудистых катастроф
- печеночная недостаточность
- гепатоцеллюлярная карцинома (рак печени).
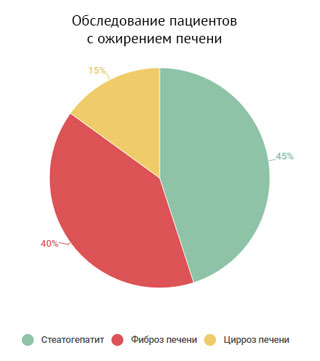
Как показывают исследования, уже при первичном обследовании пациентов со стеатогепатитом у 30–40% обнаруживается фиброз, у 10–15% больных – цирроз печени. Прогрессирование стеатогепатита с последующим развитием фиброза и цирроза печени отмечено более чем у 50% больных.
На прогноз у больных НАЖБП влияют такие факторы, как наличие сопутствующей патологии, и в первую очередь — ожирения, сахарного диабета 2 типа, повышение липидов крови, артериальной гипертензии и проведение адекватной коррекции метаболических нарушений. Своевременное лечение, направленное на коррекцию и профилактику метаболических нарушений, существенно улучшает прогноз у пациентов с НАЖБП.
Об органе и заболевании
Печень – орган многофункциональный. Один из аспектов ее работы – очищение организма. Будучи своеобразным фильтром, печень собирает кровь от кишечника через воротную вену и очищает ее от токсинов.
Серьезнейшее заболевание органа – это цирроз. Он представляет собой патологический процесс, при котором гибнут здоровые ткани и замещаются фиброзными. Такие повреждения столь серьезны, что имеют необратимый характер и приводят к полному прекращению работы органа.
Что же качается асцита, то эта патология характеризуется избыточным накоплением жидких масс в брюшной полости. Она вторична по своей природе, и осложняет цирроз печени и некоторые иные заболевания.
Если вовремя не оказать необходимую медицинскую помощь, заболевание будет сопровождаться электролитными нарушениями и потерей белка. Это влечет за собой ухудшение функционирования внутренних органов, чем весьма усугубляет прогноз заболевания основного.
Асцит при циррозе печени начинает развиваться вследствие значительного повышения давления в воротной вене.
В нормальном состоянии брюшины в ней постоянно присутствует незначительное количество жидкости, брюшина без проблем всасывает ее обратно.
Чрезмерное повышение давления в воротной вене дает импульс целому каскаду патологических реакций. Они и приводят к дисбалансу работы брюшины: та просто уже не в состоянии всасывать жидкость. Таким образом, жидкие массы скапливаются в брюшной полости.
Диагностика
Диагностика жирового гепатоза включает в себя сбор анамнеза, оценку самочувствия и физикального статуса пациента, а также лабораторные и инструментальные методы обследования печени.
Лабораторные методы исследования:
- биохимический анализ крови – определение уровня общего, прямого и непрямого билирубина, АлТ, АсТ, γ-ГТП, холестерина, щелочной фосфатазы, креатинина, глюкозы, белковых фракций;
- коагулограмма – исследование свертываемости крови;
- общеклинический анализ крови и мочи;
- фибротест – определение биомаркеров фиброза;
- специфические маркеры вирусных гепатитов;
- гистологическое исследование тканей печени.
Инструментальные диагностические методики:
- УЗИ органов брюшной полости;
- компьютерная и магнитно-резонансная томографии;
- фибросканирование;
- пункционная биопсия.
Механизм развития жирового гепатоза печени
В основе патогенетических механизмов жирового гепатоза лежат:
- периферическая инсулинорезистентность – нарушение в системе передачи сигналов, возникающих после активации инсулинового рецептора;
- снижение уровня гормона жировой ткани;
- усиленное накопление жиров;
- нарушение окисления свободных жирных кислот.
Характерной особенностью патологического состояния является повышение количества триглицеридов более чем на 10 % от общей сухой массы печени. Из-за этого при гепатозе происходит отложение жировых капель в гепатоцитах, развитие «ожирения» печеночных клеток, их последующая гибель и замещение фиброзной соединительной тканью.
Жир в клетках печени может накапливаться по нескольким причинам:
- из-за избыточного поступления свободных жирных кислот вместе с пищей;
- чрезмерного образования и связывания свободных жирных кислот в тонком кишечнике;
- снижения окислительных процессов в гепатоцитах;
- уменьшения синтеза липопротеинов в печени;
- наличия функциональной недостаточности, обусловленной заболеванием органа.
На сегодняшний день распространенность стеатоза в общей популяции достигает 40 %.
Симптомы реактивного панкреатита
Первые симптомы реактивного панкреатита проявляются довольно быстро. Иногда после действия провоцирующего фактора может пройти всего несколько часов — а болезнь уже даст о себе знать. К наиболее характерным признакам реактивного панкреатита относят1:
- боль в верхней части живота, отдающая к ребрам и лопаткам и усиливающаяся после приема пищи;
- повышенное газообразование;
- тошноту, рвоту со следами желчи;
- незначительное повышение температуры тела;
- снижение артериального давления.
При появлении признаков реактивного панкреатита необходимо обратиться к специалисту, чтобы провести профессиональную диагностику и начать лечение на ранней стадии заболевания.
Чем опасен гепатоз
Самым распространенным является жировой гепатоз или стеатогепатоз – дистрофическое изменение в тканях органа, которое сопровождается заполнением гепатоцитов жировыми отложениями. Перерождение клеток провоцирует то, что печень перестает исправно выполнять свои функции, от этого страдает интоксикационная способность организма, выработка ферментов и пр. В перспективе, при отсутствии адекватных терапевтических мер, к проблеме присоединяет фиброз, усугубляющийся до цирроза и формирования злокачественной опухоли.
Диагностируют жировой гепатоз пациентам, у которых изменениям подверглись 10% и больше от общего объема печени.
Перерождаться клетки могут как по мелкокапельному, так и по крупнокапельному типу. В первом случае стеатоз не влияет на жизнеспособность гепатоцитов, а во втором клеточная структура страдает и клетки гибнут.
Липиды накапливаются в печени по-разному. При равномерном распределении жира гепатоз относят к диффузной форме заболевания. Зональная форма характеризуется отдельным поражением единичных областей. Если гепатоз дессиминирован, то изменениям подвергаются клетки по всей массе тканей органа, при очаговом сценарии болезнь локализована в конкретной доли.
Лечение стеатоза печени
При лечении стеатоза печени первым делом стоит взяться за причину спровоцировавшую возникновение и развитие стеатоза, а точнее за ее устранение. Среди первых также стоит вопрос налаживания процесса обмена веществ, а именно жиров.
Как привило, пациента направляют на стационарное лечение с постельным режимом, назначают терапию посредством лекарственных препаратов и физиологических воздействий. Эти условия становятся обязательными в моменты обострения болезни. Не исключено, что во время ремиссии может быть допустимо лечение стеатоза в амбулаторных условиях, но только если буду строго соблюдаться все назначения и рекомендации лечащего доктора.

Если говорить о стеатозе не алкогольного типа, то его лечение стоит начать пересмотрев свои пищевые привычки и выбрав диету с низким содержанием калорий. Фундаментом такой лечебной диеты является максимальное уменьшение общей массы употребляемых жиров, в том числе и животного происхождения, и также максимальное увлечение количества белков в рационе. Единственными жирами в такое диете могут быть разве что полунасыщенные жиры, которые содержаться в рыбе и орехах. Нельзя обойтись и без фруктов и овощей, богатых на витамин А. Людям с диагнозом стеатоз печени необходимо перестать потреблять жирную, жареную, тяжелую, ситную пищу, копченых и бобовых продуктов, кофе, газировок и других продуктов, которые содержат высокий уровень сахара, жиров и углеводов. Пациентам, у которых толчком для возникновения и развития стеатоза печени послужили избыточной вес и/или сахарный диабет, полезно будет заняться физической активностью в целях дополнительной терапии. В таком случае, врачи рекомендуют гимнастику, плаванье и бег.
Терапия стеатоза печени посредством медикаментов и лекарств проводиться индивидуально только назначенными врачом препаратами и под его строгим контролем. Также индивидуальными являются и продолжительность лечения и дозировки препаратов. Основой для выбора того или иного препарата для врача являются показатели обследований, пройденных на этапе диагностики, и общее состояние пациента. Зачастую, больного ожидает продолжительный курс терапии с помощью лиотропных медикаментов и активных веществ, которые имеют свойство расщеплять жиры: витамин B12, фолиевы и липоевы кислоты, холин хлорид. Также врачом назначается препарат для защиты печени от гепатитов. Это может быть один из этих препаратов — Эссенциале, Хофитол, Карсил, Уросан и прочие.
Отказ от употребления алкоголя является тем, с чего необходимо начать лечение стеатоза печени алкогольного типа. Дальнейшие лечебные меры, средства (лекарственные средства и активные вещества) и способы ничем не отличаются от тех, что применяются при лечение стеатоза не алкогольного типа.
Клинические проявления
Гипертиреоз проявляется в ускорении всех видов обмена веществ и процессов окисления. Больше всего «под удар» попадают нервная и сердечно-сосудистая системы.
Наиболее распространенные симптомы ДТЗ:
- прогрессирующая потеря веса тела, несмотря на повышенный аппетит;
- раздражительность без видимой причины;
- общая психическая неуравновешенность (бессонница, плаксивость, суетливость, истощаемость), достигающая в отдельных случаях уровня психоза;
- облысение и ломкость ногтей;
- постоянное повышение температуры тела, при котором человек не мерзнет на холоде и не переносит жару;
- нарушение стула – склонность к диарее;
- нарушение ритма сердца – в лучшем случае тахикардия с частотой до 130 ударов в минуту, а в худшем – мерцательная аритмия, фибрилляция предсердий и миокардиодистрофия;
- повышение артериального давления, когда разница между систолическим и диастолическим давлением составляет 40 и более мм рт ст;
- углеводные нарушения с формированием диабета 2-го типа;
- нарушение половой функции – импотенция у мужчин и нарушение менструального цикла у женщин вплоть до аменореи;
- глазные нарушения – разрастание орбитальной клетчатки, которая сдавливает другие ткани, что вызывает ухудшение зрения, резь в глазах, отечность, слезотечение.

Длительно протекающий гипертиреоз угнетает все системы. Нарушения в нервной системе проявляются тремором покоя (дрожью), который в конечных стадиях приводит к изменению почерка, речи, плавности движений. Мускулатура конечностей уменьшается в объеме, становится трудно вставать, нарушаются мелкие движения.
Психическая нестабильность выражается в раздражительности, склонности к депрессии, агрессивности, затруднению концентрации внимания. В запущенных случаях личность претерпевает изменения, характер становится невыносимым.
Избыточное количество тироксина приводит к снижению количество кальция и фосфора в костях, что приводит к костным болям. Характерный вид приобретают пальцы – «барабанные палочки».
Подвергается жировой дистрофии печень, может развиться цирроз. Часто присоединяется недостаточность надпочечников, на коже появляются темные пятна. Кожа становится влажной и мягкой, выпадают волосы на разных участках.
Что это такое
Стадии жирового перерождения печени
Самым распространенным заболеванием печени, является стеатогепатоз, т. е. жировое перерождение гепатоцитов. Это заболевание опасно тем, что долгое время может протекать бессимптомно, не вызывая никаких неприятных ощущений. Болезнь чаще называют жировой дистрофией, а пораженный орган перестает нормально справляться со своей задачей.
Краткая история болезни
Как отдельное заболевание, стеатогепатоз был выделен благодаря процедуре биопсии, а произошло это в 1960 г. Болезнь хорошо поддается лечению, но диагностируется только случайно. Происходит это потому, что печень не имеет нервных окончаний, а замена здоровых клеток липидами происходит абсолютно безболезненно.
Различают 4 стадии развития патологии:
| Нулевая | Жировые вкрапления отмечены на небольших участках отдельных клеток печени. |
| Первая | Липидные отложения наблюдаются в 30-33% гепатоцитов. |
| Вторая | Жировой тканью заполнено до 60% всех печеночных клеток. |
| Третья | Липиды заполняют межклеточное пространство, поражают больше 66% клеток. |
При неалкогольном стеатогепатозе, часть жиров не выводится из организма, а накапливается в печени, приводя к нарушению обменных функций.
Со временем, углеводы также превращаются в жиры и начинают откладываться в клетках органа, приводя к полной дистрофии (деградации). Такой процесс может привести к необратимым последствиям, таким как цирроз печени.
Распространенность и значимость
От стеатогепатоза чаще страдают люди с избыточным весом
От стеатогепатоза чаще страдают люди с избыточным весом, среди них распространенность патологии составляет около 90%. У взрослых пациентов, болезнь встречается чаще, но страдают от нее и дети.
Во всем мире, от жирового гепатоза страдает более 30% населения, в РФ – 27%, а в США – более 33% жителей. Чем выше индекс массы тела, тем больше шансов заболеть стеатогепатозом, который оказывает негативное действие на весь организм в целом.
Факторы риска
В большинстве случаев, жировое перерождение печени диагностируется у людей злоупотребляющих алкоголем.
Кроме того, в группу риска входят люди, страдающие:
- сахарным диабетом;
- ожирением;
- некоторыми наследственными патологиями;
- атеросклерозом;
- работающие на вредном производстве;
- принимающие большое количество лекарственных средств.
Нередко, причиной развития стеатогепатоза становится постоянное употребление жирной, острой пищи. Немного реже, болезнь диагностируют у пациентов, перенесших сложные операции на органах ЖКТ.
Неалкогольная жировая болезнь печени. Диагностика
Анамнез: исключить злоупотребление алкоголем, инфекционную природу поражения печени. Проанализировать образ жизни человека- переедание, несбалансированное питание, недостаток физической активности, экологические факторы, прием лекарств.
Лабораторные исследования
Печеночные пробы: АЛТ и АСТ, гамма-ГГТ, ЩФ, билирубин, холестерин и фракции, альбумин, протромбиновый индекс, сахар крови, мочевая кислота, уровень инсулина.
УЗИ
Диагностические критерии НАЖБП при ультразвуковом исследовании:
- размеры печени,
- повышение эхогенности и неоднородности эхо,
- структура печени,
- нечеткость сосудистого рисунка,
- затухание ультразвукового луча.
Наличие трех признаков ультразвукового исследования при отсутствии данных употребления алкогольных напитков и исключения других хронических заболеваний печени позволяет точно верифицировать НАЖБП.
Эластометрия
При прогрессировании НАЖБП важна информация о уровне фиброза (замещении клеток печени соединительной тканью), которую возможно получить при Эластометрии, которая неивазивным способом позволяет установить наличие или отсутствие фиброза в печени. Этот метод практически заменяет ранее проводившуюся биопсию печени.
Причины реактивного панкреатита
Главная причина реактивного панкреатита — преждевременная активация ферментов, которые вырабатывает поджелудочная железа. В норме ферменты активизируются только после того, как попадают в кишечник. Но если проток поджелудочной железы сужен, например, из-за хронических болезней или злоупотребления алкоголем, возникает застой панкреатического сока. Скапливаясь, пищеварительные ферменты начинают разрушительно действовать на ткани поджелудочной железы, что приводит к выраженному воспалению и попаданию продуктов распада в кровь.
Наиболее распространенные причины реактивного панкреатита:1
- обострение хронических патологий: язвенной болезни, вирусного гепатита, желчнокаменной болезни;
- употребление жирных, жареных продуктов, алкоголя;
- кишечные инфекции;
- пищевые и промышленные отравления;
- эндоскопические вмешательства на органах желчевыделения;
- травмы живота.
Чтобы определить характер повреждения поджелудочной железы и окружающих тканей, специалисты могут назначить комплексное обследование, которое включает:1
- анализ крови, мочи и кала;
- ультразвуковую диагностику органов пищеварительного тракта;
- рентгенографическое исследование;
- МРТ, КТ пищеварительной системы;
- эндоскопическую диагностику.
В сложных клинических случаях для уточнения диагноза и выбора правильной врачебной тактики может потребоваться лапароскопия – микрооперация, при которой делаются небольшие (0,5-1,5 см) разрезы на брюшной полости для доступа к поджелудочной железе.
Диета
От жирного, жареного, острого придется отказатьсяДиету назначает диетолог, исходя из причины возникновения стеатоза. Из меню исключить жаренное, копчённое, острое, бобовые, жирное мясо.
На 2 кг натёртого картофеля 1 кг молотой печёнки или куриного фарша, 4 ст. л. манки. 150 г сливочного масла, зелень, соль по вкусу. Запекать пока не начнёт пружинить как бисквит. Картофель натереть на мелкой тёрке. Для рыбного фарша – на крупной.
На 1 кг отварного риса 300 г мягкого сливочного масла. Масло смешать с тёплым рисом. Дать остыть. Добавить 600 г творога, 6 яиц, 300 г сахара. Тщательно вымешать. Противень для запеканок смазывается тонким слоем подсолнечного масла, подсыпается сухарями или мукой.
1 варёную большую свёклу нарезать мелкими кубиками. Подсолить. Поставить в холодильник на час. Крупными кубиками нарезать отварную телятину. Изюм и чернослив отпарить, прокрутить на мясорубке с крупноячеистой сеткой. На 0,5 кг свёклы 1 кг мяса, по 200 г изюма и чернослива. Подсолить. Заправить майонезом.
Большой пласт телячьего филе отбить. Творог смешать с зеленью и солью. Выложить на подготовленную телятину. Поочерёдно уложить апельсиновые дольки и рыбное филе. Сделать рулет. Закрепить зубочистками. Завернуть в фольгу. Запекать 40-50 мин. Если творог жидкий – добавить на 1 кг 150 г сливочного масла и 4 ст. л. манки.
Смотрите в видео меню на неделю:
https://youtube.com/watch?v=Uhs6FRYJgY4
Группы риска по стеатозу печени
- Пациенты с метаболическим синдромом (сахарный диабет 2 типа, ожирение, повышение цифр холестерина и триглицеридов).
- Пациенты с сахарным диабетом 2 типа (в 70-100% случаев).
- Пациенты с ожирением (в 30-100% случаев).
- Пациенты с повышенным уровнем холестерина и триглицеридов (в 20-90%).
- Пациенты с сахарным диабетом и ожирением (в 50% выявляется стеатогепатит, в 19-20% случаев – цирроз печени).
Чаще заболеванию подвержены пациенты в возрасте 40-60 лет, однако у детей с нормальной массой тела неалкогольная жировая болезнь выявляется в 2,6%, у детей с ожирением – в 22,5-52,8%.
В зависимости от пола заболевание преобладает у женщин – 53-85%. Первая стадия – жировой гепатоз – в 5 раз чаще встречается у мужчин, а стеатогепатит – в 3 раза чаще у женщин.
Диагностика и прогноз
Обнаружить проблему бывает достаточно сложно, так как симптоматика хронического гепатоза обычно неяркая. Ключевой метод диагностики – ультразвуковое исследование печени, гепатоз проявляется изменением эхогенности органа и увеличением его в размерах. Дополнительно назначаются другие инструментальные исследования: ангиограмма, МРТ. А также лабораторные исследования: анализы крови на печеночные ферменты, которые в ответ на происходящее с органом часто повышаются. Окончательно диагноз ставится по результатам изучения образца тканей – биопсии.
На первых стадиях гепатоз купируется соблюдением ограничений в питании – этого бывает достаточно, чтобы восстановить обменные процессы в тканях, вернуть клеткам их функциональность. Если болезнь уже прогрессировала, то только диеты недостаточно, нужно предпринимать комплексные меры. В таком случае используют тактику, комбинирующую питание, лекарственную терапию и строгий режим, который должен стать не просто временной мерой, а образом жизни.
Лечение
Рекомендуется грамотно совмещать традиционную и народную медицину
При стеатозе назначают комплексное лечение. Обязательные составляющие: медикаментозное лечение, диета, физические упражнения и народные средства.
Лечение зависит от причины, стадии и наличия осложнения.
Медикаментозное лечение
Лекарственные препараты для лечения гепатоза печени должны работать на предотвращение развития и уменьшение выраженности оксидативного стресса, воспаления и фиброза печени. Лечение медикаментами включает в себя антиоксидантные и мембраностабилизирующие лекарственные препараты.
При заболевании токсической природы: органические – препараты с силимарином; неорганической – Антраль; галогеновые – ЛС в состав которых входит лаурилсульфат натрия.
Нарушения обмена веществ – витамины группы B и фенипентол, в комплексе с желчными кислотами.
На 3 стадии или если не удаётся запустить природный механизм фосфолипидного обмена – силимарин и куркума в комплексе.
Врачи часто назначают другие эффективные сочетания веществ.
Народные средства
Ромашка препятствует воспалению
Народные средства помогают только на начальной стадии, если причиной является ожирение, не вызванное патологией или заболеванием.
На 200 мл кипятка по 1 ст. л. ромашки, кукурузных рылец и подорожника. Кипятить 10 минут на водяной бане. Настоять 6 часов. Процедить. 300 мл яблочного сока разогреть со 100 г мёда. Сок и отвар смешать. Выпить в 2 приёма. Помогает при ожирении после 35 лет. Не употреблять при повышенной кислотности, диабете.
По 100 мл яблочного, свекольного, лимонного сока смешать с 250 г жидкого мёда. Настоять в холодном месте 24 часа. Употребить как десерт за 3 дня. Нельзя при повышенном давлении, повышенной кислотности, камнях, песке в желчном, почках, мочевом пузыре.
По 15 листьев смородины, черники залить 100 мл лимонного сока. Настоять 72 часа. Смесь добавлять в чай или воду.
1,5 л жидкого мёда смешать с 1 л простокваши, тщательно взбить миксером. Настоять в холодильнике 48 часов. Отлично выводит алкоголь. Пить по 100 мл в 1 приём. В день не менее 2 раз.
1 л свекольного сока вскипятить на паровой бане. Добавить 1,5 л мёда, 0,5 л цветков бессмертника. Прокипятить 10 мин. Употреблять не менее 10 ст. л. в день.
Внимание! Нужно чередовать отвары из разных составляющих. В день 2-3 отвара
Причины
Чрезмерное повышение давления в воротной вене есть не что иное, как портальная гипертензия. При ее развитии появляются следующие патологические изменения:
- Нагрузка на сосуды венозные, лимфатические увеличивается, что приводит к пропотеванию жидкой массы через сосудистые стенки в полость брюшины;
- Уровень белка в крови снижается, создается онкотическое давление, способствующее удержанию жидкой массы в сосудах;
- Объем циркулирующей крови снижается, кровоток ухудшается, это касается всех соседних органов.
Испытывая указанные сбои, организм как система вынужден работать на то, чтобы сосуды сузились, а натрий и вода задержались. Но получается, что вследствие этого жидкости скапливается еще больше.

