Сепсис
Содержание:
- Как вылечить гепатит С?
- Какие анализы на гепатит С делают всем?
- Методы диагностики ОПН
- Гемолитический стрептококк
- Общая информация
- Причины сепсиса
- Почему возникает болезнь?
- Какие симптомы возникают при хроническом гепатите С?
- Сепсис – профилактика.
- Как проводится профилактика передачи ВИЧ ребёнку от мамы?
- Деятельность ВОЗ
- Что такое бешенство?
- Какие бывают разновидности вируса гепатита C?
- Как выбрать качественный тест на антитела?
- Диагностика
- Общие данные
Как вылечить гепатит С?
Главная задача терапии – избежать ранних осложнений, и сегодня есть возможность надолго прекратить выработку вируса с помощью активных препаратов, что позволит отодвинуть осложнения – рак и цирроз на десятилетия, а возможно, и навсегда.
В России применяется двухкомпонентная схема терапии с рибавирином и интерфероном, отмечено, что при хроническом гепатите С результаты использования интерферона длительного действия лучше, чем короткого. Появился и третий препарат для комбинированного лечения, высокоактивный и очень результативный. Лечение очень дорогое, и именно это доказательство того, что оно небесполезно.
Лечение гепатита С во время беременности не проводится, есть предположение, что активность заболевания не отражается ни на течении беременности, ни на частоте осложнений самого заболевания.
При адекватном лечении и регулярном наблюдении до смертельных осложнений гепатита С можно не дожить, но все противовирусные препараты сопряжены с тягостными побочными реакциями. Сегодня есть возможности для коррекции нежелательных явлений, и регулярные консультации врача позволяют выявить осложнения, предложить меры их купирования или минимизации. Получите помощь нашего лучшего инфекциониста, позвонив по телефону +7 (495) 230-00-01.
Традиционные рекомендации по питанию больных гепатитом С предлагают обеспечивать в рационе определённый объём белков-жиров-углеводов, как будто в семье готовит еду профессиональная диетсестра.
Какие анализы на гепатит С делают всем?
Всем взрослым выполняют тест, позволяющий с наименьшими затратами средств и труда выявить максимально возможное число инфицированных, то есть он должен быть недорогим и 100% результативным. Присутствие вируса в крови обнаруживают серологическими тестами, выявляющими выработанные антитела к инфекционному агенту. Для диагностики гепатита С выпускаются специальные наборы реагентов.
Когда в серологическом тесте находят антитела (анти-ВГС), то проводится подтверждающий и более сложный иммуноферментный анализ (ИФА) или иммуноблоттинг. Определяют анти-ВГС нескольких распространенных классов иммуноглобулинов — IgG и IgМ и несколько видов антител к индивидуальным белкам. Такую диагностику проводят не только подозрительным на инфицирование, но и входящим в группу риска.
Первичная диагностика гепатита С позволит не запустить скрытно протекающую инфекцию и узнать о ней после обнаружения цирроза. Пройдите диагностику на гепатит, оборудование центра инфекционных заболевания Международная клиника Медика24 исключает ложные ответы и ошибочные диагнозы.
Методы диагностики ОПН
Острая почечная дисфункция диагностируется без труда благодаря ярким симптомам олигоанурической стадии. Грамотный врач определяет ее уже при первичном осмотре пациента, а дополнительные исследования назначаются для уточнения тяжести нарушений здоровья.
При первичной диагностике врач обращает внимание на такие признаки:
- состояние водного баланса по степени упругости и гидратации кожного покрова и слизистых оболочек;
- наличие геморрагических или других высыпаний на коже;
- состояние нервной системы по степени сохранности рефлексов, уровню сознания, внешнему виду глазного дна;
- работу сердечно-сосудистой системы по данным измерения АД, подсчета пульса, перкуссии и аускультации сердца;
- состояние органов брюшной полости, в том числе возможность острой хирургической или акушерско-гинекологической (у женщин) патологии.
Недостаточность почечной функции подтверждают данными лабораторной диагностики. Основной метод — биохимический анализ крови с определением показателей общего белка, креатинина, мочевины, калия, натрия, кальция, фосфора. Для подбора правильного лечения может потребоваться расширенное обследование:
- общий анализ мочи (при наличии мочевыделения);
- биохимический анализ мочи;
- общий анализ крови;
- показатели свертывающей системы крови;
- иммунологические тесты на уровень комплемента, ревматоидного фактора, антинуклеарных антител — если почечная недостаточность предположительно вызвана нефрологическим заболеванием;
- УЗИ почек, мочеточников и мочевого пузыря;
- КТ забрюшинного пространства и органов малого таза.
Для упрощения диагностики организация KDIGO в 2012 году предложила использовать 3 основных симптома:
- увеличение уровня креатинина в сыворотке крови на о,3 мг/до и более за 48 часов;
- повышение креатинина в крови более чем в 1,5 раза от исходного уровня за последние 7 дней;
- показатель диуреза менее 0,5 мл/кг/час в течении 6 и более часов.
Гемолитический стрептококк
Болезни, вызываемые гемолитическим стрептококком, известны всему миру. Есть методика их диагностирования, есть способы лечения. К сожалению, сам гемолитический стрептококк был открыт сравнительно недавно. Не стоит недооценивать гемолитический стрептококк, так как:
- бета гемолитический стрептококк группы А – один из наиболее распространенных возбудителей бактериальных инфекций человека;
- гемолитический стрептококк эволюционирует – теперь эта инфекция протекает с преобладанием тяжелых проявлений;
- инфекция бета гемолитического стрептококка группы А вызывает такие болезни, как стрептококковая ангина (57,6%) и стрептококковые ОРЗ (30,3%). Это, с позволения сказать, самые «популярные» заболевания, вызываемые бета гемолитическим стрептококком;
- бета гемолитический стрептококк считается одной из самых опасных из существующих бактерий.
Общая информация
Сепсис — это опасная для жизни дисфункция внутренних органов, вызванная нарушением регуляции ответа организма на инфекцию (7). Если сепсис не распознать на ранней стадии не обеспечить своевременное лечение, он может вызвать септический шок, полиорганную недостаточность и смерть. Сепсис может быть вызван любым типом инфекционного патогена. Устойчивость к противомикробным препаратам является ведущим фактором, вызывающим отсутствие клинического ответа на лечение и быстрое развитие сепсиса и септического шока. Среди пациентов с сепсисом, вызванным лекарственно-устойчивыми патогенами, наблюдается повышенный риск больничной летальности.
Причины сепсиса
К сепсису могут привести разные инфекции, когда организм реагирует на них слишком бурно. Чаще всего виновниками становятся болезнетворные бактерии, в том числе условно-патогенные, которые входят в состав естественной микрофлоры.
К распространенным причинам сепсиса относятся:
- перитонит — воспаление брюшины, тонкой пленки, которая выстилает стенки брюшной полости и покрывает внутренние органы;
- заболевания кишечника;
- инфекции печени, желчного пузыря;
- аппендицит;
- инфекции центральной нервной системы (головного и спинного мозга);
- пневмония (воспаление легких);
- любые повреждения кожи, в том числе во время медицинских процедур, особенно если они проводятся с нарушением правил асептики и антисептики;
- инфекции почек, мочеточников, мочевого пузыря (риск повышен у пациентов, у которых на длительное время установлен катетер для выведения мочи).
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в 12-перстную кишку в «недозревшем» виде. В 12-перстной кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это защитный механизм, созданный природой для сохранения поджелудочной железы. В силу разных факторов он блокируется.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в 12-перстную кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Какие симптомы возникают при хроническом гепатите С?
Когда болезнь существует более полугода, то это уже хроническая форма. При ней клиническую картину определяет состояние печени, если изменения минимальны, то один сценарий, если обширны – другой.
- В картине превалирует астеновегетативный синдром – сильная слабость и быстрая утомляемость.
- Возможна неприятная реакция на жирную пищу и плохая переносимость алкоголя, всё это проявляется подташниванием и неприятным привкусом во рту.
- Могут быть тянущие болезненные ощущения в правом подреберье.
- А может ничего, кроме слабости, и не быть.
Способствуют неприятностям при хронической форме злоупотребление алкоголем, ожирение и нарушения обмена, в этих случаях прогрессирование фиброза с исходом в цирроз печени проходят быстрее и интенсивнее.
Сепсис – профилактика.
Профилактика сепсиса – это, прежде всего своевременная санация (лечение) очагов хронической инфекции. Настороженность врача и пациента в отношении возможного возникновения сепсиса, так как сепсис может начинаться постепенно, не причиняя больших неудобств больному
Осторожность при выполнении инвазивных методов исследования и инвазивной терапии. Соблюдение правил личной гигиены
Очень важно вовремя правильно определить причину болей в горле и при выявлении БГСА, провести адекватную эрадикационную терапию, помня, что неправильное и несвоевременное лечение ангины может привести к катастрофическим последствиям
Как проводится профилактика передачи ВИЧ ребёнку от мамы?
Заражённая женщина может родить здорового ребёнка, нет чёткого понимания механизма заражения, как нет ясного знания принципов жизнедеятельности вирусов. Риск передачи развивающемуся в материнской утробе плоду возрастает в острой стадии инфекции и когда определяется больше 10 тысяч вирусных копий. Опасно, когда у беременной число Т-лимфоцитов CD4 упало ниже 500 клеток, хронические болезни повышают вероятность заражения плода.
Все ВИЧ-беременные получают профилактическую терапию с 28 недели и не заканчивают до завершения всех этапов родов. Гарантировать 100% действие лекарств невозможно, поэтому беременную обследуют каждые 2-4 недели от начала терапии. Малыша проверят на ВИЧ в первые два месяца жизни и в полгода.
За два десятилетия известности вируса иммунодефицита удалось найти простые и недорогие способы его диагностики и эффективное лечение, но терапия должна быть непрерывной и подконтрольной. Получите помощь инфекциониста, позвонив по телефону +7 (495) 230-00-01. Анонимность гарантирована.
Хроническая медленно протекающая инфекция, конечным этапом развития которой становится фатальный дефицит иммунной защиты. Стадия полного падения иммунитета с присоединившимися оппортунистическими заболеваниями и инфекциями называется синдром приобретенного иммунодефицита (СПИД), предшествующее состояние – ВИЧ-инфекция.
Некоторые цифры и факты:
- В России официально зарегистрировано больше 933 тысяч инфицированных граждан.
- Каждый год инфицируется 92 тысячи россиян.
- Ежегодно от смертельных осложнений СПИД погибает почти 20 тысяч молодых людей.
- Прирост ВИЧ-инфицированных идёт преимущественно за счёт молодых женщин, вступающих в контакт с зараженными иностранцами.
Многие нарушения можно выявить и обнаружить при углубленном исследовании, в инфекционном центре Международная клиника Медика24 пациент может узнать свои генетические «перспективы» — предрасположенность и реальную вероятность развития инфекционного заболевания.
Деятельность ВОЗ
В мае 2017 г. Семидесятая сессия Всемирной ассамблеи здравоохранения на основании доклада Секретариата ВОЗ приняла резолюцию о сепсисе.
Резолюция WHA70.7. Совершенствование профилактики, диагностики и клинического ведения сепсиса Доклад Секретариата ВОЗ A70/13. Совершенствование профилактики, диагностики и клинического ведения сепсиса
В настоящее время в рамках нескольких программ уровня штаб-квартиры ВОЗ, осуществляемых в сотрудничестве и координации с региональными бюро ВОЗ, изучаются вопросы воздействия сепсиса на общественное здравоохранение, а также предоставляются руководящие указания и поддержка на уровне стран по вопросам профилактики, ранней и правильной диагностики, а также своевременного и эффективного клинического ведения сепсиса в интересах комплексного решения этой проблемы. Глобальная группа по вопросам профилактики инфекций и инфекционного контроля, работающая в штаб-квартире ВОЗ при Департаменте предоставления услуг и обеспечения их безопасности, обеспечивает координацию деятельности по проблеме сепсиса и руководит мероприятиями в области его профилактики.
Что такое бешенство?
Бешенство (или рабиес, от латинского слова rabies, гидрофобия, водобоязнь) — острое инфекционное заболевание в результате укуса собаки или другого зараженного животного, которое характеризуется тяжелым поражением нервной системы и заканчивается, как правило, смертельным исходом.
Об опасности бешенства было известно еще в глубокой древности, однако не существовало методов лечения, и каждый пострадавший был обречен на смерть.
Только великому французскому ученому Луи Пастеру в 1885 году удалось создать вакцину от бешенства (антирабическая вакцина). 6 июля 1885 года он спас жизнь 15 летнему подростку, укушенному бешеной собакой.
Как происходит заражение бешенством
Возбудитель бешенства — вирус Neuroiyctes rabid, содержащий одну нить РНК. Вирус устойчив к замораживанию, антибиотикам и фенолу, высушиванию, прямым солнечным лучам. Разрушается под воздействием нагревания, кислот и щелочей.
При укусе собаки (или другого животного) заражение происходит в результате попадания в рану слюны бешеного животного. Появившись под кожей, вирус бешенства быстро достигает центральной и периферической нервных систем. Скорость распространения заболевания зависит от расположения раны (чем выше место укуса, тем быстрее заражение), глубины и размера ранения, реактогенности организма человека (т.е. восприимчивости нервной системы к данному возбудителю).
1
Укус собаки. Оказание первой помощи

2
Укус собаки. Оказание первой помощи

3
Укус собаки. Оказание первой помощи
Симптомы бешенства
Инкубационный период продолжается от 1 до 3-х месяцев (иногда от 12 дней и до года). На скорость распространения оказывает влияние расположение укуса.
Выделяют 3 стадии заболевания: начальная (депрессия), этап возбуждения, этап паралича.
1 стадия бешенства:
- неприятные ощущения в месте укуса с иррадиацией к центру, зуд, гиперестезия кожи, хотя рана уже может зарубцеваться;
- иногда в месте раны вновь появляется воспаление, рубец становится красным и опухает;
- если укус пришелся на лицо, то наблюдаются обонятельные и зрительные галлюцинации;
- общая слабость, головные боли;
- нервозность и раздражительность;
- нарушение работы желудочно-кишечного тракта (снижение аппетита, тошнота, рвота);
- постоянное повышение температуры до 37-37,5 градусов;
- нарушение деятельности нервной системы (тоска, страх, тревога, апатия, кошмарные сны);
- выраженная чувствительность зрения и слуха (обычный звук или свет начинают мешать).
2 стадия бешенства — возбуждение (длится от 2 до 4 дней):
- появление тревоги, учащение пульса;
- затруднение дыхания и глотания;
- появление и усиление водобоязни (страх вызывают плеск, журчание, переливание воды, ее вид и т.д.);
- боязнь света, громких звуков, открытого воздуха (сопровождается спазмом и подергиванием мышц, нарушением дыхания);
- судороги;
- приступы агрессии (человек царапается, кусается, плюется, дерется, бьется об стены);
- нарушение рассудка (появление бредовых идей, зрительных и слуховых галлюцинаций).
После того как проходит приступ, человек успокаивается и чувствует себя неплохо.
3 стадия бешенства:
Симптомы бешенства этапа параличей связаны с выпадением деятельности подкорковых образований и коры головного мозга, проявляются в ослаблении чувствительной и двигательной функций.
Приступы прекращаются. Температура тела повышается до 40-42 градусов, появляются гипотония и тахикардия. Смерть может наступить уже через сутки из-за паралича или остановки сердца.
Какие бывают разновидности вируса гепатита C?
Вирусная частица — всего одна скрученная нитка молекулы РНК, состоящая из 9600 белковых кусочков, в жировой капсуле с включениями белков.
Возбудитель гепатита С имеет шесть разновидностей — генотипов, что характерно, переболев одним, от остальных перекрестного иммунитета не возникает. Но количество дополнительных вариантов – субтипов уже достигло сотни, поэтому идея сделать вакцину оставлена за неосуществимостью.
- В России распространены по частоте встречаемости генотипы 1, 3, 2.
- В европейских странах обитает преимущественно 2 и 3 типы.
- Причина американского гепатита — генотип 1, а японского – генотип 2.
- Ближневосточный и заодно африканский 4 генотип для россиян непривычен.
А ещё есть и квазивиды, формируемые из-за постоянной изменчивости вирусной частицы, которая внутри себя придумывает мутации, во время деления специально путает местами гены, вместо одной копии гена создает несколько. Причина мимикрических безобразий инфекционного агента – самозащита от иммунитета хозяина.
Больше чем у пятой части инфицированных вирусный агент циркулирует по организму в компании с вирусом гепатита В, но особо «любит» сосуществовать с ВИЧ. В родах передают вирусные копии ребёнку 3% больных гепатитом российских беременных, но при сочетании с ВИЧ-инфекций уже каждый шестой новорожденный имеет весомую причину для врожденного гепатита С.
Раннее выявление инфекции позволяет предотвратить передачу вируса и начать эффективное лечение гепатита С. Регулярный прием лекарств под контролем количества циркулирующих в крови вирусный копий на десятилетия отодвигает причину развития смертельных осложнений. Отличное лабораторное оборудование и весь спектр обследования доступен в международной клинике Медика24, врачи проанализирую результаты обследования по канонам лучших мировых центров.
Как выбрать качественный тест на антитела?
Смотрите на показатели чувствительности и специфичности. Чувствительность — это совпадение положительных результатов теста и реальных диагнозов. Специфичность — это способность теста выявлять именно те антитела, которые относятся к конкретному патогену. Недостаточно чувствительный тест может «прозевать» часть случаев, а недостаточно специфичный — заподозрить вирус у тех, у кого его нет.
По результатам недавнего метаанализа самым надежным в определении антител к SARS-CoV-2 оказался тест ИФА — иммуноферментный тест. Его специфичность равна 99%, а чувствительность — 90–94%. Он делается в лабораторных условиях и занимает один-два дня. Менее точен экспресс-тест ИХА (иммунохроматографический), зато он занимает минут десять. На разные типы антител показатели чувствительности/специфичности могут быть разные.
Важно помнить, что тест на антитела показывает не наличие вируса, а лишь возможную реакцию организма на него. Самым точным и надежным методом диагностики вирусной инфекции ВОЗ (Всемирная организация здравоохранения) считает ПЦР-тест
Он позволяет выявить присутствие генетического материала вируса в крови. Помните, что в постановке окончательного диагноза определяющим служит не тест, а клиническая картина.
Диагностика
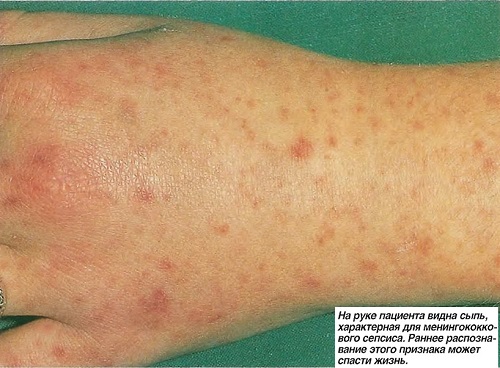
Заражение крови диагностируют, основываясь на симптомах и данных исследований крови на наличие бактерий, учитывая, что на этапе токсико-резорбтивной лихорадки и при хроническом течении на этапе ремиссии бактериемия (наличие в крови микробов), не выявляется.
При диагностировании обязательно учитывают изменения показателей крови, для которых характерно:
- высокие показатели уровня билирубина и остаточного азота;
- сниженное содержание кальция и хлоридов;
- прогрессирующая анемия;
- высокий лейкоцитоз (ненормально высокое содержание лейкоцитов) или, в случае ослабленных пациентов – лейкопения (снижение количества белых клеток крови);
- тромбоцитопения — уменьшенное содержание тромбоцитов.
В моче выявляется белок, лейкоциты, эритроциты, повышенное количество мочевины и мочевой кислоты.
К лабораторным методам относят:
- Определение в крови количества прокальцитонина: его повышенное содержание рассматривается как характерный признак заражения крови
- Выделение генетического материала патогена, вызвавшего сепсис, с помощью полимеразно-цепной реакции (ПЦР) путем экспресс-методов. В течение 2 часов возможна идентификация до 25 видов микроорганизмов и болезнетворных грибков.
- Бактериологический анализ крови для выявления активного микроба и его реакции на действие разных антибактериальных лекарств (антибиотикограмма) для разработки оптимальной схемы лечения. Забор проводят из двух разных подкожных вен в объеме 5 – 10 мл, проводя посев в питательную среду.
Тест на прокальцитонин обладает высокой степенью диагностической ценности, позволяя подтвердить диагноз «бактериальный сепсис», септический шок, дифференцировать болезнь от других патологий со сходными клиническими признаками.
Общие данные
Данные патологии делятся не три большие группы:
- Лейкозы – системные поражения кроветворения и периферических клеток крови. Они не имеют конкретной локализации опухолевого очага.
- Лимфомы – поражения лимфатической системы, при котором есть один или несколько патологических очагов, где обнаруживаются раковые лимфоцитарные клетки.
- Парапротеинемические гемобластозы.
Лейкозы вовлекают в процесс костный мозг, который при раке производит незрелые кроветворные клетки – бласты. При лимфомах поражаются лимфоузлы и некоторые из внутренних органов.
Длительное время патология может протекать скрыто, а симптомы гемобластозов похожи друг на друга, поэтому решающую роль в диагностике отводят цитогенетическим анализам.
Вполне возможно полное излечение при гемобластозах, в том числе за счет пересадки костного мозга, но для этого типа рака характерны рецидивы, возвращение всех симптомов болезни из-за повторных повреждений кроветворных клеток.

