Лечение гидроцефалии у детей
Содержание:
Вступление
Гидроцефалия возникает при скоплении избыточного количества жидкости в головном мозге, в большинстве случаев вследствие обструкции (закупорки), что нарушает нормальное дренирование жидкости. Избыточная жидкость может придавить хрупкие ткани головного мозга к черепу, вызывая поражение головного мозга и, если не начато лечение, даже смерть.
Известная как «водянка головного мозга», гидроцефалия иногда может быть врожденной, хотя может развиться и позже. Каждый 500-тый ребенок рождается с этим заболеванием. Перспективы для больных с гидроцефалией зависят от своевременности диагностики и от наличия сопутствующих заболеваний.
Механизм
Спонтанное внутримозговое и внутрижелудочковое кровоизлияние с гидроцефалией, показанное на компьютерной томографии
3D-модель боковых желудочков при гидроцефалии
Гидроцефалия обычно возникает из-за блокировки оттока спинномозговой жидкости в желудочках или в субарахноидальном пространстве над головным мозгом. У человека без гидроцефалии спинномозговая жидкость непрерывно циркулирует через головной мозг, его желудочки и спинной мозг и непрерывно отводится в систему кровообращения. В качестве альтернативы, состояние может быть результатом перепроизводства спинномозговой жидкости, врожденной аномалии, препятствующей нормальному оттоку жидкости, или осложнений, связанных с травмами головы или инфекциями.
Сдавливание мозга скопившейся жидкостью в конечном итоге может вызвать неврологические симптомы, такие как судороги , умственная отсталость и эпилептические припадки . Эти признаки появляются раньше у взрослых, чьи черепа больше не могут расширяться, чтобы вместить увеличивающийся объем жидкости внутри. Плоды, младенцы и маленькие дети с гидроцефалией обычно имеют аномально большую голову, исключая лицо, потому что давление жидкости заставляет отдельные кости черепа, которые еще не слились, выпирать наружу в точках соединения . Другой медицинский признак , у младенцев, — характерный пристальный взгляд вниз с белками глаз, выступающими над радужной оболочкой, как если бы младенец пытался исследовать свои собственные нижние веки.
Повышенное ВЧД может вызвать сдавление мозга, что приведет к его повреждению и другим осложнениям. Осложнение, о котором часто забывают, — это возможность потери слуха из-за ВЧД. Предполагается, что механизм ВЧД при потере слуха заключается в передаче давления спинномозговой жидкости в перилимфатическое пространство и из него через запатентованный улитковый акведук. Улитковый водопровод соединяет перилимфатическое пространство внутреннего уха с субарахноидальным пространством задней черепной ямки. Снижение давления спинномозговой жидкости может вызвать перилимфатическую потерю или эндолимфатический отек, напоминающий клинические проявления болезни Меньера, связанной с потерей слуха на низких частотах.
ЦСЖ может накапливаться в желудочках, это состояние называется внутренней гидроцефалией и может привести к повышению давления ЦСЖ. Производство спинномозговой жидкости продолжается, даже когда проходы, которые обычно позволяют ей выйти из мозга, заблокированы. Следовательно, внутри головного мозга накапливается жидкость, вызывая давление, которое расширяет желудочки и сжимает нервную ткань . Сдавливание нервной ткани обычно приводит к необратимому повреждению головного мозга . Если кости черепа не полностью окостенели при гидроцефалии, давление может также сильно увеличить голову. Церебральный водопровод может быть заблокирован во время рождения или может быть заблокирован в более позднем возрасте из-за опухоли, растущей в стволе мозга .
Причины боли в теменной части головы
Как уже упоминалось, в области темени могут быть разными, но некоторые из них встречаются чаще всего и имеют похожие проявления.
Боли в темени вследствие напряжения
Если болит темечко головы, то причина может крыться в напряжении, которое возникает из-за длительного пребывания в неудобном положении, без необходимого движения и при недостаточном уровне освещения. Профессиональные боли в темени возникают по причине того, что рабочее место не соответствует эргономическим стандартам.
Болевые ощущения имеют тупой, давящий, сжимающий характер. При них создаётся ощущение, будто на голову надет тесный шлем.
Боли в темени вследствие неврозов
Более 50% жалоб на боли в теменной области принадлежат больным с неврозами. Они могут быть как постоянными, так и периодическими, отличаться по интенсивности и сопровождаются:
- паническими атаками;
- переживаниями;
- эмоциональной нестабильностью.
В случае если болевая симптоматика дополняется головокружением и онемением рук и ног, необходимо срочно обратиться за врачебной помощью.
Боли в темени после травм
Даже несущественные черепно-мозговые травмы могут стать причиной боли в темени. Она может быть обусловлена следующим:
- нарушение движения спинномозговой жидкости;
- защемление нервных корешков;
- поражение оболочек мозга.
«Спутниками» болевой симптоматики в данном случае являются:
- снижение работоспособности;
- ухудшение памяти;
- сложности с концентрацией внимания
Боли в темени вследствие заболеваний сосудов
Такие заболевания, как гипер- и гипотония, вегето-сосудистая дистония – также являются факторами, приводящими к появлению боли в темени. Из-за повышенного или пониженного тонуса сосудов, они не способны обеспечить необходимое давление крови, что приводит к спазмам или сдавливанию нервных клеток.
Диагностика заболевания
Врач может определить заболевание, основываясь на ваших ответах на вопросы об имеющихся симптомах, физическом осмотре, риноскопии (визуальный осмотр полости носа при помощи света и носового зеркала). Но для определения тактики лечения может потребоваться дополнительное обследование.
Дополнительные диагностические исследования при полипозе:
- Эндоскопическое исследование. Эндоскопом врач может провести тщательный осмотр носовой полости.
- Рентгеновская томография. Изображения, полученные путем рентгеновской компьютерной томографии (РКТ), дают информацию об объеме поражения полипозом носовой полости или синусов. Эти исследования могут также помочь врачу выявить присутствие других аномалий, таких как деформация перегородки носа, увеличение раковин носа. По снимкам РКТ врач может заподозрить отличный от полипоза опухолевый рост (злокачественный или доброкачественный).
- Выявление аллергии. Врач может назначить дополнительное исследование для выявления аллергии: риноцитограмму, исследование крови на IgE, эозинофильный катионный белок, скарификационные пробы. Это нужно для того чтобы выявить наличие аллергической патологии, которая способствует развитию полипоза.
- Тест на кистозный фиброз (муковисцидоз). Ребенка с диагнозом хронический полипозный синусит необходимо обследовать на муковисцидоз. Это наследственное заболевание, нарушающее секрецию желез, которое ведет к хроническому воспалению дыхательных путей, развитию полипоза.
Лечение
Юсуповская больница – современное медицинское учреждение, расположенное в Москве. В ее состав входит клиника неврологии, где врачи лечат наружную заместительную гидроцефалию. В зависимости от полученных при обследовании результатов неврологи разрабатывают программу терапии, которая может включать консервативные и хирургические методы.
Эффективное лечение наружной заместительной гидроцефалии обеспечивается за счет устранения первичных причин нарушения, после этого возможно устранение симптомов болезни. Наиболее часто для устранения признаков заболевания пациенту назначаются мочегонные, сосудистые и трофические препараты. Уменьшение внутричерепного давления и отека указывает на положительную динамику лечения, при отсутствии результатов врач корректирует программу лечения.
В качестве оперативного метода устранения симптоматики применяется шунтирование мозга. В Юсуповской больнице пациентам предлагается комплексная терапия гидроцефалии. Она включает приём медикаментов, общеукрепляющие и расслабляющие процедуры, другие современные методики.
Если заместительная гидроцефалия выявлена на начальной стадии заболевания, проявляется невыраженными симптомами, медленно прогрессирует, неврологи Юсуповской больницы назначают следующие лекарства:
- Диуретики;
- Анальгетики;
- Нестероидные противовоспалительные средства;
- Плазмозамещающие и вазоактивные препараты;
- Глюкокортикостероиды.
При церебральной гипертензии назначают диакарб в сочетании с лазиксом. Нормализует венозный кровоток и оказывает ангиопротекторное действие троксевазин. Метипред назначают при отёке или новообразованиях, воспалительных процессах головного мозга. Магния сульфат выводит избыточную жидкость из организма, оказывает успокаивающее, противосудорожное и антиаритмическое действие.
Радикальным методом лечения заместительной гидроцефалии является оперативное вмешательство – вентрикулоперитонеальное и вентрикулоатриальное шунтирование. Отток ликвора осуществляется путём соединения одного из желудочков мозга с брюшной полостью специальной системой, по которой происходит процесс удаления лишней жидкости. Наружное вентрикулярное дренирование выполняют при окклюзионной или обструктивной гидроцефалии, кровоизлиянии. При наличии тромбов в желудочках мозга по шунту вводят лекарственные препараты. Нейрохирурги клиник-партнёров Юсуповской больницы при заместительной гидроцефалии выполняют эндоскопическую операцию вентрикулоцистерностомию III желудочка.
Типы инсультов
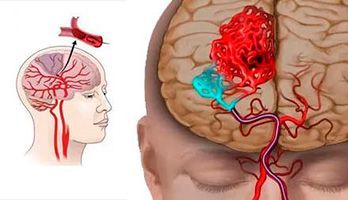
В зависимости от того, в какую часть головного мозга произошло кровоизлияние, выделяют 4 типа инсульта:
- Внутримозговой или паренхиматозный, когда излившаяся кровь пропитывает участок мозга. В свою очередь, они также имеют свое деление на:
- полушарные, когда страдают участок полушарий;
- субкортикальные, расположенные под корковым (серым) веществом головного мозга;
- кровоизлияние в мозжечок, где находятся центры равновесия;
- кровоизлияние в ствол мозга, где расположены дыхательный центр и зона, которая отвечает за работу сердца и поддержание в сосудах давления, необходимого для обеспечения жизнедеятельности.
- Субарахноидальный (кровоизлияние в пространство между мозговыми оболочками).
- Вентрикулярный (кровоизлияние в желудочек мозга).
- Смешанный: вентрикулярно-паренхиматозный, субарахноидально-паренхиматозный, паренхиматозно-вентрикулярно-субарахноидальный и так далее.
Выживаемость зависит не только от места разрыва сосуда, но и от того, какое количество крови излилось. Малыми кровоизлияниями считаются такие, при которых излилось от 1 до 20 мл, средними – от 20 до 50 мл, большими – более 50 мл. Чем больше количество излившейся крови, тем тяжелее последствия. Инсульт практически всегда сопровождается нарушением сердечной деятельности, дыхания и глотания, глазодвигательными нарушениями, изменением величины зрачков.
Факторы риска
Недоношенные дети имеют повышенный риск возникновения тяжелого кровотечения в желудочки головного мозга, что может привести к гидроцефалии. Возникновение некоторых проблем при беременности, например, инфекция в матке, может повысить риск развития гидроцефалии у ребенка, а также риск возникновения проблем развития плода, например неполное закрытие позвоночника.
Врожденная патология или дефекты развития, невидимые при рождении, также могут повысить риск развития гидроцефалии у старших детей. Патологические изменения или опухоли головного и спинного мозга, инфекции центральной нервной системы, мозговые кровотечения и серьезные травмы головы также могут повысить риск.
Проработка задней поверхности шеи
Как мы уже выяснили, проблема возникает из-за сдавливания сосудов, что является следствием неправильного положения позвонков. Решить и тем более предотвратить такую ситуацию поможет гимнастика. Для срочной помощи можно аккуратно воздействовать на сосуды. Посмотрим подробнее, как все это делать.
Гимнастика для шеи
Гимнастику нужно выполнять регулярно. Потратьте всего 3-5 минут в день, и вы практически на 100% защитите себя от головных болей. Бонусом идет профилактика повышенного давления – как внутричерепного, так и артериального.
Существует множество комплексов упражнений для шеи, посмотреть подробно, с пошаговыми инструкциями и объяснениями можно в публикациях доктора Шишонина, посвященных шейному остеохондрозу. Наверняка вы уже читали эти статьи, смотрели видео, поэтому напомним вкратце. Наклоны и вращения головы, движения шеей должны выполняться не резко, аккуратно, так, чтобы были приятные ощущения, похожие на те, которые вы испытываете, потягиваясь после сна.
Вызов рефлекторной реакции
Заднюю поверхность шеи можно прорабатывать с помощью куска льда. Температурное воздействие вызывает рефлекторную реакцию сосудов: они реагируют восстановлением своей формы. Об этих методиках доктор Шишонин подробно рассказал в специализированных статьях по шейному остеохондрозу.
Здесь просто напомним, что работать со льдом надо аккуратно. Не бойтесь, вы физически не сможете себе навредить, но и не перестарайтесь, иначе эффект будет хуже, чем от деликатного воздействия.
Методы лечения
Тактика лечения выбирается лор-врачом в зависимости от размера полипа и установленной причины его образования.
Если полипы небольшие, проводится медикаментозная терапия. Важным этапом консервативной тактики лечения является устранение причины, вызвавшей образование полипа.
Если причиной стала аллергия, нужно пройти лечение у аллерголога: провести ряд аллергопроб для установки аллергена, исключить воздействие аллергена на организм и пройти курсовое лечение антигистаминными препаратами. Если провоцирующим фактором стали воспалительные заболевания носоглотки, первым делом нужно пролечить их. Стандартная схема лечения таких заболеваний включает антибиотикотерапию, приём противовоспалительных средств, использование антисептических, сосудосуживающих препаратов, промывания пазух, физиопроцедуры в клинике.
Медикаментозное лечение полипов заключается в использовании глюкокортикостероидных препаратов. Пациенту назначаются гормональные спреи для носа местного действия. Если эти препараты не дают должного эффекта, назначаются таблетированные препараты, например, кромогликаты, которые препятствуют высвобождению медиаторов аллергии, или проводится иммунотерапия.
Если консервативная схема лечения не работает, или полипы в носу слишком большие, встаёт вопрос об их хирургическом удалении. Существует несколько техник выполнения операции:
- Классическая полипотомия. Операция выполняется при помощи полипной петли под местной анестезией. Лор-врач аккуратно вводит в ноздрю полипную петлю, захватывает образование, затягивает петлю вокруг полипа и срезает его. После полипотомии пациенту в нос вставляют ватные турунды, чтобы остановить кровотечение. Другим недостатком этого способа (помимо кровотечения) является высокая вероятность рецидивов. Полипной петлёй можно удалить только те полипы, которые находятся в носу. Но чаще всего полипы начинают рост в околоносовых пазухах. Если в пазухе останется полипозная ткань, со временем она опять сформируется в полип и опустится в полость носа. Противопоказания к операции: острый период простудных заболеваний, проблемы со свёртывающей системой крови, заболевания сердца.
- Радиоволновая полипотомия. При таком способе удаления вместо классической полипной петли используется радиоволновая петля хирургического аппарата «Фотек». Операция проводится под эндоскопическим контролем: лор-врач вставляет в полость носа тоненькую трубочку – эндоскоп — с камерой на конце. Изображение полости носа выводится на монитор, и доктор, удаляя полипы, может точно определить их положение, количество и размер. Перед операцией проводится двойная анестезия: сначала аппликационная раствором «Лидокаина», затем проводится обезболивающий укол в саму полипозную ткань. Риск кровотечения в этом случае, в сравнении с классической полипотомией, минимален. Из недостатков этого вида операции – полип может вырасти вновь. Противопоказания к операции те же, что и при классической полипотомии.
- Удаление лазером. Перед операцией в полипозную ткань вводится обезболивающее средство. В ноздрю аккуратно вводится эндоскоп и лазер. Под действием лазерного излучения ткани полипа выпариваются. Это самый малотравматичный и бескровный метод удаления из уже описанных. Операция легко переносится пациентами, и подходит для удаления полипов у детей. Противопоказания к операции: беременность, множественные полипы, обострение бронхиальной астмы, сердечно-сосудистые заболевания, острый период ОРВИ и простудных заболеваний, повышенное артериальное давление.
- Удаление риношейвером (микродебридером). Это самый эффективный метод удаления полипов, позволяющий добраться до полипозной ткани внутри пазух. Операция проводится под эндоскопическим контролем. Риношейвер вводится в полость носа, измельчает полип и сразу же втягивает его в специальный резервуар. Кровотечение при таком методе отсутствует. Противопоказания к операции: острые простудные и воспалительные заболевания дыхательных путей.
Операции по удалению полипов не требует нахождения в стационаре и проводятся амбулаторно.
Восстановительный период после операции занимает около недели, в зависимости от типа проведённой операции. В этот период требуется посещать лор-врача для профессионального ухода за полостью носа. Нужно избегать перегреваний (бань, саун), физических нагрузок, резкого сморкания
В течение года после операции важно посещать лор-врача раз в три месяца для профилактики.
Признаки проявления болезни
Симптоматика заболевания продиктована преимущественно сниженной перфузией мозговых тканей, перерастяжением групп нервных волокон (проводящих путей) на почве повышенного ВЧД.
- При остром патогенезе слабая микроциркуляция (гипоперфузия) ведет в основном только к функциональным расстройствам внутричерепного метаболизма. Это – изменение энергообмена, сокращение уровня креатинфосфата и АТФ, увеличение концентрации молочной кислоты и неорганических солей фосфорных кислот. Острая клиника имеет обратимый характер.
- Длительное существование гипоперфузии вызывает уже необратимые преобразования на структурном уровне. Это – дефекты эндотелия сосудов и нарушение ГЭБ, аксональные повреждения (разрушение аксонов, вплоть до их полного исчезновения). Водянки продолжительного течения в конечном счете обуславливают атрофию головного мозга.
- Морфология признаков при гидроцефалиях в сочетании с высоким внутричерепным давлением характеризуется, прежде всего, атрофией вещества ГМ и околожелудочковым отеком. Также присутствуют поражение мезенхимы сосудов, нарушение гомеостаза мозга, аксональные поражения, в нечастых случаях гибель нейронов. Данные признаки сочетаются с клиникой первичной патологии, спровоцировавшей гидроцефальный синдром.
Характерный для гидроцефалии симптоматический комплекс в раннем детском возрасте включает такие отличительные признаки, как:
- увеличенные размеры головы;
- учащенное срыгивание;
- беспокойное поведение ребенка;
- выбухание большого родничка;
- расхождение черепных швов;
- выраженность венозного рисунка на кожных покровах головы;
- задержка психомоторного развития, реже физического;
- запрокидывание головы назад;
- синдром «заходящего солнца» (Грефе);
- застойный диск зрительного нерва;
- параплегия нижних конечностей (при тяжелых, запущенных состояниях).
У взрослых и детей старшей группы клиническая картина зависит от того, какая по темпам течения форма у гидроцефалии. При острой форме заболевания, сочетающейся с высоким ВЧД, наблюдаются:
- распирающего и давящего характера головная боль, распространяющаяся на орбиты глаз (одной из особенностей является пик боли утром после ночного сна, а далее, в течение дня, выраженность болевого синдрома снижается);
- тошнота, которая обычно сопутствует утренней головной боли (нередко возникает рвота по утрам, после нее человек отмечает улучшение состояния);
- зрительные нарушения, как правило, беспокоят нечеткость зрения, затуманенность, двоение и ощущение жжения в глазах;
- усталость, сонливость, заторможенность;
- судорожные явления (по типу эпиприступа);
- при сдавливании ствола мозга вследствие дислокации мозговых структур – глазодвигательные расстройства, синдром вынужденного положения головы, помутнение сознания (вплоть до коматозного состояния), дыхательная недостаточность.
Водянка головного мозга в хронической стадии проявляется:
- признаками деменции (слабоумия), эмоциональной неустойчивости;
- апраксией ходьбы, чаще она проявляется шаткой и неуверенной походкой, несоразмерно большими шагами (находясь в положении лежа, зачастую пациенты не испытывают трудностей при имитировании ходьбы и кручения ногами «велосипеда»);
- снижением мышечной силы, иногда больные жалуются на боли в области шеи;
- сильным нарушением равновесия (на последних стадиях), которое выражается несостоятельностью человека в самостоятельном передвижении и сидении;
- частичным или полным выпадением чувствительности (не всегда!):
- недержанием мочи и/или кала (при массивном очаге).
Патология опасна своими жизнеугрожающими осложнениями! Ни в коем случае нельзя игнорировать срочное посещение врача при выявлении одного или нескольких симптомов из предоставленных списков.Своевременное обращение в больницу с целью диагностики и получения адекватной медицинской помощи увеличивает шансы на благополучный прогноз, вплоть до полного излечения.
В среднем из 10 больных, не получивших в нужное время лечение, 6-7 человек в скором времени умирает (это касается и детей). Те, кто не проходил терапию, но выжил, обречены на инвалидизацию с неврологическими нарушениями, умственными и физическими отклонениями с тенденцией прогрессирования.
Компоненты шунтирующей системы
Система состоит из двух катетеров и одного клапана одностороннего действия. Вентрикулярный катетер находится в желудочке мозга, а периферический (перитонеальный или кардиальный) помещен в брюшную полость или в правое предсердие соответственно. Оба катетера соединены с клапаном, регулирующим однонаправленный отток спинномозговой жидкости. Клапаны рассчитаны на работу в различных диапазонах давления (высокое, среднее, низкое и очень низкое). Нейрохирург, определив внутричерепное давление пациента, подбирает подходящий клапан, в зависимости от выраженности болезни, возраста пациента и клинических нюансов.
Почти все модели клапанов имеют резервуар, с помощью которого Ваш врач может «прокачивать» систему, определяя правильность ее работы. Из резервуара путем введения через кожу тонкой иглы можно брать пробы ликвора на лабораторные исследования или вводить лекарственные препараты. Пациентам и их близким не рекомендуется проверять отводящую систему путем «прокачивания» резервуара. Подобное действие может быть опасным, если только врач не дал Вам точных инструкций по этому поводу. У пациентов, страдающих не сообщающейся (обструктивной) гидроцефалией отведение ликвора должно происходить из желудочка мозга с помощью вентрикулярного катетера. Пациентам же с сообщающейся гидроцефалией имплантируют систему дренирования СМЖ из люмбального пространства позвоночника в брюшную полость — люмбоперитонеальную систему.
Диагностика гидроцефалии
Четкой системы диагностирования гидроцефалии у взрослых нет, поскольку это заболевание считается детским. Из-за отсутствия адекватной диагностики гидроцефалии у людей старше восемнадцати лет данное заболевание очень часто принимают за неврологические или психические нарушения, назначая при этом соответствующее лечение.
Именно неправильное дифференцирование заболевания из ряда похожих и приводит к летальным исходам. Специализированные методы диагностики заключаются в наружном дренировании и введении в желудочки головного мозга тромболитиков. Это помогает стабилизировать состояние пациента. Особенно актуальным этот метод является при острой форме гидроцефалии.
У детей самым популярным методом диагностирования гидроцефалии является ультразвуковое исследование. С его помощью заболевание можновыявить еще в процессе эмбриогенеза. Особенно действенным оно будет также, если у ребенка еще не зарос родничок. Такое УЗИ называется нейросонография.
Актуальным методом диагностирования данного заболевания у младенцев по-прежнему остается отслеживание динамики роста головы.
Иногда в качестве метода диагностирования используют трансиллюминацию черепа (осмотр с помощью тубуса и лампы). По характеру свечения делают заключение о наличии или отсутствии гидроцефалии. После проведения УЗИ могут также назначить КТ или МРТ для уточнения диагноза или определения формы и стадии заболевания.
Ребенка должен осмотреть офтальмолог. Изучение и осмотр глазного дна тоже является важным методом диагностирования и вспомогательным звеном в постановлении правильного диагноза.
Если у ребенка наблюдаются судороги, то назначают ЭЭГ для дифференцирования гидроцефалии в ряде неврологических заболеваний, имеющих схожую клиническую картину.
Как помочь жертве инсульта?

Восстановление во многом зависит от того, как поведут себя окружающие пациента люди. Прежде всего нужно вызывать «скорую помощь», а до ее приезда постараться не перемещать человека
Под плечи и голову нужно подложить валик или подушку, осторожно повернуть человека на правый бок, подставить тазик или пакет на случай рвоты. Желательно измерить артериальное давление
Таблетки «от давления» до приезда «скорой» давать нельзя: есть вероятность резкого снижения артериального давления. Только специально обученный медицинский персонал знает правила, по которым нужно снижать артериальное давление при его повышении выше 150/100 мм рт.ст. При угнетении дыхания нужно начинать реанимацию – непрямой массаж сердца, дыхание «рот в рот».
- Ишемический инсульт
- Транзиторная ишемическая атака

