Пателлофеморальный болевой синдром
Содержание:
- Диагностика
- Причины возникновения боли в коленном суставе
- Боль в колене помогают лечить наши специалисты
- Какой врач лечит суставы
- Как определить, что с коленом «что-то не так»
- Диагностика бурсита коленного сустава
- Когда колено опухает и не болит
- Лечение
- Какой врач лечит суставы ног?
- Комплекс терапии при болезнях суставов может включать такие методы:
- Заболевания артерий
- Причины
- Вопросы диагностики и лечения
Диагностика
Для диагностики большое значение имеет история заболевания и врачу необходима следующая информация:
- Подробное описание симптомов у ребенка
- Связь симптомов с физическими нагрузками
- Информация о наличии медицинских проблем в прошлом (особенно перенесенные травмы)
- Информация о медицинских проблемах в семье
- Все лекарственные препараты и пищевые добавки, которые принимает ребенок.
Для диагностики болезни Осгуда-Шлаттера болезни, врач проведет осмотр коленного сустава ребенка, что позволит определить наличие отека, болезненности, покраснения. Кроме того, будет оценен объем движений в колене и бедре. Из инструментальных методов диагностики чаще всего применяется рентгенография коленного сустава и голени, позволяющее визуализировать область прикрепления сухожилия надколенника к большеберцовой кости.
Причины возникновения боли в коленном суставе
На самом деле заболевания возникают по различным причинам. Далеко не всегда причина кроется в конкретном суставе. Боли отдаваться из малого таза, тазобедренной кости при механических травмах (переломах, ушибах), заболеваниях сосудов и так далее. Однако существует определенный перечень болезней, который встречается наиболее часто.
Неприятный гонартроз
В половине всех актуальных случаев болей в суставе диагностируется именно этот недуг. Он развивается достаточно долго, на первых порах бессимптомно. В обычном состоянии без нагрузки пациент не ощущает вообще никакого дискомфорта. Однако постепенно появляются сложности с подъемом по лестнице, приседаниями, завязыванием шнурков и другими действиями, связанными со сгибанием колена. В общем механика здесь предельно проста: хрящевые ткани постепенно изнашиваются, что сокращает расстояние между костями, соответственно, их подвижность между собой снижается, проще говоря, «колено не согнуть».
Опасная менископатия в колене
Ее еще часто называют болезнью спортсменов. Речь идет о разрывах либо кистах мениска, что приводит к формированию воспалительного процесса с возможными осложнениями. Чаще всего менископатия связана с различными травмами, как единичными, так и систематическими. Именно по данной причине в группе риска находятся спортсмены и представители других профессий, связанных с рисками травм, например, промышленные альпинисты. Отличительной особенностью рассматриваемого диагноза является частое возникновение боли в одном, отдельно взятом, суставе, а не в обоих одновременно.
Всегда несвоевременный некроз
Данное заболевание связано с нарушением кровообращения. Наиболее подвержены недугу дети и люди преклонного возраста. У подростков кости могут формироваться намного быстрее. Чем кровеносная система, соответственно, появляются проблемы с питанием тканей и последующим нарушением их функционала. Все это приводит к локализации боли на небольшом участке, даже не всем колене, появлению резкой боли в первый момент нагрузок с последующим ее постепенным затуханием, активизации болезни при охлаждении.
Раздражающий артрит
Подразумевается воспалительный процесс со всеми вытекающими последствиями:
- сильная, ноющая боль;
- дискомфорт не прекращается круглые сутки, в том числе ночью (более того, симптомы часто ночью выражаются еще более явно);
- колено ноет даже в состоянии полного и длительного покоя;
- отеки, покраснения кожи, зуд – обычные явления при артрите.
Важно понимать, что причины болезни связаны с низким иммунитетом, в том числе вызванным возрастом. Однако недуг часто встречается у людей с чрезмерно высокой для них массой тела
Определим причину боли в колене всего за 1 сеанс.Зачастую 1 сеанса достаточно, чтобы уменьшить или совсем избавиться от боли.
Бурсит коленного сустава
Речь идет о воспалении синовиальных сумок, где скапливается в данный период высокая концентрация болезнетворных микроорганизмов. Болезнь проявляется болями в колене, покраснением, отеками, а также обей слабостью и повышенной температурой тела. Часто бурсит становится осложнением менископатии. В качестве причины возникновения специалисты наряду с механическими ударами называют чрезмерные физические нагрузки, особенно при низкой предварительной подготовке. Заниматься физкультурой и спортом необходимо с умом, постепенно наращивая нагрузки.
Синовит в колене
Достаточно серьезное заболевание, которое характеризуется сильной болью, приводящей к серьезному дискомфорту. Поражениям и инфицированию кроме синовиальных сумок (как при бурсите) подвершены: суставная капсула, синовиальная мембрана, сухожильное влагалище.
Нежелательный периартрит
Описываемый недуг характерен для людей с большой массой тела, в основном, женщин. При подъеме по лестнице на этаж дома, при длительной ходьбе, даже при банальном выпрямлении ноги в кровати появляется ноющая длительная боль. Нога отекает. Патологический процесс в той или иной степени затрагивает многие органы и составные части колена.
Боль в колене помогают лечить наши специалисты
Записаться НурахметовТимур Медьхатович
Врач-хирург, врач высшей квалификационной категории. Клинический опыт 21 год.
Прием доктора остеопатии 40-60 мин.
Записаться ЛадошаМихаил Николаевич
Врач-хирург высшей квалификационной категории, главный специалист клинки по общей остеопатии и остеопатии для беременных. Клинический опыт 35 лет.
Прием доктора остеопатии 40-60 мин.Остеопатическое моделирование тела 55 мин.
Записаться ХаразьянКарина Алексеевна
Главный специалист центра по остеопатии для родильниц, ведущий специалист центра по детской остеопатии и остеопатии для беременных. Врач-неонатолог высшей категории, стаж работы в роддоме 30 лет.
Прием доктора остеопатии 40-60 мин.
Записаться ИвановаТатьяна Михайловна
Главный специалист клиники по рефлексотерапии и гомеопатии. Врач высшей категории, клинический опыт 35 лет.
Приём доктора остеопатии 40-60 мин.Приём врача-рефлексотерапевта 40 мин.Прием врача-гомеопатаПрием остеопатия+рефлексотерапия 50-60 мин.
Записаться ЖижинаНаталья Юрьевна
Врач невролог, остеопат, рефлексотерапевт, врач высшей квалификационной категории. Главный специалист клиники по общей остеопатии, научный руководитель центра. Клинический опыт 24 года.
Прием доктора остеопатии 40-60 мин.
Записаться МаксимовАндрей Евгеньевич
Врач остеопат. Мануальный терапевт. Член Российской остеопатической ассоциации (РОсА) и Чешской Ассоциации Остеопатов. Клинический опыт 27 лет. Более 15 лет опыта мануально-терапевтической, рефлексотерапевтической и остеопатической практики.
Прием доктора остеопатии 40-60 мин.
Записаться ПлаховАндрей Николаевич
Мануальный терапевт, врач-подолог. Ведущий специалист центра по структуральной остеопатии, доктор остеопатии, Клинический опыт 23 года.
Прием доктора остеопатии 40-60 мин.Подбор и коррекция стелек Formthotics.
Записаться ТроепольскаяОксана Владимировна
Кандидат медицинских наук, главный специалист клиники по работе с пациентами старшей возрастной группы и с детьми.
Прием доктора остеопатии 40-60 мин.
Записаться ХолинВиталий Васильевич
Реабилитолог ЛФК, кинезиолог.
Записаться НовметулинИльяс Тавфикович
Остеопат, кинезиолог, действующий член единого национального реестра остеопатов России. Остеопатический опыт 8 лет.
Прием доктора остеопатии 40-60 мин.
Записаться ЦветковаСофия Альтафовна
Ведущий специалист центра по работе с беременными и младенцами. Педиатр, с 2001 года врач высшей категории. Клинический опыт 31 год.
Прием доктора остеопатии 40-60 мин.
Записаться МазыкинРоман Геннадьевич
Врач-хирург высшей категории. Врач-остеопат. Кинезиолог. Клинический опыт 25 лет.
Прием доктора остеопатии 40-60 мин.
Записаться ГозуноваЛюдмила Николаевна
Кандидат медицинских наук, сертифицированный врач остеопат, терапевт, психотерапевт.
Общий стаж работы: 36 лет.
Прием доктора остеопатии 40-60 мин.
Записаться ШвигельИрина Владимировна
Врач-хирург, врач-остеопат, член ЕНРО. Клинический опыт 26 лет.
Прием доктора остеопатии 40-60 мин.
Какой врач лечит суставы
В зависимости от клинической картины терапевт может направить к травматологу-ортопеду, ревматологу, хирургу, неврологу, эндокринологу, остеопату или мануальному терапевту.
Ревматолог.
Чаще всего при подозрениях на артроз колена или артрит направляют к ревматологу. Перед консультацией понадобится сдать дополнительные анализы – например, ревмопробы, исследование С-реактивного белка, синовиальной жидкости, анализ на криоглобулины или др.
Хирург-травматолог.
К нему направляют в сложных случаях, если лечение артроза тазобедренного сустава или терапия другой патологии, назначенная ревматологом, не дала результатов. Этот врач приходит на помощь, когда суставы сильно деформированы, болезнь носит затяжной характер и боль остается даже в состоянии покоя.
Хирург-ортопед прибегает к артроскопии, эндопротезированию суставов, выполняет корригирующие операции и другие оперативные вмешательства на крупных суставах.
Хирург-ортопед принимает пациентов с запущенными случаями
Ортопед-травматолог.
Этот специалист занимается самыми разными заболеваниями опорно-двигательного аппарата, в том числе врожденными и приобретенными патологиями суставов и сухожилий, связок и мышц. Он диагностирует и лечит поражения мягко-тканных структур, последствия и осложнения травм, посттравматический артроз, новообразования.
Невролог.
Иногда причина боли в суставах имеет неврологический характер – воспаление нерва, защемление в позвоночнике, травмы, изменившие положение позвонков, и др. Невролог исследует также функциональные боли в суставах, вызванные интенсивным ростом организма в подростковом периоде, во время беременности или вследствие сильных физических нагрузок. Как правило, они проходят самостоятельно без лечения, но все равно нуждаются в контроле.
Эндокринолог.
В ряде случаев суставы болят из-за нарушения синтеза гормонов, из-за сбоев в обмене веществ. К их поражению приводят лишний вес и регулярные стрессы. Такими патологиями занимается эндокринолог: ревматолог или ортопед в таких случаях пациенту не помогут.
Мануальный терапевт.
Иногда терапевты рекомендуют пациентам обратиться к нетрадиционной медицине. Мануальный терапевт использует метод контактного воздействия, чтобы исправить нарушения костно-мышечной системы.
Болят суставы? Возможно, ваш нужен не ортопед, а невролог или эндокринолог
Как определить, что с коленом «что-то не так»
Если опухло колено, больно приседать после длительного сидения, необходимо обратить внимание на наличие дополнительных симптомов. Когда дискомфорт появился после пребывания в одной позе, то состояние нормализуется самостоятельно
При покраснении и жжении кожи в области колена, появлении боли при надавливании, сильном ограничении в движениях, необходимо обратиться к врачу. Чем дольше оттягивать визит к врачу, тем более длительным и тяжелым будет процесс реабилитации.
К группе риска по патологиям коленных суставов относят людей, которые ведут малоподвижный образ жизни, испытывают регулярные нагрузки на ноги, имеют лишний вес.
Диагностика бурсита коленного сустава
Диагностика проводится при наличии дискомфорта в коленной чашечке.
-
Первичная диагностика — визуальный осмотр и пальпация места предполагаемого воспаления. После проведения первичной диагностики специалист (терапевт, ортопед, хирург или травматолог) может поставить предварительный диагноз. После постановки первичного диагноза специалист назначает необходимые анализы.
Первичная диагностика важна для правильного определения степени выраженности болезни и места воспаления. Без правильной диагностики точно определить заболевание невозможно.
- Лабораторная диагностика.
Проводится после предварительного диагноза специалиста. При бурсите коленного сустава необходимо сдать анализы: общий и расширенный анализ крови; серологические исследования (выявления антител к инфекциям).
Общий анализ крови показывает состояние организма. Серологическое исследование покажет наличие инфекции.
- Аппаратная диагностика.
Этот метод диагностики позволяет максимально точно определить диагноз.
Обычно используют аппараты МРТ, КТ или УЗИ. Так как эти методы могут дополнить клиническую картину заболевания, их часто используют поочередно.
Самый точный способ аппаратной диагностики — КТ и МРТ. Эти виды диагностики наиболее точно определяют место и степень выраженности воспаления.
- Хирургическая диагностика.
Наряду с аппаратными методами диагностики хирургические неинвазивные, то есть не требующие хирургического вмешательства, методы также очень точно определяют вид и степень воспаления.
Чаще всего используют пункцию и диагностическую операцию.
Пункция содержимого воспаленной синовиальной сумки определит тип бактерии при наличии бактериальной инфекции в колене. Проводится с помощью специальной иглы.
Диагностическая операция может перейти в хирургическую операцию при наличии гнойных очагов воспаления.
Когда колено опухает и не болит
Боль в коленном суставе, сопровождающаяся припухлостью, — серьезный симптом, который не следует оставлять без внимания. Это не тот случай, когда можно рассчитывать, что патология пройдет самостоятельно. К болям и отеку могут привести:
- Подагрическая форма артрита. Если колено опухло без ушиба и больно, есть вероятность, что это симптом воспалительного заболевания, характеризующегося попаданием в ткани переизбытка мочевой кислоты. Сильная боль ощущается и при комфортном положении ноги, а малейшее движение делает боль сильнее. Приступы усиливаются ночью, кожа становится сначала красной, затем приобретает синюшный оттенок.
- Ревматоидная разновидность артрита. Аутоиммунная болезнь, которая провоцирует разрушение суставов. Кроме того, что колено опухло без ушиба и горит, пациент может заметить, что утром суставы будут трудноподвижными, скованными — это неприятное ощущение обычно исчезает через полчаса-час.
- Артрит, природа которого инфекционная. Воспаление, вызванное попаданием внутрь разных бактерий-возбудителей. Это могут быть стафилококки, стрептококки, микобактерии туберкулеза. Симптоматика острого артрита выглядит так: колено опухло без ушиба, болит, температура повышается, появляется краснота.
- Остеоартроз. Колено не просто опухает, но утрачивает свою подвижность — движения сопровождаются щелчками и болевыми ощущениями. После долгой ходьбы или интенсивных физических нагрузок боль становится более выраженной.
- Болезнь Гоффа характеризуется воспалением жирового тела в суставе, которое не связано с инфекционными возбудителями. Основные симптомы — сильный отек, дискомфорт и боль при попытках согнуть ногу.
- Бурсит — распространенная патология характеризуется воспалением синовиальной сумки. Поставить предварительный диагноз можно и самостоятельно: при бурсите можно нащупать уплотнение, колено становится красным, отечным, при ходьбе боль становится более выраженной.
- Тендинит. Если колено опухло без ушиба, причиной может стать воспаление сухожилий, то есть, тендинит. На начальной стадии заболевания симптомы проявляются только при чрезмерных нагрузках, по мере развития воспаления, боль появляется и в состоянии покоя.
- Еще одна распространенная причина недомогания — менископатия. Симптомы этой патологии представлены нарушением прочности мениска, образованием кист, изменением структуры тканей. Отек сохраняется постоянно, а боль возникает при увеличении нагрузок.
Лечение
Обычно болезнь Осгуда-Шлаттера излечивается самостоятельно, и симптомы исчезают после завершения роста костей. Если же симптоматика выраженная, то лечение включает медикаментозное лечение, физиотерапию, ЛФК.
Медикаментозное лечение заключается в назначении болеутоляющих, таких как ацетаминофен (тайленол и др.) или ибупрофен. Физиотерапия позволяет уменьшить воспаление снять отечность и боли.
ЛФК необходимо для подбора упражнений, растягивающих четырехглавую мышцу и подколенные сухожилия, что позволяет снизить нагрузку на область прикрепления сухожилия надколенника к большеберцовой кости. Упражнения на усиление мышц бедра помогают также стабилизировать коленный сустав.
Изменение образа жизни
- Предоставить разгрузку суставу и ограничить виды деятельности, усиливающие симптоматику (например, стояние на коленях прыжки бег).
- Прикладывание холода в область повреждения.
- Использование надколенника при занятиях спортом.
- Замена видов спорта связанных с прыжками и бегом на такие виды как езда на велосипеде или плавание на период, необходимый для стихания симптоматики.
Какой врач лечит суставы ног?
Ответ на вопрос к какому врачу обратится, если болят суставы ног, зависит от дополнительных симптомов и характера испытываемой боли.
Боль в суставах ног может быть связана с такими заболеваниями как ишалгия, артрит, артроз, корешковый синдром на фоне остеохондроза пояснично-крестцового отдела позвоночника, а также с некоторыми другими болезнями нижних конечностей и позвоночника.
Обратитесь к соответствующему врачу при обнаружении у себя следующих симптомов:
- Ортопед. Болезненные ощущения в тазобедренном суставе, появляющаяся после физической нагрузки
- Остеопат. Хруст и щелчки при движении ногами, ограничение подвижности, скованность в утренние часы
- Мануальный терапевт. Резкая боль при попытке присесть или согнуть ногу в колене
- Вертебролог. Боль в области ягодиц, распространяющаяся на тазобедренный сустав
Комплекс терапии при болезнях суставов может включать такие методы:
- прием противовоспалительных препаратов и хондропротекторов;
- инъекции в сустав жидких эндопротезов – заменителей синовиальной жидкости, например «Ферматрон», «Синокром» или «Нолтрекс»;
- физиотерапия – УВЧ, электрофорез, лазеро-, магнитотерапия (устраняют отечность, приостанавливают воспалительный процесс, улучшают кровообращение);
- лечебная физкультура – нормализует кровоток, укрепляет мышечный корсет;
- лечебная диета – употребление растительных блюд, рыбы и морепродуктов для восстановления суставных хрящей.
Что показано при артрите, запрещено при артрозе: не занимайтесь самолечением
Чтобы сохранить суставы здоровыми, необходимо заботиться о них смолоду. Значение имеет стиль жизни – рацион питания, занятия спортом. Пагубно влияет на здоровье суставов лишний вес, поэтому эту проблему нужно решить в первую очередь
Не менее важно носить удобную обувь и беречься от травм. Если же, несмотря на ваши старания, вы заметили боли в колене, не паникуйте, а как можно раньше отправляйтесь на консультацию к специалисту
Заболевания артерий
К боли в ногах приводят:
- атеросклероз артерий нижних конечностей;
- облитерирующий эндартериит;
- облитерирующий тромбангит;
- эмболия и тромбоз артерий.
Атеросклероз артерий нижних конечностей
Среди заболеваний артерий нижних конечностей атеросклероз встречается наиболее часто – почти в 90% случаев. Он относится к облитерирующим болезням сосудов (облитерирующий – приводящий к закрытию, заращению). Раньше заболеванию были подвержены в основном пожилые мужчины. К сожалению, сейчас имеется тенденция к омоложению данного заболевания, и атеросклероз встречается уже и в среднем возрасте. Стали учащаться и случаи заболевания облитерирующим атеросклерозом и у женщин.
Факторы риска хорошо известны – это курение, малая физическая активность, изменение образа жизни, наследственный фактор, гипертоническая болезнь, ишемическая болезнь сердца, сахарный диабет, болезни печени и желчевыводящих путей, ожирение, повышенное содержание холестерина в крови.
В процессе заболевания на внутренних стенках артерий образуются бляшки, состоящие из холестерина, других жиров, кальция и соединительной ткани. Просвет артерий сужается. В состоянии покоя артериальное кровообращение в нижних конечностях может быть достаточным, но при физической нагрузке возросшую потребность мышц в кислороде уже удовлетворить не удается. Мышцы на это отвечают болью, так появляется перемежающаяся хромота. При ходьбе, особенно вверх, возникает боль в икроножных мышцах, вынуждающая больного периодически останавливаться, чтобы она прошла. Если боль возникает во всей ноге – значит, патологическим процессом затронуты артерии на уровне таза. В отличие от радикулита, боль не зависит от резких движений, поворотов туловища.
Вместо боли могут беспокоить судороги, слабость или ощущение тяжести в ногах.
Ноги становятся холодными и бледными, на них не прощупывается пульс. На последней стадии могут образовываться трофические язвы, очаги гангрены. При развитии гангрены для спасения жизни больному может потребоваться ампутация пораженной конечности. Часто, особенно при высоких окклюзиях, при развитии некроза на пальцах ампутацию проводят на уровне верхней трети бедра, так как при более низких ампутациях трудно добиться заживления послеоперационной раны.
Облитерирующий эндартериит
Международной классификацией болезней МКБ-10 такой диагноз не предусмотрен. Приходится использовать иные указанные в данном документе диагнозы – «атеросклероз артерий», «облитерирующий тромбангиит», «другие уточненные болезни периферических сосудов», «другие неуточненные болезни периферических сосудов».
Заболеванию подвержены в основном мужчины среднего и даже молодого возраста. Точная причина болезни до сих пор не известна. Предполагают роль холодовой и механической травмы, а также аутоиммунных процессов.
Поражаются мелкие артерии ног. В отличие от атеросклероза, развивающегося постепенно, облитерирующий эндартериит характеризуется волнообразным течением – обострения чередуются с ремиссиями. Симптомы и осложнения и исходы практически те же – перемежающаяся хромота, возможная ампутация при гангрене и пр.
Облитерирующий тромбангит (болезнь Бергера)
Это «болезнь молодых курящих мужчин». Предполагают аутоиммунный механизм развития. Обострения чередуются с ремиссиями. Каждый второй больной подвергается ампутации на уровне пальцев, стопы или бедра.
Особенностью облитерирующего тромбангиита и эндартериита является симметричность поражения конечностей и возможное вовлечение в процесс не только нижних, но и верхних конечностей. В то же время атеросклеротическое поражение часто бывает односторонним и поражает почти исключительно ноги.
Эмболия и тромбоз артерий
При эмболии происходит закупорка артерии какой-либо субстанцией (при тромбозе – кровяным сгустком).
В зоне, которую питала закупоренная артерия, возникает разлитая боль. Конечность сначала бледнеет, потом синеет. На ней перестает прощупываться пульс. Появляется онемение, в тяжелых случаях может развиться паралич. В таких случаях, если своевременно не начато лечение, все заканчивается быстро развивающейся ишемией, влажной гангреной и ампутацией конечности.
Причины
Травма
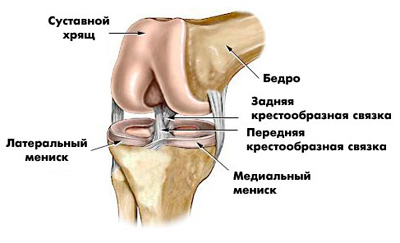 Боль в колене может быть вызвана травмой. Это – самая распространенная причина. Травма колена обычно возникает при одном из следующих обстоятельств:
Боль в колене может быть вызвана травмой. Это – самая распространенная причина. Травма колена обычно возникает при одном из следующих обстоятельств:
- сильный удар по колену или удар коленом о твердый предмет;
- падение;
- резкий чрезмерный или нехарактерный изгиб сустава.
В результате травмы может произойти перелом кости, вывих, повреждение сухожилий или связок, повреждение менисков (хрящей-амортизаторов, выполняющих роль прокладки между костями в суставе).
В случае травмы наблюдается острая боль, колено отекает. Возможны также возникновение гематомы (кровоподтека), нарушение кровоснабжения (в этом случае кожные покровы бледнеют, колено затекает, возможно возникновение чувства холода и покалывания).
При менископатии (повреждении мениска) острая боль проходит через 2-3 недели. Но последствия травмы могут ощущаться годами, в виде обострений – возвращения боли при нагрузке или неудачном движении.
Чрезмерные нагрузки
Повреждение колена может быть вызвано не только единовременным воздействием (травмой), но и факторами, действующими в течение длительного времени. Ведь коленный сустав – не только один из самых сложных в человеческом организме, но и несёт значительные нагрузки, особенно при ходьбе – тут уж практически вся нагрузка ложится именно на него. Нагрузка может быть чрезмерной. Заболевания коленного сустава возможны у профессиональных спортсменов, а также у людей, чья работа связана с переноской тяжестей или долгой ходьбой.
В результате подобных нагрузок могут развиться бурсит коленного сустава (воспаление слизистой синовиальной сумки), тендинит, тендиоз (заболевания соединительной ткани сустава), а также некоторые другие заболевания.
Артроз
Артроз коленного сустава (остеоартроз коленного сустава, гонатроз) – это дегенеративно-дистрофическое заболевание сустава, то есть патологические изменения, вызванные разрушением (прежде всего, физическим износом) и нарушениями питания тканей сустава. Первичный артроз обычно обусловлен возрастными изменениями и носит двусторонний характер. Возможен также вторичный артроз – следствие других заболеваний сустава, например, таких как артрит, подагра и т.п.
Первыми симптомами гонартроза являются боли в колене, появляющиеся при подъеме по лестнице, вставании из положения на корточках, ходьбе на длинные дистанции. Боль, как правило, сопровождается хрустом и ощущением сдавленности в суставе. На начальной стадии заболевания в покое колено не болит.
Артрит
Артрит коленного сустава – это воспалительное заболевание сустава, которое может быть вызвано различными причинами – и дегенеративными изменениями суставного хряща (то есть в этом случае артриту предшествует остеоартроз), и инфекцией. Существуют различные виды артритов – посттравматический, реактивный, ревматоидный, подагрический. Наиболее часто встречается ревматоидный артрит, вызванный нарушениями иммунной системы.
При артрите боль может наблюдаться и в состоянии покоя (ночью боль усиливается). Физическая нагрузка (ходьба) также ведет к усилению боли. Боль проявляется при полном сгибании или разгибании колена. Наиболее комфортно больной чувствует себя, если его колено полусогнуто.
Боль в колене сопровождается припухлостью (отеком) сустава, покраснением в области сустава. Сустав может быть горячим на ощупь.
Изолированное воспаление коленного сустава наблюдается редко и чаще всего в молодом возрасте. В большинстве случаем артрит коленного сустава – лишь частный случай множественного поражения суставов (полиартрита), и тогда боль в колене сочетается с болью и в других суставах.
Подробнее об артритах
Другие причины боли в колене
Боль в колене может быть вызвана также:
- коксартрозом (артрозом тазобедренного сустава). В этом случае боль в колене носит отраженный характер (иррадиирует в колено из тазобедренного сустава);
- нарушением кровообращения коленного сустава. Такие боли характерны для подростков в период активного роста;
- опухолями костей (доброкачественными и злокачественными);
- некоторыми другими заболеваниями.
Вопросы диагностики и лечения
Из всех перечисленных заболеваний и состояний непосредственно к компетенции врача-невролога относятся, по-видимому, лишь радикулит и функциональные боли в суставах. Остальные в большей степени соответствуют профилям ревматолога, хирурга, терапевта, ортопеда, эндокринолога, дерматовенеролога, гинеколога и иных специалистов. Тем не менее многие больные совершают свой первый визит именно к неврологу – потому что болит!
Здесь они полностью правы. Любой невролог с самого начала своей врачебной деятельности глубоко осознает такую ситуацию и постоянно, до окончания трудовой деятельности, совершенствует свои знания в области смежных медицинских специальностей. Поэтому он быстрее и точнее, чем любой иной специалист, проведет дифференциальную диагностику, определит причину болей в суставах и назначит адекватное лечение.
Лечение – это не только снятие болевых ощущений
Важно устранить первичное заболевание, саму причину боли. В нашем отделении неврологии имеются для этого все условия
Представлен широкий спектр методов лечения, среди которых применяются лечебные блокады, инфузионная терапия, карбокситерапия.
В заключение необходимо отметить следующее. Многие заболевания, сопровождающиеся болями в суставах, склонны к прогрессированию. Если их не лечить, это чревато необратимыми изменениями в суставах и стойкому нарушению их функции.
Не затягивайте визит к врачу!
Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская

