Синдром грушевидной мышцы
Содержание:
- Вопрос-Ответ
- Остеоартроз
- Лечение туннельного синдрома запястья
- Отдельные разновидности миозитов
- 1.Что такое остеомиелит и его причины
- Как проводится диагностика миозита грудной клетки?
- Лечение симптомов межреберной невралгии справа и слева
- Как при миозите спины вам могут помочь в медицинском центре А.Г. Гриценко?
- Лечение
- Акушерские параличи верхней конечности
- Что такое ишиас и каковы его причины?
- Народные средства
- Характерные симптомы миозита грудной клетки
Вопрос-Ответ
Как вылечить хронический миозит?
Длительное течение хронического миозита представляет опасность: поражаются мышцы части тела, что может привести к деформации сустава или атрофии мышц. Необходимо с помощью медикаментозного лечения снять воспаление, а после подключить комплекс физиотерапевтической и мануальной терапии.
Как облегчить мышечную боль при миозите?
Мышечная боль в пораженной части тела является основным симптомом миозита, которая усиливается при пальпации. Лечение боли в мышцах при миозите возможно только с помощью противовоспалительных, обезболивающих препаратов. После снятия боли в мышцах назначают массаж. Лечение миозита из-за травмы возможно с помощью сухого тепла, также лечебный массаж поможет облегчить боль в мышцах.
Как лечить миозит в домашних условиях?
Лечение миозита в дома возможно только под наблюдением определенного специалиста (терапевта, невролога или вертебролога), потому что зависит от пораженного участка тела. Необходимо строго соблюдать постельный режим и ограничить нагрузки. Пораженную часть тела необходимо держать в тепле, например, обертывать в шерстяную ткань и пр. В случае повышения температуры тела больному назначают жаропонижающие препараты. Возможно также использование рецептов народной медицины.
Можно ли мыться при миозите?
При миозите горячие ванны категорически противопоказаны, но разрешен теплый душ. По рекомендации и советам врача возможно принятие травяных, скипидарных теплых ванн. Скипидарные ванны противопоказаны при непереносимости скипидара, онкологии, сердечной недостаточности, гипертонии, беременности.
Остеоартроз
Это хроническая прогрессирующая болезнь суставов. Для заболевания характерны дегенеративные изменения хряща и поражение всех компонентов сустава. Остеоартроз считается наиболее распространенной формой поражения суставов. На долю этого заболевания приходится до 60% нетрудоспособных больных в возрасте старше 40 лет.
Заболевание поражает разные суставы. Коксартроз (артроз тазобедренных суставов) и гонартроз (артроз коленных суставов) – формы, которые зачастую приводят к инвалидности.
У женщин велик риск поражения коленных суставов.
Причины остеоартроза
- наследственность;
- дефекты развития;
- травмы;
- занятия спортом;
- профессиональная деятельность, связанная с нагрузкой на колени;
- избыточный вес.
Клиническим симптомом, указывающим на то, что нужно начинать лечение болезни, является боль в суставах после физической нагрузки, которая в состоянии покоя проходит. При прогрессировании болезни боль усиливается, длится дольше и появляется даже при незначительной нагрузке, нередко беспокоит ночью.
Лечение туннельного синдрома запястья
Существуют следующие методы лечения туннельного синдрома (синдрома карпального канала):
1. Консервативное лечение
Если заболевание диагностировать и начать лечить на ранних стадиях, туннельный синдром может быть купирован без хирургического вмешательства.
Фиксация лучезапястного сустава: надевать на ночь ортез для фиксации кисти в физиологическом (нейтральном) положении. Это предотвращает ночное сдавление срединного нерва, что происходит, когда кисть согнута в запястье во время сна. Шины можно также носить во время работы, которая усугубляют симптомы.
- Медикаментозное лечение: Простые препараты могут помочь уменьшить боль, противовоспалительные препараты (НПВП), такие как нимесил, нурофен.
- Смена проф условий: Чтобы избежать положения кисти и действий, которые усугубляют симптомы в вашей профессиональной деятельности, врач может предложить сменить работу. Это может замедлить или даже остановить прогрессирование заболевания.
- Стероидные инъекции: кортикостероидные препараты часто дают облегчение, но симптомы могут вернуться. Препарат вводят непосредственно в карпальный канал.
Если консервативные методы не эффективны в течении 6 месяцев, рекомендуется хирургическое лечение туннельного синдрома запястья.
2. Хирургическое вмешательство
Решение о проведении операции основывается главным образом на выраженности симптомов. В более тяжелых случаях, хирургическое вмешательство проводят сразу, потому что консервативные методы лечения туннельного синдрома вряд ли помогут.
Существует традиционный метод операции — «открытая», когда кожа рассекается непосредственно над карпальной связкой. И существует миниинвазивная методика эндоскопического рассечения карпальной связки, которая выполняется через мини доступ с использованием камеры и специальных инмтрументов.
Хирургическая техника. В большинстве случаев, операция выполняется в амбулаторных условиях под местной анестезией.
Во время операции рассекается карпальная связка (поперечная связка запястья) тем самым осуществляется декомпрессия срединного нерва.
Восстановление. Незначительную боль, отек, скованность в кисти можно ожидать после операции. Для уменьшения возможных послеоперационных последствий, вам будет разработаны индивидуальные реабилитационные программы, включающие в себя целый комплекс мероприятий для качественного восстановления функции кисти.
Незначительные боли в ладони сохраняются обычно в течение нескольких месяцев после операции. Это время нужно нервным волокнам для восстановления.
Вождение автомобиля, ваши повседневные дела могут быть разрешены доктором уже через несколько дней после операции. Так же врач определит, когда вы можете вернуться к работе.
Долгосрочные результаты. Симптомы карпального туннельного синдрома большинства пациентов уменьшились сразу после операции, но полное восстановление может быть постепенным.
Полное восстановление может занять от 1 месяца до года, в случае если заболевание имеет давние сроки и выраженную симптоматику.
Читайте так же статью про заболевание: контрактура Дюпюитрена.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
Отдельные разновидности миозитов
Существуют две специфические разновидности миозита, которые вызываются особыми причинами – дерматомиозит и полимиозит.
Дерматомиозит – идиопатическое (чаще всего возникает самопроизвольно, причина не известна) воспалительное заболевание, которое характеризуется поражением кожи и мышц. Также в более редких случаях патологический процесс может поражать суставы, легкие, пищевод. Болеют дети и взрослые.
Полимиозит – довольно редкое воспалительное заболевание, при котором страдают мышцы пояса верхних и нижних конечностей, шеи. Симптомы нарастают постепенно, больному становится сложно подниматься по лестнице, вставать из положения сидя, поднимать руками предметы, особенно выше головы. Чаще всего болеют люди в возрасте 30-50 лет.
Каждый пациент требует индивидуального подхода. Для того чтобы получить наиболее эффективное лечение, необходимо обратиться к врачу-неврологу.
1.Что такое остеомиелит и его причины
Остеомиелит – это инфекция кости. Редкое, но серьезное заболевание. Кости могут поражаться по-разному. Например, инфекция в одной части тела может распространиться в кость. Или в открытый перелом кости непосредственно может попасть инфекция.
Причины остеомиелита
В большинстве случаев причиной остеомиелита становится бактерия, называемая золотистый стафилококк. Некоторые хронические заболевания, такие как диабет, могут увеличить риск развития остеомиелита.
Остеомиелит встречается редко, примерно у одного из 5000 людей. И это заболевание может быть как у детей, так и у взрослых. Некоторые факторы, ослабляющие иммунную систему, могут увеличить риск развития остеомиелита. К ним относятся:
- Диабет (он связан с большинством случаев остеомиелита);
- Серповидно-клеточная анемия;
- ВИЧ или СПИД;
- Ревматоидный артрит;
- Внутривенное употребление наркотиков;
- Алкоголизм;
- Длительное применение стероидов.
Хирургические операции на костях, в том числе, замена коленных и тазобедренных суставов, тоже увеличивают риск попадания инфекции в кость.
Как проводится диагностика миозита грудной клетки?
Обычно в первую очередь пациент попадает на прием к терапевту, так как не знает, почему его стали беспокоить боли в груди и другие симптомы. Заподозрив неврологическую природу заболевания, врач направляет больного на консультацию к неврологу.
Врач-невролог расспросит вас о ваших симптомах, о том, когда и как они возникли, как изменялись со временем, чем вы болели в течение жизни, какими хроническими заболеваниями страдаете на данный момент. Будет проведен неврологический осмотр. Доктор нажмет на определенные точки на вашей груди, чтобы определить болезненность.
Далее для уточнения диагноза и исключения других заболеваний, будет назначено обследование, которое может включать следующие методы диагностики:
- Анализ крови на ферменты, повышение уровня которых свидетельствует о повреждении мышечной ткани.
- Магнитно-резонансная томография, компьютерная томография, рентген — помогают обнаружить очаги патологических изменений в мышцах, костях, органах груди.
- Электромиография — исследование, во время которого оценивают проведение электрических импульсов в мышцах.
- Биопсия мышц — врач забирает фрагмент подозрительной ткани и отправляет на анализ в лабораторию. Это помогает диагностировать отдельные формы миозита, например, дерматомиозит.
С какими болезнями проводят дифференциальную диагностику признаков миозита грудной клетки?Похожие боли в груди и прочие описанные выше симптомы могут возникать и при других заболеваниях, таких как:
- стенокардия и другие болезни сердца;
- болезни легких и плевры — пленки из соединительной ткани, которая их покрывает;
- межреберная невралгия;
- остеохондроз грудного отдела позвоночника.
Лечение симптомов межреберной невралгии справа и слева
С ведущим симптомом заболевания – болью – помогают справиться обезболивающие препараты (нестероидные противовоспалительные средства), пластыри с анестетиками, новокаиновые блокады, физиопроцедуры.
Но справиться с симптомами – еще не значит вылечить болезнь. Поэтому лечение должно быть направлено еще и на причину. А предварительно должна быть проведена тщательная диагностика – это возможно только в условиях клиники.
«Межреберная невралгия» — не какой-либо один конкретный диагноз, а собирательный термин. Он обозначает разные состояния, которые приводят к поражению межреберных нервов и, как следствие, к возникновению болей в грудной клетке.
Почему важно понимать причину этого состояния в каждом конкретном случае? Это позволит назначить эффективное лечение, которое поможет выздороветь либо держать хроническую болезнь под контролем
Как при миозите спины вам могут помочь в медицинском центре А.Г. Гриценко?
Больному с жалобами на работу мышечного аппарата, в первую очередь, будет предложена противовоспалительная терапия. Это позволит снизить болевые ощущения, досаждающие пациенту, ведь, как известно, при данном заболевании боль может не утихать даже ночью. После того, как состояние пациента стабилизируется, можно проводить комплексное обследование для выяснения причин воспалительного процесса, протекающего в тканях.
В распоряжении специалистов центра А.Г. Гриценко находится обширная база оборудования, предназначенного для различных исследований. Это позволяет выявить истинные причины заболевания, кроме того, в результате обследования организма можно также обнаружить сопутствующие проблемы, скрыто протекающие на фоне основного диагноза.
Лечение в клинике проводится по авторской методике академика А.Г. Гриценко, которая успешно практикуется врачами центра на протяжении более 25-ти лет. Исходя из данных, полученных в результате диагностики, больному будет предложена квалифицированная помощь лучших вертебрологов и мануальных терапевтов столицы. Миозит можно победить, приложив совсем немного усилий, поэтому обращайтесь в наш центр, и вы обязательно покинете его новым, здоровым человеком!
Лечение
Медикаментозное лечение
Обезболивание рекомендуется в первую очередь, хотя НПВП могут быть неэффективны из-за невоспалительного характера травмы. Стероидные инъекции не всегда показаны из-за возможности повреждения сухожилия (если они вводятся непосредственно в сухожилие).
Физическая терапия
Физиотерапия рекомендуется для лечения ТПМБ. Активная терапия с помощью
программы упражнений превосходит более пассивный подход к лечению.
Восстановление сильно варьируется между людьми, поскольку заболевание может
быть дегенеративным. В целом пациенты могут хорошо реагировать на
реабилитационные программы, но в некоторых случаях сухожилия могут быть
невосприимчивы к целому ряду методов лечения.
Рекомендуется укрепление мышц брюшного пресса для поддержки аддукторов во время выполнения упражнений, а также упражнений на сгибание бедра. Упражнения должны быть адаптированы к конкретному виду спорта, чтобы избежать повторения травмы. В большинстве случаев возвращение к нормальной функции может произойти в течение нескольких недель, но в более тяжелых случаях реабилитация может занять несколько месяцев, прежде чем произойдет возвращение к нормальной, безболезненной активности.
Акушерские параличи верхней конечности
Акушерские параличи развиваются вследствие повреждения плечевого сплетения и образующие его нервных корешков во время родов.
Различают три вида параличей в зависимости от уровня поражения плечевого сплетения:
1. Верхний — Дюшенна-Эрба, симптомы: рука пассивно свисает, движения в ней отсутствуют или сохраняются только в кисти, рука приведена к туловищу и ротирована внутрь, кисть в положении ладонной флексии. Если ребенка приподнять, ручка отвисает назад.
2. Нижний – Дежерина-Клюмпке, симптомы: отсутствуют движения кисти и пальцев, рука свисает и ребенок носит ее, поддерживая здоровой рукой.
3. Смешанный — типа Эрба-Клюмпке и Клюмпке-Эрба.
Прогноз, как правило, благоприятный и зависит от степени паралича и раннего начатого лечения.

Что такое ишиас и каковы его причины?
Ишиас (от лат. ischias) — это боль, иррадиирующая от пояснично-крестцового отдела позвоночника и ягодицы по задней поверхности бедра и голени к стопе. Боль возникает в области, иннервируемой седалищным нервом, и иногда может сопровождаться неврологическими симптомами, такими как нарушения чувствительности или мышечная слабость. Симптомы возникают в результате сдавления или раздражения седалищного нерва или нервных корешков, из соединений которых образуется нерв. Боль может затрагивать одну или обе ноги, и обычно ей предшествует боль в пояснично-крестцовом отделе позвоночника.
Седалищный нерв — это самый большой нерв в организме человека. Он образуется в результате соединения четырех или пяти нервных корешков, выходящих из позвоночного канала в пояснично-крестцовом отделе позвоночника (это корешки L5, S1, S2 и обычно также корешок S3 и частично корешок L4, образующие т. н. крестцовое сплетение). Затем седалищный нерв выходит из-под нижнего края грушевидной и большой ягодичной мышц и проходит по задней поверхности бедра в направлении подколенной ямки. Хотя сдавление седалищного нерва может произойти в любом месте на его протяжении, наиболее частой причиной ишиаса является сдавление нервных корешков в позвоночном канале фрагментом межпозвоночного диска. Говорят тогда о корешковой боли (или в разговорной речи «радикулит»). Возникновению корешковой боли могут способствовать другие патологии, такие как сужение (стеноз) позвоночного канала в результате дегенеративного процесса или в результате спондилолистеза (то есть стабильного смещения относительно себя соседних позвонков). Другой причиной боли, с похожим на ишиас характером, может быть синдром грушевидной мышцы, когда сдавление нерва возникает в результате усиленного напряжения грушевидной мышцы ягодицы. В редких случаях корешковая боль может быть вызвана компрессией корешков злокачественными опухолями или гнойными изменениями в позвоночном канале.
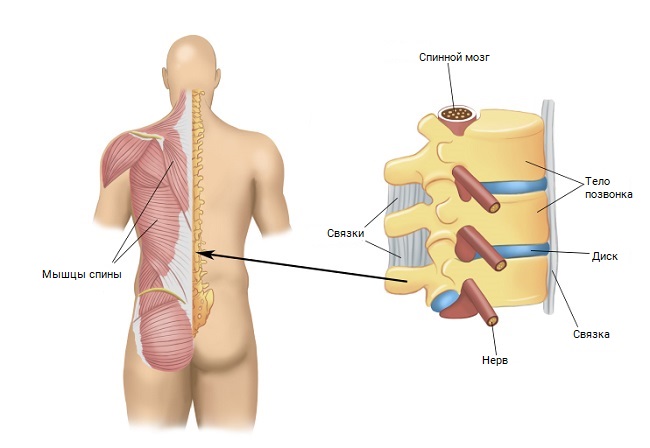
Рисунок -1. Спинной мозг
Если боль иррадиирует от паха до передней поверхности бедра, часто доходя до колена, речь идет о бедренной невропатии. Бедренная невропатия вызвана сдавлением нервных корешков, образующих бедренный нерв (корешки L2, L3 и частично L4) или самого бедренного нерва.
Наиболее частой причиной острого ишиаса является сдавление нервных корешков дегенеративно измененным межпозвоночным диском. Межпозвоночные диски — это фиброзно-хрящевые элементы позвоночника, которые формой напоминают диски. Межпозвоночные диски состоят из фиброзного кольца, окружающего эластичное пульпозное ядро. Они соединяют отдельные тела позвонков, а также переносят и амортизируют нагрузки, которым подвергается позвоночник. Дегенеративный процесс межпозвоночных дисков, который начинается уже в период полового созревания и прогрессирует с возрастом, это дископатия, а по отношению ко всему позвоночнику — остеоартроз позвоночника. Под влиянием чрезмерной нагрузки иногда происходит резкое усиление дегенеративных изменений межпозвоночного диска, с разрывом волокон фиброзного кольца и смещением пульпозного ядра кзади, что вызывает острую боль в позвоночнике. Из-за специфического изгиба позвоночника и переноса самых больших нагрузок на его нижнюю часть наиболее частой локализацией источника боли являются межпозвоночные диски пояснично-крестцового сегмента (диски L4/L5 и L5/S1).
Если пульпозное ядро сместится кзади до такой степени, что вызовет сдавление нервных корешков в позвоночном канале, то боль позвоночника может сопровождаться болью, иррадиирующей по ходу этих корешков. Обычно боль иррадиирует к ягодице, задней поверхности бедра и голени, иногда также до стопы и пальцев нижней конечности; тогда говорят об остром ишиасе.
В некоторых случаях фиброзное кольцо может полностью порваться, а фрагмент пульпозного ядра может выпасть в позвоночный канал, приводя к повреждению нервных корешков. Такое состояние называется грыжа пульпозного ядра межпозвоночного диска (или в разговорной речи «выпадение межпозвоночного диска» или «выпадение диска»). Кроме боли могут тогда появиться неврологические симптомы, вызванные нарушением функции нервов из-за сдавления, такие как нарушение чувствительности кожи нижней конечности, парез стопы и снижение глубоких рефлексов.
Народные средства
Фото: cpi.studiod.com
Миозит требует квалифицированный медицинской помощи, однако существуют народные средства, применение которых направлено на уменьшение интенсивности проявления основных симптомов заболевания, а также на облегчение общего состояния человека. Так, например, широкое распространение среди населения имеют рецепты на основе лекарственных растений, обладающие противовоспалительным и анальгезирующим эффектами.
Предлагаем следующие рецепты:
компресс с использованием отвара еловой или сосновой хвои. Для приготовления отвара необходимо взять молодые шишки и залить их 0.5 л воды, после чего поставить на медленной огонь и кипятить в течение 45 минут. Далее следует в течение последующих 10 часов настаивать настой, после чего процедить его. К полученному настою добавляются овсяные хлопья. С помощью полученной смеси приготавливается компресс, который накладывается на беспокоящий участок и оставляется на 3 – 4 часа. Для наилучшего эффекта рекомендуется пораженное место поверх компресса укутать теплом (с этой целью хорошо подойдет шерстяной шарф);
отвар физалиса. Для его приготовления необходимо заранее подготовить 20 свежих плодов или 20 г сухого сырья. Далее растение заливается двумя стаканами дистиллированной воды, после чего отваривается на медленном огне в течение 30 минут. Затем отвар следует процедить и оставить в прохладном месте на некоторое время. Отвар рекомендуется принимать в охлажденном виде по ¼ стакана 3 раза в день перед приемом пищи. Курс лечения составляет 10 дней. При необходимости после перерыва курс повторяется;
мазь на основе почек ивы. Для ее приготовления следует растереть почки ивы и сливочное масло в однородную массу. После этого мазь можно втирать в воспаленную мышцу легкими массажными движениями
Важно отметить, что при гнойном миозите данное средство применять строго запрещено, так как любые надавливания на пораженную область вызывают ухудшение процесса;
компресс с использованием листа капусты. Для его приготовления возьмите лист капусты, подогрейте его в теплой воде, затем намыльте хозяйственным мылом и присыпьте содой
Компресс прикладывается к беспокоящей мышце и плотно привязывается каким-либо материалом, например, бинтом. Рекомендуется производить данную процедуру перед сном, чтобы дополнительно обеспечить покой воспаленной мышце.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания .
Характерные симптомы миозита грудной клетки
Основной признак миозита грудной клетки — боль. Её интенсивность постепенно нарастает. Болевые ощущения усиливаются во время неловких движений, глубокого вдоха, длительного пребывания в напряженной неудобной позе. При ощупывании грудной клетки в области пораженных мышц отмечается болезненность.
Иногда в месте поражения можно обнаружить припухлость, отечность, покраснение кожи. Этот признак наиболее характерен для гнойного миозита. При этом больной чувствует слабость, недомогание, у него повышается температура тела.
Возникает защитное напряжение мышц — оно помогает ограничить движения и уменьшить боль.
Болевые ощущения в мышцах могут пройти на несколько дней, но затем происходит рецидив, чаще всего его провоцируют инфекции, переохлаждения, травмы, напряжение.
Пораженные мышцы становятся слабыми, при хроническом течении со временем уменьшаются в размерах — развивается их атрофия.

