Аритмия
Содержание:
- Симптомы синусовой брадикардии
- Классификация
- Причины и симптоматика
- Синусовая тахикардия
- Симптомы экстрасистолии
- Общие правила оказания первой помощи
- Мерцательную аритмию принято подразделять на следующие формы:
- Виды аритмии
- Симптомы аритмии
- Причины развития мерцательной аритмии сердца
- Диагностика аритмии
- Симптомы сердечной недостаточности
- Лечение аритмии
Симптомы синусовой брадикардии
Данный вид аритмии характеризуется частотой сердечных сокращений, не превышающей 60 ударов в минуту. Чаще всего брадикардия развивается на фоне органических поражений сердца. Нарушение сердечного ритма (ЧСС ниже 40 ударов в минуту) сопровождается слабостью, липким холодным потом, болями в области сердца, головокружением, нестабильностью артериального давления, возможна кратковременная потеря или спутанность сознания, нарушение памяти и концентрации внимания, непродолжительные зрительные расстройства.
Наиболее опасным состоянием при брадикардии являются судороги (приступы Морганьи-Адемса-Стокса), длящиеся около минуты. При отсутствии своевременной медицинской помощи приступ может затянуться и привести к остановке дыхания.

Классификация
В медицине различают несколько видов аритмий – каждый из них отличается симптомами и течением, поэтому диагностировать нужно не просто аритмию, а еще и конкретный ее вид – от результатов будет зависеть выбор терапевтической терапии.
- Синусовая аритмия. Чаще всего диагностируется в детском и подростковом возрасте, характеризуется неправильным чередованием сердечных ударов. При таком виде рассматриваемого нарушения никакого специфического лечения не требуется, состояние больного не нарушено, а быстро восстановить нормальный ритм биения сердца можно обычной задержкой дыхания на несколько секунд.
- Синусовая тахикардия устанавливается в виде диагноза, если частота сердечного ритма превышает 90 уд/мин, разумеется, без видимых на то причин (бег, физические упражнения, волнение). Обычно при такой тахикардии ЧСС не превышает 160 ударов в минуту в спокойных условиях и лишь при интенсивной нагрузке может доходить до 200 ударов. Вызывают ее многие факторы, связанные с патологическими процессами в организме, поэтому и лечение такой тахикардии направлено на основную болезнь;
- Синусовая брадикардия. Аритмия этого вида проявляется снижением частоты сердечных сокращений – у больного этот показатель может быть меньше 55 ударов в минуту.
- Пароксизмальная тахикардия, похожая на экстрасистолию, развивающаяся внезапно и также внезапно прекращающаяся, отличается правильной строгой ритмичностью, хотя частота сокращений может достигать 240 уд/мин (предсердная) или выраженными изменениями гемодинамики (желудочковая);
- Мерцающая аритмия. Врачи характеризуют такой вид аритмии, как трепетание в груди – сердце начинает сокращаться быстрее (до 150 ударов в минуту), затем еще быстрее (до 300 ударов в минуту), предсердия сокращаются не полностью, а желудочки делают это неритмично.
Трепетание и мерцание желудочков считается самым опасным для жизни человека проявлением аритмии. Обычно это происходит на фоне патологий сердца, удара электрическим током, приемом некоторых лекарственных средств.

Причины и симптоматика
Проявления аритмии условно разделяют на 2 группы:
- Доброкачественные, проявления которых не требуют лечения, проходят самостоятельно после устранения причин, их вызвавших, и не несут угрозу для жизни и здоровья человека;
- Злокачественные – тяжелые состояния, которые вызваны чаще всего заболеваниями сердца и сосудов.
Аритмию первой группы вызывают такие факторы:
- Чрезмерное употребление кофе и крепкого чая;
- Стрессовые ситуации и сильные физические нагрузки;
- Злоупотребление алкоголем;
- Длительный и неконтролируемый прием лекарственных препаратов или БАДов;
- Менопауза.
Изменения сердечного ритма второй категории провоцируют следующие заболевания:
- Общая интоксикация;
- Сердечные хронические заболевания;
- Патологии нервной системы;
- Высокое давление;
- Сахарный диабет;
- Нарушения в работе щитовидной железы;
- Наследственность.
Первая помощь при аритмии второй группы должна быть оказана правильно и незамедлительно, так как она провоцирует инфаркт и может привести к смерти человека.
При аритмиях симптоматика не всегда бывает четко выражена. Так, многие люди даже не догадываются о проблемах с сердечными сокращениями, а заболевание у них обнаруживается случайно. Достаточно часто это происходит при низком давлении.
У некоторых пациентов наблюдается некоторое ухудшение самочувствия, которое имеет такие признаки:
- Проявление болевых ощущений в области грудной клетки;
- Повышенное потоотделение, слабость, упадок сил;
- Сильное головокружение, которое может привести к потере сознания;
- Панические ощущения страха смерти, нехватка воздуха.
Особо ярко проявляются данные симптомы при низком давлении, показатели которого нужно обязательно учитывать при оказании неотложной помощи при аритмии.
Помимо этих общих симптомов каждый вид аритмии имеет свои специфические проявления.
Так, разновидность мерцательной аритмии пароксизмальная тахикардия характеризуется приступообразными проявлениями с резким увеличением сердечных сокращений. При пароксизме (так называют внезапные изменения состояния) больной испытывает панические атаки, которые сопровождаются скачками давления и повышенным потоотделением. При низком систолическом давлении повышается диастолическое.
Во время проявления экстрасистолии человек ощущает характерные «кувырки» сердца, а после его замирание.
Неотложная помощь при аритмии оказывается до приезда бригады медиков свидетелями приступа.
Синусовая тахикардия
Совместимы ли синусовая тахикардия и армия? Однозначного ответа нет, потому что бывают различные ситуации, а индивидуальное решение выносится приёмной комиссией или специалистами, которые проводили дополнительное обследование. Дело в том, что синусовая тахикардия делится на две группы по причине возникновения:
- Физиологическая. Такая форма заболевание возникает из-за постоянных волнений, неправильного образа жизни, огромных физических нагрузок. Стоит отметить, что чаще всего данная форма появляется из-за недостатка физической активности. В большинстве ситуаций с таким диагнозом специалисты допускают до службы. Исключениями являются запущенные ситуации, когда болезнь вызвала осложнения, связанные с работой сердца.
- Патологическая. Такая форма намного опаснее, с ней редко допускают до службы. Если же такое и происходит, то вводятся индивидуальные ограничения. Патологическая синусовая тахикардия не является самостоятельным заболеванием, она развивается всегда из-за более серьёзных болезней, связанных с сердечно-сосудистой системой, поэтому служба в армии полностью зависит от того недуга, который и спровоцировал нарушения сердечного ритма.
Специалисты настоятельно рекомендуют проходить обследования самостоятельно (до посещения военкомата), потому что, таким образом, вы сможете обеспечить более точный результат и получить правильное и своевременное лечение.
Симптомы экстрасистолии
Экстрасистолия – это нарушение сердечного ритма, характеризующееся возникновением одного или нескольких внеочередных сокращений сердечной мышцы. К наиболее характерным симптомам заболевания относят сильные удары сердца, кратковременную остановку и последующий ощутимый толчок.
Нередко пациенты жалуются на боли в груди, нехватку воздуха, чувство страха и беспричинной тревоги, повышенную потливость. В зависимости от локализации очага возбуждения экстрасистолические нарушения сердечного ритма бывают предсердными, желудочковыми и атриовентрикулярными (предсердно-желудочковые).

Общие правила оказания первой помощи
Правила оказания первой помощи для лечения пароксизма мерцательной аритмии проводится по-разному в зависимости от нескольких характеристик приступа:
- уровень артериального давления;
- одышка в покое;
- длительность приступа;
- частота сердечных сокращений;
- первичный или повторный пароксизм.
В зависимости от этого врачи «Скорой помощи» либо пытаются восстановить синусовый ритм, либо урежают частоту сердечных сокращений, одновременно проводя профилактику образования тромбов. Для этого используются медикаменты, при необходимости и наличии условий — электроимпульсная терапия.
Что можно и чего нельзя делать в домашних условиях при приступе
При развитии приступа неритмичного сердцебиения необходимо сразу вызывать «Скорую помощь».
До прибытия бригады медиков в домашних условиях можно:
- придать пациенту полусидячее положение;
- расстегнуть тесную одежду;
- обеспечить доступ свежего воздуха в помещение;
- предложить больному дышать животом, обтереть его лицо платком, смоченным в холодной воде;
- дать 20 – 30 капель корвалола в половине стакана воды;
- подготовиться к прибытию бригады: организовать ее встречу, приготовить медицинские документы, предыдущие ЭКГ, подумать о транспортировке больного до машины Скорой помощи (такая необходимость может возникнуть, а в обязанности персонала «Скорой» переноска больного не входит);
- успокоить больного, сказать ему о вызове врачей.
При фиксировании приступа МА до прибытия неотложки нельзя:
- давать больному лекарства до прибытия Скорой, в том числе нитроглицерин;
- проводить массаж глазных яблок или области сонных артерий;
- тратить время на измерение артериального давления, не подготовившись к прибытию медперсонала;
- собирать вещи для госпитализации (на это будет время, пока врач осматривает пациента, проводит купирование приступа и т. д., госпитализация требуется не всегда);
- беспокоиться и паниковать.
Как самостоятельно купировать приступ МА (таблетка в кармане)
Некоторые пациенты, у которых диагноз «пароксизмальная фибрилляция предсердий» установлен уже давно, а приступы случаются реже одного раза в месяц, могут научиться самостоятельно купировать такие пароксизмы. Такая тактика называется «таблетка в кармане».
Ее используют у сохранных интеллектуально пациентов, которые могут адекватно оценить свое состояние. Стратегия «таблетка в кармане» не должна использоваться, если очередной приступ аритмии вызвал какие-то новые симптомы:
- боль в груди;
- головокружение;
- слабость в конечностях;
- асимметрия лица и так далее.
В подобных случаях самостоятельно купировать пароксизм не следует, так как эти симптомы могут быть признаком развития инфаркта или инсульта.
Больной должен заранее проконсультироваться у своего кардиолога, в каких случаях и в какой дозе принимать это лекарство. Лучше, если первый прием пропанорма будет проведен в стационаре, под контролем медицинских работников.
Мерцательную аритмию принято подразделять на следующие формы:
1.По механизмам развития;
- правильная форма
- неправильная форма
2.По частоте сердечных сокращений(ЧСС);
- тахисистолическая (ЧСС 90-100 в минуту и выше)
- брадисистолическая (ЧСС 60 в минуту и ниже)
- нормосистолическая (ЧСС 60-80 в минуту)
3.По периодичности появления аритмии;
- пароксизмальная (возникающая периодически, каждый такой пароксизм (эпизод аритмии) длится не более 7 дней и нередко проходит самостоятельно, иногда требует приема специальных лекарств для восстановления ритма)
- персистирующая (длится более 7 дней и требует активного восстановления ритма)
- перманентная (длится более года и может быть предпринята попытка восстановления ритма)
- постоянная (длится более года, восстановление ритма не показано в силу его неэффективности)
Виды аритмии
Синусовая аритмия представляет собой нарушение ритмичности сокращений сердца, при котором водителем ритма, как и в норме, является синусовый узел, расположенный в правом предсердии. При подсчете пульса заметно, что промежуток между двумя соседними сокращениями сердца постоянно изменяется.
Физиологический вид синусовой аритмии встречается у маленьких детей и у взрослых во время сна. Такая аритмия связана с дыханием и называется дыхательной. В иных случаях аритмия является проявлением заболевания.
В зависимости от частоты сердечных сокращений также выделяют:
- синусовую брадиаритмию, при которой частота сердцебиения составляет менее 60 ударов в минуту;
- синусовую тахиаритмию, при которой частота сердцебиения составляет более 90 ударов в минуту.
Мерцательная аритмия (мерцание предсердий) развивается при нарушении связи между синусовым узлом и волокнами сердечной мышцы предсердий, в результате чего они начинают сокращаться хаотично, независимо друг от друга, с частотой до 700 сокращений в минуту.
Различают три вида мерцания предсердий:
- Пароксизмальное. Возникает внезапно, длится от нескольких секунд до 7 дней. Проходит самостоятельно или после лечения.
- Персистирующее. Длится более 7 дней, самостоятельно не проходит.
- Постоянное.
Симптомы аритмии
Учащенное сердцебиение
Ощущение сердцебиения – это основной симптом аритмии. Но иногда он может отсутствовать, то есть человек не замечает, что ритм его сердечных сокращений нарушен.
Слабость
При аритмии может также наблюдаться общая слабость.
Головокружения
Слабости при аритмии могут сопутствовать головокружения.
Боли в груди
Нарушение сердечного ритма может сопровождаться возникновением болей в груди.
Одышка
В результате нарушения ритма работы сердца кислород перестаёт поступать в органы равномерно. В подобных случаях, когда организм чувствует недостаток кислорода, он пытается его компенсировать, увеличив частоту дыхания. Возникает одышка.
Обмороки
При аритмии возможны эпизоды потери сознания.
Нарушения артериального давления
Аритмия приводит к отклонению артериального давления от нормального в ту или иную сторону.
Причины развития мерцательной аритмии сердца
Она развивается в следствии нарушения сердечных ритмов. Основное отличие – нерегулярное сердцебиение. Синусовый узел не справляется с координацией ритма, предсердия начинают мерцать в хаотичном порядке при этом наблюдается нерегулярные сокращения, кровоток к желудочкам нарушается. Как следствие, пульс становится прерывистым.
Основные причины аритмии сердца:
- Возрастные изменения в организме. Люди в возрасте старше 55 лет, входят в группу риска развития мерцательной аритмии
- Врожденные пороки
- Передозировка лекарственными препаратами
- Курение. Вероятность развития мерцательной аритмии у курильщиков в два раза выше чем у некурящих. Это обусловлено негативным влиянием никотина проходимость сосудов и на работу сердечной мышцы в целом
- Злоупотребление алкоголем. Систематическое чрезмерное употребление алкогольных напитков, независимо от их крепости, приводит к нарушениям нормального сердечного ритма из-за резких скачков давления. Сосуды не в состоянии выдержать такую нагрузку, в следствии процесс прокачивания крови нарушается, пульс становится нечетким и прерывистым
- Повышенная масса тела. Избыточный вес – дополнительная нагрузка на работу сердца. На фоне ожирения мерцательная аритмия развивается в три раза чаще, чем из-за других факторов. Людям, страдающим избыточным весом, необходимо скорректировать свою систему питания, исключив высококалорийные продукты, а также продукты с повышенным содержанием холестерина
- Стрессовые ситуации. Эмоциональное перенапряжение может стать причиной резкого возникновения мерцательной аритмии. Чаще всего это проявляется в виде учащенного сердцебиения, задышки, потери координации, обморочное состояние.
Как лечить мерцательную аритмию сердца может досконально рассказать только опытный врач-кардиолог, самолечение противопоказано.
Кардиальные причины
Вероятность развития мерцательной аритмии может возникнуть на фоне сердечных (кардинальных) и внесердечных (экстракардинальных) заболеваний.
К первым относят:
- Гипертонию
- Ишемическую болезнь сердца
- Стеноз митрального клапана
- перикардит
- сердечные пороки
- различные виды опухолей
Экстракардиальные причины
Экстракардинальные факторы:
- Заболевания дыхательной системы (пневмония, саркома)
- Избыточный вес
- Заболевания эндокринной системы
- Ночное апноэ с частой задержкой дыхания
Диагностика аритмии
Для пациента, имеющего какие-либо из симптомов, перечисленных выше, врач строит план обследования. Смысл дополнительного обследования состоит в том, чтобы зарегистрировать электрическую активность сердца во время аритмии. Для этого применяются методы от самых простых до достаточно сложных.
Электрокардиография (ЭКГ)
Самым простым методом регистрации электрической активности сердца является электрокардиография (ЭКГ). Если она зарегистрирована во время беспокоящих пациента симптомов, предположительно связанных с аритмией, то ЭКГ может быть очень информативна. Например, пациент, почувствовав сильное внезапное сердцебиение и слабость, вызывает бригаду скорой помощи, она приезжает и успевает зарегистрировать на ЭКГ аритмию сердца. В этом случае примерно в 80 % (но не в 100 %) случаев опытный в интерпретации ЭКГ врач может точно распознать, какая аритмия имеется у пациента. Бывает так, что аритмия проявляется практически постоянно, в этом случае ЭКГ, когда бы она ни была зарегистрирована, позволит зафиксировать аритмию сердца. Это возможно при постоянной мерцательной аритмии, или при очень частой экстрасистолии.
Суточное мониторирование ЭКГ (по Холтеру)
Если аритмия проявляет себя непостоянно, но достаточно часто, почти ежедневно, то имеет смысл попытаться зарегистрировать ее с помощью суточного мониторирования ЭКГ. Небольшой регистратор, обычно носимый на поясе, и несколько электродов-липучек на теле диаметром около 3 см соединены тонкими проводами. Вся эта система позволяет непрерывно записывать в память прибора от 3 до 12 отведений ЭКГ на протяжении от 1 до 3 суток. Почему не больше? Размеры памяти позволяют вести запись даже в течение месяца, но для пациента немыслимо жить целый месяц с электродами на теле. Поэтому максимальная длительность такого мониторирования — не более трёх дней. Это значит, что бессмысленно проводить суточное мониторирование ЭКГ при редких симптомах, дающих о себе знать раз в месяц или раз в две недели. Для таких случае существует иной тип регистраторов: имплантируемые, либо «событийные».
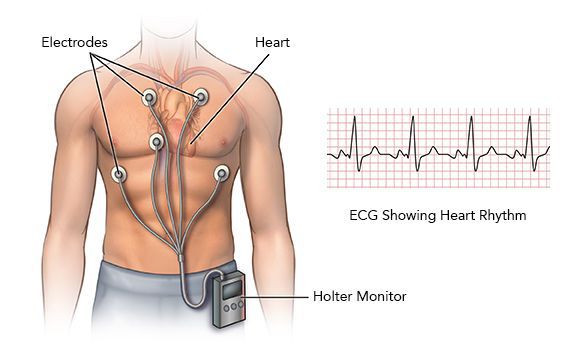
Событийный мониторинг
С помощью специальных регистраторов позволяет оценить, связаны ли редкие симптомы с нарушениями сердечного ритма и проводимости. При событийном мониторинге результаты фиксируются лишь после того, как пациент нажмёт нужную кнопку (когда появятся симптомы).
Эхокардиография (ЭхоКГ)
ЭхоКГ применяется при рутинном обследовании пациентов с аритмиями сердца, чтобы оценить структурные нарушения, которые могли привести к развитию заболевания, например: увеличение левого предсердия, гипертрофия левого желудочка, снижение сократимости миокарда и т. д.
Электрофизиологический метод исследования (ЭФИ)
Некоторые аритмии (например, АВ-узловую реципрокную тахикардию, АВ тахикардии с участием дополнительных путей проведения, некоторые желудочковые тахикардии) можно вызвать при электростимуляции сердца в определённом режиме. То есть, в данном случае мы не дожидаемся спонтанного возникновения аритмии, а провоцируем её возникновение с целью зарегистрировать и разобраться, что она собой представляет. Потому что лечение разных сердечных аритмий может существенно отличаться. Существует два варианта таких диагностических исследований: чреспищеводное электрофизиологическое исследование (ЧП ЭФИ) и инвазивное ЭФИ. Если при чреспищеводном исследовании тоненький зонд-электрод толщиной 1-2 мм размещают в пищеводе, то при инвазивном ЭФИ электрод проводят к сердцу через прокол в сосуде.
Тредмил-тест
Нагрузочное исследование на беговой дорожке (тредмиле) или велоэргометре применяют как провокационный тест при подозрении, что симптомы предположительной аритмии возникают из-за физической нагрузки.
Тилт-тест
Тилт-тест рекомендован пациентам с приступами обморока. C помощью специального поворотного стола врач переводит больного из горизонтального в полувертикальное положение. При этом измеряется артериальное давление, ритм сердца и проводится ЭКГ.
Анализ крови на гормоны щитовидной железы
Проводят при обследовании пациента с впервые выявленной фибрилляцией предсердий. Если обнаружены гормональные нарушения, то может потребоваться УЗИ щитовидной железы, так как причиной аритмии может оказаться эндокринное заболевание.
Симптомы сердечной недостаточности
Когда сердце работает неэффективно, люди замечают, что они затрачивают большее количество энергии, чем раньше при выполнении одинаковой работы, они быстрее устают, отмечают учащенное дыхание (одышку). Это связано с тем, что ткани не получают кислород в достаточном количестве. Могут возникать аритмии, головокружение, потемнение в глазах, обмороки, набухание шейных вен, бледность кожи, появление припухлости в области лодыжек — что называется отеком и связано с накоплением избыточной жидкости в тканях. Кожа становится «рыхлой» и, если вы надавите на нее пальцем, появившаяся «вмятина» или ямка остается на достаточно продолжительное время. При прогрессировании сердечной недостаточности уровень отмечаемого отека становится выше, пастозность тканей можно заметить даже в области живота и нижней части спины.
 Эти симптомы, как правило, развиваются постепенно и обычно остаются незамеченными в течение длительного времени. Симптомы сердечной недостаточности нарастают, медленно ухудшается общее состояние и все больше оказывает влияние на способность человека выполнять обычную работу. Часто бывают периоды, когда состояние человека остается достаточно стабильным, и временами чередуется с эпизодами острого ухудшения симптомов. На поздних стадиях жалобы возникают не только при нагрузке, но и в покое, трудоспособность утрачивается полностью. Из-за недостаточного кровоснабжения страдают в той или иной степени все органы и системы организма. Нарушения сердечного ритма является плохим признаком сердечной недостаточности — около половины людей с сердечной недостаточностью умирают внезапно в результате развития фатальных аритмий.
Эти симптомы, как правило, развиваются постепенно и обычно остаются незамеченными в течение длительного времени. Симптомы сердечной недостаточности нарастают, медленно ухудшается общее состояние и все больше оказывает влияние на способность человека выполнять обычную работу. Часто бывают периоды, когда состояние человека остается достаточно стабильным, и временами чередуется с эпизодами острого ухудшения симптомов. На поздних стадиях жалобы возникают не только при нагрузке, но и в покое, трудоспособность утрачивается полностью. Из-за недостаточного кровоснабжения страдают в той или иной степени все органы и системы организма. Нарушения сердечного ритма является плохим признаком сердечной недостаточности — около половины людей с сердечной недостаточностью умирают внезапно в результате развития фатальных аритмий.
Основные жалобы больных при развитии сердечной недостаточности:
- Отеки мягких тканей стоп и голеней — начальные симптомы правожелудочковой сердечной недостаточности, равномерно поражают обе ноги, возникают ближе к вечеру и проходят к утру. С развитием недостаточности отеки становятся плотными и полностью уже не проходят, обычная обувь становится тесной, пациенты комфортно чувствуют себя только в домашних тапочках.
- Асцит – скопление жидкости в брюшной полости.
- Увеличение печени в размерах — отмечается дискомфорт (неприятные ощущения, тяжесть) и боли в правом подреберье.
- Быстрая утомляемость.
- Одышка является основным, часто первым симптомом хронической левожелудочковой недостаточности. По мере прогрессирования сердечной недостаточности, одышка может отмечаться при обычном разговоре, а иногда – и в состоянии полного покоя.
- Приступообразный кашель после выполнения интенсивной нагрузки.
- Учащенное сердцебиение (синусовая тахикардия) — ощущение «трепыхания» в грудной клетке, которое возникает при какой-либо двигательной активности.
Лечение аритмии
Если беспокоит нарушение ритма сердца, врач-терапевт или кардиолог назначит лечение аритмии. Терапия заболевания включает в себя профилактику повышенного тромбообразования – с этой целью назначаются препараты, которые помогут снизить риск инсульта или инфаркта в момент приступа аритмии (применяется не ко всем пациентам). Лечение аритмии также состоит в назначении препаратов, которые укрепляют мышцу сердца, улучшают кровообращение в миокарде, нормализуют (в случае необходимости) электролитный состав крови. Есть специальные противоаритмические препараты, которые делают приступы аритмий менее частыми и продолжительными. Также необходимо лечить заболевание, приведшее к аритмии. Препараты для лечения аритмии могут назначаться как только на период ее возникновения до успешной ликвидации, так и использоваться для профилактики повторных срывов ритма.
Если появилась или много лет есть аритмия, лечение следует проводить только под контролем квалифицированного врача-терапевта или кардиолога. Обращайтесь в Семейную клинику «Амеда» – наши лучшие врачи установят причину заболевания, назначат лечение аритмии, необходимое именно вам, с учетом всех особенностей вашего организма!

