Экссудативный или серозный отит: симптомы и лечение
Содержание:
- Лечение хронического отита у взрослых.
- Наружный отит
- Дополнительные методы лечения: за и против
- Причины наружного отита
- Улучшение слуха за счет тимпанопластики, восстановления барабанной перепонки
- Симптомы
- Как лечить у взрослого
- Профилактика у взрослых
- Лечение
- Почему слуховая труба плохо работает у детей?
- 1.Что такое отит среднего уха?
- Виды среднего отита
- Основные схемы лечения патологии уха*
- Когда необходимо обращаться к врачу
- Как диагностируется средний отит?
- Отит среднего уха у детей
- Симптомы и диагностика
Лечение хронического отита у взрослых.
Хроническое воспаление слухового прохода диагностируется в случае, если заболевание не прекращается больше месяца. Хроническое развитие воспаления подразделяют на три типа:
- Гнойный хронический отит (подразделяется на мезотимпанит и эпитимпанит). При мезотимпаните хроническое воспаление затрагивает только барабанную полость, при эпитимпаните — вовлекается и кость.
- Хронический экссудативный отит — эта хроническая форма заболевания характеризуется сосредоточением выделяемого экссудата в барабанной полости долгое время, так как барабанная перепонка не перфорирована.
- Хронический адгезивный отит — такая хроническая форма характеризуется спаиванием вместе слуховых косточек и барабанной перепонки — это сильно снижает слух.
Терапия хронического гнойного отита включает в себя комплекс лечебных мероприятий с медикаментозными средствами.
Если у больного произошёл разрыв барабанной перепонки, нужно избегать контакта уха с водой, закрывая его ватной турундой.
Хроническое заболевание в стадии обострения лечится консервативными способами, которые включают промывания уха у оториноларинголога, применение антибактериальных капель (попытки назначить лекарства себе самостоятельно или скорректировать терапию, назначенную врачом, недопустимы! Цена неверных манипуляций в этом случае — ваш слух!).
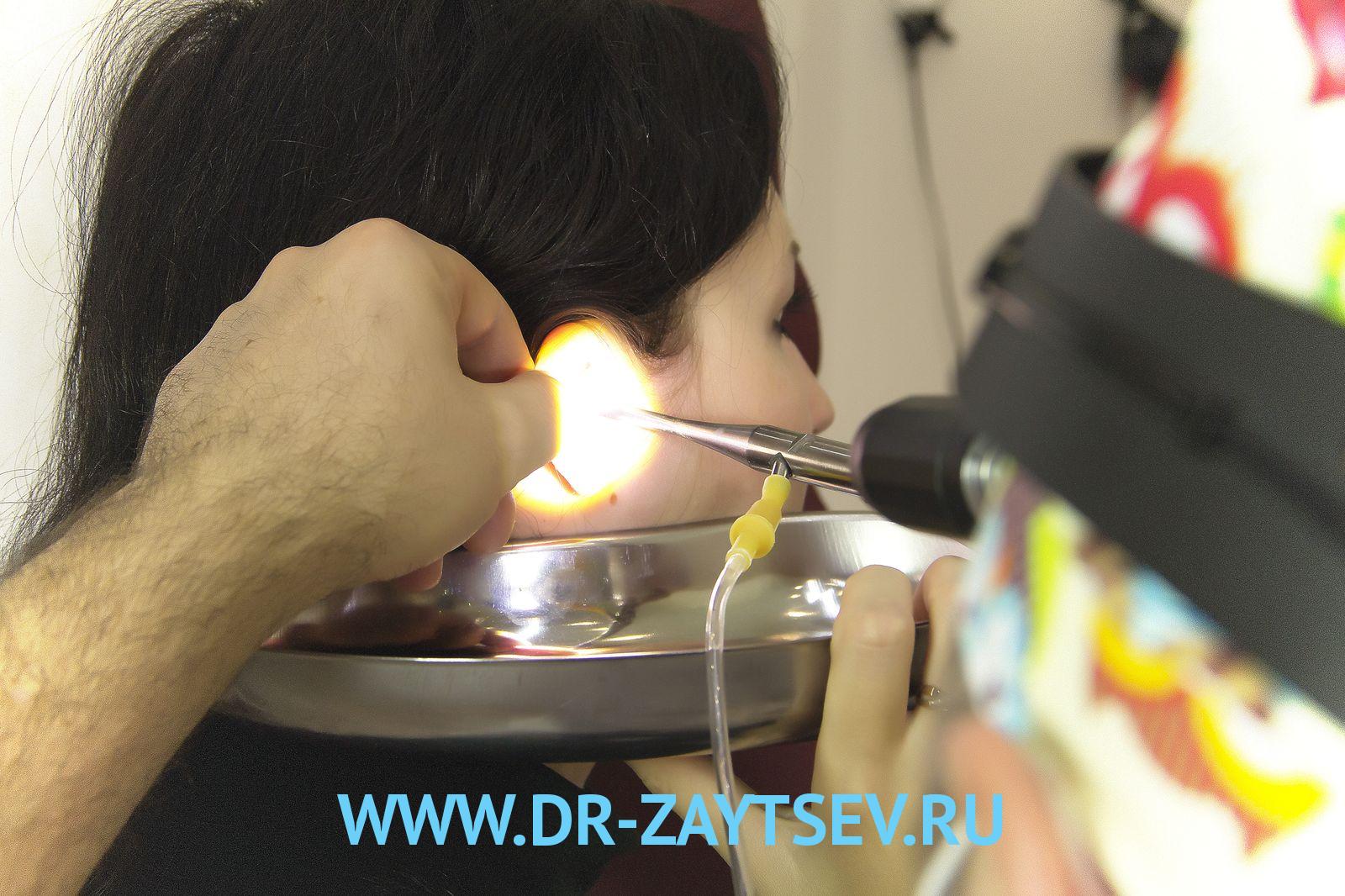
Если вылечить хронический отит медикаментозными средствами не представляется возможным, взрослым пациентам будет предложена операция, суть которой — вернуть целостность барабанной перепонки и предотвратить дальнейшее воспаление и заражение, тем самым купировав хронические воспалительные процессы у взрослых.
Экссудативный отит в хронической форме лечится с помощью шунтирования: в барабанную полость через разрез в барабанной перепонке вводится тефлоновая трубочка, полая внутри, посредством которой оттуда извлекают жидкость и помещают лекарственный раствор.
Вылечить хроническое воспаление у взрослого при адгезивном воспалении возможно также с помощью операции.
Очень важно, приступая к заболеванию, устранить очаги хронического воспаления в полости носа и носоглотке.
Наружный отит
Для начала следует сперва обозначить части наружного уха: раковина, слуховой проход и барабанная перепонка в конце него. Воспаление иногда развивается после повреждения уха, в том числе и вредного химического воздействия. Часто этим заболеванием болеют пожилые люди. Воспаление может поражать даже барабанную перепонку.
Типичные симптомы наружного отита у взрослых — резкая боль пульсирующего характера, отдающая также в разные части лица; диагностируется краснота слухового прохода и гнойные абсцессы.
Для лечения отита наружного уха назначаются физиопроцедуры, а также промывание антибактериальными растворами и вскрытие абсцессов.
Дополнительные методы лечения: за и против
Очищение пазух носа помогает уменьшить скопление слизи и гноя, улучшает их отток. Применяют различные виды препаратов – разжижающих слизь, увлажняющих, противовоспалительных и рефлекторных. Они помогают сделать слизь более жидкой, уменьшить отек слизистой и расширить устье гайморовой пазухи, чтобы секрет быстрее выводился.
Прогревания в острой стадии болезни не применяют потому, что они могут усилить отек, образование гноя и воспаление. Физиотерапевтические и тепловые методики допустимы в стадии выздоровления или при лечении хронического процесса вне обострения. В домашних условиях, без согласования с врачом их лучше не использовать.
Причины наружного отита
Существует несколько различных причин возникновения наружного отита, а также ряд факторов, увеличивающих предрасположенность к этому заболеванию. Они описаны ниже.
Бактериальная инфекция является распространенной причиной острого наружного отита. Обычно бактериями, вызывающими инфекцию, являются либо синегнойная палочка (Pseudomonas aeruginosa), либо золотистый стафилококк (Staphylococcus aureus). В случае с хроническим наружным отитом причиной может быть постоянная легкая инфекция, которая сложно поддается диагностике.
Себорейный дерматит — это распространенное кожное заболевание, при котором раздраженными и воспаленными становятся участки вашей кожи, на которых развиты сальные железы (секретирующие жировое вещество), например — на носе, на лбу и на голове. Это может способствовать развитию наружного отита.
Инфекция среднего уха, например, средний отит, может сопровождаться длительными выделениями из уха. В некоторых случаях эти выделения могут вызвать наружный отит.
Грибком, вызывающим наружный отит, могут быть аспергиллы (Aspergillus) и кандида белая (Candida albicans), которые также вызывают стоматит. Если вы долго использовали антибактериальные ушные капли или ушные кортикостероиды (препарат для уменьшения опухоли ушей) для лечения другой инфекции, у вас может развиться вторичная грибковая инфекция, которая может привести к наружному отиту.
Аллергическая реакция и реакция раздражения. Наружный отит иногда может быть вызван аллергической реакцией или раздражением в ответ на что-либо, вступающее в контакт с вашими ушами, например, на пипетку для закапывания ушных капель, беруши или шампунь. Если вы носите слуховой аппарат, из-за него у вас могут потеть уши, что иногда может вызвать наружный отит.
Улучшение слуха за счет тимпанопластики, восстановления барабанной перепонки
Улучшение слуха за счет восстановления барабанной перепонки с помощью тимпанопластики наиболее успешно, если при аудиометрии Вы ощущаете звук, начиная с уровня в 20 децибел.
Для этого проводится обследование — аудиометрия. Однако исследования и практический опыт позволяют улучшать слух при любых повреждениях барабанной перепонки, не превышающих 5 мм.
В процессе тимпанопластики ЛОР-хирург проводит санацию слухового канала, восстанавливает анатомическое расположение звукопроводящего канала, слуховых косточек, устраняет повреждения барабанной перепонки.
При невозможности восстановления естественных элементов органов слуха применяются трансплантаты.
Показания тимпанопластики
Тимпанопластика назначается при отсутствии обострений в течение месяца.
К показаниям операции тимпанопластики относятся:
- травматическое повреждение барабанной перепонки
- повреждение барабанной перепонки вследствие отита
- повреждения барабанной перепонки в виде разрывов, расплавлений
- хроническое гнойное воспаление среднего уха
- склероз, фиброз, полипы среднего уха
- смещение слуховых косточек
- хронический гнойный средний отит
- эпитимпанит, мезотимпанит, холестеатома
Противопоказания тимпанопластики
Тимпанопластика противопоказана при:
- обострении заболеваний
- заложенности ушей, насморке
- инфекционных хронических заболеваниях
- сепсисе, лабиринтите
- полной глухоте
- внутричерепных заболеваниях
- нейросенсорной тугоухости
Тимпанопластика назначается доктором после обследования и аудиометрии.
Тимпанопластика как происходит операция
Тимпанопластика делается амбулаторно под местной анестезией опытным ЛОР-хирургом, хотя в сложных случаях возможно применение общего наркоза. Операция тимпанопластики, в зависимости от степени патологии слуха, длится от 30 минут до пары часов. В операции используется специальный микроскоп.
В ходе операции по улучшению слуха производят санацию полости среднего уха, восстановление положения слуховых косточек и мирингопластику — восстановление целостности барабанной перепонки.
Операция тимпанопластики является малотравматическим хирургическим методом улучшения слуха.
Подготовка к тимпанопластике
До проведения операции тимпанопластики доктор назначает процедуры и лечение с целью снижения воспаления в среднем ухе, проводится дополнительное обследование, включающее анализы, определяется техника проведения операции.
Виды операций
В зависимости от степени поврежедения слухового канала операции, условно, делятся по направлениям:
- восстановление анатомии косточек среднего уха и мембраны
- восстановление барабанной перепонки (мирингопластика)
- санация костной ткани сзади уха (мастоидэктомия)
После операции тимпанопластики
Послеоперационный период длится 7-20 дней амбулаторно, на 2-3 сутки возможен выход на работу. Через 7 дней после операции доктор производит контрольный осмотр.
В послеоперационный период, во избежание осложнений операции, следует соблюдать следующие меры предосторожности:
- избегать деятельности, вызывающей перепад давления, интенсивную физическую нагрузку, простуду, инфекции вызывающие чихание
- исключить, на время восстановления, занятия дайвингом, плавание, перелеты
- не допускать попадание в ухо жидкости
В случае несоблюдения этих мер предосторожности, даже при успешно сделанной тимпанопластике, возможны осложнения:
Возможные осложнения тимпанопластики
Крайне важно выполнять рекомендации ЛОР-доктора, особенно это касается послеоперационного периода, так как нарушение рекомендаций может привести к воспалительно-гнойным процессам, смещению слуховых косточек, рецидивам
Стоимость операции тимпанопластики
Мы стараемся держать средние цены на тимпанопластику, окончательная стоимость тимпанопластики зависит от степени патологии слухового канала, барабанной перепонки и определяется после обследования доктором нашей клиники в Краснодаре. Записаться на прием Вы можете прямо с сайта.
Симптомы
Симптоматика у данного заболевания может быть самой разной. Во многих случаях не только обычным людям, но и специалистам, бывает крайне сложно поставить правильный диагноз. Симптомы хронического отита меняются от стадии развития недуга, степени и наличия обострения, локализации.
Проявление болезни можно разделить на стадии:
- На данной стадии случаются закладывания ушей, шумы, звоны, посторонние звуки. При этом присутствует боль в височной области. При грамотном, адекватном лечении хронического отита на первой стадии требуется меньше всего времени, вероятность излечения – максимальная.
- Появляется ощущение постоянной заложенности уха, тяжести в ушной раковине, болевые ощущения усиливаются до невыносимого уровня.
- Боль начинает переходить на зубы, скулы, повышается температура – в среднем ухе формируются гнойные образования.
- На данной стадии боль, как это ни парадоксально, уменьшается, но усиливается гноеотделение. Жидкость активно выливается из ушной раковины.
- Симптомы хронического отита снижаются (точнее, их интенсивность), создается обманчивое ощущение выздоровления. Однако результатом становится изначально постепенное, а затем лавинообразное угасание слуха.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Беспункционное лечение – это промывание носа при гайморите по Проэтцу или более знакомое название метода – «кукушка». При процедуре происходит перемещение жидкости, процедура не требует обезболивания, она почти безболезненная. Нередко «кукушку» сочетают с лазерной терапией, чтобы одновременно удалить гной из полости и подавлять воспаление. Используется при легкой тяжести состояния, если нет нарушений в области соустий. В ходе процедуры пациент лежит на спине, в носовых ходах располагаются катетеры: в один заливают раствор, второй откачивает содержимое носоглотки. Для лечения необходимо провести серию процедур – до 5-7 сеансов.
Другой вариант терапии – использование синус-катетера ЯМИК для устранения скоплений гноя за счет изменения давления с отрицательного на положительное. Процедуру проводят под местным обезболиванием, она длится до 20 минут. Курс лечения включает 8-10 процедур, на фоне терапии усиливается отток гноя, зачастую его сочетают с приемом антибиотиков – местно или системно.
Дополнительно применяют физиотерапию (УВЧ, лазер, УФО), лекарственные препараты (капли, таблетки или спреи), фитотерапию. Все они имеют свои противопоказания, которые нужно исключить перед началом терапии.
Профилактика у взрослых
Для предотвращения острого гайморита или развития хронического есть простые меры профилактики. Прежде всего, нужно полностью долечивать любые простуды, сопровождающиеся насморком и заложенностью носа. При затяжном насморке обязательно нужно обращаться к врачу. Также полезны следующие рекомендации:
- Регулярное посещение стоматолога, своевременное лечение кариозных поражений, болезни десен.
- Отказ от пребывания в пыльных, загазованных помещениях с сухим воздухом, наличием дыма.
- При наличии аллергии – обязательное посещение аллерголога и лора для подбора адекватных препаратов для профилактики гайморита у взрослых на фоне поллиноза или круглогодичного ринита.
- Употребление большого количества свежих плодов (сезонные овощи, различные фрукты, ягоды) для стимуляции, поддержки иммунитета.
- Разобщение с людьми, имеющими признаки различных инфекций, использование в общественных местах одноразовой защитной маски с ее регулярной сменой.
- Использование капель от насморка строго по инструкции, без злоупотреблений. Хотя капли в нос применяются для профилактики гайморита, чтобы не создавать застоя слизи, их длительный прием только ухудшает отечность.
- Употребление как можно большего количества обычной питьевой воды для увлажнения слизистых.
- Промывание полости носа растворами с содержанием морской или обычной соли или использование специальных солевых спреев.
Людям, имеющим склонность к гаймориту или риск перехода в хроническое течение, могут быть рекомендованы таблетки или капли для профилактики гайморита (на растительной основе или с синтетическими компонентами). Им нужно избегать бассейнов с хлором, увлажнять воздух в помещениях, реже бывать на холодном воздухе.
После перенесенного гайморита профилактика строится на тех же принципах. Но при развитии насморка нужно сразу активно его лечить. Промывание носа солевыми спреями, отварами лекарственных трав, прием витаминов и минеральных добавок не позволит инфекции распространяться.
Кроме того, важно немедленное обращение к врачу при наличии первых же признаков обострения воспаления или острого гайморита. Профилактика болезни всегда гораздо лучше, чем ее длительное лечение
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Лечение принципиально включает два направления: купирование приступа мигрени и профилактическое лечение, т.е. направленное на уменьшение частоты приступов. Последнее в свою очередь включает немедикаментозные методы и медикаментозные.
Немедикаментозные методы подразумевают избегание триггерных факторов, в том числе оптимизацию режима труда и отдыха, гигиену сна, прогулки на свежем воздухе и дозированные физические нагрузки.
Для медикаментозной профилактики используются препараты самых разных классов, поэтому доктор подбирает препарат с учетом индивидуальных особенностей пациента.
Профилактическая терапия подразумевает под собой ежедневный прием препарата на протяжении 6-12 мес.
Самой современной группой препаратов для профилактики мигрени являются моноклональные антитела, которые действуют на так называемый белок СGRP (кальцитонин-ген связанный пептид) или его рецептор. Этот белок – один из медиаторов боли, который выделяется в системе тройничного нерва и отвечает за головную боль при приступе мигрени.
Описанные препараты блокируют путь возникновения боли, в котором участвует белок CGRP. Препарат вводится в виде подкожной инъекции 1 раз в месяц.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
В нашем медицинском центре работают доктора, прошедшие специализированную подготовку по диагностике и лечению головной боли. Они установят диагноз, подберут необходимый курс лечения и определят стратегию профилактики головной боли.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Дополнительные методы лечения – физиотерапия и иглорефлексотерапия. Также необходима работа с психологом, направленная на преодоление хронических стрессов и депрессивных состояний.
Пациенту рекомендуется как до первого визита, так и во время лечения вести так называемый «дневник головной боли», который легко найти в сети интернет в свободном доступе. С его помощью можно отследить количество приступов в месяц, индивидуальные провоцирующие факторы, точные характеристики каждого приступа головной боли и в последующем отследить эффективность проводимого лечения.
Без квалифицированного лечения мигрени могут развиться осложнения – неврозы, психосоматические заболевания, депрессии. Может также присоединиться фоновая головная боль, плохо поддающаяся лечению.
Почему слуховая труба плохо работает у детей?
Наиболее быстрое развитие слуховой трубы происходит первые 2 года жизни:
- у грудничков слуховая труба имеет горизонтальное положение и очень короткие размеры (17.5 мм);
- к 2 годам слуховая труба имеет длину с 17.5 до 37.5 мм, а также угол наклона с 10 на 45 градусов;
- конфигурация слуховой трубы у детей 7 лет уже не отличается от взрослой.
Горизонтальное положение слуховой трубы делает среднее ухо более уязвимым для попадания инфекции.
Не стоит забывать про врожденные патологии, такие как Синдром Дауна или незаращенная небная расщелина (волчья пасть); они приводят к изменениям строения слуховой трубы, подвергая ухо частым отитам.
1.Что такое отит среднего уха?
Ушная инфекция, или воспаление среднего уха – самая распространенная причина боли в ухе. Хотя чаще всего от отита страдают дети, у взрослых отит тоже бывает.
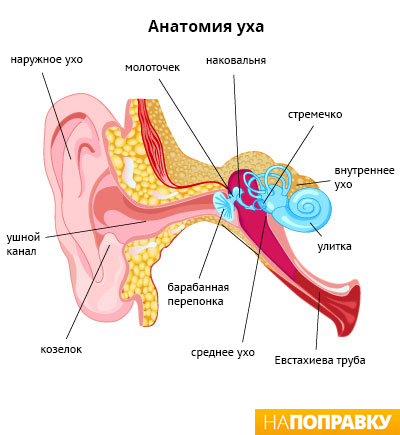
Среднее ухо – это пространство позади барабанной перепонки, в котором находятся слуховые косточки, обеспечивающие прохождение звуков через ухо. Инфекции среднего уха (отит) очень часто развивается на фоне простуды, гриппа и других инфекций дыхательных путей. Причина этого в том, что среднее ухо соединяется с верхними дыхательными путями с помощью крошечного канала – евстахиевой трубы. Микробы, которые развиваются в носу, пазухах носа, могут подняться вверх по евстахиевой трубе, попасть в среднее ухо и начать там расти.
Лечить отит очень важно, потому что невылеченная ушная инфекция может привести к серьезным осложнениям, в том числе – мастоидиту (редкое заболевание, при котором воспаляется кость, прилегающая к уху), потере слуха, перфорации барабанной перепонки, менингиту, параличу лицевого нерва
Виды среднего отита
В зависимости от выраженности, этиологических причин и других факторов клиническая картина воспаления во всех этих случаях будет различной. В связи с этим можно выделить несколько типов среднего отита.
Экссудативный
Представляет собой стойкое поражение слизистой оболочки барабанной полости и протекает с образованием в ней серозного выпота. Основной причиной воспаления служит развившийся ранее евстахеит, который привел к дисфункции слуховой трубы. К факторам, провоцирующим развитие болезни, относят перенесенную вирусную инфекцию, длительную терапию антибиотиками и пр.
Клиническая картина описывается с учетом стадии развития болезни:
- катаральная — воспаление слизистой оболочки, проникновение воздуха в среднее ухо и как следствие – снижение слуха;
- секреторная — ощущение полноты и шума в ухе, тугоухость становится более выраженной;
- мукозная — барабанная полость заполнена густым и вязким экссудатом, который может вытекать через перфорацию, барабанная перепонка утолщена, прогрессирующая глухота;
- фиброзная — в процесс поражения вовлекаются слуховые косточки, патология переходит в адгезивную форму развития.
Лечение
Лечение в основном комплексное. Восстановить функцию слуховой трубы удается в рамках процедур по санации заболеваний носовой полости. Хорошего эффекта удается добиться путем продувания ушей через катетер. При условии аллергической природы болезни назначаются дополнительно антигистаминные препараты.
Острый гнойный
Диагностируется при развитии воспалительного процесса во всех отделах уха, относится к распространенным заболеваниям в отоларингологии. Наиболее часто встречается у детей младшего возраста (до трех лет), имеет склонность к рецидивам. Инфекция проникает через слуховую трубу, провоцируя воспаление.
Симптомы и их выраженность определяются стадией болезни:
- доперфоративная — скопление экссудата провоцирует сильную боль, не исключены заложенность, шум в ухе, наблюдаются первые признаки интоксикации организма: повышение температуры тела;
- перфортивная — прободение барабанной перепонки, изъязвление гноя (иногда с примесями крови), боль в ухе становится менее выраженной, температура спадает;
- репаративная — гноетечение прекращается, слух восстанавливается на фоне закрытия перфорации.
Лечение
Лечение острого гнойного отита определяется стадией развития болезни. Назначаются сосудосуживающие капли с целью улучшения дренажной функции слуховой трубы, применяются анальгетики и антибиотики. Прогноз в большинстве случаев благоприятный. Тем не менее не исключен переход острой формы в хроническую.
Хронический гнойный
Гнойное воспаление, сопровождающееся перфорацией барабанной перепонки. Характерными признаками являются гноетечение и тугоухость. Этот тип среднего отита представляет большую опасность для слуха, вплоть до полной его потери.
Исходя из локализации воспаления выделяют 2 основные формы болезни:
- мезотимпанит — отличается благоприятным течением, затрагивает средний и нижний отделы барабанной полости, которая заполнена гнойным секретом, при сохранении целостности слуховых косточек; пациенты жалуются на снижение слуха (по кондуктивному типу), гноетечение (может прекратиться самостоятельно);
- эпитимпанит — в процесс поражения вовлекаются надбарабанное пространство и сосцевидный отросток, течение заболевания агрессивное, характеризующееся гнойными выделениями и образованием холестеатомы, которая приводит к серьезным осложнениям (в том числе внутричерепным).
Лечение
Консервативное лечение предполагает туалет барабанной полости (промывание растворами антисептиков, при подозрении холестеатомы — спиртосодержащими растворами), применение антибиотиков. При отсутствии эффекта и обнаружении кариеса в полости среднего уха проводится оперативное вмешательство.
Основные схемы лечения патологии уха*
| Патология | Основные методы лечения |
|---|---|
| Серная пробка | Удаление промыванием или инструментально. |
| Наружный отит | Туалет наружного слухового прохода, обработка лекарственными препаратами, ушные капли, сосудосуживающие назальные спреи, системная антибактериальная или противогрибковая терапия, ФТЛ**. |
| Тубоотит | Сосудосуживающие назальные спреи, продувание евстахиевых труб по Политцеру, пневмомассаж барабанной перепонки, ФТЛ**, при необходимости катетеризация слуховых труб. |
| Средний отит | Сосудосуживающие назальные спреи, системная антибактериальная терапия, ушные капли, продувание ушей по Политцеру, пневмомассаж барабанной перепонки, ФТЛ**, при необходимости катетеризация слуховых труб, промывание назальной полости методом перемещения.При необходимости хирургическое лечение — шунтирование барабанной перепонки или парацентез.Дополняется лечением заболеваний лор-органов. |
| Гнойный средний отит | Сосудосуживающие назальные спреи, системная антибактериальная терапия, ушные капли, продувание по Политцеру, при необходимости транстимпанальное нагнетание лекарственных препаратов, катетеризация слуховых труб, промывание носа методом перемещения.При необходимости хирургическое лечение — шунтирование барабанной перепонки или парацентез и др. операции, ФТЛ**. Дополняется лечением патологии полости носа, носоглотки и околоносовых пазух, если есть показания. |
| Экссудативный отит | Сосудосуживающие спреи в нос, муколитики, продувание по Политцеру, катетеризация слуховых труб. При необходимости хирургическое лечение — шунтирование барабанной перепонки или парацентез, ФТЛ**. Дополняется лечением патологии полости носа, носоглотки и околоносовых пазух. |
| Нейросенсорная тугоухость | Катетеризация слуховых труб, системная сосудистая и витаминотерапия. |
*Данные схемы лечения не являются рекомендацией для самостоятельного лечения и служат для ознакомления пациентов с основными методами лечения. Окончательное решение о методах лечения и обследования принимает врач после осмотра!
** ФТЛ – физиотерапевтическое лечение.
Когда необходимо обращаться к врачу
При периодической боли, даже если она умеренная, нужно записаться на консультацию к неврологу. В клинике «СмартМед» доктор принимает по предварительной записи, в любое удобное время.
При боли в плече нельзя заниматься самолечением. Оно может закончиться развитием тяжелых осложнений. Шейно-плечевая область содержит множество жизненно важных структур, включая нервные окончания и кровеносные сосуды. Недолеченные или неправильно леченные травмы, воспалительные или дегенеративные заболевания позвоночника могут привести к таким последствиям:
- обездвиживание плеча, когда пациент практически не может двигать левой или правой рукой;
- усиление болевого синдрома, который не купируется даже обезболивающими препаратами;
- слабость плечевых мышц;
- снижение качества жизни из-за нарушения функционирования плечевого сустава;
- онемение пальцев рук, снижение чувствительности;
- нарушение мозгового кровообращения, гипоксия вследствие защемления сосудов, нервных окончаний.
Залог избавления от боли в спине и плечевом суставе – ранняя диагностика и своевременное лечение. Чем раньше устранить причину болевого синдрома, тем ниже риск его повторного появления в будущем. Записаться на прием к неврологу можно по телефону @.
Статьи и новости
Как диагностируется средний отит?
Традиционно для обследования пациентов с подозрением на средний отит используют отоскопию. При этом врач с помощью ушной воронки осматривает наружный слуховой проход и наружную стенку барабанной перепонки. Также показана непрямая риноскопия с помощью специального зеркальца для определения состояния устья слуховой трубы. При наличии выделений берется мазок для определения микрофлоры. Назначается также общеклинический анализ крови.
Отоскопическими признаками отита среднего уха являются напряженность, выбухание и изменение цвета барабанной перепонки, наличие в ней перфорации, обнаружение патологических выделений в наружном слуховом проходе. А при хроническом адгезивном (слипчивом) воспалении в барабанной полости перепонка может быть втянута.
Отоскопия – очень доступный, несложный, но все же недостаточно информативный метод исследования. В настоящее время в некоторых клиниках для диагностики болезней среднего уха используется видеоэндоскопия. С ее помощью врач может детально осмотреть носоглотку и барабанную перепонку, а на перфоративной стадии среднего отита – и барабанную полость.
Отит среднего уха у детей
Отит среднего уха – распространённое детское заболевание. Дети болеют средним отитом чаще, чем взрослые, это вызвано целым рядом причин:
- евстахиева труба у детей короче и шире, чем у взрослых, и расположена более горизонтально. Всё это облегчает попадание слизи из носоглотки в среднее ухо;
- дети чаще болеют простудными заболеваниями;
- дети часто плачут и при этом шмыгают носом, в результате чего носовой секрет может попасть в слуховую трубу;
- у детей нередко встречаются аденоиды – патологически разросшаяся глоточная миндалина, блокирующая евстахиеву трубу. Затруднённая вентиляция барабанной полости способствует развитию инфекции.
Груднички ещё более уязвимы. У новорождённых в среднем ухе присутствует особая (миксоидная) соединительная ткань, рыхлая, студенистая, с малым количеством кровеносных сосудов, являющаяся весьма благоприятной средой для развития вредоносных бактерий. Груднички основное время проводят лёжа, что мешает оттоку слизи. При срыгивании молоко может попасть в слуховую трубу и барабанную полость.
Отит среднего уха у маленьких детей проявляется внезапно. Поднимается температура до 39-40° C. Малыш начинает плакать от боли; он не может спать, отказывается сосать. Постоянно трогает больное ушко – но это только с четырёхмесячного возраста, а до того установить, что именно болит у ребёнка можно лишь по косвенным признакам. Усложняют картину и возможные при отите желудочно-кишечные проявления – понос и рвота.
Поэтому очень важно показать ребёнка врачу. Если у Вашего ребёнка высокая температура, вызывайте врача на дом
При жалобе ребёнка на боль в ухе необходимо показать его ЛОР-врачу.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента
Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.

