Радикулит: как лечить
Содержание:
- Методы терапии при корешковом синдроме
- Профилактика радикулита
- Язва желудка и армия
- Стадии радикулита
- Локализация дорзальной грыжи
- Что такое радикулопатия пояснично-крестцового отдела позвоночника
- Характерные симптомы
- Классификация
- Общая информация
- Классификация
- Лечение без операции
- Диагностика
- Наши врачи
- Лечение
- Хирургическое вмешательство
- Профилактические меры:
- Причины возникновения радикулита и группы риска
- Как лечить радикулит?
- Виды болей в пояснице
- Профилактика
Методы терапии при корешковом синдроме
После окончательной постановки диагноза при дискогенной и других видах радикулопатии пояснично-крестцового отдела позвоночника могут быть назначены следующие методы терапии:
Медикаментозная терапия
При радикулопатии пояснично-крестцового отдела позвоночника назначается несколько видов лекарственных препаратов:
- Анальгетики: необходимы для снятия болей при обострениях заболевания.
- Противовоспалительные средства: основной задачей препаратов является снятие воспаления и отека в пораженной области.
- Миорелаксанты: снимают мышечные спазмы и напряжение, которое мешает благополучному выздоровлению.
- Хондропротекторы: укрепляют хрящевую ткань и предотвращают ее дальнейшее разрушение.
- Витаминные препараты: при радикулопатии пояснично-крестцового отдела позвоночника назначают витамины группы В. Прием лекарственных препаратов следует осуществлять в точном соответствии с рекомендациями лечащего врача.
Физиотерапия
Физиотерапевтические процедуры при лечении радикулопатии показаны как эффективный метод восстановления кровообращения. Это способствует восстановлению функций всех структур организма. При радикулопатии пояснично-крестцового отдела позвоночника назначаются следующие физиотерапевтические процедуры:
- магнитотерапия;
- электрофорез;
- лазеролечение;
- УВЧ;
- ударно-волновая терапия.
Физиотерапевтические методы лечения безопасны на любой стадии заболевания.
Лечебная гимнастика
Лечебная гимнастика при радикулопатии пояснично-крестцового отдела позвоночника показана вне периодов обострения заболевания. Основная задача гимнастики – восстановить подвижность позвоночного столба. ЛФК приносит желаемый эффект только при условии регулярных тренировок. При радикулопатии пояснично-крестцового отдела позвоночника комплекс упражнений необходимо подбирать для каждого пациента специально, и делает это квалифицированный врач ЛФК.
Массаж
Массаж при радикулопатии пояснично-крестцового отдела позвоночника назначается для улучшения кровоснабжения тканей, обмена веществ и восстановления эластичности мышц. Поэтому в сочетании с ЛФК он является эффективным методом лечения. Однако массаж может быть противопоказан при ряде хронических заболеваний и при острых воспалительных процессах.
Оперативное вмешательство
Решение об оперативном вмешательстве при радикулопатии пояснично-крестцового отдела позвоночника принимается в том случае, если другие методы не дали результата. Как и остальные способы лечения, хирургическая операция направлена на устранение причин заболевания: межпозвонковых грыж, костных наростов и т.д. Современные хирургические операции, которые показаны при радикулопатии пояснично-крестцового отдела позвоночника, осуществляются с применением инновационных технологий и под рентгенологическим контролем. Поэтому безопасность оперативного вмешательства при данном заболевании не ниже, чем при других – после операции пациент чувствует себя значительно лучше.
Профилактика радикулита
Главную роль в профилактике шейного, грудного и пояснично-крестцового радикулита играют лечебная гимнастика и прием хондропротекторов. Помимо этого, врачи рекомендуют:
избегать переохлаждения и сквозняков, всегда одеваться по погоде;
следить за осанкой;
правильно организовать рабочее место и место для сна (желателен жесткий матрас с низкой подушкой);
избегать поднятия тяжестей и других чрезмерных физических нагрузок;
не забывать о разминке на рабочем месте, в особенности, если она связана с длительным пребыванием в одной позе;
придерживаться 4-5-разового питания;
употреблять достаточное количество жидкости (не менее 2-2,5 литров в день);
своевременно лечить инфекционные и простудные заболевания, травмы, уделять внимание хроническим нарушениям метаболизма;
соблюдать технику безопасности при вынужденном поднятии тяжестей (не пытаться поднять груз рывком, склоняясь над ним, а браться за него и затем вставать вместе с ним — так нагрузка перейдет с поясничного отдела на мышцы ног).
Язва желудка и армия

Для того чтобы разобраться в вопросе службы в армии при постановке диагноза язва, гражданину нужно обратится к «Расписанию болезней», обозначенных в Постановлении Правительства России № 565 от 04.07.2013 (в редакции от 21.04.2018).
В 11 пункте «Болезни органов пищеварения» нужно изучить 58 статью, регламентирующую категорию годности при язвенной болезни желудка и двенадцатиперстной кишки.
Согласно этому документу, группа пригодности при язвенной болезни может быть либо «В», либо «Д», что означает, что призывника не могут призвать на военную службу
Однако при прохождении первичной медицинской комиссии в военкомате, молодому человеку могу присвоить одну из трех категорий годности – «В», «Г» или «Д».
Категория годности «Г»
Хотя категория годности «Г» не указана в «Расписании болезней» при язвенной болезни, она может быть присвоена призывнику.
Категория «Г» говорит о том, что молодой человек является временно не годным и получает отсрочку для прохождения лечения, после чего устанавливается итоговая категория военной годности.
Как правило, такое случается, когда гражданин представляет справку о наличии имеющегося заболевания в военкомат впервые. Тоже самое возможно, если момент обострения язвенной болезни пришел на момент прохождения медицинской комиссии в военкомате. В таком случае призывнику дается отсрочка сроком на полгода.
По истечении этого времени молодой человек вновь проходит медицинское освидетельствование, после чего ему присваивается группа годности «В» или «Д».
Также, согласно последним правкам в законе, после установления группы, ее подтверждение более не требуется.
Категория годности «В»

Очень часто при язвенной болезни призывная комиссия устанавливает молодому человеку группу годности «В». Категория «В» означает, что призывник частично годен к прохождению службы; он отправляется в запас и может быть призван только во время боевых действий.
Согласно «Расписанию болезней», основными условиями для присвоения данной группы являются:
- Частые (более 2-х раз в год) рецидивы язвенной болезни.
- Большие размеры язвы от 3 см в течение 5 лет после установления диагноза.
- Каллезные язвы на протяжении 5 лет после хирургического вмешательства.
- Внелуковичная язва на протяжении 5 лет после постановки диагноза.
- Множественные язвы луковицы на протяжении 5 лет после постановки диагноза.
- Длительно не рубцующиеся язвы более 3-х месяцев на протяжении 5 лет после постановки диагноза.
- Болезнь, осложненная кровотечением или перфорацией, с развивающейся постгеморрагической анемией.
Категория годности «Д»
Категория «Д» указывает на то, что молодой человек полностью не пригоден к прохождению военной службы.
Язвенная болезнь при присвоении категории «Д» характеризуется серьезными функциональными проблемами. Согласно «Расписанию болезней» основными характеристиками заболевания при данной группе годности являются:
- Язва, осложненная задержкой контрастного вещества в желудке более чем на 24 часа, при этом наблюдается нарушение питания.
- Болезнь, осложненная значительным кровотечением до 30 %.
- Отсутствие желудка.
- Последствия резекции желудка, а также селективной ваготомии с серьезными нарушениями функции пищеварения.
Категорию «Д» при данных симптомах присваивают всем молодым людям, принадлежащим к I, II и III графам.
Стадии радикулита
По мнению специалистов, существуют острая и хроническая стадии недуга. При затягивании визита к врачу или лечение в домашних условиях может спровоцировать переход патологии в хроническую форму. В результате, чтобы улучшить состояние позвоночника, человеку потребуются более внушительные затраты времени и сил.
Как правило, за помощью в медицинское учреждение пациент обращается при возникновении острых болевых ощущений и нарушении двигательной активности, вплоть до полной скованности. В свою очередь, при хронической стадии радикулита болевой синдром становится тупым, и люди прибегают к лечению в домашних условиях. Это также может спровоцировать опасные последствия в дальнейшем.
Специалисты не рекомендуют экспериментировать и советуют попасть в лечебное учреждение при начальных симптомах патологии.
В медицинском центре «Здоровье Плюс» Вам будет оказана квалифицированная помощь. У нас предусмотрена диагностика на современных УЗИ-аппаратах и высокоточном рентгеновском оборудовании. После прохождения исследования наши опытные врачи поставят Вам диагноз и дадут грамотную рекомендацию относительно дальнейшего выбора лечения.
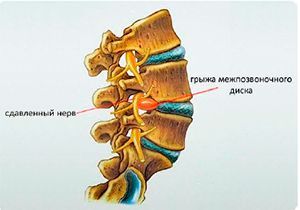
Локализация дорзальной грыжи
Дорзальные грыжи возникают в разных отделах позвоночника.
Дорзальная грыжа шейного отдела
Дорзальная грыжа шейного отдела чаще всего возникает в промежутке С5-С6, С6 -С7. Реже – в промежутке С4-С5. В более проксимальном направлении эта патология практически не встречаются. В шейном отделе выпячивания зачастую носят посттравматический характер. Например, такое бывает при автомобильных авариях у пристегнутых пассажиров.
В шейном отделе маленькие позвонки и узкий позвоночный канал. Небольшие грыжи этого отдела задевают корешки, что сказывается на иннервации рук и плечевого пояса. Средних размеров выпячивания могут сдавливать вещество спинного мозга, вызывая нарушение иннервации тела, внутренних органов и даже ног.
Узнайте больше о симптомах и лечении грыжи шейного отдела, читайте нашу статью.
При дорзальной грыже выпячивание межпозвоночного диска происходит в просвет позвоночного канала
Дорзальная грыжа поясничного и крестцового отдела
Дорзальные грыжи дисков поясничного отдела чаще всего возникают в промежутках L4- L5, реже в промежутке L3- L4 и почти никогда в более проксимальных отделах. Крестец сам по себе позвоночных дисков не имеет – это цельная костная структура. Но между последним поясничным и первым крестцовым позвонками часто возникает пояснично-крестцовая грыжа.
Дорзальные грыжи поясницы и крестца возникают чаще всего при деструктивных процессах в телах позвонков, у людей с ожирением и малоподвижным образом жизни. Травмы этого отдела встречаются редко, позвонки здесь наиболее массивные.
На этом уровне уже нет вещества спинного мозга, остается так называемый «конский хвост» — пучок спинномозговых корешков. Грыжи поясницы и крестца опасны тем, что могут задевать сразу несколько нервных корешков. При этом страдает иннервация нижних конечностей и тазовых органов.
Подробнее про грыжи поясничного отдела читайте в этой статье.
Дорзальная грыжа грудного отдела
Дорзальный грыжи грудного отдела позвоночника встречаются редко. Чаще всего они возникают вследствие травматического повреждения (автомобильной аварии или падения плашмя на спину). При этом грыжа может появиться между любыми двумя позвонками грудного отдела.
Здесь из спинного мозга выходят корешки, которые иннервируют грудную клетку и внутренние органы. Если выпячивание задевает один из них, возникает боль и нарушение иннервации точно по ходу пораженного корешка. От размеров грыжевого содержимого зависит, насколько глубокие структуры будут повреждены. Большие выпячивания могут вызывать сдавление спинного мозга. Это приводит к нарушению иннервации нижних конечностей и промежности.
Более подробно о грыжах грудного отдела здесь.
Дорзальная грыжа грудного отдела может появиться между любыми двумя позвонками этого отдела
Что такое радикулопатия пояснично-крестцового отдела позвоночника
Радикулопатия – один из вариантов развития остеохондроза, причем очень тяжелый и трудноизлечимый. Это воспаление, повреждение или защемление корешков спинномозговых нервов, сопровождаемое острой болью. Радикулопатия пояснично-крестцового отдела позвоночника – достаточно частое следствие дегенеративных изменений межпозвоночных дисков. Данное заболевание тесно связано с другими патологиями позвоночника, поэтому точная диагностика очень важна для успешного лечения. Радикулопатия пояснично-крестцового отдела позвоночника проявляется следующими специфическими симптомами:
- Болевой синдром: может проявляться в пояснице, на задней стороне ноги. Боль при радикулопатии иногда усиливается при чихании и кашле.
- Мышечно-тонический синдром: это напряжение мышц в области поясницы, а также на задней стороне бедра.
- Неврологические нарушения: нервные корешки спинного мозга отвечают за чувствительность конечностей, а пораженный корешок начинает терять свои функции.
Признаки радикулопатии пояснично-крестцового отдела позвоночника достаточно разнообразны и сложны для самостоятельной расшифровки, поэтому при характерных болях или иных нарушениях следует обращаться к врачу-неврологу.
Характерные симптомы
Как было отмечено ранее, главным симптомом радикулита в пояснично-крестцовом отделе позвоночника является сильная боль, которая локализуется в области поясницы, может отдавать в бедра и ягодицы
При сильно выраженном болевом симптоме боль иногда достигает области голеней и даже ступней, важно учитывать, что такие болевые ощущения имеют место не только у больных радикулитом, но и при некоторых других заболеваниях опорно-двигательного аппарата
Интенсивность боли всегда возрастает при физической активности, особенно при наклонах и ходьбе. Частым симптомом радикулита является ощущение холода в ногах, а также чувство онемения кожных покровов на ногах. Яркими симптомами, определить которые больным вряд ли удастся самостоятельно, является наличие в области поясницы устойчивого мышечного напряжения, интенсивность которого может сохраняться даже в период отдыха и сна. Подвижность позвоночника в поясничном отделе, напротив, может уменьшаться, что особенно заметно в утренние часы или после долгого пребывания в неподвижном состоянии.Боль при радикулите может быть такой сильной, что более-менее комфортно пациенты чувствуют себя только в положении лежа. Любые попытки встать на ноги или хотя бы сесть вызывают у них серьезное усиление боли. Однако, даже в положении лежа больным радикулитом может быть комфортно далеко не всегда. Как правило, они подкладывают под поясницу твердый валик или подушку, чтобы уменьшить любые прогибы в поясничной области. Сидеть при проявлении радикулита удобнее всего, подогнув под себя одну ногу, такая поза позволяет существенно уменьшить нагрузку на поясничный отдел и уменьшить проявление боли.В ходе первичного медицинского осмотра врач обязательно проводит пальпацию, при которой проверяет чувствительность характерных для поясничного радикулита болевых точек
Последние находятся на задней поверхности бедра, в центральной части ступней, а также в подколенной области, если пальпация в этих областях является болезненной, то поставить диагноз «радикулит» можно практически безошибочно.Важно отметить, что пояснично-крестцовый радикулит редко возникает как самостоятельное заболевание. Обычно на период его диагностики у пациентов уже наблюдается рад болезней, некоторые из них являются верными спутниками радикулита
К таким болезням стоит отнести ожирение, избыточный вес продолжает оставаться одним из главных факторов риска развития болезней ОДА в раннем возрасте. Часто у больных радикулитом наблюдаются нарушения в работе желудочно-кишечного тракта, а также болезни, вызванные устойчивым снижением иммунитета. В зоне риска оказываются люди, которые часто страдают вирусными заболеваниями, перенесли тяжелую форму гриппа или пневмонии.
Классификация
Грудной радикулит бывает острым и хроническим. Для первой формы характерны интенсивные болевые ощущения и быстрое прогрессирование заболевания. Для второй ― периодические обострения, возникающие вследствие переохлаждения и других факторов. При отсутствии должного лечения острая форма радикулита перерастает в хроническую.
В зависимости от локализации в грудном отделе позвоночника, выделяют следующие виды радикулита:
- шейно-грудной ― характеризуется болевыми ощущениями и онемением лопаток и верхних конечностей, а также болевой симптоматикой в верхней части грудины;
- грудной ― возникает очень редко и сопровождается болевой симптоматикой в межреберье с иррадиацией в грудь.
Общая информация
Седалищный нерв является самым крупным в организме. Он образован ветвями спинномозговых корешков, выходящих из позвоночника на уровне 4-5 поясничного и 1-3 крестцовых позвонков. Нерв проходит через грушевидное отверстие в ягодичных мышцах и спускается по задней поверхности ягодицы и бедра до колена.
Чаще всего защемление происходит на уровне поясничного отдела позвоночника, особенно подверженному образованию грыж из-за высокой нагрузки при ходьбе и сидении. Чуть реже встречается сдавление в области грушевидного отверстия, развивающееся на фоне резкого мышечного спазма.
Классификация
Принято выделять две формы радикулита:
- острую ― характеризуется интенсивной болевой симптоматикой и молниеносным развитием;
- хроническую ― характеризуется обострениями вследствие резких движений или переохлаждения, возникает как следствие отсутствия лечения острой формы заболевания.
В зависимости от локализации поражения выделяют следующие виды поясничного радикулита:

- поясничный ― характеризуется болевой симптоматикой в области поясницы, сопровождается любмаго и скованностью движений;
- пояснично-крестцовый ― сопровождается болевой симптоматикой в области крестца, усиливающейся при ходьбе и наклонах и иррадиирующей в ягодицу, голень и пятку.
В зависимости от этиологии поясничного радикулита, выделяют:
- первичный ― возникает в результате воспалительных процессов спинномозгового корешка;
- вторичный ― возникает в результате компрессии спинномозгового корешка.
Лечение без операции
На начальных этапах болезни, для которой не характеры осложнения, допускается назначение консервативной терапии. Она направлена на улучшение качества жизни больного и устранения яркой симптоматики.
Первая помощь при приступе заболевания
Сталкиваясь с обострением болезни или первым приступом боли необходимо, в первую очередь, остановиться и прекратить текущую деятельность, занять положение лежа на спине на ровной поверхности, с вытянутыми вдоль тела руками. Уже в лежачем положении нужно медленно, без резких движений занять удобную позу, облегчающую боль: приподнять поясницу, немного скрутиться вправо или влево, подтянуть плечи к шее и т.д. После этого потребуется сделать несколько глубоких и медленных вздохов для нормализации дыхания. Допускается прием анальгетиков или НПВС.
Медикаментозная терапия
Препараты для медикаментозной терапии парамедиальной грыжи
Основу лекарственной терапии парамедиальной грыжи составляет 4 группы препаратов:
- Анальгетики – для быстрого купирования болевого синдрома (Кетанов, Кетопрофен);
- Нестероидные противовоспалительные – устраняют очаг воспаления, местную отечность и снижают боль (Диклофенак, Ибупрофен);
- Миорелаксанты – снимают мышечный спазм, облегчая состояние больного (Мидокалм).
- Витамины группы В – играют важную роль в восстановлении метаболизма, укрепления нейронных связей и циркуляции крови (Мильгамма).
Для купирования острых болей выполняется блокада пораженного отдела позвоночника с помощью анальгетиков в комплексе с гормональными препаратами (например, Лидокаином с Дексаметазоном).
Народные средства
Среди методов нетрадиционной медицины эффективностью отличается растирка из смеси мумие и меда в соотношении 1:100. Для приготовления этой смеси необходимо растворить мумие в небольшом стакане воды и добавить мед. Этой кашицей нужно натирать место грыжи перед сном.
Хорошие результаты показывает и масло зверобоя, березы и пихты. Их рекомендуется втирать в кожу в области позвоночника массажными движениями. Для усиления эффективности рекомендуется применять похлопывающие движения по спине. После полного впитывая масла поясницу нужно укутать в тепло.
Физиотерапия
- Магнитотерапия – с помощью действия постоянного или переменного низкочастотного магнитного поля улучшается кровообращение, состояние костных и хрящевых тканей, снижают риск рецидивов и осложнений заболевания.
- Иглоукалывание – значительно уменьшает болевой синдром, устраняет мышечный спазм, нормализует межклеточные обменные процессы.
- Электрофорез – способствует устранению спазмов, обезболивает, укрепляет мышечный корсет, помогает восстановить осанку.
Подробно про электрофорез читайте тут.
ЛФК
Лечебная физкультура при парамедиальной грыже проводится исключительно в стадии ремиссии. Комплекс упражнений выбирает лечащий врач (он зависит от степени выраженности симптомов). Выполняют ЛФК не меньше 3-4 раз в неделю на протяжении 1-2 месяцев. Категорически запрещены резкие движения, прыжки и большие нагрузки. Для снятия напряжения с шейного отдела при выполнении ЛФК используют специальный фиксирующий воротник для обездвиживания шеи.
При парамедиальной грыже поясничного отдела, лежа на животе, рекомендуется выполнять сгибание-разгибание ноги в бедре, удерживая её на 5-7 секунд в разогнутом положении. В положении лежа можно отводить от туловища по очереди правую и левую ногу. Эти упражнения укрепляют мышечный каркас, устраняют спазм и уменьшают боль.
Массаж и мануальная терапия
Для лечения парамедиальной грыжи применяется несколько массажных методик: классическая, точечная, вакуумная, медовая и шведская. Хорошие результаты показывает гидромассаж, подразумевающий воздействие на позвоночник активной водной струей. Для улучшения состояния нужно пройти курс массажа из 10-12 сеансов.
Мануальная терапия — это комплекс ручных приемов, устраняющих смещение дисков и позвонков. Она восстанавливают физиологические изгибы позвоночника, увеличивая расстояние между позвонками, что снижает компрессию нервных корешков. Это способствует повышению подвижности, уменьшению болезненности и мышечного спазма.
Тракционная терапия
В процессе вытяжения растягиваются околопозвоночные связки и мышцы, суставные элементы и межпозвонковые диски. В результате снижается внутридисковое давление, а расстояние между отдельными позвонками увеличивается на 2-4 мм. Этого достаточно для устранения боли, вызванной сдавливанием нервного корешка.
Диагностика
Диагностика радикулита поясничного отдела осуществляется разными способами
При проведении осмотра у особое внимание обращают на следующее:. МРТ позвоночника
МРТ позвоночника
Стоимость: 16 000 руб.
Подробнее
- на «рисунок» боли в ноге по ходу распространения нерва, корешка в виде полоски, лампаса от поясницы, ягодицы вдоль бедра, голени до стопы; боль носит упорный изматывающий характер нарушает трудоспособность и обычный ход жизни, приводит к физическим и моральным страданиям.
- на снижение или угнетение сухожильных рефлексов на ногах: коленных, Ахилловых;
- на снижение силы в ноге: сложность или невозможность ходить на носочках или пятках, неустойчивость в колене.
- на снижение чувствительности в стопе, голени, бедре;
- на усиление боли в пояснице, ягодице, бедре, голени при изменении положения тела, при движениях;
- на искривление, сколиоз в поясничном отделе позвоночника;
- на невозможность ходить из-за боли и вынужденное положение в постели с согнутыми к животу ногами;
- на исчезновение естественного прогиба, лордоза в поясничном отделе позвоночника, поясница становиться плоской или даже выгибается cзади;
- на невозможность лёжа на спине поднять прямую ногу вверх до 90 градусов к горизонтали это провоцирует, усиливает боль в ноге и спине;
Магнитно-резонансная и позволяют точно определить изменения, которые произошли в позвоночнике и визуализировать причину сдавления корешков, чаще всего это грыжа межпозвонкового диска или стеноз позвоночного канал.
Наши врачи

Ходневич Андрей Аркадьевич
Врач-нейрохирург, кандидат медицинских наук
Стаж 36 лет
Записаться на прием

Кувшинов Константин Владимирович
Врач — нейрохирург
Стаж 27 лет
Записаться на прием
Лечение
специалистами ЦЭЛТ успешно проводится консервативными и хирургическими методами. Они позволяют не только устранить болевые ощущения, но и снизить воспаление, снять мышечные спазмы и освободить корешки от компрессии. Для этого используют следующие методики:
| Методика | Описание |
|---|---|
|
Лечение медикаментами |
|
|
Ограничение двигательной активности |
|
|
Мануальная терапия |
|
|
Физиотерапевтическое лечение |
|
|
Хирургические методики |
Такая процедура, как блокада это специальный укол в источник боли с использованием местных анестетиков и противовоспалительных препаратов, позволяет обеспечить практически мгновенный эффект, который может длиться до одного года. Достигается он за счёт введения лекарственного препарата в поражённую область. При этом пациент в этот же день может отправляться домой и жить обычной жизнью.
Хирургическое вмешательство
Операции при заболеваниях позвоночника
- Стоимость: 100 000 — 250 000 руб.
- Продолжительность: 40-60 минут
- Госпитализация: 2-3 дня в стационаре
Подробнее
Оперативное вмешательство осуществляется исключительно по показаниям:
- отсутствие эффекта от консервативного лечения;
- угнетение сухожильных рефлексов;
- ощущение слабости в нижней конечности;
- снижение чувствительности нижней конечности.
многопрофильной клиники ЦЭЛТ выполняют щадящие операции через микроразрезы или проколы с сохранением всех опорных структур позвоночника. Предварительно проводится трёхмерное моделирование операции и планирование каждого этапа. В процессе применяются микрохирургическая и эндоскопическая техники, лазер и ультразвук, что позволяет нашим пациентам быстро восстанавливаться и выходить на работу уже через две – три недели после хирургического вмешательства.
Профилактические меры:
- активный образ жизни, регулярные занятия спортом и занятия плаванием;
- исключение переохлаждений и чрезмерных нагрузок;
- правильное распределение нагрузки при поднятии и переноске тяжестей;
- сбалансированное правильное питание;
- правильная организация рабочего места, приобретение эргономичной мебели;
- своевременное обращение за помощью при болезнях опорно-двигательного аппарата.
- Шейный радикулит
- Грудной радикулит
Причины возникновения радикулита и группы риска
А знаете ли вы, что…
Следующий факт
Развитие и прогрессирование радикулита может быть спровоцировано следующими факторами:
- Стеноз (сужение) позвоночного и фораминарных каналов вследствие прогрессирования остеохондроза.
- Частыми чрезмерными нагрузками на позвоночный столб.
- Нарушением обмена веществ.
- Генетической предрасположенностью.
- Спондилолистезом.
- Артритом.
- Смещением межпозвоночных дисков.
- Травмированием позвоночного столба.
- Опухолями периферической НС.
Радикулит провоцируют большинство заболеваний позвоночника
Также причиной возникновения радикулита могут послужить активные воспалительные процессы, протекающие в мягких тканях, окружающих позвоночный столб.
Если радикулит остается без внимания и не лечится, он перетекает в хроническую форму. В таком случае время от времени происходят его обострения.
Спровоцировать их могут:
- переохлаждения;
- длительная сидячая работа;
- тяжелая физическая работа (чрезмерная нагрузка на позвоночный столб);
- простудные заболевания;
- резкие движения, затрагивающие поясничный отдел позвоночника (например, резкие наклоны или выпрямления).
Наиболее всего риску возникновения радикулита подвержены люди возрастной категории старше 30 лет, те, кто занимается тяжелым физическим трудом, спортсмены и люди, ведущие сидячий образ жизни.
Видео: «Что такое поясничный радикулит?»
Как лечить радикулит?
Лечение пояснично-крестцового радикулита редко выходит за пределы дома, но подбирается специалистом и проводится под его строгим контролем. Чем раньше диагностировано заболевание и начато лечение, тем меньше вероятности, что оно приобретет хроническую форму. Начало лечения – консультация у невролога и осмотр. После этого доктор назначает анализы и обследования: рентген, электромиографию, МРТ, КТ и пр. – в зависимости от анамнеза пациента. Лечение пояснично-крестцового радикулита может быть медикаментозным и с хирургическим вмешательством (в редких особо запущенных случаях), а план лечения составляется исходя из результатов обследований, симптомов и причин развития заболевания пациента и может включать:
- снятие или купирование болевого синдрома и последствий – воспалений, отеков, снижения подвижности и т.д. – достигается за счет назначения обезболивающих и противовоспалительных препаратов, в некоторых случаях назначается блокада болевых участков;
- физиотерапевтические процедуры, которые являются обычной практикой при лечении пояснично-крестцового радикулита. Пациенту могут быть назначены УФО, УВЧ, магнитотерапия, электрофорез и рефлексотерапия;
- ЛФК и массаж, которые назначают после окончания острого периода.
- Медикаментозное лечение пояснично-крестцового радикулита – процесс сугубо индивидуальный и подбирается под каждого пациента и его симптомы отдельно.
Виды болей в пояснице
Понять характер боли очень важно, потому что это поможет врачу сразу сделать предположение о диагнозе и назначить более точную диагностику. Боль бывает:
Боль бывает:
- острой (возникает из-за недавнего повреждения, длится до 1,5 месяцев);
- ноющей;
- тупой;
- сильной и продолжительной;
- подострой (продолжается 6-12 недель);
- переменной (преходящей);
- хронической (длится больше 12 недель).
Также боль в пояснице разделяют на первичную и вторичную.
Первичная связана с хроническими изменениями в тканях позвоночника, мышц. Иногда в процесс вовлекаются спинномозговые корешки.
Вторичная боль свидетельствует о другом заболевании. Это может быть артроз, артрит, какие-то патологии внутренних органов.
Профилактика
Профилактика включает меры, предупреждающие развитие привычного сколиоза у детей, вызванного неправильной позой за партой, столом; правильный выбор позы во время работы, исключающей нарушение статики позвоночника, особенно у лиц с гиперлордозом, круглой или прямой спиной и изменениями позвоночника, закаливание организма и укрепление мышечной системы. Для предупреждения рецидивов Радикулита рекомендуются жесткая постель, специальный комплекс ежедневной гимнастики, массаж поясничной или шейно-затылочной области, ношение так наз. пояса штангистов или легкого матерчатого корсета.
Библиография: Антонов И, П. Заболевания пояснично-крестцового отдела периферической нервной системы (лечение и профилактика), Журн. невропат, и психиат., т 78, № 3, с. 321, 1978, библиогр.; Антонов И. П. и Кашицкий Э. С. Грязелечение больных с заболеваниями периферической нервной системы, Вопр. курортол., физиотер., № 4, с. 68, 1979; Антонов И. П. и Шанько Г. Г. Поясничные боли, Минск, 1981; Асс Я. К. Пояснично-крестцовый радикулит (клиника и хирургическое лечение), М., 1971, библиогр.; Богородинский Д. К. и др. Спондилогенный пояснично-крестцовый радикулит, Кишинев, 1975, библиогр.; Бротман М. К. Неврологические проявления поясничного остеохондроза, Киев, 1975, библиогр.; Динабург А. Д. и др. Заболевания нервной системы при дегенеративных процессах позвоночника, Киев, 1967; Дривотинов Б. В. Неврологические нарушения при поясничном остеохондрозе, Минск, 1979, библиогр.; Загородный П. И. и Загородный А. П. Реабилитационное лечение при спондилогенных заболеваниях нервной системы, Л., 1980, библиогр.; Канарейкин К. Ф. Пояснично-крестцовые боли, М., 1972, библиогр.; Каптелин А. Ф. Восстановительное лечение при травмах и деформациях опорно-двигательного аппарата, М., 1969; Косинская Н. С. Дегенеративно-дистрофические поражения костно-суставного аппарата, Л., 1961; Лукачер Г. Я. Экспертиза трудоспособности при пояснично-крестцовом радикулите, М., 1974, библиогр.; Маргулис М. С. Инфекционные заболевания нервной системы, в. 1, с. 172, М.— Л., 1940; Михеев В. В. и др. Поражения спинного мозга при заболеваниях позвоночника, М., 1972; Мошков В. Н. Лечебная физическая культура в клинике нервных болезней, с. 192, М., 1972; Попелянский Я. Ю. Шейный остеохондроз, М., 1966, библиогр.; он же, Вертеброгенные заболевания нервной системы, т. 1, Казань, 1974; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1—2, М., 1964; Стрелкова Н. И. Достижения в лечении физическими методами больных с пояснично-крестцовым радикулитом, Вопр. курортол., физиотер., № 3, с. 1, 1977; Тагер И. Л. Рентгенологическое исследование при поясничных болях, М., 1949; Фарбер М. А. Пояснично-крестцовый радикулит, Алма-Ата, 1975, библиогр.; Шамбуров Д. А. Ишиас, М., 1954; Шустин В. А. Дискогенные поясничные радикулиты, Клиника, диагностика, лечение, Л., 1966, библиогр.; Armstrong J. R. Lumbar disc lesions, Edinburgh, 1965, bibliogr.; Arseni C. a. Stanciu M. Disco-patiile vertebrale lombare, Bucure^ti, 1970, bibliogr.; Hanraets P. R. The degenerative back and its differential diagnosis, Amsterdam, 1959; Reischauer F. Untersuchungen über den lumbalen und cervikalen Wirbelbandscheibenvorfall, Stuttgart, 1949; Smith В. H. Cervical spondylosis and its neurological complications, Springfield, 1968, bibliogr.
И. П. Антонов; В. H. Максимова (леч. физ.), С. С. Шифрин (рент.).

