Удаление пупочной грыжи
Содержание:
- ПУПОЧНЫЕ ГРЫЖИ ПРИ БЕРЕМЕННОСТИ
- Восстановление после пупочной грыжи
- Преимущества проведения операции в Операционной №1
- Лечение пупочной грыжи в МЦ Биосс
- Симптомы пупочной грыжи живота
- Диагностика
- Варикоцеле и потенция: какие последствия могут быть?
- Особенности восстановительного периода
- Прогноз
- Профилактика приобретённой пупочной грыжи
- УЩЕМЛЕНИЕ ГРЫЖИ
- Совершающие причины
- Основные противопоказания к проведению методики
- Что это такое
- Почему у детей возникает дефект пупочного кольца
- Виды грыж живота
ПУПОЧНЫЕ ГРЫЖИ ПРИ БЕРЕМЕННОСТИ

Чаще появляются на поздних сроках, когда матка с плодом растягивает брюшные мышцы, в том числе и в области пупочного кольца. Также патология возникает после родов, когда недостаточно эластичные мышцы плохо сокращаются.
Выделяют несколько причин развития такого нарушения:
- Наследственность. Мышцы и соединительная ткань имеют пониженную эластичность и прочность.
- Ожирение. Оно часто становится причиной перерастяжения и ослабления брюшных мышц.
- Повторные роды. Риск появления грыжи при беременности или после рождения младенца возрастает. Особенно высока вероятность появления патологии, если предыдущая беременность была тяжелой или роды проходили с осложнениями.
У беременных появление пупочной грыжи опасно тем, что из-за повышенной нагрузки на брюшную стенку повышается риск осложнений. При выявлении пупочной грыжи беременной показано регулярное наблюдение не только у акушера, но и у хирурга.
ОСЛОЖНЕНИЯ
Наиболее опасное – ущемление, когда при спазме мышц пупочного кольца ущемляется часть органа (петля кишечника). Нарушение кровообращения на ущемленном участке вызывает некроз тканей. В тяжелых случаях это может спровоцировать смертельный исход.
Из неопасных осложнений часто встречаются запоры.
Кроме того, пупочная грыжа может привести к невозможности физиологических родов, и женщине потребуется кесарево сечение.
ЛЕЧЕНИЕ
Если нет выраженных осложнений, то оперативное вмешательство проводят после родов, когда организм женщины восстановится. При беременности показано наблюдение хирурга. Врач объясняет женщине, чем лечить пупочную грыжу – носить дородовый бандаж, соблюдать диету для предотвращения запоров, избегать поднятия тяжестей.
БЕРЕМЕННОСТЬ ПОСЛЕ УДАЛЕНИЯ ГРЫЖИ
Герниопластика открытого или закрытого типа позволяет полностью устранить патологию. Но если женщина снова хочет родить ребенка, то зачатие придется отложить на несколько лет. Этот период необходим, чтобы произошло укрепление мышц пупочного кольца и передней брюшной стенки. Длительность этого периода зависит от вида оперативного лечения и характера проведенной пластики.
Чтобы предотвратить повторное образование грыжевого мешка, зачатие после операции нужно планировать совместно с гинекологом и хирургом. Врачи не только укажут, когда можно беременеть, но и порекомендуют мероприятия, которые снизят риск повторного грыжеобразования при вынашивании плода.
В медицинском центре Medical Plaza применяются инновационные методы малоинвазивной хирургии. Удаление пупочной грыжи – это эффективное и безопасное оперативное лечение без риска послеоперационных осложнений. Использование эндоскопических методов позволят сократить время пребывания пациента в стационаре до суток. Наши специалисты грамотно проконсультируют, расскажут о том, как проводится оперативное лечение, дадут рекомендации, как вести себя в послеоперационном периоде. Если вам нужна консультация ведущих хирургов Днепра, то оставьте заявку на нашем сайте или по телефону.
Восстановление после пупочной грыжи
В течение первых суток после операции по поводу пупочной грыжи человек, как правило, находится еще в больнице, где в случае появления каких-либо проблем сразу может быть оказана помощь. В послеоперационном периоде в области шва иногда наблюдаются кровоподтеки и повышенная чувствительность тканей. Это нормально и обычно проходит в течение недели или немного больше.
Врач расскажет перед выпиской про обезболивающие препараты, которыми вы можете пользоваться. Для детей, как правило, рекомендуется прием парацетамола и ибупрофена (детям до 16 лет не должны быть предоставлены аспирин). Тщательно соблюдайте те рекомендации, что дал вам врач при выписке из больницы (уход за швами, купание, личная гигиена). Убедитесь, что они есть у вас в письменном виде.
В послеоперационном периоде можно одеваться привычно: в юбку или брюки, однако свободная одежда более предпочтительна, особенно для детей.
Важно следить за регулярным опорожнением кишечника, так как натуживание в случае развития запора может замедлять заживление раны и вызывать боль. Для правильной работы кишечника рекомендуется пить больше жидкости и есть много овощей, фруктов и продуктов, богатых клетчаткой, например, бурого риса, цельнозернового хлеба и макаронных изделий
Врач может порекомендовать слабительное средства, которое нужно будет использовать первые дни после операции.
Если операция проводилась под общей анестезией (под наркозом), после нее у вас или у ребенка может быть нарушена координация и способность ясно мыслить. В течение 48 часов после операции воздержитесь от алкоголя, вождения автомобиля и принятия важных решений. Постепенно вы сможете вновь заниматься своими обычными делами, как только они перестанут вызывать у вас боль.
Через 1–2 недели после операции большинство людей уже могут заниматься легким физическим трудом, например, ходить по магазинам. В это же время многие возвращаются к работе, если только она не сопряжена с большой физической нагрузкой и подъемом тяжестей. Этих факторов нужно избегать в течение 4-6 недель после грыжесечения. Легкая физическая нагрузка, например, ходьба, напротив, могут ускорить процесс заживления.
Ребенок освобождается от школы или посещения детского сада приблизительно на неделю после операции, чтобы как следуетвосстановиться. Кроме того, ребенку следует избегать физической нагрузки (подвижных игр и занятий физкультурой), по крайней мере, в течение двух недель после возвращения в детский коллектив.
Взрослые могут вернуться к работе уже через неделю, хотя срок временной нетрудоспособности может быть увеличен, если ваша работа связана с тяжелым физическим трудом.
Поговорите со своим лечащим врачом о том, когда вам можно вновь садиться за руль. Как правило, рекомендуется воздержаться от вождения автомобиля до тех пор, пока вы не сможете резко тормозить, не чувствуя боли или дискомфорта (попрактикуйтесь, не заводя автомобиля). Обычно на это требуется от 1 до 2 недель после лапароскопической операции и несколько дольше — после открытой операции.
Обратитесь к хирургу, который занимался вашим лечением, если у вас появился любой из следующих симптомов:
Преимущества проведения операции в Операционной №1
- Хирургический центр «Операционная №1» в Александрове проводит оперативные вмешательства по поводу пупочной грыжи. Мы применяем современные методики лечения, малоинвазивные способы.
- В центре установлено современное диагностическое оборудование. Провести диагностику и сдать анализы при подготовке к операции можно в одной клинике.
- Наши сотрудники – это опытные врачи и средний медицинский персонал высокой квалификации. Они вежливые, доброжелательные. Мы практикуем индивидуальный подход к пациентам, разрабатываем программы реабилитации и восстановления.
- У нас работает комфортный дневной стационар, в палатах которого пациенты могут находиться до выздоровления.
Лечение пупочной грыжи в МЦ Биосс
30 лет — опыт хирургического лечения грыж
1 день — время пребывания в стационаре после операции
1 месяц — срок полного восстановления после операции
Менее 1% — вероятность рецидива
Твердая цена — никаких скрытых доплат и наценок
Удаление пупочной грыжи
В нашей клинике применяются щадящие методики, которые позволяют сократить реабилитационный период, сократить интенсивность болевых ощущений.
При удаление пупочной грыжи используем наиболее эффективные малоинвазивные методы доказавшие свою эффективность во всем мире.
Особенности лечения пупочной грыжи в МЦ Биосс:
Обеспечивается короткий период реабилитации — пациент уезжает домой в тот же или на следующий день.
Используется новейшее специализированное оборудование: ультразвуковые скальпели, лазеры, оптическое увеличение при лапароскопических операциях.
Возможно видеоархивирование операций. Практикуются видеоконсультации со специалистами ведущих клиник мира по каналам телемедицины — врачами швейцарской клиники «Klinik St.Georg» и др.
Экономится Ваше время — с момента обращения пациента в клинику до операции проходит минимальное время
Обеспечивается комфорт пребывания в стационаре, полное и индивидуальное внимание медперсонала к пациенту.
Операции проводятся на базе МЦ Биосс, в том числе, хирургами старейшего Российский научного центра хирургии имени академика Б.В. Петровского.
Используются только атравматичные и инертные шовные материалы и сетчатые импланты с индивидуально подобранными размерами, что уменьшает сроки заживления и максимальный косметический эффект.
Симптомы пупочной грыжи живота
Грыжи могут быть бессимптомными (особенно у детей), проявляя себя только визуально – в качестве выпуклости в участке пупка. Если у ребенка имеется пупочная грыжа, родители могут заметить подозрительную выпуклость только если он кашляет, плачет или напрягается. Образование может исчезать если ребенок спокоен либо лежит на спине.
Симптомы umbilical hernia могут развиваться в случае, когда сокращающаяся брюшная стенка оказывает давление на содержание грыжи при подъеме тяжестей и напряжении абдоминальных мышц. Это причиняет дискомфортные ощущения или боли в участке живота, а также увеличение umbilical hernia в размерах.
Пупочные грыжи бывают двух видов: вправляемые и невправляемые. В случае невправляемой грыжи происходит срастание грыжевого мешка (saccus hernialis) и окружающих тканей с помощью спаек. У таких пациентов часто возникают запоры, боли, может наблюдаться тошнота и рвота.
Диагностика
Диагностика базируется на нескольких этапах:
- Опрос пациента. Врач расспрашивает пациента о симптоматике, выясняет причины развития патологии, интересуется, есть ли у пациента родственники, страдающими грыжами, изучает, какими ещё заболеваниями страдает человек.
- Ручная пальпация брюшной стенки. Метод старинный, но очень информативный для диагностики.
- Рентгенологическое исследование.
- Ультразвуковое исследование брюшной полости.
- Лабораторная диагностика крови – наиболее эффективный метод для выявления воспалений.
- Компьютерная томография. Назначается по показаниям. Как правило, если другие виды исследования не позволяют увидеть объективную картину. Очень часто томографию назначают пациентам с превышением массы тела.
Так как у пациента могут наблюдаться боли в нижней части живота и желудке, то дополнительно может быть назначено обследование у проктолога (колоноскопия) и фиброгастроскопия («глотание зонда»)
Варикоцеле и потенция: какие последствия могут быть?
На начальной стадии заболевание может мужчину никак не беспокоить – он и не будет подозревать, что болен. Но в этот период появляются несильная ноющая боль, которая появляется при физических нагрузках, во время полового акта. Если лечение начать именно сейчас, вы избежите негативных последствий для репродуктивной системы.
Варикоцеле – влияет ли на желание секса? Распространен миф о том, что могут возникнуть проблемы с эрекцией. Однако, само расширение вен на желание секса и эрекцию не влияет. А вот зачать ребенка может быть сложно или невозможно, ведь качество сперматогенеза существенно снижается.
Влияние варикоцеле на потенцию у мужчин заключается в том, что нарушается смерпатогенез. Это основная проблема, которая может привести к бесплодию. А болевые ощущения будут влиять на физическом и психологическом уровне – из-за них мужчина может не хотеть близости.
Варикоцеле влияет на потенцию, снижая качество половой жизни. А в запущенной стадии возможны следующие проблемы:
- Кислородное голодание тканей.
- Повышение температуры в мошонке.
- Деформация сосудов.
- Гормональные и аутоиммунные сбои.
Помимо нарушения сперматогенеза, другой проблемой может быть тератозооспермия. Это слишком большое количество «дефектных» сперматозоидов, имеющих патологии строения. В этом случае при успешном зачатии повышается риск выкидыша, гибели эмбриона или плода, неправильного его развития.
Поэтому, важно вовремя выявить заболевание – на начальной стадии – и вовремя начать лечение. Симптомы заболевания выглядят так:
- Неприятные ощущения в области паха, которые усиливаются при движении.
- Боль ноющего характера с одной стороны мошонки. Во время движения и нагрузок она усиливается.
- В положении лежа боль уменьшается или исчезает вовсе.
- Уменьшение яичка в размерах.
На последней стадии заболевания – третьей – боль становится постоянной. Она не исчезает даже во время сна или отдыха. Мошонка увеличивается в размерах, асимметрия становится более выраженной. Но на третьей стадии, даже при успешном лечении, велик риск бесплодия. Поэтому, до такого состояние свое здоровье лучше не запускать.
Лечение варикоцеле – только хирургическое. Современные методы позволяют провести операцию с минимальными последствиями в виде рубцов, с сокращенным периодом реабилитации. Но успех лечения зависит не только от операции, но и от соблюдения рекомендаций врача касательно реабилитационного периода. Если все сделано по правилам, вы можете вернуться к привычному образу жизни уже скоро.
Особенности восстановительного периода
После осуществления лапароскопической герниопластики пациента перевод(ят в палату стационара. Принимать пищу и вставать с кровати можно через 2-3 часа. На следующий день хирург проводит осмотр, перевязку, и в подавляющем большинстве случаев пациент может быть выписан (с рекомендацией немедленной связи с хирургом в случае появления каких-то симптомов
В течение первых 2-3 дней после операции важно избегать активной деятельности.
Во время реабилитационного периода требуется регулярная смена повязок в местах проколов и обработка швов антисептическим раствором. Мы не рекомендуем активные занятия спортом в течение месяца, а поднятие тяжестей (>10 кг) в течение 12 недель. Следует придерживаться определенной диеты для профилактики запоров. В ежедневном рационе должны присутствовать продукты, богатые клетчаткой (овощи и фрукты), достаточное количество жидкости.
Прогноз
При своевременном обращении к врачу, комплексной диагностике и подборе лечения, соответствующего типу грыжи – прогноз благоприятный. Раньше рецидивы – повторные появления грыж были нередким явлением, но с появлением ненатяжных методик грыжесечения, с момента использования врачами алломатериалов уровень хирургических операций стал абсолютно другим. Риски рецидивов минимизированы.
Главное, пациент должен чётко следовать рекомендациям врача
Если врач назначает антибиотики, рекомендует носить бандаж, это действительно важно. Снижение нагрузки на брюшную стенку, грамотное формирование шрама в месте разреза, отсутствие инфицированных участков – залог того, что результат от хирургического вмешательства будет должным
Команда врачей 5-й больницы города Минска не только подберёт грамотную технику грыжесечения для конкретного пациента, но и позаботится о эффективной реабилитации, направленной на быстрое возвращение к полноценной жизни.
Профилактика приобретённой пупочной грыжи
Профилактикой возникновения пупочной грыжи является, в первую очередь, предупреждение условий чрезмерного натуживания ребенка и вздутия живота, причиной которого обычно являются повышенное газообразование, запоры.
Для предотвращения чрезмерного вздутия кишечника у ребенка и развития запоров наиболее благоприятным для детей раннего возраста является кормление грудным молоком, однако при этом мама должна соблюдать диету. Мы можем посоветовать мамам временно исключить из своего рациона следующие продукты: цельное молоко, белокочанную капусту, бобовые, орехи, сладости, копчености, колбасы. Предпочтительно употребление кисломолочных продуктов, отрубей, цельнозерновых каш, свежих овощей, фруктов. Во время кормления грудью для профилактики запоров полезны чернослив и курага (не более 3-5 ягод в день).
Если малыш на искусственном вскармливании, чтобы исключить запоры, вздутие живота, колики, аллергическую реакцию, смесь должен подобрать педиатр. Врач, наблюдающий вашего малыша, может рекомендовать медикаментозные препараты: САБ-СИМПЛЕКС, ЭСПУМИЗАН, ПЛАНТЕКС, БЕБИ-КАЛМ и др.
Для предупреждения запоров, которые могут возникнуть у малыша при неправильно подобранном искусственном питании, из-за погрешностей в диете у кормящей мамы, а также при дисбактериозе и других заболеваниях желудочно-кишечного тракта, при которых происходит чрезмерное натуживание, среди лекарственных препаратов педиатры рекомендуют прием ДЮФАЛАКА, а также введение ГЛИЦЕРИНОВЫХ СВЕЧЕЙ и микроклизм — МИКРОЛАКС. Дозировку и особенности введения этих лекарственных средств вам подскажет педиатр, так как назначение медикаментозной терапии сугубо индивидуально и возможно исключительно со стороны врача, наблюдающего за развитием вашего малыша.
Дети с непереносимостью лактозы (лактазная недостаточность) довольно часто имеют пупочные грыжи. Лактазная недостаточность возникает у детей, которые родились преждевременно или в срок, но функционально остаются незрелыми. При этом состоянии грудное молоко частично или полностью не переваривается, вследствие чего происходит брожение в кишечнике и его вздутие. Кроме того, одной из форм течения лактазной недостаточности может быть склонность к запорам. Наиболее эффективным средством профилактики для таких детей является рациональный подбор вскармливания, при грудном вскармливании часто рекомендуется дополнительное введение фермента лактазы.
В раннем возрасте многие малыши страдают дисбактериозом кишечника, то есть нарушением микрофлоры кишечника, который может возникать на фоне лактазной недостаточности и других состояний. При этом запоры, а также вздутие живота, сопровождающие дисбактериоз, довольно часто провоцируют возникновение пупочной грыжи у малышей. Лечение в данном случае должно быть направлено в первую очередь на устранение симптомов основного заболевания.
УЩЕМЛЕНИЕ ГРЫЖИ
Это состояние всегда возникает внезапно. Смыкание грыжевых ворот из-за спазма мышц, в зависимости от силы пережатия, приводит к полному или частичному прекращению кровоснабжения части органа (сальник, петля кишечника), оказавшегося в грыжевом мешке, и к сдавлению нервных окончаний. Это становится причиной болей и развития некроза (отмирания) тканей. Без медицинской помощи такое состояние заканчивается смертельным исходом. Наиболее опасна ущемленная пупочная грыжа для лиц пожилого возраста.
Выраженность симптоматики зависит от того, какой орган оказался ущемлен в грыжевом мешке, и от силы спазма мышц грыжевого кольца. Определить ущемление пупочной грыжи можно по следующим признакам:
- острая боль в области грыжевого мешка, которая постепенно усиливается;
- отечность и синюшность кожи над грыжей;
- запор и метеоризм.
Если сразу не обратиться за помощью, нарастают признаки интоксикации, которые проявляются в виде тошноты и рвоты.
При осмотре врач выявляет отсутствие симптома «кашлевого толчка» в ущемленной области.
Среди причин, провоцирующих ущемление, чаще всего встречаются:
- подъем тяжестей и другие большие статические нагрузки;
- нарушение диеты.
Еще одна частая причина – отсутствие лечения, когда человек, обнаружив около пупка небольшое выпирание, долго откладывает визит к хирургу. Грыжа пупочного кольца постепенно увеличивается в размерах, и под влиянием провоцирующих факторов возникает ущемление.
Некоторые люди с пупочной грыжей долгие годы носят бандаж и постепенно перестают замечать дискомфорт, который причиняет патология. Если не проходить регулярный осмотр у хирурга, то можно пропустить момент усугубления состояния.
При первом подозрении на грыжу нужно обратиться за помощью к хирургу. А пациентам, у которых диагностировано грыжевое выпячивание и показано ношение бандажа, нужно 2 раза в год проходить профилактический осмотр у врача. Это позволит вовремя заметить ухудшение и снизит риск развития ущемлений.
Если появилось подозрение, что грыжа ущемлена, требуется немедленная госпитализация в хирургическое отделение. Транспортировка человека проводится в положении лежа на носилках.
Совершающие причины
Этот вид причин отличается тем, что внутри организма повышается уровень давление внутри утроба. Грыжа начинает развиваться в ослабленных местах на передней стенке брюха:
- стабильные нагрузки на организм физического характера;
- наличие лишних килограммов;
- возникновение опухолей в области брюха;
- хронический кашель, возникающий при болезнях легких;
- проблемы с мочеиспусканием;
- наличие запоров;
- беременность и нелегкий процесс родов;
- заболевания, такие как цирроз, туберкулез и т.д.
Болезнь может появиться только в том случае, когда одна из этих причин присутствует у человека на протяжении длительного периода времени.
Основные противопоказания к проведению методики
Несмотря на все преимущества лапароскопической герниопластики, мы выбираем традиционный вариант операции в следующих случаях.
-
Большой размер грыжевого мешка с растянутой кожей над выпячиванием и наличием трофических изменений – такая кожа в любом случае требует иссечения
-
Совсем небольшие грыжи, которые можно устранить из одного разреза длиной 15-20 мм;
-
При тяжелых сопутствующих заболеваниях (сердечная недостаточность, цирроз печени, дыхательная недостаточность), когда проведение наркоза связано с определенным риском (традиционную открытую операцию можно выполнить под местной или спинно-мозговой анестезией).
-
спаечный процесс в брюшной полости после многочисленных ранее перенесенных операций.
Что это такое
Грыжа живота – это дефект брюшной стенки, через который органы брюшной полости вместе с окружающими их тканями выходят за пределы живота. Они бывают врожденными или приобретенными – от этого зависит способ лечения.
Любая грыжа состоит из трех элементов: места выхода грыжи (шейка грыжи), грыжевого мешка и наполнения грыжевого мешка. Суть операции заключается в ликвидации места выхода, устранении грыжевого мешка и возвращении его содержимого на свое физиологическое место.
Но есть и такие грыжи, которые оперировать не надо. Например, грыжа белой линии живота с дефектом до 0,5 см не требует оперативного вмешательства, если не вызывает боль или дискомфорт.
Названия грыж на животе соответствуют местам появления:
- паховая
- пупочная (пупочное кольцо)
- белой линии живота (между прямыми мышцами живота)
- бедренная (в бедренном канале).
Грыжа – это бомба замедленного действия. В любой момент в имеющийся дефект ткани может выйти орган брюшной полости, а назад уже не возвратиться – произойдет ущемление. Сосуды ущемленного органа сдавливаются, и спустя 2-10 часов наступает омертвение тканей. Длинный временной интервал обусловлен тем, что степень пережатия сосудов разная: чем лучше кровообращение – тем дольше живет ущемленный орган или ткань.
У детей грыжи выявляют на плановых осмотрах перед садиком или школой. Врач-хирург может увидеть паховую грыжу, которая выглядит как выпячивание в паховой области. Этот дефект увеличивается при выполнении физических нагрузок, а в состоянии покоя уменьшается или вовсе исчезает. У мальчиков с паховой грыжей может увеличиваться в размерах мошонка. Осмотра специалистом достаточно, чтобы подтвердить диагноз.
Паховые грыжи у детей до года могут проходить самостоятельно. После года вероятность самоизлечения меньше 5%. Иногда грыжи, которые появились до года, могут превратиться в водянку яичка или кисту.
Взрослые приходят с паховой грыжей, когда она вызывает боль, косметический дефект или дискомфорт. На вид – это “шишка” в области паха, которая то увеличивается, то уменьшается, вызывает боль в яичках, иногда в паху. Если эти симптомы не заставили придти человека к врачу для лечения, то он обычно приходит с ущемленной грыжей и резкой болью. В таких случаях проводят экстренную операцию. Если ущемление длится больше 12 часов, потребуется удаление части кишки.
При подозрении на пупочную грыжу хирург должен прощупать пальцем пупок. Только так можно ощутить, что есть отверстие, которое сообщает полость живота с пупком. Выпячивание пупка бывает чаще у детей до пяти лет.
Пупочные грыжи у детей до года выявить проще, так как из-за слабости мышц живота пупок и кожа вокруг него сильно растягиваются и выпячиваются. У детей с пяти лет выпуклый пупок не всегда свидетельствует о наличии грыжи. Иногда это последствия прежнего дефекта, который самостоятельно закрылся после укрепления мышц пресса ребенка. Потому такие грыжи не оперируют в первые три года, дожидаясь возможного выздоровления без вмешательства.
Грыжи белой линии живота можно диагностировать на ощупь. Если у пациента много жировой клетчатки на животе – проводят УЗИ для подтверждения или исключения диагноза.
Бедренные грыжи часто ущемляются, и потому обычно их диагностируют только в случаях ущемления, когда у пациента возникает сильная боль и дискомфорт даже в состоянии покоя.
Почему у детей возникает дефект пупочного кольца
Медицинская систематизация по типу происхождения пупочные грыжи определяются, как врожденные или приобретенные.
- Врожденная грыжа у ребенка зрительно идентифицируется врачом сразу после рождения — в области пупка наблюдается шаровидное (или конусовидное) выпячивание с широким основанием, переходящее в пупочный канатик.
- Приобретенная грыжа может возникнуть вплоть до трёхлетнего возраста. Её визуальная идентификация аналогична врождённой грыже.
В чём причина врожденной пупочной грыжи
Через несколько суток после рождения ребенка отпадает пуповина. Пупочное кольцо состоит из двух частей. Нижняя часть, где проходят пупочные артерии и мочевой проток, хорошо сокращаются и образуют плотную рубцовую ткань. В верхней части проходит пупочная вена. Ее стенки тонкие, не имеют мышечной оболочки, и в дальнейшем плохо сокращаются, что при слабой брюшинной фасции и не заращённой пупочной вене способствует образованию пупочной грыжи.
Содержимым пупочной грыжи обычно являются кишечные петли. Грыжевое выпячивание при легком надавливании свободно убирается вовнутрь. При очень широком пупочном кольце и большой грыже внешне иногда бывает видна перистальтика кишечника, то есть сокращение мышц кишечника и продвижение пищи по нему, что очень пугает многих родителей, однако малышу это не доставляет неудобства.
Важной причиной, способствующей возникновению этой патологии, является частое повышение внутрибрюшного давления. Оно может быть вызвано, например, частым плачем ребенка, газами, запорами
Отверстие в верхней части пупочного кольца может быть широким, и не причинять беспокойство ребенку. Но в случае небольшого дефекта с твердыми краями беспокойство ребенка возможно. При крике, плаче младенца появляется грыжевое выпячивание, что обычно настораживает родителей.
Часто родители связывают повышенное беспокойство ребенка с ущемлением пупочной грыжи, однако подобное развитие патологий пупочной грыжи у младенцев крайне редки (в этих случаях грыжевое содержимое фиксируется спайками к внутренней стенки кожи передней брюшной стенки). Как правило, пупочная грыжа у детей всегда вправимая. Ущемленную пупочную грыжу чаще можно встретить во взрослой практике.
Основная причина возникновения пупочных грыж — наследственная предрасположенность слабости мышц передней брюшной стенки вследствие дисплазии соединительной ткани. Это значит, что если отец или мать ребенка сами в детстве имели данную патологию, то вероятность того, что их ребенок будет иметь грыжу, составляет около 70%.
Заблуждение о пупочной грыже у новорожденных
Известно устойчивое заблуждение родителей, что пупочная грыжа у ребёнка часто возникает из-за ошибки врача акушера, который неправильно отрезал пуповину. Сегодня это суеверие не имеет объективных условий потому, что в акушерской практике применяется методика наложения пупочной скобки, что не оставляет шансов на ошибку даже молодому врачу акушеру.
Прямая причина возникновения пупочной грыжи у новорождённых — это анатомическая особенность, определяемая физиологической слабостью соединительной ткани в области пупка.
Как «заработать» приобретенную пупочнау грыжу
Предварительный диагноз «пупочная грыжа» может при осмотре предположить врач-педиатр, наблюдающий ребенка. В дальнейшем доктор должен направить малыша на консультацию к хирургу для получения дополнительных рекомендаций по наблюдению и лечению данного состояния.
Основные причины приобретенной грыжи у ребёнка:
- Вследствие частого и длительного плача ребенка, когда станки брюшной полости постоянно напряжены, внутренние органы находятся под давлением.
- Запоры и метеоризм провоцируют периодическое кратковременное, но интенсивное повышение внутрибрюшного давления и как следствие пупочное кольцо сокращается не так эффективно, как должно, а, следовательно, петли кишечника или сальник могут пролабировать за пределы брюшной стенки, образуя грыжу.
- Ранее начало хождения также может стать причиной развития грыжи. В этот период мышцы живота получают новую непривычную нагрузку и могут оказаться недостаточно сильными.
Виды грыж живота
В зависимости от места расположения, различают:
Паховые грыжи
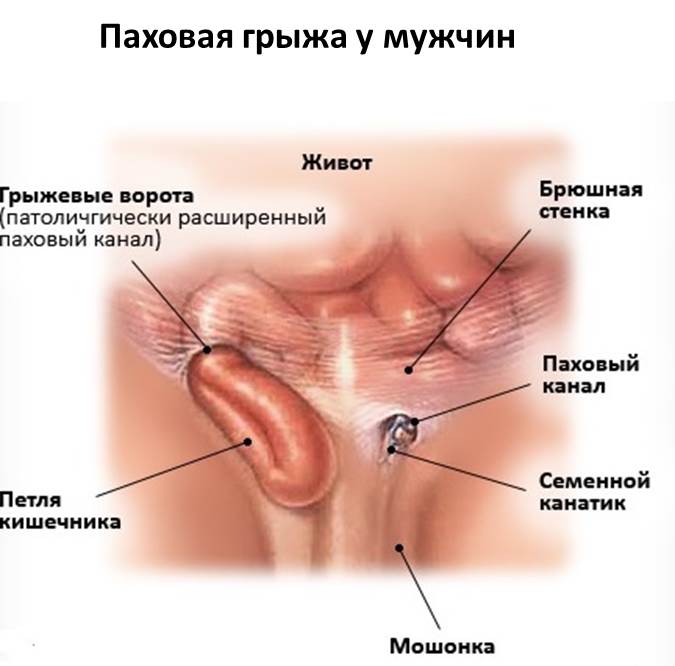
Паховая грыжа является наиболее часто встречающимся видом грыж живота. Она представляет собой патологическое выпячивание кишечника или большого сальника в полость пахового канала. У мужчин паховая грыжа встречается в 5 раз чаще, чем у женщин, что объясняется особенностями анатомического строения паховой области у обоих полов. У мужчин в паховом канале находится семенной канатик, у женщин – круглая связка матки.
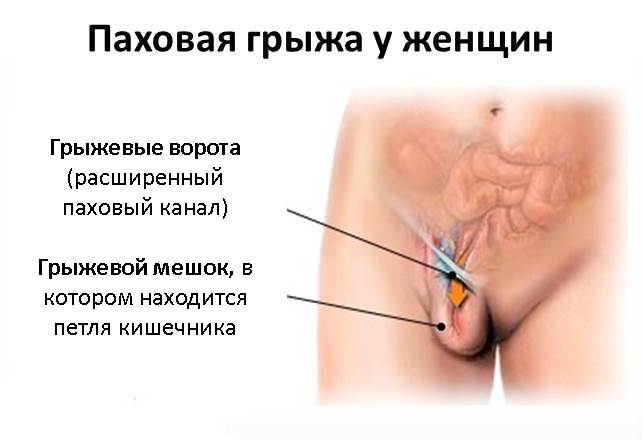 Паховая грыжа, если она не ущемлена, как правило, не вызывает болезненных ощущений. Единственным признаком такой грыжи является выпячивание внизу живота. Если покашлять, приложив руки к грыже, можно почувствовать как отдаются толчки.
Паховая грыжа, если она не ущемлена, как правило, не вызывает болезненных ощущений. Единственным признаком такой грыжи является выпячивание внизу живота. Если покашлять, приложив руки к грыже, можно почувствовать как отдаются толчки.
Бедренные грыжи
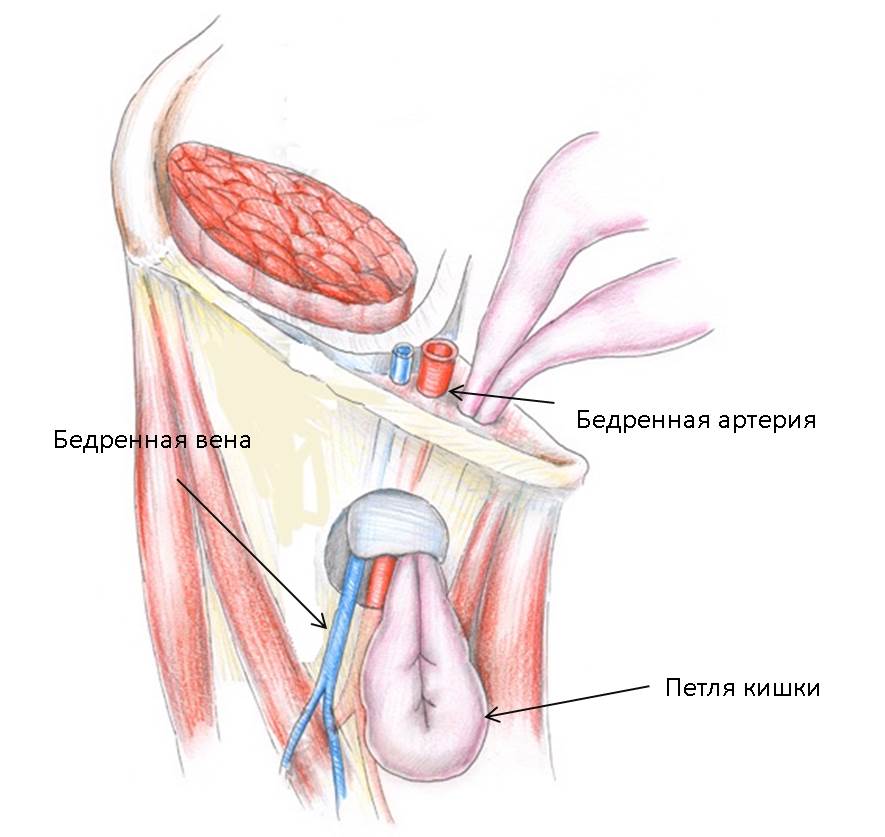 Бедренная грыжа представляет собой выпячивание внутренних органов через бедренный канал. В норме бедренного канала не существует, существует лишь бедренное кольцо, заполненное жировой клетчаткой, достаточно рыхлой, чтобы это место было уязвимо для выпячивания грыжевого мешка. Поскольку у женщин таз, как правило, больше, бедренные грыжи у них встречаются в 4 раза чаще, чем у мужчин.
Бедренная грыжа представляет собой выпячивание внутренних органов через бедренный канал. В норме бедренного канала не существует, существует лишь бедренное кольцо, заполненное жировой клетчаткой, достаточно рыхлой, чтобы это место было уязвимо для выпячивания грыжевого мешка. Поскольку у женщин таз, как правило, больше, бедренные грыжи у них встречаются в 4 раза чаще, чем у мужчин.
Бедренная грыжа проходит в своем развитии несколько стадий – начальную, канальную (когда выпячивание уже привело к созданию бедренного канала, но грыжа еще не вышла под кожу и не стала заметной), полная. На первых двух стадиях симптомом образования грыжи является боль в области паха и верхней части бедра, усиливающаяся при кашле, натуживании и долгой ходьбе. На последней стадии в области бедренно-пахового сгиба возникает характерное вздутие размером с грецкий орех или больше.
Пупочные грыжи
Пупок – это место отпадения пуповины, связывающей ребенка с организмом матери. Мышцы вокруг пупка образуют пупочное кольцо, которое должно достаточно быстро сжаться. Однако пупочное кольцо остается «слабым» анатомическим образованием и через него может произойти выпячивание внутренних органов – кишечника или большого сальника.
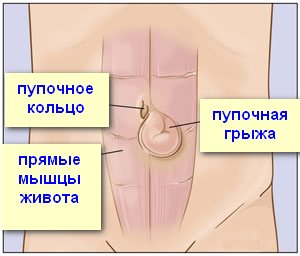
У новорожденных слабость мышц брюшной стенки достаточно часто приводит к образованию пупочной грыжи (выявляется у 20% младенцев). Иногда такая грыжа заметна только при вертикальном положении малыша или когда он тужится или кричит. В большинстве случаев пупочная грыжа у новорожденных проходит сама – по мере укреплении мышц брюшной стенки. Однако наблюдение у хирурга обязательно. Грыжа не должна увеличиваться, ущемляться. Может быть назначен массаж.
В некоторых случаях возникает пупочная грыжа и взрослых. Причины: слабость брюшной стенки, повышенное внутрибрюшное давление. Провоцирующими факторами являются беременность, ожирение, хронические запоры и т.п. Выглядит такая грыжа как шарик в области пупка. Иногда она проявляется лишь при натуживании или кашле. При большом размере грыжи возможны болевые ощущения, усиливающиеся после еды или во время физической нагрузки.
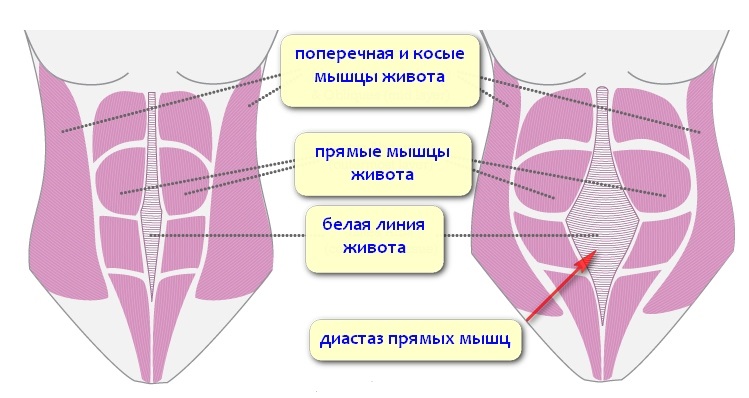
Грыжи белой линии живота
Белая линия живота – это пластина, образованная переплетенными сухожилиями и разделяющая прямые мышцы живота. Белой она называется по цвету ткани (в ней мало кровеносных сосудов). Проходит белая линия по середине живота – от грудной клетки (мечевидного отростка грудины) через пупок до лобка. В норме ее ширина составляет не более 3-х см. Но она может увеличиваться, если прямые мышцы начнут расходиться (например, под воздействием высокого внутрибрюшного давления). Подобное состояние называется диастазом прямых мышц живота. В этом случае по белой линии возможно образование грыж – выше пупка (надпупочная грыжа), в области пупочного кольца (околопупочная) или ниже пупка (подпупочная).

