Алкогольное поражение печени
Содержание:
- Диагностика печеночной недостаточности
- Источники
- Диагностика Фульминантной печеночной недостаточности:
- Последствия отказа печени
- Лечение
- 1.Что такое гепатит А и его симптомы?
- Стадии
- Формы и стадии
- Терминология
- Диета при хронической печёночной недостаточности
- К каким докторам следует обращаться если у Вас Фульминантная печеночная недостаточность:
- 3.Симптомы и диагностика
- Работа других органов после удаления желчного пузыря
- Диагностика печёночной недостаточности
- Причины появления
- Причины гидронефроза
- Диагностика и прогноз
- Способы терапии
- Симптомы печеночной недостаточности
- Самое важное в лечении печени
- Симптомы печёночной недостаточности
- Профилактика печёночной недостаточности
- Подведем итоги
Диагностика печеночной недостаточности
При диагностике печеночной недостаточности ключевое значение имеет история болезни пациента. Главным образом важны факты злоупотребления алкоголем, наличия ситуаций, повышающих риск гепатотропной вирусной инфекции. Выявляются признаки отказа органа, например, оценивается степень нарушения свертывания крови.
При физическом обследовании гастроэнтеролог отмечает увеличение печени – орган относительно хорошо ощутим при прощупывании брюшной стенки.
Полезный инструмент в диагностике печеночной недостаточности – УЗИ брюшной полости
Обследование помогает точно оценить размер печени, ее структуру, а также ширину воротной вены (важно в случае портальной гипертензии) и возможные осложнения, например, наличие жидкости в брюшной полости
 УЗИ брюшной полости
УЗИ брюшной полости
Дополнительные тесты – лабораторные анализы, в основном определение трансаминаз и билирубина, которые позволяют косвенно оценить функцию печени. Эти тесты должны проводиться периодически, частота анализов зависит от скорости нарастания симптомов.
Источники
- Cirrhosis and Chronic Liver Failure: Part II. Complications and Treatment, author: JOEL J. HEIDELBAUGH, M.D., and MARYANN SHERBONDY, M.D., University of Michigan Medical School, Ann Arbor, Michigan, http://www.aafp.org/afp/2006/0901/p767.html
- Chronic Liver Failure — Management, Emergency Care Institute https://www.aci.health.nsw.gov.au/networks/eci/clinical/clinical-resources/clinical-tools/gastroenterology/chronic-liver-failure/chronic-liver-failure-management
- MARS and Prometheus in Acute-on-Chronic
Liver Failure: Toxin Elimination and Outcome, Transplantationsmedizin,author: Rudolf E. Stauber, M.D. http://www.transplantation.de/fileadmin/transplantation/txmedizin/txmedizin20104/11_stauber.pdf - Acute-on-chronic liver failure: an update, authors: Ruben Hernaez, Elsa Solà, Richard Moreau, Pere Ginès
http://gut.bmj.com/content/early/2017/01/04/gutjnl-2016-312670 - Cirrhosis, updated: Jul 30, 2018, author: David C Wolf, MD, FACP, FACG, AGAF, FAASLD; Chief Editor: BS Anand, MD
- Cirrhosis, Mayo Clinic http://www.mayoclinic.org/diseases-conditions/cirrhosis/manage/ptc-20187434
- Cirrhosis and Advanced Liver Disease, British Liver Trust https://www.britishlivertrust.org.uk/liver-information/diet-and-liver-disease/cirrhosis-and-advanced-liver-disease/
- Cirrhosis in children and adolescents: An overview, authors: Raquel Borges Pinto, Ana Claudia Reis Schneider, and Themis Reverbel da Silveira, Wordl Journal of Hepatology https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4381165/
- Современные прогностические модели выживаемости пациентов с терминальными стадиями заболеваний печени, авторы: Ю.Э. Лурье, А.В. Метелин, А.Е. Кузнецова
http://www.cesurg.ru/ru/jarticlescesurg/60.html?SSr=40013379b601ffffffff27c_07df070a01282f-690
Диагностика Фульминантной печеночной недостаточности:
При диагностике синдрома необходимо отличить ФПН от печеночной недостаточности, развивающейся при хронических заболеваниях печени
Основное внимание следует обратить на наличие заболеваний печени в анамнезе, длительность симптомов, размеры печени и селезенки, наличие печеночных знаков
ФПН диагностируется на основе клинических проявлений (желтуха уменьшение размеров печени, энцефалопатия), биохимических данных (высокая концентрация билирубина, активность аминотрансфераз, снижение протромбинового индекса, V фактора свертывания крови). Выживаемость больных в III-IV стадиях энцефалопатии, если им не выполнена трансплантация печени, составляет 20 %, при I и II стадиях она достигает 65 %. У выживших больных цирроз, как правило, не развивается, но может сохраниться остаточное поражение ствола и коры головного мозга. Причинами летального исхода являются кровотечения, дыхательная и сердечно-сосудистая недостаточность, инфекционные осложнения, гипогликемия и панкреатит.
Последствия отказа печени
Последствия отказа печени напрямую зависят от первопричины. Осложнения данного состояния могут быть следующими:
- Появление дополнительных инфекционных очагов, которые могут привести к перитониту, пневмонии и тяжелому абсцессу.
- Венозные кровотечения, локализующиеся в пищеводе или органах пищеварения.
- Печеночная кома. Это происходит в том случае, если вследствие интоксикации наступило поражение мозга пациента фенолами и аммиаком. Непосредственно перед наступлением комы человек становится раздражительным и нервным, затем наступает сонливость. Вследствие медленного угнетения сознания наблюдается вялость и апатия. Также наблюдаются судороги, непроизвольное мочеиспускание, патологические рефлексы. Затем наступает отек мозга и гипоксия клеток, и, как следствие, кома. Для этого состояния характерно отсутствие сознания и реакции зрачков на свет, слабые или отсутствующие рефлексы.
Печеночная кома является симптомом отказа печени на терминальной стадии. В таком состоянии пациента переводят в реанимационное отделение. Может наступить смерть в связи с нарушением кровотока и отеком мозга.
Лечение
Лечение алкогольной болезни печени включает в себя четыре направления:
- отказ от алкоголя
- лечебное питание
- лекарственные средства
- при достижении необратимого состояния — трансплантация (пересадка) печени.
Лечебное питание
Полноценное сбалансированное питание и «нормальный» вес тела может значительно улучшить функционирование печени при ее поражении алкоголем. Многие пациенты с алкогольным гепатитом серьезно недоедают, в связи с потерей аппетита и тошнотой.
Рекомендуется диета с высоким содержанием антиоксидантов, таких как витамин Е, селен, а так же цинк — употребляйте в пищу больше свежих фруктов и овощей. Также используют пероральные и парентеральные смеси, растворы аминокислот, витамины группы В и микроэлементы.
Медикаментозная терапия
При возникновении алкогольного стеатогепатита применяют глюкокортикостероиды, препараты S-аденозилметионина, пентоксифиллин и антитела против ФНО-α.
1.Что такое гепатит А и его симптомы?
Вирусные гепатиты, в том числе, гепатит А, гепатит В и гепатит С – разные заболевания, которые поражают печень. Каждый из типов гепатита имеет свои симптомы и причины появления. Лечение гепатита также зависит от того, какой тип гепатита диагностирован. В этой статье мы расскажем об одном из видов гепатита – гепатите А.
Гепатит А – серьезное заболевание, вызванное одноименным вирусов и представляющее собой воспаление печени.
Каковы симптомы гепатита А?
Основными симптомами гепатита А может быть:
- Желтуха (желтый оттенок глаз и кожи, потемнение мочи);
- Боль в животе;
- Потеря аппетита;
- Тошнота;
- Лихорадка;
- Диарея;
- Быстрая утомляемость и усталость.
У детей гепатит А часто проявляется сразу несколькими симптомами.
Человек, зараженный вирусом гепатита А, может заражать окружающих примерно в течение недели до появления симптомов заболевания и в течение первой недели после того, как эти симптомы появились. Возможна и передача вируса от человека, заболевание которого протекает в скрытой форме, без симптомов.
Стадии
Выделяют три основных стадии алкогольной болезни печени, хотя часто они могут существовать одновременно.
I. Алкогольная жировая болезнь печени (АЖБП) — первая (начальная) стадия поражения печени алкоголем.
Употребление алкоголя в 90-100% приводит к накоплению жира в ткани печени. Жировая болезнь печени редко проявляется какими-либо симптомами, но могут наблюдаться отсутствие аппетита, тошнота, чувство тяжести в правом подреберье, а иногда и боли в этой области живота.
Обнаружение алкогольной жировой болезни печени — важный сигнал того, что человек употребляет алкоголь на уровне, который является вредным для здоровья.
Эта стадия болезни обратима. Если человек не употребляет алкоголь в течение месяца, жировые накопления в печени постепенно исчезают.
II. Алкогольный гепатит
Один из 4х пьющих человек с жировой печенью будет иметь алкогольный гепатит. Длительное употребление алкоголя в течение нескольких лет (иногда месяцев) может привести к воспалению ткани печени, известном как алкогольный гепатит.
Так же может наблюдаться утомляемость, снижение аппетита, потеря веса, иногда повышение температуры, периодические поносы.
Иногда, при употреблении большого количество алкоголя в течение короткого периода времени может возникнуть острый алкогольный гепатит — с развитием рвоты, желтухи и боли в области печени, а в последующем острой печеночной недостаточности и внезапной смерти.
Алкогольный гепатит, как правило, обратим, но необходимо более длительное воздержание от употребления алкоголя.
III. Цирротическая стадия — это заключительный этап при алкогольной болезни печени. Цирроз печени развивается у 25% пациентов с жировой болезнью печени.
Цирроз печени происходит, когда длительное воспаление вызывает замещение тканей печени соединительной тканью (рубцами), из-за чего печень перестает выполнять свои функции. Снижение печеночной функции всегда опасно для жизни.
Цирротическая стадия алкогольной болезни печени является необратимой. При этом прекращение употребления алкоголя может замедлить прогрессирование болезни и развитие осложнений. В некоторых случаях на фоне алкогольного цирроза развивается гепатоцеллюлярная карцинома (рак печени). Если цирроз печени сопровождается наличием хронического вирусного гепатита (В или С), это увеличивает риск развития рака печени.
Формы и стадии
В зависимости от первопричины выделяют три формы острой печеночной недостаточности: эндогенную, экзогенную и смешанную.
- Эндогенная возникает, если имеется поражение самой печени. Выделяют большой и малый вид этой формы заболевания. В основе большой печеночной недостаточности (истинной, первичной) лежит гибель клеток печени или их замещение другой тканью. Возникает под действием инфекций и токсических веществ. Например, при вирусных гепатитах, циррозе, отравлении ядами, онкологических заболеваниях органа.
Малая острая печеночная недостаточность развивается в составе синдрома полиорганной недостаточности. Возникает в результате тяжелых инфекций, отравлений, сепсиса.
- Экзогенная форма вызвана нарушением кровообращения, когда кровь проходит по короткому пути, минуя печеночные клетки. В результате она не очищается от токсических соединений и в таком виде попадает в общий кровоток и разносится по организму.
К этой форме относится «шоковая» печень, портальная недостаточность (нарушение кровотока в воротной вене печени) и электролитная недостаточность (нарушение функции печени обусловлено снижением уровня калия в крови).
- Смешанная форма возникает при сочетании экзогенной и эндогенной.
Заболевание проходит несколько стадий:
- Первая стадия (начальная, латентная, компенсированная): симптомы отсутствуют, нарушения функционального состояния можно выявить только путем лабораторных исследований;
- Вторая стадия (декомпенсированная): появляются основные симптомы в сочетании с изменениями в анализах;
- Третья стадия: к симптомам нарушения функции печени присоединяются проявления поражения других органов, в частности, центральной нервной системы вплоть до печеночной комы.
По скорости развития патологии можно выделить молниеносную форму (развивается менее, чем за неделю и обладает высокой вероятностью летального исхода), острую (от 7 до 28 дней) и подострую (от 28 дней до 3 месяцев).
Терминология
Хронические заболевания печени, такие как алкогольный цирроз или хронический вирусный гепатит – самостоятельные болезни, имеющие собственные причины, механизмы развития, методы диагностики и лечения. В отличие от них, хроническое нарушение функции печени – универсальный патологический процесс, отражающий постепенную гибель клеток печени (гепатоцитов) вследствие основного заболевания.
В отличие от острой печёночной недостаточности, возникающей в период до 28 недель от начала заболевания, хроническая печёночно-клеточная недостаточность может присутствовать многие месяцы и годы, прогрессируя от бессимптомной фазы до выраженного синдрома. Симптомы, входящие в данный синдром, в значительной степени определяют клинику цирроза – финальной стадии хронической патологии печени. По этой причине хроническую печёночную недостаточность и цирроз часто рассматривают как синонимы.
Диета при хронической печёночной недостаточности
Правильное питание имеет большое значение при хронических заболеваниях печени, так как позволяет значительно снизить нагрузку на больной орган. Рекомендуется стол №5 по Певзнеру. Больному необходима сбалансированная диета, состоящая из фруктов, овощей, злаков, белков, углеводов и минимального количества жиров/соли. Требуется увеличенное количество поступающей в организм энергии за счёт высококалорийных легкоусваиваемых продуктов.
В период обострения или при декомпенсации хронической печёночной недостаточности необходима безбелковая бессолевая диета. Следует избегать грубой жесткой пищи, способной повредить стенки пищевода и спровоцировать кровотечение. При асците или отёках нужно следить за водным балансом и при необходимости ограничить количество потребляемой жидкости.
К каким докторам следует обращаться если у Вас Фульминантная печеночная недостаточность:
- Гастроэнтеролог
- Хирург
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Фульминантной печеночной недостаточности, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
3.Симптомы и диагностика
Клиническая картина печеночной дистрофии характеризуется медленным развитием, неочевидностью и «смазанностью» симптоматики. Лишь на поздних этапах становятся постоянными и приобретают значительную выраженность тупые боли в правом подреберье, тошнота и рвота, диспепсия, желтуха. Токсическая гепатодистрофия нередко сопровождается спленомегалией, изменениями в коже, осложнениями со стороны сердца.
При быстром прогрессировании жировой дистрофии или ее переходе в цирроз печени прогноз становится крайне неблагоприятным: развивается печеночная кома (портокавальная кома), и дальнейший отказ органа приводит к летальному исходу.
Диагностика токсической, жировой, белковой, углеводной дистрофии может быть весьма затруднительной, особенно если заболевание протекает бессимптомно или малосимптомно. Нередко при стеатозах или циррозах окончательная картина проясняется только при применении высокотехнологичных визуализирующих методов (магнитно-резонансная или компьютерная томография).
Работа других органов после удаления желчного пузыря
Наблюдение гастроэнтеролога требуется и по другой причине. В новых анатомических условиях, в которых отсутствует желчный пузырь, зачастую происходят изменения в работе остальных органов желудочно-кишечного тракта. Печень, поджелудочная железа, кишечник, желудок, сами желчевыводящие пути после удаления желчного пузыря работают по-другому.
При удалении желчного пузыря:
- Возникает относительный дефицит особых гормонов энтерогормональной системы, которые регулируют тонус мышечного кольца (сфинктера Одди), окружающего общий желчный и поджелудочный (Вирсунгов) протоки. В этой ситуации может развиться стойкий спазм сфинктера, что может приводить к появлению боли в правом и левом подреберьях, а также опоясывающих болей, имитирующих панкреатит.
- Желчь уже не может скапливаться в «мешочке», который представляет собой желчный пузырь, поэтому она оттекает неконцентрированной. Это мешает нормальной активации ферментов поджелудочной железы в двенадцатиперстной кишке, нарушая важную кишечную фазу пищеварения. Как следствие, могут возникать поносы или запоры, нарушения микрофлоры кишечника.
- Если сфинктер Одди находится в расслабленном состоянии, то микрофлора двенадцатиперстной кишки может заселяться в незащищенные желчные протоки. Это формирует воспалительные процессы в стенках протоков — холангит.
- Существует мнение в медицинском сообществе, что удаление желчного пузыря является дополнительным риском по развитию ожирения печени из-за нарушения выработки гормонов ЖКТ и неправильного питания, но на данный момент исследованиями это окончательно не подтверждено.
Диагностика печёночной недостаточности
В основе диагностики острой печёночной недостаточности — лабораторные методы исследования, позволяющие установить степень тяжести патологии и причины, вызвавшие заболевание. Инструментальные методы имеют прикладное значение и применяются для оценки признаков портальной гипертензии (УЗИ печени, селезёнки и желчевыводящих путей), выявления признаков сопутствующих заболеваний (КТ или МРТ при подозрении на тромбоэмболию сосудов печени, рак печени, диагностика энцефалопатии и отёка мозга). Лабораторные анализы также позволяют прогнозировать исход заболевания и определяют показания для экстренной трансплантации печени.
Лабораторные методы диагностики острой печёночной недостаточности
- Кровь на ПТВ, ПТИ, МНО (протромбиновое время, протромбиновый индекс, международное нормализованное отношение)
- Биохимия крови (лактат, АЛТ/аланинаминотрансфераза, АСТ/аспартатаминотрансфераза, альбумин, газовый состав крови, билирубин, аммиак, глюкоза, креатинин)
- Анализ крови на антитела к вирусам гепатита (диагностика вирусных гепатитов), анализ крови на антинуклеарные антитела (диагностика аутоиммунного гепатита)
- Анализ крови на ВИЧ
- Тонкоигольная аспирационная биопсия печени
Причины появления
Самыми распространенными причинами печеночной недостаточности врачи называют инфекционные поражения печени патогенными микроорганизмами, вирусами, паразитами. Важно! В 47% случаев причиной патологии становится гепатит В, в 5% — гепатит А. Реже всего патологию провоцируют гепатиты С, Д и Е.В повышенной группе риска находятся лица старше 40 лет, которые принимают наркотические препараты, злоупотребляют алкоголем, страдают от печеночных заболеваний. В редких случаях развитие патологии провоцируют вирусы простого герпеса, Эпштейна-Барра, цитомегаловирусы, аденовирусы. Среди других распространенных причин синдрома печеночной недостаточности называют токсины и медицинские препараты
К поражению печеночной паренхимы может привести передозировка диуретиков, седативных средств, обезболивающих. Опаснейшими токсинами, которые моментально вызывают симптомы печеночной недостаточности, считаются химические соединения, микотоксин грибков рода аспергилл, яд бледной поганки. Спровоцировать тяжелую печеночную недостаточность способна гипоперфузия органа, которая развивается в связи с профузным кровотечением, синдромом Бадда-Киари, хронической сердечной недостаточностью, веноокклюзионным заболеванием. Патология нередко появляется во время инфильтрации печени опухолевыми клетками лимфомы, рака поджелудочной железы, метастазировании рака легких. В редких случаях развитию ХПН способствует тирозинемия, аутоиммунный гепатит, жировая дистрофия органа, галактоземия и другие заболевания. Среди причин врачи называют операционные вмешательства, тупую травму печени. Есть ряд факторов, которые провоцируют срыв компенсаторных механизмов и способствуют развитию заболевания. Среди них:
- Избыток белка в рационе.
- Лапароцентез.
- Злоупотребление спиртным.
- Интеркуррентные инфекции.
- Кровотечения в ЖКТ.
- Понос, рвота.
- Нарушения электролитного баланса.
Необходимо понимать, что такое печеночная недостаточность у человека, какие последствия она несет для пациента и как ее предотвратить
Важно своевременно обращаться за медицинской помощью, как только появятся первые признаки. Оперативное лечение способно предупредить многие серьезные осложнения и последствия. В патогенезе острой печеночной недостаточности значительную роль играет образование аутосенсибилизированных Т-киллеров и противопеченочных аутоантител, которые вызывают дополнительное аутоаллергическое поражение печеночных клеток
Причины гидронефроза
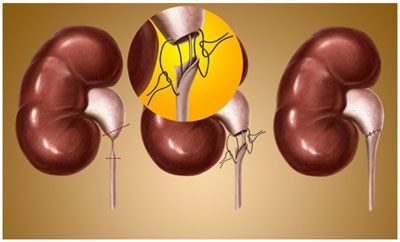
Лапароскопическая пластика гидронефроза
- Стоимость: 140 000 — 200 000 руб.
- Продолжительность: 1-3 часа
- Госпитализация: 3-4 дня в стационаре
Подробнее
Заболевание правильнее называть гидронефротической трансформацией, поскольку при нарушении оттока мочи изменения происходят не только с чашечно-лоханочной системой, но и с паренхимой, мочеточником, сосудами, мочевым пузырем и всей выделительной системой в целом. Правая и левая почки поражаются примерно с одинаковой частотой, двусторонний процесс бывает лишь в 5-9% случаев.
Основная причина патологии – затруднение оттока мочи из почки в связи с сужением мочевыводящих путей. Сужение может произойти на любом уровне, начиная от лоханки и заканчивая наружным отверстием уретры. Такое сужение бывает врожденным и приобретенным.
Встречаются следующие врожденные причины:
- аномалия расположения почечной артерии или ее ветвей, сдавливающих мочеточник;
- внутренние клапаны мочеточника;
- недоразвитие мочеточника;
- спиралеобразное расположение мочеточника, когда он охватывает нижнюю полую вену;
- уретероцеле – мешотчатое расширение участка мочеточника;
- атрезия мочеиспускательного канала или полное либо частичное заращение;
- мешковидные выпячивания мочеточника или дивертикулы.
- нефролитиаз или , при которой конкремент механически закупоривает мочеточник;
- длительно текущие хронические воспаления, при которых изменяется стенка мочеточника, развивается стриктура мочеточника;
- опухоли органов мочевыделения – доброкачественные и злокачественные;
- у женщин – хронические воспаления и опухоли органов малого таза;
- у мужчин – растущая ;
- метастазирование опухолей различного происхождения в забрюшинное пространство;
- травмы органов брюшной полости и таза;
- болезни спинного мозга, связанные с нарушением иннервации почек и мочевого пузыря.
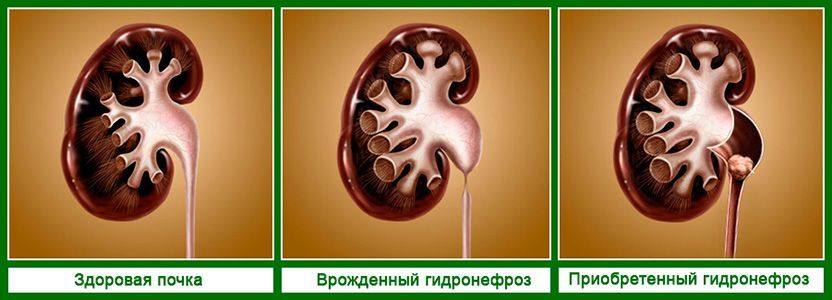
То есть всегда причиной гидронефроза является появление анатомической преграды на пути движения мочи.
Диагностика и прогноз
Обнаружить проблему бывает достаточно сложно, так как симптоматика хронического гепатоза обычно неяркая. Ключевой метод диагностики – ультразвуковое исследование печени, гепатоз проявляется изменением эхогенности органа и увеличением его в размерах. Дополнительно назначаются другие инструментальные исследования: ангиограмма, МРТ. А также лабораторные исследования: анализы крови на печеночные ферменты, которые в ответ на происходящее с органом часто повышаются. Окончательно диагноз ставится по результатам изучения образца тканей – биопсии.
На первых стадиях гепатоз купируется соблюдением ограничений в питании – этого бывает достаточно, чтобы восстановить обменные процессы в тканях, вернуть клеткам их функциональность. Если болезнь уже прогрессировала, то только диеты недостаточно, нужно предпринимать комплексные меры. В таком случае используют тактику, комбинирующую питание, лекарственную терапию и строгий режим, который должен стать не просто временной мерой, а образом жизни.
Способы терапии
Терапия печеночной недостаточности требует особенного комплексного подхода. Терапевтические действия врача и пациента при этом носят неотложный характер, так как в любой момент состояние больного может значительно ухудшиться. Цель лечения состоит в нормализации работы железы и детоксикации организма. Усилия лечащих специалистов направляются на:
- Понижение уровня токсинов в крови пациента
- Протекцию клеток печени и поддержку их функционирования
- Восстановление функционирования гепатобилиарного тракта
- Устранение основного заболевания, к примеру, гепатита С
- Нормализацию электролитного и биохимического состава крови
- Восстановление кровотока в поврежденной железе
- Регулирование метаболических процессов
В рамках комплексной терапии назначаются:
- Инфузионные растворы для детоксикации парентерального питания
- Противоотечные медикаменты
- Сорбенты для быстрого выведения из организма скопившихся в нем токсинов
- Гепатопротекторы;
- Лекарства для улучшения метаболизма
- Препараты для улучшения реологических свойств крови, что требуется для запуска микроциркуляции
- Ферментные лекарства
- Витамины
- Переливания крови и ее составляющих
Для борьбы с дефицитом кислорода, который может возникнуть при отказе печени, требуется постоянная кислородная терапия. В особо сложных случаях производится интубация трахеи. В некоторых случаях пациенту вводятся вазопрессоры для повышения кровяного давления. При снижении уровня белков назначается инфузия альбумина.
Для прослеживания динамики болезни требуется постоянный лабораторный контроль, слежение за работой сердца и дыхательных путей. Если состояние пациента признано тяжелым или крайне тяжелым и устанавливается постельный режим, требуется профилактика пролежней. В этих целях назначаются антибактериальные средства и камфорное масло.
Острая печеночная недостаточность нередко сопровождается асцитом. Если этот симптом ярко выражен, проводится лапароцентез для оттока жидкости. В особо тяжелых случаях пациенту может понадобится пересадка отказавшего органа.
Симптомы печеночной недостаточности
Общая характеристика
Печеночная недостаточность представляет собой клинический синдром, наступающий при частичной дисфункции печени, а именно, потере органом способености полноценно восстанавливаться и участвовать в обмене веществ.
Интересно, но классификация этого синдрома как особого заболевания стала возможной только в последние годы. Ранее, еще в середине прошлого века, печеночную недостаточность ошибочно относили к самым распространенным патологическим процессам, таким как интоксикация, сердечно-сосудистая или легочная недостаточность. Подобная диагностика была обусловлена схожестью симптомов этих заболеваний и неспособностью медицины до недавнего времени выявить характерные черты печеночного синдрома.
Причины
Факторы развития печеночной недостаточности довольно разнообразны. К ним относятся:
- инфекционные и паразитирующие заболевания (в особенности гепатиты В, С и Е. В редких случаях к печеночной недостаточности могут привести герпес, аденовирус, желтая лихорадка и туберкулез. Частным примером паразитирующего заболевания является эхинококк);
- хронические заболевания печени (цирроз) и других органов (нарушение функциональности сердечно-сосудистой и эндокринной систем);
- интоксикация лекарственными средствами (в первую очередь антибиотиками), алкоголем и ядовитыми грибами;
- закупорка желчных протоков, вызывающая ряд патологических процессов в клетках печени (желчную гипертензию и, как следствие, нарушение кровообращения и обмена кислорода);
- различные травмы, ожоги и шоковые ситуации.
Вне зависимости от факторов развития печеночной недостаточности, синдром проявляется однообразно и к тому же быстро прогрессирует, поскольку клетки органа крайне восприимчивы к нехватке кислорода.
Симптомы
Характер печеночной недостаточности, главным образом, определяется двумя патологическими процессами: синдромом холестаза и некрозом печеночной ткани.
В первом случае из-за обструкции желчных протоков и, следовательно, прекращения нормального выведения желчи возникает желтуха. Она является наиболее характерным и заметным проявлением заболевания печени и может носить острую и хроническую форму. Степень выраженности желтухи может различаться от яркой пигментации до практически незаметного вида.
Во втором случае запускается большее количество опасных процессов. Печеночно-клеточная недостаточность приводит не только к лихорадке, но и к различным нарушениям сердечно-сосудистой системы (изменению кровообращения, тахикардии, гипертензии и гипотензии) и работы ЖКТ (обесцвеченный стул).
Помимо этого, острому и хроническому некрозу печени по отдельности сопутствуют свои заболевания и расстройства. Острый некроз вызывает частичную дисфункцию легких (отек легких), которая наступает в связи с попаданием крови в альвеолы; а также нарушения работы почек и нервной системы (притупление сознания, тошнота, вялость или гипервозбудимость).
Для хронического некроза характерна портальная гипертензия и асцит (пропотевание жидкости в брюшную полость). Более того, у больных этих синдромом наблюдаются поверхностные, ярко выраженные венозные сплетения и сосудистые звездочки и анемия.
Как видно из сказанного, печеночная недостаточность запускает большое количество патологических процессов. К сожалению, все эти многочисленные изменения обусловлены особым положением печени в организме человека – ее теснейшим взаимодействием с другими органами и системами
Поэтому очень важно сохранять свою печень здоровой!
Самое важное в лечении печени
Есть несколько способов, как помочь печени после алкоголя:
- 100% отказ от алкоголя. Если вы сможете забыть об этой вредной привычке, то организм очистится от спирта и начнет возвращаться в нормальное состояние. Фармакологам удалось разработать действенные и в тоже время безопасные лекарственные средства для отказа от алкоголя. В их использовании нет ничего стыдного. Также можно обратиться за помощью к психологу и лечь в больницу – в особо сложных ситуациях.
- Правильное питание. Как правило, люди, которые употребляют алкоголь, не следят за своим рационом, едят однообразную пищу один раз в день. Врач расскажет о правильном питании, в том числе назначит витамины и пищевые добавки. Или поставит капельницу.
- Прием препаратов. В любой аптеке можно купить таблетки, которые способствуют восстановлению печени после алкоголя, в частности, устраняют воспаление. Самыми лучшими являются: преднизолон (относится к группе стероидов) и пентоксифиллин. Но они облегчают состояние только в начале, это не панацея.
- Трансплантация органа. Применяется, если комплексная терапия из 100% отказа от алкоголя, правильного питания и приема препаратов не дала результата. Перед операцией необходимо как минимум полгода не пить. Центры трансплантации неохотно идут на встречу алкоголикам, даже если у них есть деньги – нужно будет доказать, что вы больше никогда не будете пить.
Симптомы печёночной недостаточности
Клиническая картина печёночной недостаточности состоит из ряда симптомов, возникающих вследствие нарушения функции печени, и сопутствующих патологических изменений в организме.
Симптомы и признаки печёночной недостаточности
- Сосудистые звёздочки на теле
- Увеличение молочных желёз (в том числе у мужчин)
- Неприятный запах при дыхании
- Бессонница, нарушения памяти, раздражительность, снижение работоспособности и другие признаки печёночной энцефалопатии
- Кожный зуд, темная моча, желтуха, привкус горечи во рту – синдром холестаза
- Увеличение длительности кровотечения, склонность к кровоточивости, высокий риск желудочно-кишечного кровотечения
- Геморрагический синдром обусловлен нарушением белкового обмена
- Слабость, потеря массы тела, тошнота, снижение аппетита, головные боли, головокружение
- Кровотечение из вен пищевода/прямой кишки
- Скопление свободной жидкости (транссудата) в брюшной полости (асцит)
- Боли, тяжесть в подреберной области справа и/или слева
- Симптом “голова медузы” — расширенные подкожные вены на передней брюшной стенке
Профилактика печёночной недостаточности
Основная причина нарушения функции печени – передозировка парацетамола и других лекарственных препаратов. Для профилактики достаточно избегать самолечения и точно следовать рекомендациям вашего лечащего врача. Помните, что не существует безопасных лекарств – в последние годы увеличилось количество случаев печёночной недостаточности, вызванной лекарственными травами и народными средствами.
Своевременно сделанные прививки защитят от печёночной недостаточности, вызванной гепатитом A или B. Вирусные гепатиты B и C часто приводят к тяжёлому заболеванию печени. Помните, что они передаются половым путём, а также через шприцы, иглы. Гепатитом можно заразиться, сделав пирсинг или татуировку на теле, воспользовавшись чужой бритвой.
Не употребляйте в пищу незнакомые растения и грибы. При работе с химикатами используйте перчатки и респиратор.
Подведем итоги
Удаление желчного пузыря не решает проблему сгущения желчи и образования камней. Кроме того, хирургическое вмешательство может привести к ухудшению пищеварения и даже повторному появлению болей и других симптомов при ПХЭС.
Поэтому каждому пациенту после удаления желчного пузыря необходимо наблюдение, в том числе:
посещение квалифицированного врача-гастроэнтеролога 1-2 раза в год, который сможет помочь сохранить вновь обретенное здоровье и не допустить повторного образования камней и повторной операции
периодическое (1 раз в 6 месяцев) проведение УЗИ желчных протоков, а при необходимости, для оценки состояния сфинктера Одди — динамическое УЗ-исследование протоков
медикаментозная поддержка (при необходимости)
диетическая терапия
осторожность при физической активности и занятиях спортом
отказ от курения и алкоголя или как минимум значительное снижение потребления.

