Опасны ли выпуклые родинки?
Содержание:
- Диагностика невуса
- Почему нужна операция
- Методы лечения образований
- Профилактика
- Осложнения
- Диагностические мероприятия
- Лечение гемангиомы печени
- Несколько слов об эмболизации
- Лечение меланомы родинки
- Виды родинок
- Стадии меланомы кожи
- Другие формы невуса кожи и слизистых оболочек
- Статистика заболеваемости
- Меланомоопасные невусы
- Признак 9 — «выпадение волосяного покрова на поверхности невуса».
- Обсуждение
- Опасные
- Нормальные и атипичные родинки
- Новые родинки — опасно ли это?
- Причины перерождения невусов
- Лечение сложного пигментного невуса В начало
Диагностика невуса
Вовремя обратившись к специалисту, вы сможете предотвратить негативные последствия перерождения родинки в онкологический процесс, который может угрожать вашей жизни. Специалисты нашей клиники проведут комплексную диагностику невуса, которая включает:
- сбор анамнестических данных;
- осмотр кожных покровов для оценки состояния и характера образования;
- осмотр с помощью дерматоскопа для детального изучения структуры невуса и исключения злокачественного происхождения новообразования;
- при необходимости — проведение биопсии для дальнейшей диагностики;
- при необходимости — консультация других специалистов.
Для достоверной постановки диагноза наши врачи проводят дифференциальную диагностику со следующими заболеваниями:
- злокачественная меланома;
- лентиго;
- диспластический невус;
- пиогенная гранулема;
- акантома;
- себорейный кератоз;
- невромы;
- плоскоклеточная карцинома.

Почему нужна операция
Не существует медикаментозного лечения кожных образований с длительным эффектом, они могут только облегчить появившиеся симптомы. Поэтому для устранения косметологического дефекта, для уменьшения риска травматизации образования и снижения всех возможных осложнений необходимо удалить образование кожи, доставляющее дискомфорт.
Например, под действием солнечных лучей невус может увеличиваться в размере и если его не удалить, то из-за этого он может перейти в злокачественную форму.
Если ваша родинка расположена в том месте, где часто травмируется, то ее также необходимо удалить, чтобы избежать возможных осложнений.
Устранить такие образования можно только с помощью методов малоинвазивной хирургии. Послеоперационная рана заживает достаточно быстро – до нескольких дней, данный срок будет зависеть от размера невуса и глубины его проникновения.
Методы лечения образований
В нашем центре работают лучшие специалисты, которые максимально бережно удаляют кожные новообразования, используя методы миниинвазивной хирургии.
Главный принцип работы нашей клиники – это хирургия одного дня, а это значит, что после проведения микрооперации вы можете идти домой.
Для удаления невуса мы используем несколько видов малотравматичного хирургического лечения.
Лазерное удаление
Это один из современных методов удаления образований кожи, характеризуется послойным бесконтактным удалением, стерильностью и быстротой выполнения. Мы используем углекислотный хирургический лазер с малым диаметром, который оставляет после себя небольшой косметологический шрам.
- Электоадиоволновая хирургия
Для этого вида вмешательства используется специализированный аппарат «Сургитрон», в основе которого лежит использование высокочастотных волн, которые удаляют мягкие ткани образования за счет испарения клеток. Данный метод напоминает удаление скальпелем, но он менее травмирует прилежащие структуры и менее болезненный. - Криодеструкция
Удаления невуса с помощью жидкого азота. Метод самый атравматичный и с лучшим косметологическим эффектом. Его суть в безболезненном замораживании образования при низких температурах, после чего ткани сами отторгаются через 10 — 20 дней после оперативного вмешательства. - Удаление скальпелем
В зависимости от размера невуса, локализации, формы длительность микрооперации занимает от 20 до 30 минут. Перед проведением удаления, вам сделают анестезирующую инъекцию. Она вводится местно, в зоне локализации невуса, поэтому в процессе вы ничего не почувствуете. После иссечения родинки скальпелем, врач обрабатывает рану и накладывает швы, после чего вы можете сразу же вернуться к привычным занятиям.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Профилактика
Профилактические меры заключаются в следующем:
- ограничение пребывания на солнце и прямого попадания солнечных лучей при наличии образований на коже;
- постоянное наблюдение за родинкой (при любых изменениях необходимо обратиться к врачу);
- не пользоваться солярием и средствами для усиления загара.
Осложнения
Несмотря на то, что гемангиома не превращается в раковую, осложнения ее весьма серьезные. Наиболее частые из них:
- Происходит разрыв и начинается внутреннее кровотечение;
- Развивается тромбоз и опухоль уплотняется;
- При значительных размерах опухоли происходит сдавливание близрасположенных органов и сосудов.
На развитие опухоли во многом влияет содержание в крови эстрогенов, поэтому необходимо отслеживать ее развитие в период беременности либо в процессе применения контрацепции гормонального характера.
Диагностические мероприятия

Высокодифференцированная и низкодифференцированная опухоль
Эффективным диагностическим методом является цветовое допплеровское картирование. Этот режим, в сравнении с ультразвуковым исследованием, повышает возможность выявить гемангиому.
Магнитно-резонансная томография также очень информативна.
Самым же эффективным методом диагностики опухоли считается компьютерная томография с внутривенным контрастированием.
Лечение гемангиомы печени
Консервативными методами лечение опухоли не проводят. Необходимость экстренной хирургической операции возникает в случае внутреннего кровотечения, которое может стать следствием разрыва опухоли либо ее нагноения.
Как правило, выполняют плановую операцию, среди показаний к которой:
- Чувство постоянного дискомфорта в животе;
- Значительная величина опухоли (свыше 5 см);
- Сдавление близрасполагающихся органов либо кровеносных сосудов;
- Возникшие опасения, что процесс становится злокачественным.
Во время операции опухоль вылущивают, как вариант – ее удаляют с частью печени. Поражение диффузного характера требует проведения артериальной эмболизации опухоли. В большинстве случаев пациенты хорошо переносят данные манипуляции.
Несколько слов об эмболизации
Данный современный метод малоинвазивен.
Анестезию используют местную, после чего вместе с контрастом специальные катетеры проводят в артериальные сосуды печени, питающие опухоль. Все выполняется под контролем ангиографа.
Через просвет катетера вводят эмболы (уникальные мелкие частицы), которые перекрывают поступление крови по этим сосудам. Не получая питания, опухоль начинает уменьшаться в размерах. Через катетер можно при необходимости вводить и лекарственные препараты.
Эмболизация – лечебный метод, доказавший свою эффективность в борьбе с опухолью. Это альтернатива полостного хирургического вмешательства. В ряде случаев, например, при обнаружении опухолей большого размера либо опухолей множественных этот метод лечения оказывается единственно возможным.
В клинике интегративной онкологии Onco.Rehab Вы можете получить исчерпывающую консультацию на предмет лечения гемангиомы печени.
Лечение меланомы родинки
Меланома, как разновидность рака кожи, может представлять серьезную угрозу не только здоровью, но и жизни пациента. Именно поэтому при обнаружении раковой родинки ее подвергают немедленному иссечению, удаляя при этом и окружающие ткани на расстояние около 5 см. Вместе с эпидермальными покровами 9кожей), иссечению подлежат все подкожные структуры, включая фасцию — соединительную оболочку. Если меланома диагностируется на пальце руки или ноги, речь может идти об ампутации.
Предотвратить развитие этого онкологического процесса существенно проще, чем избавится от рака кожи, в связи с чем при любых подозрениях и сомнениях относительно природы родинки стоит немедленно проконсультироваться с опытным специалистом, который порекомендует один из простых и безопасных методов аппаратного удаления подобного кожного новообразования.
Меланома одно из самых опасных с точки зрения метастазирования раковых состояний. В связи с этим, только опытный и квалифицированный специалист сможет оказать оперативную и рациональную помощь. Доктора медицинского центра «НЕОМЕД» обладают всеми необходимыми знаниями и навыками, которые позволяют им ежедневно побеждать эту страшную болезнь и спасать жизни своих пациентов. Записаться на прием можно прямо сегодня.
Виды родинок
Обычное пятно
Они возникают в детстве, в основном в местах, подверженных воздействию солнца. Круглый, симметричный на вид, с гладкой и четко очерченной кромкой, диаметром до 5 миллиметров. Они редко перерастают в злокачественную форму, но люди, у которых 50 и более общих родинок, относятся к группе повышенного риска развития меланомы .
Врожденное пятно
Они присутствуют с рождения, могут сильно различаться по размеру и быть довольно большими по площади. Обычно они доброкачественные, но имеют предрасположенность к развитию меланомы, особенно очень больших врожденных родинок.
Атипичное пятно
Или диспластические родинки, они могут развиваться где угодно на теле и обычно больше обычных родинок. Они отличаются цветом и фактурой, неправильными краями с множеством цветов. Некоторые атипичные родинки могут стать злокачественными, поэтому необходимы регулярные осмотры у дерматолога.
Редкий вид родинки, которая похожа на меланому, но не является злокачественным образованием. Обычно встречается у светлокожих детей и молодых людей в возрасте до 20 лет. Они быстро растут и различаются по размеру от нескольких миллиметров до сантиметров.
Стадии меланомы кожи
Выделяют четыре стадии развития меланомы – 0, I, II, III, IV, из них I, II и III имеют подстадии A, B, C. Также используются обозначения T – распространенность первичной опухоли, N – отсутствие, наличие и распространенность метастазов в регионарных лимфоузлах, M – отсутствие или наличие метастазирования в отдаленные органы.
Стадирование основывается на размере опухоли, ее толщине, скорости деления клеток, частоте и интенсивности изъязвлений, отсутствии или наличии метастазов в лимфатические узлы и органы.
| Стадия | Характеристика |
| Меланома только на поверхности кожи (in situ). Не распространяется в подлежащие ткани. Не затронуты лимфоузлы, нет отдаленных метастазов. | |
|
I (A, B) |
На ранней стадии толщина опухоли до 1 мм. Нет кровоточивости, язв и шелушений. Низкая скорость клеточного деления. Нет метастазирования в лимфоузлы и органы. |
| II(A, B, C) | Меланома прорастает вглубь, ее толщина – до 2-4 мм. Поверхность опухоли гипертрофирована, шелушится, изъязвлена, может кровоточить. Метастазов в лимфоузлах и отдаленных органах нет. |
| III(A, B, C) | Меланома любой толщины с прорастанием вглубь тканей, с изъязвлениями или без. Поражаются регионарные лимфоузлы, которые могут быть увеличены. Метастазов в органах нет. |
| IV | Опухоль поражает органы (мозг, легкие, печень), отдаленные участки кожи и лимфоузлы. |
Другие формы невуса кожи и слизистых оболочек
Нек-рые виды Н. не отличаются по морфол, строению, но имеют ряд клин, особенностей. К таким Н. относят монгольское пятно, невус Оты и линейный эпидермальный H.
Монгольское пятно является особой разновидностью голубого Н. Возникает чаще у представителей азиатских народов через 1—2 дня после рождения в виде синеватых, голубоватых или коричневых плоских пятен диам, до 6 — 10 см на коже поясничной и крестцовой областей. В 4—5-летнем возрасте монгольское пятно постепенно уменьшается в размерах и исчезает.
Невус Оты (черно-синюшный глазоверхнечелюстной Н.) описан в 1939 г. Отой (М. Т. Ota). Является разновидностью голубого Н. Наблюдается в основном у представителей азиатских народов, чаще у женщин. В 60% случаев бывает врожденным, в других случаях обнаруживается в первом десятилетии жизни. С возрастом может несколько бледнеть, но не исчезает в течение всей жизни. Макроскопически имеет вид пигментного пятна в зоне иннервации I и II ветвей тройничного нерва с темно-коричневой пигментацией кожи, иногда распространяющейся на кожу в области лба и крыла носа, конъюнктиву, склеры и радужку. При этом пигментация может иметь вид отдельного пятна, а также состоять из сливающихся пятен черно-серого, фиолетового, синеватого цвета. По степени выраженности пигментации и преимущественной локализации поражения различают слабовыраженный (орбитальный и скуловой), умеренно выраженный, интенсивный и двусторонний невус Оты.
Линейный эпидермальный Н. имеет вид образования прямой или овальной формы в виде пигментированных узелков, отделенных друг от друга участками неизмененной кожи, образно сравниваемых с ниткой жемчуга или четками (цветн. рис. 9).
Диагноз различных форм Н. устанавливают гл. обр. на основании результатов морфол, исследований.
Лечение
При локализации Н. в местах, где возможна его случайная травма, методом выбора является иссечение вместе с окружающей кожей и подкожной клетчаткой, отступя на 0,2—0,3 см от видимого края Н. (на лице, ногтевом ложе) и на 0,5—0,6 см (на коже туловища и конечностей). При гигантском пигментном Н. в ряде случаев прибегают к поэтапному его иссечению с последующей кожной пластикой. Лечение линейного эпидермального Н. и га-доневуса обычно вызвано необходимостью устранения косметического дефекта. При этом может быть использовано экономное иссечение, диатермокоагуляция (см.), дермабразия с помощью фрез бормашин (см. Косметические процедуры), криодеструкция (см. Криохирургия).
Прогноз чаще всего благоприятный. Однако на фоне, напр., пограничного, голубого Н., невуса Оты, реже при других формах может развиться меланома (см.).
Статистика заболеваемости
Частота выявления
Меланома встречается достаточно редко – от 3% до 6% от общего числа злокачественных опухолей. Считается самым агрессивным видом рака кожи, характеризуется быстрым ростом и ранним метастазированием. Из всех смертей по причине злокачественных новообразований кожи на нее приходится 80%. Среднегодовой прирост частоты заболевания в России составляет 3,9%.
Возраст и пол больных
Опухоль в основном обнаруживается в возрасте от 30 до 60 лет, встречается и у более пожилых людей. В последнее время заболевание «помолодело» и все чаще диагностируется у пациентов от 24 до 40 лет. Средний возраст больных – 52 года, более четверти случаев выявляются у людей в возрасте до 45 лет.
В возрасте до 40 лет новообразование чаще встречается у женщин. После 40 лет заболеваемость выше у мужчин и, по мере увеличения возраста, эта тенденция становится более выраженной – в возрасте 65 лет мужчины заболевают в два, а в 80 лет – в три раза чаще, чем женщины.
Зависимость от расы и цвета кожи
Риск появления меланомы наиболее высок у людей европеоидного типа со светлой кожей. Менее подвержены заболеванию испанцы, азиаты и афроамериканцы. При этом у заболевших афроамериканцев самая низкая выживаемость.
Выживаемость
Средний показатель смертности от меланомы в России составляет 2,13-2,52 на 100 тыс. населения. Среднегодовой прирост показателя смертности – около 1,5%. Выявление опухоли на ранних стадиях позволяет достичь почти 100% выживаемости в течение 5-10 лет.
Меланомоопасные невусы
Ниже перечислены специфические виды черных родинок, которые являются меланомоопасными. Это значит, что при воздействии неблагоприятных факторов они могут переродиться в меланому; риск злокачественной трансформации выше, чем в случае с обычными невусами.
Диспластические невусы. Этот тип невусов характеризуется наличием меланоцитарной дисплазии — нетипичного расположения меланоцитов. Диагностировать дисплазию меланоцитов может только врач дерматолог. Пациенту нужно знать о том, что диспластический невус имеет ровную поверхность. Над кожным покровом он не возвышается, либо возвышается только его центральная часть. Форма неправильная, с неровными краями. Окраска неравномерная, участки черного цвета располагаются по центру.
Синий невус. Несмотря на название, образование может быть не только синего, но и черного цвета. Обычно имеет форму правильной полусферы и возвышается над поверхностью кожи. Поверхность гладкая, края ровные. Типичная локализация — волосистая часть головы, стопы и кисти рук, ягодичная область. Риск малигнизации повышается после травмирования, в том числе самостоятельными попытками удаления.
Невус Ота. Этот тип новообразований появляется только на лице. Характерен, главным образом, для представителей монголоидной расы. Цвет черный или синюшный. Дифференциальным признаком является наличие пигментации склеры, радужной оболочки или конъюнктивы глаза.
Пограничный пигментный невус. Новообразование формируется в детском возрасте. В дальнейшем родимые пятна увеличиваются в размерах на протяжении жизни, достигая полутора-двух сантиметров в диаметре. Дифференциальным признаком является неравномерная кольцевидная окраска, с уменьшением интенсивности цвета от центра к периферии. Цвет коричневый, темнее в центральной части.
Гигантский пигментный невус. Относится к врожденным. Увеличиваясь в размере, подобные родимые пятна достигают гигантских размеров, вплоть до 15 и более сантиметров. Характерным признаком является неровная поверхность с «рытвинами», узелками и трещинами. Может иметь место рост волос из невуса.
Для меланомоопасных родинок риск малигнизации выше, чем для обычных новообразований на коже. Такие невусы и родимые пятна требуют наблюдения у дерматолога или онколога. К злокачественному перерождению может привести воздействие внешних факторов — механическое или химическое повреждение, ультрафиолетовое облучение.
Признак 9 — «выпадение волосяного покрова на поверхности невуса».
Этот признак может говорить о том, что родинка стала злокачественной. Если родинка 5 мм или больше и с её поверхности исчезло одновременно несколько волос и они не думают появляться. Более того, если та же родинка начала расти и выросла в 2 раза за 2 месяца — это уже 2 тревожных сигнала одновременно и такую родинку стоит, не откладывая, показать онкологу.
Кроме этого, я должен отметить, что в моей практике один раз встретилась меланома, поверхность которой была покрыта волосами.
Вместе с тем, существует огромное количество родинок, поверхность которых не покрыта волосами и при этом они являются полностью доброкачественными. Также часто люди паникуют, если из родинки рос один волос и он вдруг выпал. Пожалуйста, не отчаивайтесь — он должен появиться не позже, чем через 2-3 недели.
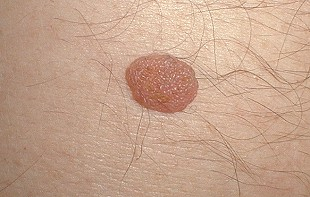
О волосяном покрове на родинках я написал эту статью
Обсуждение
По патоморфологическим признакам (по глубине расположения невусных клеток обычные меланоцитарные приобретенные невусы подразделяются на юнкциональные (пограничные), смешанные (сложные) и внутридермальные. Однако диагноз «меланоцитарный невус», как правило, ставится только по клинико-анамнестическим данным. Данное обстоятельство требует классификации обычных меланоцитарных приобретенных невусов по клиническим признакам. В научных публикациях многократно описывались различные клинические нозологические варианты этих пигментных образований. Одними из первых были описаны невусы Унны (1885 год) и Мишера (1956 год), при которых невусные клетки расположены глубоко в дерме и в связи с этим форма невуса куполообразная и папилломатозная. В 1972 году впервые описан кокардный невус . В 1992 и 1994 гг. профессор J.L. Bolognia с соавт. описала невусы с перифолликулярной гипопигментацией и мелкими темными точками . В 2009 году J.L. Bolognia и K.Y. Suh в статье «Signature nevi» впервые предложили систематизацию 10 клинико-морфологических вариантов обычных меланоцитарных невусов (невусы однородные коричневый и розовый; невус кокардный; невус с перифолликулярной гипопигментацией; невус лентигинозный; невус по типу «затмения»; розовый невус по типу «затмения»; невус по типу «яичницы»; галоневус и беспигментный меланоцитарный невус).
Также было указано, что гистологические признаки невусов укладывались в классификацию обычных меланоцитарных приобретенных невусов по глубине залегания невусных клеток. В дальнейшем были подробно изучены патоморфологические особенности этих вариантов обычных родинок, что подтвердило обоснованность такой систематизации. Кроме того, по гистологическим признакам они отличались от диспластических невусов. Форма описанных клинико-морфологических вариантов невусов была плоской или с плоской периферией и слегка возвышающимся центральным компонентом. Также важным обстоятельством является то, что диагноз любого из описанных невусов из-за типичной клинической характеристики можно установить при простом осмотре под лупой с боковым освещением или при фотографировании и просмотрена экране фотоаппарата без применения дерматоскопии и морфологических методов исследования.
Существуют описания (в том числе в наших публикациях) других клинических вариантов обычных меланоцитарных приобретенных невусов: невус на ножке и в темной коже . Также необходимо выделять такой вариант как кератотический невус, который имеет клинические и гистологические особенности. Кроме того, среди обычных родинок часто встречаются невусы однородные коричневые слегка и равномерно возвышающиеся, а также с плоской периферией и слегка возвышающимся центральным компонентом. Не включили в исследование невус беспигментный меланоцитарный, так как данная нозологическая форма встречается крайне редко (в современной литературе описано всего несколько случаев). Также не проводили исследование галоневусов, так как в большинстве классификаций данная нозологическая форма относится к особым меланоцитарным невусам.
Все изложенное, а также результаты наших исследований меланоцитарных опухолей кожи, опубликованные ранее и в настоящей статье, позволили предложить клиническую систематизацию обычных меланоцитарных невусов. В ней все обычные родинки разделены на 16 нозологических вариантов и сгруппированы в зависимости от формы образований на 5 видов (плоские; слегка и равномерно возвышающиеся; с плоской периферией и слегка возвышающимся центральным компонентом; куполообразные и папилломатозные; прочие поражения). В настоящей публикации представлена выполненная нами работа по выявлению данных клинических вариантов невусов у пациентов различных возрастных групп на амбулаторном приеме. Исследование проводилось в течение 12 месяцев. В результате обнаружены следующие клинические варианты обычных приобретенных меланоцитарных невусов.
Опасные
Поскольку родинка до момента начала перерождения в злокачественную не несет в себе опасности, следует обращать внимания на изменения, которые могут быть признаками перерождения:
-
Появление асимметрии.
-
Неровный край. Любые неровности должны стать предметом пристального внимания.
-
Изменение окраса.
-
Размер более 0,6 см.
-
Появление корочек, кровотечений, шелушения и т.п.
-
Неожиданное исчезновение.
Появление любого из перечисленных признаков (всего одного) должна стать причиной для визита к врачу. Своевременное обращение снижает вероятность гибели от перерождения родинки в меланому с 95% (в постсоветских государствах) до 5% (в США). Именно своевременная самодиагностика спасает жизни американцам.
Важно: любое воздействие на новообразование, химическое или механическое травмирование, в т.ч. в ходе медицинских (биопсия) или косметологических процедур, может стать причиной перерождения.
Нормальные и атипичные родинки
Пигментные невусы делятся на врожденные и приобретенные. Первые присутствуют на коже во время рождения, обычно их немного. Они имеют правильную, овальную форму и однородный цвет. Реже обнаруживаются крупные поражения с узелковой или папиллярной поверхностью, покрытые волосами.
Родинки приобретаются, появляясь на коже на протяжении всей жизни и делятся на:
- Нормальные доброкачественные родинки. Этот тип родинки может появиться уже в детстве, и их развитие усиливается после второго десятилетия жизни. Эти родимые пятна имеют правильную структуру, симметричны и имеют хорошо отграниченные края. Размер не превышает нескольких миллиметров, а цвет однороден.
- Атипичные родинки. Характеризуются большим размером – более 5 миллиметров, асимметричной формой и неровными краями. Они имеют неравномерную окраску – от светло-бежевого, коричневого до оттенков, близких к черному.
 Нормальная доброкачественная родинка
Нормальная доброкачественная родинка
 Атипичная родинка
Атипичная родинка
Различие между доброкачественными и атипичными невусами рассматривается в контексте возможности развития раковых клеток. Риск развития меланомы из доброкачественных невусов незначителен. В случае атипичных невусов возникновение рака более вероятно, поэтому рекомендуется регулярно контролировать невусы и защищать их от чрезмерного воздействия солнца.
Новые родинки — опасно ли это?
Родинки – наиболее распространенные безвредные образования на коже. Обычно они возникают в детстве и подростковом возрасте, но новые родинки могут появиться и во взрослом возрасте.
Новая родинка появляется, когда меланоциты начинают размножаться и создавать на поверхности кожи характерные явления, отличающиеся по цвету от остальной кожи. Новые родинки могут быть безвредными, но могут иметь злокачественное происхождение, например, меланому, вызванную мутацией.
Возможные причины появления новой родинки:
- воздействие ультрафиолетового (УФ) излучения – пребывание на солнце;
- яркий свет;
- генетика;
- ослабленная иммунная система.
Причины перерождения невусов
В группу риска входят следующие категории людей:
- Рыжеволосые люди со светлой кожей;
- Блондины и люди с голубыми глазами;
- Склонность к появлению веснушек;
- Возраст от 55 лет.
Плохие родинки также могут быть вызваны следующими причинами и состояниями:
- Изобилие родинок – более 50 единиц;
- Беременность;
- Длительное пребывание на солнце без защитной одежды, особенно в пик жары;
- Генетическая предрасположенность – риск образования раковых родинок на 10-15% выше у людей, у чьих родственников в первом поколении были диагностированы меланомы.
Опасные родинки у детей формируются крайне редко. Обычно у малышей невусы перерождаются при воздействии перечисленных вредных факторов.
Лечение сложного пигментного невуса В начало
На настоящий момент существуют хирургические и альтернативные методы лечения сложных пигментных невусов. Выбор подходящей в каждом конкретном случае методики остается за специалистом и определяется двумя следующими факторами:
- Особенности невуса. Размеры, вид, уровень риска злокачественного перерождения;
- Наличие необходимого оборудования в клинике. В небольших заведениях практикуется лишь иссечение невуса при помощи скальпеля.
Хирургический метод
Хирургическое удаление сложного пигментного невуса с помощью скальпеля – один из наиболее распространенных и надежных методов лечения, не требующий специального оборудования. В большинстве случаев хирургическое удаление применяется для удаления крупных невусов. Хирургическое удаление невуса имеет три следующих недостатка:
- Рубцы и шрамы после операции;
- Необходимость удаления невуса и близлежащих тканей на 3-5 сантиметров вокруг;
- Необходимость общего наркоза при удалении невусов у детей.
В отдельных случаях неводермальные невусы крупных размеров удаляются специалистом частями. Хирургами почти не используется поэтапное иссечение невуса, так как еготравмированный оставшийся элемент может начать резкий рост или переход в меланому.
Хирургический метод
ВАЖНО: Сложный пигментный невус – доброкачественное образование, с вероятностью в 50-80% способное перерасти в меланому. Данный вид невуса требует наблюдения у онколога
Криодеструкция
Криодеструкция – методика, подразумевающая лечение путем замораживания невуса. После воздействия низких температур происходит отмирание пигментного пятна. Остается только корочка, под которой видна новая здоровая кожа. С целью проведения криодеструкции применяется жидкий азот и лед угольной кислоты – жидкости, быстро становящейся паром.
Метод криодеструкциине оставляет шрамов, а сама процедура почти не приносит боли и не подразумевает удаления обширных кожных участков. Несмотря на это, данный метод не всегда позволяет провести полное удаление невуса за один раз. Кроме этого, возможны повреждения кожи в ходе процедуры. Лечение невуса низкими температурами проводится специалистами в том случае, когда пятно небольшое, с поверхностным расположением без резких выступов.
Криодеструкция
Электрокоагуляция
Электрокоагуляция – методика, подразумевающая лечение путем прижигания и иссечения невуса высокими температурами. В ходе воздействия электронож прижигает кожную рану для остановки кровотечения. Кроме того, нет необходимости в удаление близлежащих тканей вокруг пятна. Несмотря на это, метод не позволяет удалять крупные невусы, а сама процедура требует анестезии для взрослых и наркоза для детей.
Электрокоагуляция
Лазерная терапия
Лазерное удаление невуса – методика, применяемая для удаления небольших образований на лице, шее и теле. Излучение лазера проникает глубоко в кожу, не выходя за границы обозначенной области воздействия. Процедура не приносит боли, после нее не остается рубцов, шрамов и ожогов, но удаление крупных невусов не всегда возможно, особенно если есть риск роста части пятна. Кроме того, на месте невуса после его удаления остается пятно крупного размера и белого цвета, не имеющее пигмента.
Лазерная терапия
Радиохирургические методы
В последнее время радиохирургические методики широко применяются в медицине по всему миру. Суть радиохирургии – в генерации пучка радиоволнового излучения,концентрирующегося лишь в зоне очага патологии без охвата близлежащих здоровых тканей.
Радиоактивное излучение, по словам специалистов, имеет следующее воздействие на невус:
- Рассечение кожи, удаление пигментного пятна;
- Образование несильного лучевого ожога, недостаточного для появления шрамов и рубцов, но останавливающего кровотечение;
- Дезинфекция раны за счет небольших доз радиации.
Стоит знать, что данный метод не применяется для удаления крупных образований.

