Невус
Содержание:
- Разъяснение терминов
- Типы невусов
- Кого выбирает БКР?
- Как удаляются невусы
- Врождённый пигментный невус.
- Причины возникновения
- Диагностика
- Профилактика малигнизации
- Причины возникновения
- Осложнения пигментных образований
- Где рак прячется?
- СИМПТОМЫ ПАТОЛОГИИ И ЛЕЧЕНИЕ
- Лечение образований
- Типы клеток
- Приобретенный пигментный невус
- Диагностика сложного пигментного невуса В начало
- Удаление пигментных невусов.
- Как не заболеть раком кожи? Чего избегать?
- Классификация невусов
- Лечение образований
Разъяснение терминов
Из-за исторических событий существует некоторое лингвистическое совпадение в обозначении пигментных невусов:
В разговорной речи такие термины, как «родинка» или « родинка » используются для описания доброкачественных коричневатых пятен на коже , но их нельзя точно применить к дерматологическим терминам. « Родинка » обычно соответствует лентиго или невусу из клеток , в то время как термин «родинка» обычно используется как обобщающий термин для всех доброкачественных ограниченных изменений кожи (технический термин: «невус»).
В некоторых источниках пигментные невусы также называются Melanozytennävi или меланоцитарными невусами , которые относятся к общему происхождению из меланоцитарной системы. Однако, поскольку не все пигментные невусы состоят из нормальных меланоцитов, эти термины не следует использовать во избежание путаницы с «меланоцитарными невусами» в более узком смысле.
Все виды пигментных невусов еще можно назвать пигментными пятнами .
Иногда термин «пигментный невус » также используется для описания пигментного пятна ( пятна с молоком) или спилуса .
В английском языке пигментные невусы называются родинками , отсюда и слово «ново-немецкие» родинки .
Типы невусов
Нормальный невус в своем развитии проходит несколько стадий: сначала появляется в толще эпидермиса, затем трансформируется в пограничный (эпидермо-дермальный), а после 30 лет во внутриэпидермальный. Т.е. родинка увеличивается и разрастается на глубокие слои кожи.
В пожилом возрасте невусы часто подвергаются обратному развитию, заменяются соединительной тканью.
Выделяют следующие виды невусов:
- Невус сальных желез – врожденная мальформация сальных, апокриновых желез, соединительной ткани и волосяных фолликулов. Часто образуется на границе роста волос головы и лица.
- Анемичный невус – конгломерат недоразвитых сосудов. Бледное пятно неправильной формы с четкими границами. Покраснения по краям образования не наблюдается.
- Диспластический невус – пятно светло- или темно-коричневого цвета, края приподняты, по форме напоминает яичную глазунью. Края невуса Кларка неровные, размытые. Склонен к малигнизации.
- Внутридермальный невус – имеет четкие контуры, коричнево-черная пигментация хорошо выражена. Чаще находится в области груди, половых органов, может встречаться на слизистых. По размерам не превышает 0.5 см.
- Эпидермальный невус – солитарное образование компактной формы с ровными краями. Может встречаться на любых частях тела, чаще на сгибательной поверхности конечностей.
- Невус Сеттона – пигментное образование, окруженное по периферии зоной обесцвеченной кожи (витилиго). Может регрессировать самостоятельно. Иссечение выполняется, включая зону депигментации.
- Пограничный невус – уплотненный узел от серого до темно-коричневого цвета размером до 1 см. Рост волос на поверхности образования отсутствует. Относится к меланомоопасным невусам.
- Невус Ота – темно-синяя пигментация кожи виска, нижнего века, скул, щеки или слизистой глаза. Имеет односторонний характер. Склонен к малигнизации, требует диспансерного наблюдения. Самостоятельно не регрессирует.
- Голубой невус – синий невус Ядассона-Тиче возникает в любом возрасте. Четко ограниченный единичный узелок имеет характерную темно-синюю окраску, может возвышаться над поверхностью кожи. В редких случаях перерождается в меланому.
- Гигантский невус – врожденное пигментное образование более 20 см. Относится к меланомоопасным невусам, требует хирургического удаления.
- Меланоз Дюбрея – предраковое состояние. Лентигинозная меланоцитарная дисплазия проявляется в виде коричневого пятна с «географическими краями». Чаще появляется в зрелом возрасте. Требует активного лечения.
Кого выбирает БКР?
Базальноклеточным раком кожи (БКР) чаще страдают мужчины старше 70 лет – примерно в 2 раза чаще, чем женщины той же возрастной группы. Однако единого мнения о преобладании БКР у лиц разного пола нет — большинство авторов считает, что БКР встречается с приблизительно одинаковой частотой у лиц обоего пола, в выборках некоторых авторов указывается на преобладание БКР либо у мужчин, либо у женщин.
При БКР единичный очаг поражения обнаружен в разные годы у 94 – 99 %, множественные очаги (от 2 до 7) – в среднем у 2,5 % больных на различных участках кожного покрова [6].
В развитии БКР большое значение придается генетическим факторам, наличие пигментной ксеродермы, иммунным нарушениям, неблагоприятным внешним воздействиям — интенсивная инсоляция, контакт с канцерогенными веществами, соединениями мышьяка, предшествующая лучевая терапия, повышенная фоточувствительность, работа с источниками ионизирующего излучения, контакт с нефтепродуктами, смолами, локальная механическая травма [8].
Основное значение придается избыточной инсоляции. Наибольшую опасность представляет ультрафиолетовая радиация, особенно УФ — лучи типа — А. Особую группу риска составляют люди со светлой кожей и малым содержанием меланина (кожа I и II типа) [9].
Как удаляются невусы
Удаляется невус, когда он становится проблемой косметического характера или же является раковым образованием. Способ удаления выбирается на основе косметических показаний или же онкопоказаний.
Косметические
Если возникают косметические проблемы, то невусы удаляются:
- Хирургическим вмешательством;
- Способом на основе жидкого азота;
- При помощи электрических токов;
- С помощью лазерной хирургии;
- Радиохирургическим методом.
Хирургическое вмешательство
Оно хорошо подходит для удаления больших невусов. Недостатком может стать наличие послеоперационных следов.

Аденома
Жидкий азот
Также имеет название криодеструкция. При нем ткань разрушается холодом. Невус превращается в сухой струп, под которым затем растет новая ткань. Место удаления предохраняется автоматически от попадания инфекций. Так удаляют родинки, которые находятся на одном уровне с кожей. Если патологические ткани разрушены не полностью, то нужно провести процедуру еще раз.
Электрический ток
Также метод называется электрокоагуляцией, при нем происходит воздействие на ткань высокочастотными токами вокруг очага удаления. Далее материал отправляется на гистологию. Рана заживает под коркой, образуя небольшой рубчик.
Удаление лазером
Лазером удаляют родинки на частях тела, которые чаще всего открывают, на лице. Лазер точечно воздействует на участок, оставляет малый диаметр удаления и сохраняет ткани вокруг невуса. Корочка защищает ранку от инфицирования.
Радиохирургия
Метод является бесконтактным. При нем ткани иссекаются специальным радионожом при радиоволновом воздействии. Он часто применим в косметологии. Возможно удаление как доброкачественных, так и злокачественных тканей. Одновременно с удалением оказывает дезинфицирующее и кровоостанавливающее воздействие. Рубцы после этой операции не остаются.
Если есть подозрение или точно установлено, что невус переродился в меланому, то в пределах здоровых тканей они полностью иссекаются и подвергаются исследованию на гистологию.
Врождённый пигментный невус.
Врождённый пигментный невус — крайне разнородное образование. В нём могут быть островки, очаги уплотнения, бугорки, участки иной окраски, неравномерно распределённые волосы. Отмечается при рождении, формируется в эмбриональный период.
Термин «диспластический» к нему не применяют, однако, он бывает крайне нестабильным. К тому же, в нём могут появляться, со временем, более тёмные очаги, состоящие из незрелых меланоцитов. А затем, самостоятельно рассасываться. Все это усиливает подозрение на меланому.
Главными осложнениями является развитие меланомы и кожно-мышечный меланоз. Вероятность появления очага меланомы во врожденном пигментном невусе зависит, в основном, от размера. Меланому на ранней стадии здесь обнаружить проблематично из-за разнородности подобных родинок и крупных размеров образований. Нейрокожный меланоз — еще одно осложнение, сопровождающее врожденные пигментные невусы. Особенно те, которые расположены по срединной линии тела.
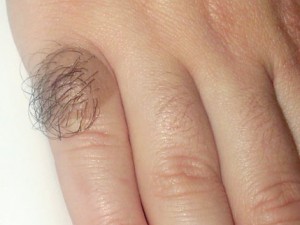
Конгенитальный (внутридермальный) невус на пальце руки. Это не такая частая локализация, как на туловище.
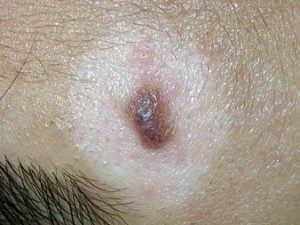
Галоневус Сеттона — пигментный невус, окруженный белым ободком. Может исчезнуть со временем.
Причины возникновения
Появляются невусы из-за влияния внешних и внутренних факторов.
Причиной врожденных образований являются изменения эмбрионального развития. Оно заключается в нарушении миграции клеток, которые попадают из нейроэктодермальной трубки в кожу. Но даже этот вид не всегда появляется у новорожденного. Часто родители его замечают в первые годы жизни.
Приобретенные виды не отличаются своей статичностью. Они могут менять размеры, цвет, форму, поэтому необходимо за ними постоянное наблюдение. Часто причиной является эндокринная перестройка, а также кожные инфекции.
Все факторы, влияющие на формирование родинок, разделяются на большие группы:
- Локальные дефекты развития, которые появляются из-за нарушения деления клеток в поздних периодах развития плода.
- Наследственные факторы, когда образования кодируются цепочкой генов в молекуле ДНК.
- Ультрафиолетовое излучение, приводящее к стимуляции работы меланоцитов.
- Травмы, в том числе укусы насекомых, царапины и раны,
- Гормональные факторы, особенно у подростков и больных с эндокринными болезнями.
- Вирусы и бактерии, которые могут воздействовать на кожу, как и травма.
Больше всего родинок появляется у людей, которые любят проводить время в солярии или отпуск в экваториальных странах. Влияют на их образование и факторы на работе.
С особой тщательностью необходимо следить за кожей и вновь появившимися образованиями специалистам химической промышленности, работникам, взаимодействующим с канцерогенными веществами.
Повышается шанс их появления у людей, которые прошли курс лечения гормонами, а также имеющих пониженный иммунитет и хронические недуги. Регулярные осмотры проходят люди, родственники которых имели меланому кожи.
Диагностика
Необходимо вовремя диагностировать меланому, определить стадию ее развития, чтобы лечение заболевания было успешным.
Вначале собирается анамнез, врач узнает об изменениях в невусе.
Нельзя брать биопсию, подвергать родинку химическому и электрическому воздействию без надобности.
Для диагностики нужно сделать:
- Гистологическое исследование (берется поверхностный мазок при наличии кровотечения или трещин при условии удаления новообразования сразу после результатов диагностики);
- Эпилюминисцентная микроскопия (осмотр родинки при помощи специального аппарата для определения ее структуры);
- КТ (фиксация изображения, обработка данных, сопоставление с нормами).
Профилактика малигнизации
Все невусы должны быть изучены врачом. Мелономоопасные удаляются сразу же, что не позволяет им переродиться в онкологию. Для более точного результата захватывается 5-10 мм здоровых тканей. При необходимости после процедуры проводится пластика.
Катализатором для малигнизации могут стать постоянное трение одеждой или обувью, травмирование, ссадины. Поэтому в качестве профилактики рекомендуется тщательно следить за местом, где появился невус. Не стоит его подвергать воздействию солнечных лучей. Стоит использовать солнцезащитные средства перед выходом на солнце.
Профилактика меланомы – своевременное выявление предраковых форм. Для этого проводится динамическое наблюдение, своевременное удаление таких невусов.
Видео о разновидностях невусов:
Причины возникновения
Появляются невусы из-за влияния внешних и внутренних факторов.
Причиной врожденных образований являются изменения эмбрионального развития. Оно заключается в нарушении миграции клеток, которые попадают из нейроэктодермальной трубки в кожу. Но даже этот вид не всегда появляется у новорожденного. Часто родители его замечают в первые годы жизни.
Приобретенные виды не отличаются своей статичностью. Они могут менять размеры, цвет, форму, поэтому необходимо за ними постоянное наблюдение. Часто причиной является эндокринная перестройка, а также кожные инфекции.
Все факторы, влияющие на формирование родинок, разделяются на большие группы:
- Локальные дефекты развития, которые появляются из-за нарушения деления клеток в поздних периодах развития плода.
- Наследственные факторы, когда образования кодируются цепочкой генов в молекуле ДНК.
- Ультрафиолетовое излучение, приводящее к стимуляции работы меланоцитов.
- Травмы, в том числе укусы насекомых, царапины и раны,
- Гормональные факторы, особенно у подростков и больных с эндокринными болезнями.
- Вирусы и бактерии, которые могут воздействовать на кожу, как и травма.
Больше всего родинок появляется у людей, которые любят проводить время в солярии или отпуск в экваториальных странах. Влияют на их образование и факторы на работе.
С особой тщательностью необходимо следить за кожей и вновь появившимися образованиями специалистам химической промышленности, работникам, взаимодействующим с канцерогенными веществами.
Повышается шанс их появления у людей, которые прошли курс лечения гормонами, а также имеющих пониженный иммунитет и хронические недуги. Регулярные осмотры проходят люди, родственники которых имели меланому кожи.
Осложнения пигментных образований
Главным осложнением признана возможность трансформации родинки в злокачественную опухоль
Не все образования склонны к такому изменению, особое внимание уделяется меланомоопасным образованиям
Иногда под влиянием внешних факторов даже вроде бы безобидные родинки могут причинить вред. Особенно после травмирования или попытки самостоятельного удаления.
Признаки перерождения:
- быстрое увеличение размеров,
- появление боли или зуда,
- изменение цвета,
- трансформация поверхностного слоя,
- потеря четких границ,
- кровоточивость.
Перерождение происходит в любом возрасте, но чаще это наблюдается в 2-13% случаев. Поэтому в любом случае требуется диагностика и наблюдение у специалистов.
Где рак прячется?
Базально – клеточный рак кожи (БКР) по классификации ВОЗ или базалиома – наиболее часто встречающаяся опухоль кожи, разнообразного строения, состоящая из мелких клеток, напоминающих клетки базального слоя эпидермиса.
По своей распространенности среди опухолевых заболеваний БКР занимает третье место после рака желудка и легких [1], среди злокачественных эпителиальных опухолей кожи заболеваемость БКР составляет от 45 до 90% случаев [2]. БКР характеризуется местнодеструирующим ростом и практически не дает метастазов [3]. Обычно это наблюдается при метатипическом типе БКР. В мировой практике зарегистрировано всего около 200 случаев метастазирования БКР [4].
БКР преимущественно локализуется на открытых участках тела – на коже головы и шеи в 80 – 98% случаев. Наиболее характерной локализацией БКР является кожа теменной области, где БКР встречается в 5,5 % случаев, кожа лба в 20 %, кожа спинки, крыльев носа, надбровных дуг, ушных раковин, инфраорбитальной области – в 69 %, коже губ, подбородка, щек – в 5,5 % [5].
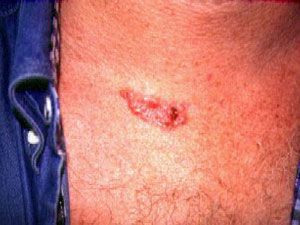
БКР также встречается и на других участках кожного покрова: у ранее не лечившихся – на коже головы и шеи в 75,5 % случаев, коже груди в 3,1 %, коже спины в 5,3 %, коже верхних конечностей в 8 %, коже нижних конечностей в 8,1 % (Рис. 1-11).
 |
 |
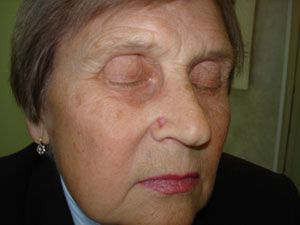
| Рис. 1 БКР кожи правого крыла носа. | Рис. 2 БКР кожи спинки носа, губы |
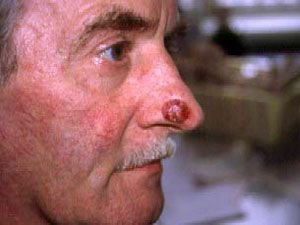 |
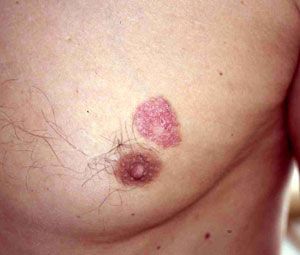 |
| Рис. 3 БКР кожи правого крыла носа. | Рис. 4 БКР кожи груди |
 |
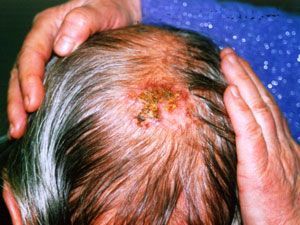 |
| Рис. 5 БКР кожи правой подключичной области. | Рис. 6 БКР кожи волосистой части головы |
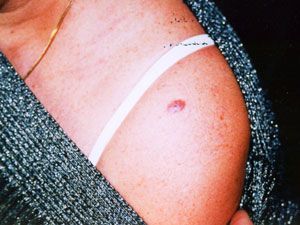 |
|
| Рис. 7 БКР кожи левого плеча. |
СИМПТОМЫ ПАТОЛОГИИ И ЛЕЧЕНИЕ
Невусы отличаются по цвету, размеру, форме и текстуре поверхности. Из некоторых могут расти волоски. Очень важный момент – наблюдение за состоянием родинок, позволяющее вовремя заметить начало изменений.
Признаки начала перерождения родинки:
— быстрое развитие;
— изменение формы или цвета;
— зуд в районе родинки;
— неприятные ощущения в месте дислокации (покалывание и т.д.);
— появление боли;
— кровотечение из родинки.
Любой из перечисленных симптомов должен стать поводом обратиться к врачу для дополнительного обследования.
У новорожденных детей на поверхности кожи часто нет визуально заметных новообразований, но с ростом появляются невусы
Они требуют очень осторожного обращения, так как травмирование может спровоцировать перерождение в образование онкологической природы

Прохождение дополнительного обследования позволяет определить природу патологии и вовремя начать лечение. Для этого берется биопсия, мазки, проводятся другие диагностические мероприятия по назначению врача.
Родинки могут быть удалены различными способами. Среди них:
— хирургический метод.
— криодеструкция.
— лазерное воздействие.
— электрокоагуляция.
— радиохирурги
Удаление проводится только после диагностики и установления диагноза.
Лечение образований
Лечение невуса зависит от вида образования. Если оно доброкачественное, то воздействие на него не целесообразно. Рекомендуется просто наблюдать за невусом, чтобы исключить возможность его перерождения.
Если врач считает, что лечение необходимо, то предлагается оперативное вмешательство, которое заключается в иссечении образования с захватом здоровых тканей и жировой клетчатки.
Способы удаления
- Радиоволновое удаление позволяет не повреждать здоровые ткани. Для процедуры используется радиокоагулятор.
- Электрокоагуляция подразумевает воздействие током. В этом случае происходит термическое поражение образования.
- Криодиструкция показана не всегда. Разрушенная холодом ткань остается на месте. Постепенно появляется корочка, защищающая поврежденный участок от инфекций.
- Лазер позволяет работать только с пораженным участком и точно направить луч в нужное место. Здоровые ткани при этом практически не повреждаются.
- Хирургический метод применяется при больших или глубоких образованиях, при подозрении на онкологию.
Народные средства
Врачи не рекомендуют самостоятельно удалять невусы на теле с использованием народных средств, поскольку последствия таких манипуляций непредсказуемые. Для воздействия используется сок чистотела, который наносится на родинку. Процедура повторяется несколько раз в сутки.
Среди народных средств есть чесночный сок, плоды инжира, конопляное масло, яблочный уксус, мед и другие.
Эффективность этих компонентов не является доказанной, для получения результата требуется долгое воздействие, постоянное наблюдение за родинкой.
Типы клеток
Пигментные невусы могут состоять из следующих типов клеток:
Меланоциты
-
-
- В этих невусах больше нормальных меланин-образующих дендритных меланоцитов и вырабатывается больше кожного пигмента ( меланина ). Они называются меланоцитарными невусами и в зависимости от их расположения в слоях кожи подразделяются на эпидермальные меланоцитарные невусы и дермальные меланоцитарные невусы .
-
Клетки невуса
Клетки невуса (гистология)
-
-
- Эти клетки тесно связаны с меланоцитами, но отличаются от них отсутствием дендритов, сферической или веретеновидной формой и расположением в гнездах. Кроме того, они больше не могут отдавать свой пигмент в окружающие клетки кожи. Невусам из клеток невуса иногда присваивается атрибут «меланоцитарный», который в таком случае относится только к их меланоцитарному происхождению и не означает, что они состоят из нормальных меланоцитов.
-
атипичные клетки
-
-
- Диспластические невусы могут возникать как из меланоцитов, так и из клеток невуса, которые потеряли свою нормальную форму и имеют многочисленные клеточные атипии .
-
Приобретенный пигментный невус
Родимые пятна данной группы четко разграничивают по их гистологическим признакам:
- Пограничный пигментный невус – клетки образования размещаются на границе между роговым слоем и поверхностью дермы.
- Внутридермальный вид – локализируется в самой коже, зачастую в области шеи и лица. Имеет форму узелка и желтоватый окрас, с вкраплениями коричневого цвета. К 30-летнему возрасту данное родимое пятно приобретает форму бородавчатой папулы.
- Сложный вид приобретенного образования – это совокупность сразу двух гистологических элементов. В одном невусе совмещаются внутридермальный и пограничный вид образования. Поэтому его лечение наиболее затруднительно. Сложный невус располагается слегка над поверхностью дермы, может иметь черный окрас.
Диагностика сложного пигментного невуса В начало
Сложный пигментный невус поддается диагностике в ходе дерматологического осмотра, а также сиаскопии и дерматоскропии пигментного образования. С целью определения уровня прорастания невуса в дермальный слой может проводиться ультразвуковое исследование данного образования. При малейшем подозрении на злокачественное перерождение невуса требуется срочное посещение дерматолога и онколога.
ВАЖНО: В отдельных случаях неводермальные невусы крупных размеров удаляются специалистом частями. Хирургами почти не используется поэтапное иссечение невуса, так как его травмированный оставшийся элемент может начать резкий рост или переход в меланому
Проведение биопсии при наличии сложного невуса недопустимо по причине возможного нанесения ему травмы, что может привести к перерождению образования в меланому. Гистологическое исследование тканей образования следует выполнять после его удаления. Исследование выявляет расположение очагов невусных клеток в дерме и эпидермисе.
Удаление пигментных невусов.
Удаление пигментных невусов возможно обычным хирургическим методом, лазером, электрокоагуляцией, радиоволновым методом, жидким азотом.
Хирургическое удаление.
Хирургическое удаление требует местного обезболивания. В большинстве случаев рану закрывают, стягивая окружающую кожу. В некоторых случаях приходится делать дополнительные разрезы и перемещать фрагменты кожи относительно друг друга для того, чтобы закрыть рану. В случае крупного врожденного пигментного невуса для удаления может потребоваться общий наркоз и пересадка кожи из других участков тела. Основное преимущество хирургического удаления — удаляются все пигментные клетки, в том числе, в глубине. К тому же, становится возможным исследовать все части пигментного невуса под микроскопом. Рост меланомы может наблюдаться только в одном фрагменте.
Удаление пигментного невуса лазером.
Возможности лазерного удаления пигментного невуса ограничены типом образования и навыками врача. При удалении стремятся убрать все пигментные клетки, которые при разных типах невусов и в разных регионах тела находятся на различной глубине. К примеру, врожденные (конгенитальные) пигментные невусы имеют пигментные клетки, распределенные неравномерно в толще кожи, местами, очень глубоко под кожей. Удалить такие невусы на всю глубину не всегда возможно. В большинстве остальных случаев, удаление пигментных невусов лазером очень эффективно как с косметической точки зрения, так и для профилактики меланомы в часто травмируемых областях. Образцы для гистологического исследования лучше всего брать перед удалением из самых подозрительных областей обычным или специальным скальпелем.
Если делать это во время удаления лазером — можно испортить гистологический материал.
Удаление радиоволновым методом.
Удаление радиоволновым методом можно проводить как обычное хирургическое с той лишь разницей, что проходить оно будет бескровно. В этом случае, рана зашивается, как после удаления скальпелем. Либо, можно использовать аппарат на подобие электрокоагулятора. Оставляя ранки под корочкой. Основное преимущество — можно забирать материал для гистологического исследования этим же инструментом, которым производится удаление, он не испортит образцы.
Элетрокоагуляция пигментного невуса.
Удаление при помощи электрокоагуляции является достаточно старым методом. Сильно обжигает здоровые ткани и способствует образованию грубых рубцов. Раны заживают долго. Если требуется гистологический материал — его следует забирать скальпелем перед удалением.
Криодеструкция пигментного невуса жидким азотом.
Возможности криодеструкции сильно ограничены пигментными невусами с поверхностно залегающими меланоцитами. Конечно, если пигментным невусом ошибочно не назван себорейный кератоз (для себорейного кератоза криодеструкция — отличный метод). Для полного удаления некоторых пигментных невусов жидким азотом может потребоваться несколько сеансов. Все это будет сопровождаться отеками, волдырями.
Как не заболеть раком кожи? Чего избегать?
Солнечный свет. Наиболее доказанной причиной появления обоих видов рака кожи, впрочем, как и меланомы, является воздействие солнечного света. Если вы любите бывать в жарких странах, у вас светлые волосы и кожа или ваша работа связана с длительным пребыванием на солнце – стоит серьезно озаботиться защитой от ультрафиолета.
Предраковые заболевания кожи – следующий фактор, который может предшествовать развитию плоскоклеточной формы: актинические (солнечные) кератоз и хейлит, лейкоплакия, папилломавирусная инфекция слизистых оболочек и гениталий. Этот вид опухоли может развиться также на фоне рубцовых изменений после ожогов или лучевой терапии.
Контакт с канцерогенами
Различные химические вещества могут приводить к развитию рака кожи: мышьяк и нефтепродукты.
Ослабленная иммунная система. Люди, принимающие иммуносупрессоры после трансплантации органов, или носители ВИЧ-инфекции имеют повышенный риск развития рака кожи плоскоклеточного типа.
Классификация невусов
Разработана международная классификация, по которой выделяют несколько больших групп. Каждая из них имеет подвиды:
- эпидермально-меланоцитарные,
- дермально-меланоцитарные,
- меланоцитарные,
- смешанные и другие.
Эпидермально-меланоцитарные
Этот вид является самым распространенным и есть практически у всех взрослых. Он характеризуется круглой или овальной формой, четкими краями. Окраска бывает от красноватой до темно-коричневой.
Фото эпидермального невуса кожи
Подразделяется вид на:
- пограничный,
- интрадермальный,
- эпидермальный,
- сложный,
- пятнистый,
- невус Шпица,
- невус Сеттона,
- папилломатозный,
- образования из баллонобразных клеток,
- фиброэпителиальный,
- внутриклеточный,
- рецидивирующий,
- бородавчатый,
- сальный.
Дермально-меланоцитарные
Этот тип появляется из меланоцитов дермы. Единичные образования встречаются редко, поэтому чаще речь идет о множественном характере.
Подразделяется на:
- голубой невус (простой и клеточный),
- монгольское пятно,
- невус Ота и Ито,
- невус Унны и Мишера,
- комбинированный,
- глубоко пенетрирующий.
Эти виды могут иметь разную окраску, некоторые виды отличаются своими большими размерами. Они могут появиться на слизистых.
Меланоцитарные
Эта разновидность является одной из самых опасных. Она поздно диагностируется и является предпосылкой для развития меланомы. Врожденные образования называют веррукозными или гигантскими невусами.
Сами элементы могут быть:
- папилломатозными,
- папулезными,
- узловыми.
Самым тревожным является невус Кларка, который и является частым предшественником меланомы. Появляется перед началом полового созревания. Новые образования могут появляться до самой старости.
Смешанные и другие типы
Смешанная – переходная форма внутридермального и внутриэпидермального образования, которая часто имеет шаровидную форму плотной консистенции.
К этому виду относятся:
- сосудистый или анемический, (капиллярная гемангиома, пламенеющий невус, старческая гемангиома и пр),
- невус Беккера,
- диспластический,
- папилломатозный.
Данное фото показывает, как выглядит невус Беккера
Существует также белый губчатый невус Кеннона затрагивающий слизистую оболочек рта, является врожденным заболеванием и прогрессирует до половой зрелости.
Опасные и неопасные виды
Есть еще одно основание, по которому разделяют все родинки. Это возможность перерасти в рак кожи. Такие виды бывают меланомоопасными и меланомобезопасными.
К первому типу относятся:
- пигментный пограничный,
- гигантский врожденный,
- голубой,
- меланоз Дюбрейля,
- невус Рида,
- невус Шпица,
- диспластический.
На фото изображен невус Рида
Меланомобезопасные включают неневоизные образования: внутридермальный пигментный, фиброэпителиальный, веррукозный, невус «монгольского пятна», невус Сеттона.
Есть еще образования, которые по внешнему виду напоминают невусы. Это гемангиома, гистиоцитома, гранулема.
Разновидности у детей
Эти виды невусов являются врожденными или появляются в первые месяцы жизни новорожденного. Часто локализируются на голове у ребенка, лице, шее, на спине, губе и пр.
Среди самых распространенных есть:
- сосудистые,
- пигментные,
- беспигментные,
- комедоновидные,
- фиброматозные,
- аденоматозные,
- ангиоматозы,
- гиперкератотические и другие.
Лечение образований
Лечение невуса зависит от вида образования. Если оно доброкачественное, то воздействие на него не целесообразно. Рекомендуется просто наблюдать за невусом, чтобы исключить возможность его перерождения.
Если врач считает, что лечение необходимо, то предлагается оперативное вмешательство, которое заключается в иссечении образования с захватом здоровых тканей и жировой клетчатки.
Способы удаления
- Радиоволновое удаление позволяет не повреждать здоровые ткани. Для процедуры используется радиокоагулятор.
- Электрокоагуляция подразумевает воздействие током. В этом случае происходит термическое поражение образования.
- Криодиструкция показана не всегда. Разрушенная холодом ткань остается на месте. Постепенно появляется корочка, защищающая поврежденный участок от инфекций.
- Лазер позволяет работать только с пораженным участком и точно направить луч в нужное место. Здоровые ткани при этом практически не повреждаются.
- Хирургический метод применяется при больших или глубоких образованиях, при подозрении на онкологию.
Народные средства
Врачи не рекомендуют самостоятельно удалять невусы на теле с использованием народных средств, поскольку последствия таких манипуляций непредсказуемые. Для воздействия используется сок чистотела, который наносится на родинку. Процедура повторяется несколько раз в сутки.
Среди народных средств есть чесночный сок, плоды инжира, конопляное масло, яблочный уксус, мед и другие.
Эффективность этих компонентов не является доказанной, для получения результата требуется долгое воздействие, постоянное наблюдение за родинкой.

