Роды на 33 неделе беременности
Содержание:
- Рекомендации и советы для будущей мамы
- Рекомендации врачей
- Диагностика
- Возможные патологии
- Симптомы синдрома Дауна
- Почему это происходит?
- Лечение низкой плаценты при беременности
- Малыш на тридцать третьей неделе
- Симптомы низкого предлежания плаценты при беременности
- Какими могут быть патологии у малыша
- Вот мы и дома!
- ТЫ
- Что происходит в вашем организме на 33 неделе беременности?
- Как догнать ровесников?
- Прогноз для младенца
- УЗИ на 33 неделе беременности
- Расшифровка результата
- Рекомендации
Рекомендации и советы для будущей мамы
Что бы не возникало изжоги, следите за своим питание. Откажитесь от острых, жареных, жирных, копченых продуктов. Кушайте часто и дробно;
Что бы не было отеков, иногда рекомендуют выпивать не больше чем 1,5 литра воды в день;
Что бы не возникало инфекций половых путей усильте нормы гигиены, носите хлопковое нижнее белье;
На этом сроке беременности уже можно заняться поиском роддома
При его выборе обязательно обратите внимание на специализацию, условия и оснащение, квалификацию медперсонала;
Если вы ожидаете второго ребенка, то пора подготовить старшенького к появлению нового члена семьи. Еще до родов постарайтесь их «подружить»
Предложите ребенку погладить животик, поговорить с братиком или сестричкой. И не допускайте, чтобы он чувствовал себя лишним;
Будьте благодарной за все, что происходит, и все будущие события начнут вас радовать;
Не переживайте слишком сильно по поводу каких‑либо сегодняшних неудач или проблем. Как бы ни было трудно – помните, что на все есть причина и ничто во Вселенной не остается без «оплаты».
Предыдущая: 32 неделя Следующая: 34 неделя
Выбирайте любую другую в календаре беременности.
Рассчитайте точную дату родов в нашем сервисе.
А что Вы чувствовали на 33-ей акушерской неделе? Поделитесь с нами!
Рекомендации врачей
Беременность близится к концу, многие тревоги уже позади, но для благополучного её окончания и хороших родов нужно придерживаться ряда правил.
Питание
Питание женщины в этот период беременности, как и во все остальные, должно быть полноценным и включать все необходимые витамины и микроэлементы, достаточное количество белков, жиров и углеводов. Суточный рацион беременной — не менее 2 тыс. ккал. Именно на этом сроке питаться лучше несколько раз в день и понемногу. Так, хорошо усваивается и перерабатывается пища в условиях стеснённого желудка. Из мясных блюд лучше выбирать нежирное мясо:
- курицу:
- индейку;
- кролика.
Фрукты и овощи нужно употреблять как в сыром, так и в варёном виде. Кормящей маме полезны каши, бобовые, орехи и сухофрукты. Стоит избегать острых, жареных, слишком солёных блюд. Полезно соблюдать температурный режим: пища и напитки не должны быть сильно горячими или чересчур холодными. Из напитков рекомендуются:
- травяные чаи;
- компоты;
- вода;
- домашние неаллергенные соки.
Категорически не рекомендуются кофе, газировка. Совершенно исключён алкоголь.
Фотогалерея продуктов и напитков, рекомендованных женщине на 33-й неделе беременности
Режим
В это время для восстановления сил беременной требуется больше сна — от 9 до 11 часов, так как сон будущей мамы прерывистый из-за сложности с выбором позы в ночное время, шевелениями плода и частыми мочеиспусканиями. Обязательными являются подходящие физические упражнения и пребывание на свежем воздухе. Оптимальный вариант — пешие прогулки 2 раза в день по 20–30 минут. Полезны водные процедуры кроме бани и сауны.
Физические нагрузки и ограничения
Исключены следующие физические нагрузки:
- интенсивные тренировки;
- поднятие тяжестей;
- бурный секс;
- некоторые виды спорта:
- езда на велосипеде;
- горные лыжи;
- коньки и т. п.
Если половая жизнь не противопоказана врачом, то можно заниматься сексом
При этом важно подобрать максимально безопасную позу, например, сбоку. Категорически нельзя принимать какие-либо медицинские препараты без консультации врача
Диагностика
Правильный диагноз заболевания очень важен, так как по его результатам назначается лечение. Он устанавливается на основании опроса и осмотра пациента врачом и данных дополнительного обследования, включающих:
- Лабораторные анализы – общий и биохимический анализ крови, анализ мочи; иммунологические исследования крови, ревматоидный фактор;
- Инструментальные исследования:
- рентгенография позвоночника;
- магнитно-резонансная или компьютерная томография (МРТ или КТ);
- радиоизотопная сцинтиграфия – проводится при малейшем подозрении на онкологическую патологию.
Но даже при полном обследовании не всегда удается выявить или исключить ту или иную причину болей.
Возможные патологии
В то время пока женщина будет любоваться своим чадом, специалист определит все ключевые моменты состояния плаценты и развития плода
Важно определить или исключить наличие каких-либо отклонений или патологий, ведь наличие таковых может существенно повлиять на способ родоразрешения
Некоторые отклонения можно скорректировать медикаментозно. Так, при гипотрофии плода, старении плаценты и во многих других случаях назначают специальную терапию, которая направлена на улучшение состояния малыша и женщины.
В некоторых случаях требуется проведение УЗИ непосредственно перед самой датой родов.
Для УЗИ на 34-й неделе беременности есть свои показатели, соответствующие норме. Проведение исследования обусловлено необходимостью получения информации о состоянии ребенка, плаценты, выбора способа родоразрешения.
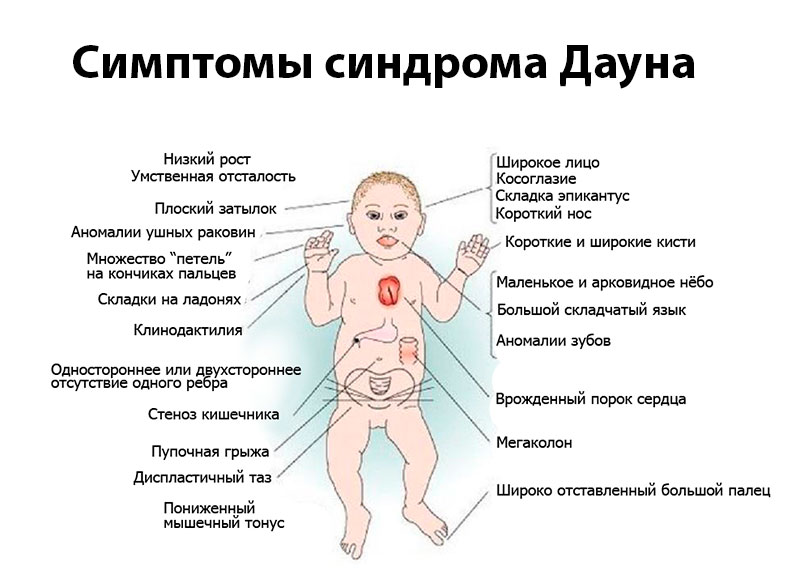
Симптомы синдрома Дауна
У детей, страдающих даунизмом, отмечается заторможенность физического и умственного развития. Если рассматривать фото детей с синдромом Дауна, то невооруженным взглядом можно заметить особенности их внешности:
- Брахицефалия (слишком укороченный череп), часто сопровождается плоским затылком;
- складка кожи на шее у новорожденных;
- короткая и широкая шея;
- плоское лицо, на котором слабо выделяются нос, рот, надбровные дуги и тд;
- практически плоская переносица;
- увеличенные глаза, часто встречается косоглазие;
- укороченные конечности заметно не соответствуют величине тела;
- небольшая длина кисти, вызванная недоразвитостью средних пальцев рук;
- искривленная форма мизинца;
- поперечная ладонная складка;
- развитый эпикантус (складка кожи около угла глаза).
Некоторые из этих характеристик можно увидеть у ещё не рожденного малыша на УЗИ. Однако с точностью определить наличие синдрома Дауна по УЗИ невозможно. Для этого врач должен назначить более серьезные процедуры исследования, как например, неинвазивную пренатальную диагностику.
Нарушение нормального функционирования систем организма также порождает некоторые особенности. В частности, у больных нередко наблюдается гиперподвижность суставов и недостаточный мышечный тонус. Данные состояния наблюдаются примерно в 80% случаев. Из-за увеличенного языка (макроглоссии) и своеобразного строения неба рот больного всегда приоткрыт. Мышцы лица не способны удерживать губы в закрытом положении. В 65 % случаев выявляются аномалии зубов.
Характерные черты умственного развития:
- Заметное отставание в развитии. Даже при своевременном комплексном лечении задержки в развитии будут всё заметнее с возрастом. Развитие умственных способностей, в большинстве случаев, остается на уровне семилетнего ребенка. В редких случаях интеллект достигает более высокого уровня.
- Небольшой словарный запас. Кроме того, что пациенты с данной аномалией невнятно говорят, отмечается довольно скудный набор используемых речевых конструкций.
- Отсутствие способностей к абстрактному мышлению. Таким детям легче понимать и анализировать только то, что они видят непосредственно перед глазами, представить какую-то ситуацию или пофантазировать для них уже проблематично.
- Низкая концентрация внимания. Ребенку тяжело сфокусироваться на какой-либо задаче, достаточно быстро они начинают отвлекаться.
Синдром Дауна — это практически единственная хромосомная аномалия, когда диагноз можно поставить клинически, то есть, ориентируясь только на внешние признаки. Однако в любом случае необходимо будет провести кариотипирование, чтобы определить форму синдрома.
Помимо наличия самого синдрома Дауна у больных практически всегда отмечается ряд других проблем со здоровьем. Носители данной хромосомной аномалии очень часто сталкиваются с недугами кардиологического характера. Врожденные пороки сердца отмечаются приблизительно в 40% случаев. Нарушение биологических процессов влечет за собой также раннее развитие катаракты, с которым сталкиваются две трети больных старше восьми лет. При синдроме Дауна значительно увеличивается риск развития болезни Альцгеймера и появления острого миелоидного лейкоза. У пациентов с данной патологией часто имеются отклонения в работе пищеварительного тракта. Рекомендуются регулярные обследования у гастроэнтеролога и кардиолога.
Простудные заболевания, ОРВИ и пневмонии – регулярные спутники больного синдромом Дауна. Это объясняется ослабленной иммунной системой организма.
Появление лишней хромосомы в организме вызывает также нарушение обмена веществ, что приводит к неисправному функционированию внутренних органов (заболевания щитовидной железы, нарушения зрения, слуха и т.д).
Надо заметить, что результаты некоторых исследований указывают на то, что люди, являющиеся носителями этой хромосомной аномалии, имеют относительно невысокую частоту возникновения злокачественных опухолей в организме. Однако накопленная на сегодняшний день информация относительно данного медицинского вопроса не позволяет с уверенностью говорить о причинах такой взаимосвязи.
Почему это происходит?
Ваш малыш поторопился появиться на свет и родился раньше положенного срока — что же делать? Прежде всего, не паниковать. По статистике ВОЗ, в цивилизованных странах 9 из 10 недоношенных детей выживают и впоследствии успешно развиваются. И не думайте, что это случилось только с вами: ежегодно раньше срока рождаются около 15 миллионов детей, то есть примерно 1 из 10.
Конечно, каждую женщину, ставшую мамой «ранней пташки», прежде всего, волнует, почему это произошло.
Причины недоношенности до конца не изучены, однако некоторые факторы увеличивают шанс преждевременных родов:
- Аборты и преждевременные роды в анамнезе;
- Многоплодная беременность;
- Инфекция во время ожидания малыша;
- Гестоз;
- Отслойка плаценты;
- Сахарный диабет у мамы;
- Гипертония и болезни сердца;
- Курение и прием алкоголя во время беременности;
- Плохое питание матери;
- Беременность в слишком юном или позднем возрасте.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Малыш на тридцать третьей неделе
Формирование тела малыша практически закончено, теперь он будет набирать массу и расти. В целом, все части тела уже пропорциональны, внешне он выглядит как новорожденный. На этом этапе определяются его будущие привычки и распорядок дня в первые дни жизни. К примеру, ребенок засыпает и просыпается в определенное время, ему снятся сны. На УЗИ заметна улыбка или изменения в мимике – это можно увидеть на видео.
Рост, вес и другие показатели развития
Здоровый плод весит 2 кг к сроку 33–34 недель, длина тела доходит до 43 см. Окружность головы – 8,2 см, диаметр грудной клетки – 8,5 см, а животика – не менее 8,7 см. В норме толщина плаценты на этом сроке составляет около 3,5 см. Каждодневная прибавка в весе колеблется от 10 до 25 г.
ЧИТАЕМ ТАКЖЕ: 37 недель беременности: сколько это месяцев, что происходит с мамой и малышом?
Нужно запомнить, что все индивидуально, и показатели конкретного крохи могут быть другими.
Что с ним происходит и как он должен шевелиться?
Будущие родители хотят подробнее узнать, что же творится с маленьким человеком внутри утробы. Малыш не слишком активно двигается, так как рост и вес увеличиваются, а места в животе становится все меньше. Каждое его движение доставляет женщине не всегда приятные ощущения: иногда возникает боль, если толчок приходится на печень, желчный или мочевой пузырь. Заметны следующие изменения:
- эпидермис ребенка утолщается и изменяет оттенок на более розовый, появляется жировая прослойка;
- пушок на теле исчезает, а на голове становится гуще, растут ноготки, доходящие до кончиков пальцев;
- набор веса идет ежедневно, как и укрепление мышечной системы;
- на 3D УЗИ может быть заметно, как тельце малыша постепенно все больше покрывается специальной смазкой, которая необходима для родов;
- мозг уже полностью сформирован и контролирует все процессы, протекающие в организме малыша;
- начинается работа почек, которые способны избавляться от вредных веществ;
- можно заметить переворачивания плода: на 33 неделе он должен располагаться вниз головкой, и пытается это сделать, но получается так не всегда.

Не стоит паниковать, если малыш стал мало двигаться. Толчков должно быть не менее 10 в течение двух часов. Подергивания живота и дискомфорт говорят об икоте у детей (рекомендуем прочитать: как можно убрать икоту у новорожденного?). Специалисты пока не нашли причины икания, предполагается, что это проявляется работа диафрагмы или сказывается заглатывание околоплодных вод.
Симптомы низкого предлежания плаценты при беременности
Каких-либо специфических внешних признаков у этой патологии не имеется. Низкая плацентарность проявляется следующими симптомами:
- Кровотечения. Уже на 12-13 неделе у женщин с данной аномалией могут начаться маточные выделения с примесью крови, которые связаны с микроотслойками «детского места» от эндометрия. Наиболее часто этот симптом проявляется в последнем триместре беременности, когда плод вырастает до больших размеров и при движениях сильнее отрывает плаценту от матки. На поздних сроках даже небольшая нагрузка (кашель, оргазм, чихание, запоры и т. д.) способны привести к обильным кровотечениям, угрожающим жизни матери и ее ребенка. Из-за периодической или постоянной потери крови у женщины часто наблюдаются симптомы анемии – головокружение, слабость, сниженное давление и уровня гемоглобина в крови.
- Высокое стояние маточного дна. По расположению верхней части матки врач обычно судит о степени развития беременности. При плацентарном предлежании маточное дно часто располагается слишком высоко, что может косвенно свидетельствовать о низком расположении плаценты.
- Предлежание плода. Расположение ребенка, матки и плаценты взаимозависимо. Поэтому тазовое или поперечное предлежание плода часто сопровождается низкой локализацией «детского места», о чем врач может судить по данным, полученным в ходе ультразвукового обследования пациентки.
Часто эта патология (особенно на ранних сроках) проходит вообще бессимптомно. Женщина может не чувствовать боли или дискомфорта в нижней части живота, у нее отсутствуют периодические или постоянные кровотечения. Поэтому однозначно выявить низкое предлежание плаценты можно только с помощью современных средств диагностики на плановых гинекологических осмотрах. Наибольшей эффективностью в этом плане обладает УЗИ. Данный метод обладает следующими преимуществами:
- Малоинвазивностью. Ультразвуковое исследование при подозрении на низкое предлежание плаценты проводится абдоминально. Сканер располагается на внешней поверхности живота, врач не выполняет никаких разрезов, поэтому никаких рисков для ребенка или матери УЗИ не создает.
- Информативностью. Современные аппараты УЗИ имеют высокую разрешающую способность и точно визуализируют положение ребенка в матке. С их помощью врач может определить расположение плаценты, расстояние от ее кромки до маточного зева.
При подозрении на низкую плацентарность врач может назначить внеплановое сканирование, чтобы отследить миграцию плаценты. Обычно процедуру выполняют на 12, 20 и 30 неделе беременности, но возможно и более частое проведение УЗИ.
Гинекологический осмотр, являющийся стандартным при нормальной беременности, при этой патологии не проводится. Это связано с тем, что введение во влагалище инструментов может вызвать сильные сокращения матки, которые закончатся преждевременными родами с обширным кровотечением.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Какими могут быть патологии у малыша
Самые распространенные патологии в развитии плода связаны с отклонениями в строении пуповины. Укороченная пуповина становится серьезным осложнением при родах, так как ухудшает прохождение ребенка по родовым путям. Решением этой проблемы становится кесарево сечение.
Не менее распространенное отклонение – слишком длинная пуповина. Она обвивается вокруг шеи плода, вызывая гипоксию – кислородное голодание плода. Если пуповина очень туго обвила шею ребенка, неся опасность для его жизни, врач принимает решение о проведении экстренных родов.
При патологиях назначается кесарево сечение
Вот мы и дома!
Кроху выпишут из больницы, как только он перестанет нуждаться в постоянном наблюдении врачей. Нужно соблюсти еще несколько условий: стабильный набор веса, нормальная терморегуляция (малыш должен удерживать температуру без дополнительного обогрева в течение 24 – 48 часов), способность самостоятельно питаться (грудным молоком или смесью). И главное, вы должны быть способны ухаживать за малышом без посторонней помощи.
Вот несколько общих рекомендаций, которые помогут в первые недели дома.
- Помните об особенностях терморегуляции недоношенных детей. В комнате не должно быть слишком жарко и слишком холодно. Оптимальная температура — 24 – 26 градусов. Помещение нужно регулярно проветривать, увлажнитель тоже не помешает;
- Постарайтесь создать в комнате у малыша мягкое освещение и избегать резкого шума, ведь его нервная система еще не дозрела;
- Первое время не стоит звать гостей: для малыша это дополнительный стресс и потенциальный источник инфекции;
- При купании нужно учитывать степень недоношенности: при умеренной мыть малыша в ванне можно с 7 – 10-го дня жизни, при глубокой — с 3 – 4-й недели. Чтобы не пересушить тонкую кожу крохи, используйте специальные увлажняющие средства и откажитесь от мыла;
- Прогулки с недоношенным малышом лучше планировать через неделю-две после выписки. Если же на улице не очень холодно, начинайте с 10 – 15 минут, постепенно увеличивая продолжительность «моциона» до часа-полутора в день.
ТЫ
Анализы и медицинские обследования
Никаких обязательных анализов на этой неделе у вас не будет. Действуем по давно заученной схеме: если нужно к врачу — за день до визита сдаём общий анализ мочи. Если не нужно — в лабораторию не идём, а отдыхаем дома. В случае, если на прошлой неделе вы не успели попасть на ультразвуковое обследование, доктор попросит вас посетить УЗИ-кабинет в ближайшие семь дней. Это будет последнее УЗИ в течение вашей беременности. Дополнительное может быть назначено лишь в том случае, если малютка слишком уж засидится в мамином животе.
УЗИ
Третье обязательное ультразвуковое исследование проводят с 32 по 35 неделю. Обсуждаемый срок беременности является идеальным для проведения названного выше обследования. Хотите узнать все подробности проведения УЗИ на 33 наделе — Анализы на 33 неделе беременности
Мы же, в свою очередь, расскажем о том, на что будет обращать внимание доктор в этот раз
Доктору необходимо оценить качество работы вашей плаценты. Для этого он замерит её толщину и определит степень зрелости
Если в плаценте будут обнаружены кальцинаты, эта информация обязательно будет внесена в результаты УЗИ.
Пристальное внимание медицинского специалиста будет обращено к лёгким вашего ребёнка. Доктор проверит, готовы ли они к родам
Кроме этого врач подробно рассмотрит все внутренние органы малыша на предмет отсутствия каких-либо аномалий или нарушений развития.
На УЗИ также будет определено положение плода и отсутствие или наличие обвития пуповиной. Если обвития есть, врач обязательно укажет их количество.
В обязательном порядке определяется количество амниотической жидкости. Это необходимо для того, чтобы опровергнуть два диагноза: многоводие и маловодие.
Скрининг
Третий скрининг, как и первые два, проводится для того, чтобы оценить, соответствует ли развитие вашего малыша установленным физическим нормам. Но в отличие от первых двух скринингов последний не является анализом крови. Его проводят ровно так же, как и ультразвуковое исследование. Потому что третий пренатальный скрининг — это УЗИ и есть. В нашей тематической статье мы описали все подробности этого исследования на 33 неделе вынашивания ребёнка (Скрининг в 3 триместре беременности ). Предлагаем вам попытаться разобраться в физиологических нормах, с которыми врач будет сравнивать параметры вашего крохи.
- К 33 неделе беременности рост малыша должен быть более 42,3 сантиметров.
- Вес должен превышать 1930 граммов (это нижняя граница нормы).
- Расстояние между теменными буграми на головке к этому сроку составляет 88 миллиметров и более.
- Периметр черепа маленького растущего внутри вас человека должен быть равен не менее чем 246 миллиметрам.
- Грудная клетка малютки по своему диаметру должна превышать 83 миллиметра.
- Обхват животика должен быть более 97 миллиметров.
- Длина бедренной кости к 33 неделе беременности уже более 63 миллиметров.
Что происходит в вашем организме на 33 неделе беременности?
Ваша еженедельная прибавка в весе не должна превышать более чем на 500 г. Если вы сильно прибавляете в весе, при этом не переедаете, это говорит о наличии у нас отеков. Нельзя пускать это на самотек, нужно сдать ряд анализов на белок, для проверки работы почек.
Отеки нижних конечностей беспокоят практически всех беременных. Чаще всего они появляются после физических нагрузок или прогулки. Отеки связаны с нарушением кровотока, растущая матка давит не только на все внутренние органы, но и на кровеносные сосуды.
Для профилактики отеков необходимо уменьшить употребление соленой пищи и острой. Во время отдыха старайтесь приподнимать ноги выше головы, например положив под них свернутый валик.
Вас не перестают беспокоить:
Изжога. Она появляется сразу после приема пищи, особенно после жирной, кислой или острой.
Тренировочные схватки. Боли возникающие в пояснице и внизу живота говорят о тренировочных схватках. Эти ощущения появляются на 3 триместре беременности и не покидают вас до самих родов. При тренировочных схватках мы можете ощутить:
Что у вас тянет живот и поясница, но происходить это практически безболезненно;
У них нет четкой периодичности появления;
Продолжительность не более 30 минут;
К раскрытию шейки матки не приводят.
Учащенное мочеиспускание. В 3 триместре посещать дамскую комнату в будете очень часто, практически каждый час. Возможно и самопроизвольное небольшое недержание мочи, может возникать при кашле, смехе, чихании
Воспользуйтесь гигиеническими прокладками, и обратите внимание, если после родов недержание мочи продолжается, следует обратится к урологу.
Запор, вздутие живота. С гормональной перестройкой организма, растущей маткой, появляется боль вокруг пупка
Многих беспокоит повышенное газообразование. Исправить ситуацию поможет частое и дробное питание и соблюдение диеты.
Как догнать ровесников?
Этот вопрос очень волнует любую маму, но излишне тревожиться не стоит: в первый год жизни организм малыша способен восстанавливаться в рекордные сроки. Конечно, без вашей помощи ребенку не обойтись, и один из лучших методов — массаж. Его можно начинать, когда вес малыша достигнет 2500 г: сначала простые поглаживания, потом более интенсивные движения. Обязательно проконсультируйтесь с педиатром — он покажет вам специальные массажные приемы.
Сравнительная таблица навыков
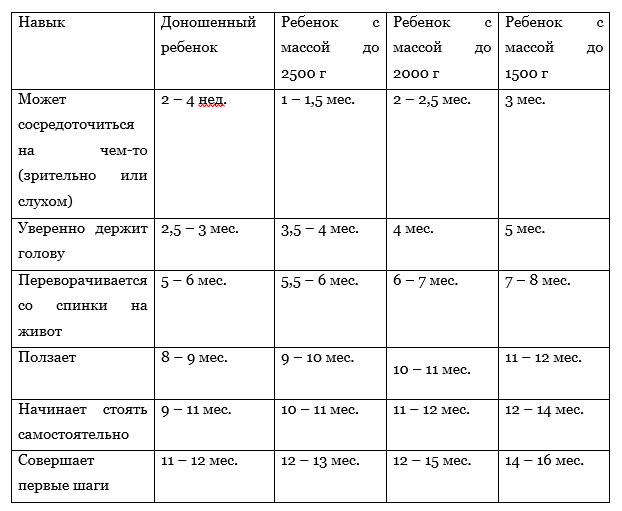
Иногда специалисты также рекомендуют грудничковое плавание, водную гимнастику и физиотерапию, но эти процедуры можно проводить только после консультации с врачом. Конечно, каждая мама хочет, чтобы малыш развивался «по книжкам», но ему, прежде всего, необходимо время и ваша забота. Вот увидите: к году-двум ваш ребенок непременно догонит сверстников, и от трудного старта не останется и следа.
Прогноз для младенца
Тридцать третья (тридцать четвертая) неделя беременности – время, когда в организме будущего ребенка еще только начинается выработка сурфактанта. Это вещество, которое «раскрывает» легкие, т.е. не дает альвеолам слипаться при дыхании. При его недостатке у младенца может нарушиться процесс дыхания. Поэтому при угрозе досрочных родов женщине вводят специальные лекарственные препараты, которые помогают легким ребенка срочно «дозреть».
Таких малышей сразу после рождения помещают в отделение реанимации для новорожденных, где они в специальных боксах-кювезах находятся под круглосуточным наблюдением врача. У них еще не развита терморегуляция, поэтому нужно искусственно поддерживать подходящую температуру. Их дыхание неустойчиво. Такие дети сильнее подвержены всевозможным инфекциям, поэтому им нужна стерильность.
После этого их переводят в перинатальный центр, где они в специальном отделении для недоношенных детей пробудут еще какое-то время. Надо отметить, что при отсутствии значительных патологий дозревание таких детей проходит довольно быстро.
Беременная женщина обязана сделать все, чтобы не допустить родов на 33 неделе беременности. Для этого нужно регулярно посещать врача, вовремя встать на учет в женскую консультацию, обследоваться на все инфекции и пролечить их, если они были выявлены. Также нужно соблюдать режим труда и отдыха, заботиться о своем здоровье.
УЗИ на 33 неделе беременности
Оценить внутриутробное развитие ребеночка поможет УЗИ на 33 неделе беременности
Специалист обратит внимание на двигательную активность плода, измерит его анатомические размеры и сердцебиение, проверит отсутствие внутриутробных отклонений и патологий, оценит расположение ребенка и степень обвития его пуповиной, если малыш «укутался»
Пол ребенка, скорее всего, вам уже известен к этому времени. Если нет, то это вполне возможно узнать сейчас, если только маленький не закроется. В противном случае рассмотреть гениталии будет непросто: места в животике становится все меньше, и детка уже не вертится в разные стороны, как прежде.
Также узист обязан оценить количество и качество околоплодных вод, состояние, толщину стенок и степень зрелости плаценты, состояние матки и шейки. После проведения УЗИ специалист снова определит дату предполагаемых родов: она может несколько изменяться после каждой диагностики, поскольку поступает новая информация и данные. Врач сделает выводы о способе родоразрешения и в случае необходимости откорректирует проводимую терапию.
УЗИ на 33 неделе беременности иногда бывает просто необходимым, поэтому не стоит им пренебрегать. Исследование поможет выявить нарушения в течении беременности и в некоторых случаях – принять решение о досрочных родах. Однако в подавляющем большинстве всех случаев оно необходимо для подтверждения, что с малышом полный порядок, и он готовится к рождению, как положено.
Расшифровка результата
Показатели нормы УЗИ на 32 неделе беременности необходимо знать не только специалисту, но и будущей матери для того, чтобы было возможно провести их сверку с полученными данными. Анализ и расшифровка полученной информации не занимают большого количества времени и зависят от степени квалификации и опыта специалиста. Выясняют размеры плода, его вес, нет ли обвития пуповиной, присутствуют ли признаки врожденных пороков развития или генетических патологий.
Нормы для 30-32 недели беременности
УЗИ в 30 недель беременности, норма:
- масса плода – от 1300 до 1500 г;
- рост – более 40 см;
- окружность головы – около 29 см;
- длина костей голени – 48-56 мм;
- длина костей бедра – 51-61 мм;
- длина предплечья – 41-19 мм;
- длина костей плеча – 48-56 мм.
Рекомендации
На 32-й неделе беременности очень важно улучшить свое эмоциональное состояние. Постоянно общайтесь с ребенком
Не только маме, но и папе нужно разговаривать с малышом и гладить животик: голоса и прикосновения родителей различаются, и кроха по-разному на них реагирует.
Если вы испытываете страх перед родами, поговорите об этом с врачом. Специалист ответит на все вопросы, и вы сможете объективнее оценить ситуацию, не отдаваясь во власть разыгравшегося воображения. Чтобы сберечь нервы, старайтесь оградить себя от негативной информации, не общайтесь с излишне эмоциональными людьми и не смотрите устрашающих фильмов. Настройтесь на то, что роды пройдут легко. Отвлечься от плохих мыслей помогут фитнес или йога для беременных, хобби, приятные встречи с друзьями.
31 – 32 недели беременности — самое время, чтобы выбрать роддом (многие этого еще не сделали)
Если вы собираетесь рожать по контракту, особенно важно найти хорошего врача. Почитайте отзывы, а еще лучше — пообщайтесь с женщинами, у которых принимал роды интересующий вас специалист
А выбрав учреждение, уточните, какие вещи нужно брать с собой. В каждом роддоме свой список, но, как правило, в нем присутствуют предметы гигиены и одежда для мамы и малыша, подгузники и многое другое. Также необходимо подготовить документы: направление или договор с роддомом, обменную карту, результаты анализов и УЗИ, паспорт и страховку.
Ребенок усиленно набирает вес, потому на этой неделе важно следить за питанием, чтобы его не «раскормить», иначе в процессе родов не избежать травм. Как бы вам ни хотелось вкусненького, откажитесь от употребления сладкого и мучного
Ешьте дробно, небольшими порциями. На 31 – 32-й неделе беременности вам необходимы продукты, в которых содержатся магний, цинк, железо и витамин D. В этот период рекомендуется полностью исключить из рациона свинину, а для выведения лишней жидкости из организма и нормализации перистальтики кишечника желательно пить компоты из сухофруктов. Замучили приступы метеоризма? Введите «мораторий» на бобовые, капусту и ржаной хлеб, а также старайтесь не пить за 30 минут до еды и в течение такого же времени после.
Начиная с этой недели отдыхайте на 2 – 3 часа больше, чем раньше. Избегайте инфекционных и простудных заболеваний, поскольку медикаментозное лечение в этот период нежелательно. Секс на сроке 31 – 32 недели беременности не запрещается и даже необходим (но только при отсутствии противопоказаний), ведь интимная близость — замечательный способ получить эмоциональную разрядку. Кроме того, во время оргазма матка сокращается, а значит, происходит своеобразная предродовая подготовка. Но имейте в виду, что в сперме содержатся простагландины. Эти биологически активные вещества способствуют размягчению шейки матки, поэтому, чтобы не спровоцировать родовую деятельность, надо пользоваться презервативом.

