Внутреннее кровотечение
Содержание:
- Кровотечение в области вен шеи
- Классификация и стадии развития
- Кровотечение из носа
- Ректороманоскопия (ректоскопия)
- К каким врачам обращаться?
- Глоточное кровотечение
- Симптомы
- Лечение и профилактика
- Классификация
- Определение причины кровотечения — эндоскопические и рентгенологические методы
- Определение причины и оценка интенсивности кровотечения из нижних отделов ЖКТ
- Виды кровотечений
- Оказание первой помощи при венозном кровотечении: общие правила
- Осложнения
- Что делать, если произошло кровотечение из варикозных вен
- Неотложная помощь при артериальном кровотечении
- Диагностика желудочно-кишечного кровотечения — анализы
- Гематомы мягких тканей
Кровотечение в области вен шеи
Чем опасно повреждение вен в области шеи:
- без профессиональных навыков невозможно наложить повязку так, чтобы не спровоцировать удушье у пострадавшего;
- сосуды в области шеи – крупного диаметра, их травмы вызывают обильную и быструю кровопотерю, поэтому оказывать первую помощь нужно как можно быстрее;
- в просвет крупного сосуда может засасывать воздух, в результате образуется воздушная пробка (эмболия), которая может стать причиной смерти.
Как остановить кровотечение при повреждении шеи:
- Уложить человека так, чтобы обеспечить свободный доступ к ранению.
- Если есть возможность, наложить на рану сложенную в несколько раз хлопчатобумажную или марлевую салфетку, пропитанную антисептиком (перекисью водорода).
- Прижать тремя сложенными вместе пальцами (безымянным, средним и указательным) обеих рук место выше и ниже повреждения.
Классификация и стадии развития
Вид и форму верхнечелюстного синусита определяют по причинам развития заболевания, клиническим проявлениям и характеру воспалительного процесса, локализации очага воспаления.
В зависимости от причины развития выделяют следующие формы патологии:
- Бактериальный. Чаще всего заболеванию предшествует не вылеченный вовремя насморк — острый ринит.
- Вирусный. В большинстве случаев развивается на фоне вирусных простуд, например, гриппа. При своевременной и правильно подобранной терапии выздоровление наступает через 7–14 дней.
- Аллергический. Этот вид гайморита развивается в результате реакции иммунной системы на контакт слизистой носа с аллергенами.
- Грибковый. Сниженный иммунитет и бесконтрольный прием препаратов с антибактериальным действием приводит к активному размножению грибков на оболочках гайморовых пазух. Встречается значительно реже, чем бактериальный или вирусный.
- Травматический. Развивается в результате переломов носовой перегородки или костей, из которых состоят стенки пазухи носа. Очень часто со сгустками крови в результате травмы в полость гайморовой пазухи проникает патогенная микрофлора, которая способствует появлению воспалительного процесса.
Иногда осложнением травм носа становится гайморит. Фото: macky_ch / Depositphotos
По характеру течения воспаления различают три варианта гайморита:
- Острый. Развивается как следствие простудных инфекций и длится не более 4 недель. Ярко выраженная симптоматика: сильные лицевые и головные боли, заложенность носа, обильные выделения из носовой полости, высокая температура.
- Подострый. Болезнь длится 4–12 недель. Симптомы патологии в этом случае выражены меньше, чем при остром воспалении пазухи носа. При этом существует большой риск перехода заболевания в хроническую форму.
- Хронический. Болезнь характеризуется длительным вялотекущим течением на протяжении более 12 недель.3 Со временем выраженность признаков уменьшается, но это не говорит о выздоровлении пациента. При хроническом течении болезнь приобретает стадийность – бессимптомные периоды гайморита сменяются эпизодами обострения.³
В зависимости от пути попадания возбудителей различают:
- Риногенный гайморит. Патогенные микроорганизмы попадают в синусы через нос.
- Одонтогенный гайморит. Возбудители инфекции проникают в гайморовы пазухи через воспаленные зубы.
Проблемы с зубами и гайморит
Корни 4–6 зубов на верхней челюсти находятся в непосредственной близости от стенок гайморовых пазух или даже прорастают в них (рис. 2). При гнойном поражении зубной коронки и корня зуба воспаление переходит на слизистую оболочку внутри пазухи — так развивается одонтогенный гайморит. Также к его развитию могут приводить осложнения лечения у стоматологов, в частности при пломбировки каналов, удалении зубов или установке имплантов
Поэтому важно тщательно подходить к выбору специалиста, которому можно доверить здоровье своей ротовой полости — это поможет избежать опасных осложнений.⁴
По характеру патологических нарушений в пазухе и клинической картине гайморит делят на:
- Катаральный. В таком варианте заболевания слизистые синуса отечные и набухшие, а выделения из носа незначительные и прозрачные. При отсутствии лечения возможен переход в гнойный гайморит.
- Атрофический. При синусите такого вида слизистая оболочка истончается, из-за чего перестает выполнять защитные функции. Это состояние считается необратимым.
- Гнойный. Обычно возникает в случае присоединения бактериальной инфекции.
- Гиперпластический. Слизистая оболочка пазухи может патологически разрастаться, из-за чего возникает механическое раздражение синуса и воспаление — гайморит.
- Полипозный. Под влиянием различных факторов из слизистой околоносовых пазух могут формироваться полипы — образования, которые похожи на виноградные гроздья.
- Кистозный. Может возникать в связи с развитием доброкачественных образований синусов — кист. Часто причиной таких изменений становятся кисты зубов, которые прорастают в гайморову пазуху.
- Смешанная форма. У человека может развиваться комбинация нескольких видов патологии. Например, нередко возникает гнойно-полипозный гайморит: полипы в верхнечелюстной пазухе вызывают раздражение слизистой, и одновременно с этим бактериальные агенты провоцируют гнойное воспаление синуса.
По локализации воспаления выделяют односторонний гайморит, при котором отмечают поражение одного синуса, а также двухсторонний вариант патологии.
Кровотечение из носа
Если из носа пошла кровь, следует:
- перестать паниковать;
- посадить пострадавшего, заставить его прижать подбородок к груди. Если он переживает об одежде, дайте понять, что вещи — это не главное в жизни. Запрокидывать голову запрещайте, чтобы кровь не попала в гортань. Оттуда она может попасть в дыхательные пути, вызвав приступ кашля. Это создаст дополнительное напряжение на сосуды носа;
- приложить к носу холод, холодную влажную тряпку. Это нужно, чтобы уменьшить отечность и сузить капилляры. Можно закапать в нос сосудосуживающие капли;
- прижать одно или оба крыла носа к носовой перегородке, дышим ртом. Если в течение 15 минут кровотечение не останавливается, вызываем «скорую».
Иногда рекомендуют вставить в ноздри смоченные в перекиси водорода турунды. Это опасно, потому что при сильном кровотечении кровь не будет вытекать наружу, а пойдет в горло. Это чревато кашлем, кроме того, вы потеряете время. Еще одна опасность этого способа: турунда может прилипнуть к стенке носа вместе со струпиком, и ее придется размачивать, чтобы удалить. Соответственно, струпик нарушится.
Итак, вы узнали, как оказать первую помощь при артериальном, венозном, капиллярном кровотечениях, какие признаки указывают на то, какой сосуд травмирован, как защитить себя при контакте с кровью пострадавшего, что нужно делать, чтобы пострадавшему от нашей помощи стало легче и не стало хуже.
Также советуем почитать:
- Как руководителю наладить работу по охране труда
- Оказание первой доврачебной помощи при кровотечениях
- ГОСТ 12.0.230.2-2015 «Системы по управлению охраной труда. Оценка соответствия. Требования»
- Специалист по охране труда: квалификационные требования
Ректороманоскопия (ректоскопия)
По необходимости проводится обследование прямой кишки. Ректороманоскопия (ректоскопия) — метод эндоскопического обследования прямой кишки и дистального отдела сигмовидной кишки путем осмотра их внутренней поверхности с помощью ректороманоскопа, введенного через задний проход.
Ректороманоскопия — наиболее точное и достоверное исследование прямой кишки и нижнего отдела сигмовидной кишки. В практике колопроктолога ректороманоскопия — обязательный компонент каждого проктологического исследования. Обследование позволяет визуально оценить внутреннюю поверхность прямой и дистальной трети сигмовидной кишки до уровня 20—35 см от заднего прохода.
К каким врачам обращаться?
Если вы обнаружили у себя подозрительные симптомы, то определенно нужно посетить врача-гастроэнтеролога. В некоторых случаях может понадобиться и консультация проктолога. Обычно для постановки диагноза нужно:
- сделать гастроскопию;
- сдать анализ кала на скрытую кровь;
- сделать общий анализ крови;
- сделать ректальный осмотр прямой кишки у проктолога.
На консультации доктор назначает ряд нужных анализов, которые разъяснят именно ваш случай
Очень важно знать и помнить о своих хронических заболеваниях, для того чтобы учесть все нужные моменты при постановке диагноза
Помните, что здоровье не купишь за деньги! Здоровый человек – это тот, кто ответственно подходит к профилактике уже имеющихся заболеваний, регулярно обследуется и ведет правильный образ жизни. «Мед-Союз» поможет вам научиться слушать и слышать свой организм! Сохраните ваше здоровье смолоду!
Глоточное кровотечение
Причины. Огнестрельные и неогнестрельные ранения глотки, в т.ч. ятрогенные после аденоидэктомии, тонзилэктомии, юношеские ангиофибромы, ангиомы, распадающающиеся злокачественные опухоли, варикозно расширенные вены небных дужек, задней стенки глотки, корня языка, нарушение свертывающей системы крови.
Симптомы. Выделение свежей крови из полости рта, иногда из полости носа. Возможны кашель, рвота с примесью измененной темной крови. Источник кровотечения выявляют при орофарингоскопии. Обычно видно свежую кровь, стекающую по задней стенке глотки и мягкому небу, а также кровь из миндаликовых ниш, следы крови на языке.
Осложнения. Геморрагический шок, постгеморрагическая анемия.
Первая врачебная помощь. Больного помещают на бок, прикладывают холод на область шеи, назначают кровоостанавливающие препараты. По показаниям выполняют тампонаду носоглотки (заднюю тампонаду носа), прижимают кровоточащую рану в ротоглотке (миндаликовая ниша) марлевым тампоном на зажиме с растворами кровоостанавливающих препаратов, гемостатической губкой. Пострадавшего срочно эвакуируют в оториноларингологическое отделение.
Специализированная помощь оказывают с учетом этиологического фактора, локализации кровотечения, степени кровопотери, тяжести состояния пациента, эффективности предшествующего лечения.
Для этого повторно производят аденоидэктомию, тампонаду носоглотки, лигирование сосудов, наложение тонзиллокомпрессора, прошивание миндаликовых ниш кетгутом, воздействуют на кровоточащие участки физическими факторами – электрокоагулятором, криоаппликатором, низкочастотным ультразвуком, высокоэнергетическим лазером, радиоволной.
Остановка кровотечения из глотки бывает затрудненной. У некоторых пострадавших после предварительной трахеостомии выполняют тугую тампонаду глотки, а при угрожающем кровотечении – перевязку наружной сонной артерии.
При сосудистых опухолях глотки осуществляют склерозирующую терапию, гемостатическую терапию. При постгеморрагической анемии в/в вводят эритроцитарную массу, плазму.
Симптомы

Синяк на коже всегда хорошо заметен. Сначала он имеет багрово-синий цвет, а затем начинает «цвести», приобретает желтую и зеленую окраску. Если под кожей скапливается достаточно большое количество крови, то образуется выступающая шишка. Сначала ее ощупывание очень болезненно, но впоследствии боль проходит.
Излиянию крови во внутренние органы и в вещество головного мозга предшествует травма. Главный признак – боль. Внешне в этом случае гематомы не видно. Если продолжается кровотечение, то пострадавший становится бледен, возникает слабость, головокружение. При хроническом внутреннем кровотечении на первый план выступает анемия. Особенно опасно кровоизлияние в головной мозг. Может происходить сдавление структур головного мозга, что иногда приводит к летальному исходу.
Лечение и профилактика
В результате правильной диагностики устанавливается заболевание, вызвавшее кровотечение. Лечение назначается в зависимости от изначального недуга:
-
При завороте кишок, кишечной непроходимости, болезни Гиршпрунга необходимо оперативное вмешательство. Для выпрямления кишок внутрь помещают трубку, операцию проводят методом лапароскопии. Также с помощью операций удаляются полипы и геморроидальные узлы.
-
Инфекционное заражение лечат с помощью антибактериальных и противовирусных лекарств. Детям часто выписывают «Бактриму» или «Ванкомицин», если причина заключается в бактериальной инфекции, «Арбидол» и «Виферон» – если в вирусной.
-
Для избавления от глистов назначают глистогонные «Тинидазол» и «Метронидазол». Они парализуют нервную систему паразитов и выводят их из организма.
-
Анальные трещины лечат специальными мазями с нитроглицериновой основой. Детям, страдающим запорами, показана специальная диета.
Несколько советов, как избежать кровотечений из заднего прохода:
-
Сбалансированное питание. Ребенок должен получать необходимый запас полезных веществ. В рационе должно быть достаточное количество воды.
-
Исключение аллергической реакции. Если у грудничка случаются частые поносы, это может быть вызвано аллергией на определенный продукт.
-
Гигиенические меры. Овощи и фрукты нужно тщательно мыть, мясо и рыбу – хорошо проваривать и прожаривать, чтобы ребенок не заразился паразитами.
-
Вовремя сдавать кал на анализы. Своевременная диагностика поможет избежать тяжелых последствий.
Классификация
1. По виду повреждённого сосуда:
- артериальное;
- венозное;
- капиллярное;
- паренхиматозное (из печени, лёгких, селезёнки, поджелудочной железы);
- смешанное.
2. Анатомо-гистологическая классификация:
- кровоизлияние в ткани: подкожное, подслизистое, субсерозное, субарахноидальное, недифференцированное и т.д.;
- гематомы — скопления крови в ограниченной полости. Гематомы могут быть пульсирующими (в случае сообщения полости с повреждённым сосудом) и непульсирующие.
3. По клинической картине:
- гемоперитонеум — скопление крови в брюшной полости;
- гемоторакс — кровоизлияние в плевральную полость;
- гемоперикард — кровотечение в полость сердечной сумки;
- гемартроз — излияние крови в суставную сумку и т.д.
Отдельно выделяют желудочно-кишечные кровотечения — излияние крови в просвет пищевода, желудка, тонкой или толстой кишки.
4. По скорости кровопотери:
- острейшее — за несколько минут происходит потеря значительного объёма крови;
- острое — за 1 – 2 часа потеря крови становится критической;
- подострое — скорость потери крови умеренная (до 24 часов);
- хроническое — незначительные кровотечения с периодами остановки и возобновления (при патологиях менструального цикла, геморрое, опухолях кишечника).
5. По временному промежутку:
- первичное — возникает непосредственно при повреждениях сосудов (травмы);
- вторичное раннее — возобновление кровотечения после окончательной остановки (в течение 5 – 6 суток, чаще всего, в результате ошибок в гемостатических манипуляциях);
- вторичное позднее — кровотечение из аррозированных или деструктивных сосудов (при морфологических изменениях сосудистой стенки. Наблюдается при гангренах, пролежнях, злокачественных опухолях).
6. По объёму кровопотери. Объём циркулирующей крови (ОЦК) — суммарный объём крови в сосудистом русле. ОЦК = 70/80 мл/кг массы тела.
Гематокрит (Ht) — количественное соотношение форменных элементов в крови к общему объёму крови. Норма Ht у мужчин – 41 – 53%, у женщин 36 – 46%, у новорождённых детей Ht может физиологически изменяться ± 20%.
Может быть:
- лёгкое — до 15% потери ОЦК, гематокрит >30%;
- среднее — 15 – 20% потери ОЦК, гематокрит 30 – 25%;
- тяжёлое — 20 – 30 % потери ОЦК, гематокрит <25%;
- массивное — 30 – 40% потери ОЦК;
- крайне тяжёлое (условно смертельное) — более 40 – 50% потери ОЦК.
Определение причины кровотечения — эндоскопические и рентгенологические методы
Сбор анамнеза и физикальное обследование выполняются гастроэнтерологом в соответствии с принципами лечения при анализе кровотечения из верхних или нижних отделов желудочно-кишечного тракта.
Дальнейшие тесты пациента с положительным результатом анализа крови в стуле включают:
- Анализ периферической крови – поиск признаков анемии;
- Эндоскопические исследования желудочно-кишечного тракта – эзофагогастродуоденоскопия и колоноскопия. Эти исследования помогают обнаружить возможный источник кровотечения. Колоноскопию можно считать достаточной, при отсутствии анемии или желудочно-кишечных симптомов.
Энтероскопия предлагает большие диагностические и терапевтические возможности в случае подозрительных изменений в тонкой кишке.
Когда эндоскопические исследования не помогают определить источник кровотечения, следует выполнить рентгенологическое исследование тонкой кишки с оценкой фрагмента и, возможно, энтероклиза.
В сложных случаях проводят КТ или МРТ энтерографию и эндоскопическое исследование с помощью специальной капсулы со встроенной видеокамерой, которую пациент проглатывает, как обычную таблетку.
Определение причины и оценка интенсивности кровотечения из нижних отделов ЖКТ
 Определение причины и оценка интенсивности кровотечения из нижних отделов ЖКТ
Определение причины и оценка интенсивности кровотечения из нижних отделов ЖКТ
Иногда кровотечение из верхних отделов желудочно-кишечного тракта происходит без рвоты с кровянистым или похожим на землю содержимым, а с выведением сукровичного содержимого через задний проход.
Важно учитывать возраст больного. Например, симптомы кровотечения из нижних отделов желудочно-кишечного тракта у молодого человека, с болью в животе и диареей могут указывать на воспалительное заболевание кишечника
Подобные симптомы у пожилого человека указывают на ишемию кишечника.
Полоски или пятна крови на поверхности кала, боль в анальной области и капли крови на туалетной бумаге или в унитазе, указывают на анальную трещину или кровотечение из прямой кишки, например, при геморрое.
При физикальном обследовании врач уделяет особое внимание симптомам, указывающим на кровотечение из верхних отделов желудочно-кишечного тракта, и тщательно исследует промежность и анальный канал (ректально)
Виды кровотечений
| В зависимости от типа поврежденного сосуда: | ||
| Вид | Как выглядит? | Характеристика |
|
Цвет ярко-алый. Кровь истекает пульсирующей струей, быстро, под давлением. Высокая скорость кровопотери. | |
|
Вишневый цвет крови. Постоянное, равномерное истечение крови без пульсаций. Скорость кровотечения меньше чем при артериальном. | |
|
Возникает в результате повреждения капилляров, мелких вен и артерий. Кровоточит раневая поверхность. Кровоточивость не столь сильная как при артериальном или венозном кровотечении. | |
|
Происходит вследствие повреждения внутренних органов, таких как: печень, селезенка, легкие, почки. Сходно с капиллярным кровотечением, однако представляет большую угрозу для здоровья. | |
| В зависимости от причины, которая привела к выходу крови из сосудистого русла: | ||
| 1.Haemorrhagia per rhexin | Кровотечение в результате механического повреждения стенки сосуда. Наиболее частые. | |
| 2. Haemorrhagia per diabrosin | Кровотечение вследствие изъязвления или разрушения сосудистой стенки при патологических процессах (воспалительные процессы, распад опухоли, перитонит и др.). | |
| 3. Haemorrhagia per diapedesin | Кровотечение как результат нарушения проницаемости сосудистой стенки. Повышение проницаемости стенки чаще встречается при следующих состояниях: снижение в организме витамина С, геморрагический васкулит, скарлатина, уремия, сепсис и др. | |
| По отношению к внешней среде | ||
| Наружное кровотечение | Кровь вытекает из раны во внешнюю среду. | |
| Внутреннее кровотечение | Кровь изливается во внутренние полости организма, в просвет полых органов, и ткани. Такие кровотечения делятся на явные и скрытые. Явные: кровь пусть даже в измененном виде, но через определенное время появляется снаружи Пример: желудочное кровотечение – рвота или кал с кровью (мелена); Скрытые: кровь изливается в различные полости и глазом не видна (в грудную полость, в полость сустава и др. | |
| По времени возникновения | ||
| Первичные кровотечения | Кровотечение возникает непосредственно в момент травмы при повреждении сосуда. | |
| Вторичные кровотечения | Выделяют: ранние и поздние кровотечения. Ранние возникающие от нескольких часов до 4-5 дней после повреждения. Причины: соскальзывания нити с сосуда наложенной при первичной операции, вымывание тромба из сосуда при повышении давления, ускорении кровотока или снижении тонуса сосуда. Поздние возникают через 4-5 суток и более, после повреждения. Обычно это связано с разрушением сосудистой стенки в результате развития в ране инфекции. | |
| По течению | ||
| Острые кровотечения | Истечение крови происходит в короткий промежуток времени. | |
| Хронические кровотечения | Истечение крови происходит постепенно, малыми порциями. | |
| По степени тяжести | ||
| Легкая | Объем потери крови 500-700 мл; | |
| Средняя | Потеря 1000-1400 мл; | |
| Тяжелая | Потеря 1,5-2 литра; | |
| Массивная кровопотеря | Потеря более 2000 мл; Одномоментная потеря крови около 3-4 литров расценивается как несовместимая с жизнью. |
Оказание первой помощи при венозном кровотечении: общие правила
К ключевым правилам оказания первой медицинской помощи при венозном кровотечении относятся:
- Вызов скорой помощи или транспортировка потерпевшего в медицинское учреждение. Если транспортировка невозможна, нужно на месте дожидаться приезда машины скорой помощи.
- Необходимо позаботиться о поднятии поврежденной части тела вверх.
- При слабом и среднем кровотечении из вены предпочтение отдается давящей повязке. При большой потере крови обязательно применяется жгут.
- Необходимо стараться работать стерильно и избегать попадания грязи и микроорганизмов в организм пострадавшего. Также позаботьтесь и о своей безопасности. При оказании помощи при любой форме кровопотери рекомендуется избегать прямого контакта с кровью, желательно использовать одноразовые перчатки.
Наибольшей
популярностью для остановки кровотечения пользуется давящая повязка:
- Для начала нужно определить, где
находится область травмирования и место, из которого идет кровь, а затем
придать ему возвышенную позицию. Это необходимо для оттока крови от участка
тела, который был поврежден. - Существуют специальные перевязочные
пакеты. Они подходят для быстрой остановки венозной крови. Если пакета не
оказалось под рукой, то можно воспользоваться обычным бинтом или марлей,
предварительно сложив в несколько слоев. - Поверх рекомендуется приложить
чистый кусочек ткани. - Накладывать повязку рекомендуется на
пару сантиметров ниже травмированной области. - Повязка должна накладываться
достаточно туго в 2-3 оборота. Если бинтовать не слишком крепко и плохо
затягивать, то кровотечение может только усугубиться. - При правильном наложении повязки
кровь в течение короткого промежутка времени останавливается, но пульсирование
ниже чуть сохраняется. - Если материал уже пропитан кровью, и
она не останавливается, то следует использовать дополнительные слои бинта или
марли. - Если во время оказания первой помощи
при венозном кровотечении никаких подходящих средств не оказалось, то
рекомендуется приложить пальцы к кровоточащему месту и позаботиться о
возвышении части тела, из которого исходит кровь.
Осложнения
Геморрагический шок — острое состояние, характеризующееся остановкой гемоперфузии (притока артериальной крови) жизненно важных органов, падением артериального давления вплоть до отсутствия диастолического, развитием полиорганной недостаточности и быстрым наступлением клинической смерти.
Синдром диссеминированного внутрисосудистого свёртывания (ДВС) — крайне опасное осложнение, характеризующееся образованием множественных тромбов в микроциркуляторном русле, что в результате приводит к истощению факторов свертывания и активности тромбоцитов (коагулопатия потребления), образуются дополнительные источники кровотечения. Прогноз неблагоприятный.
Повторные кровотечения — развиваются в результате неэффективного хирургического лечения, наличия некоррегируемых патологий свёртывающей системы крови, запущенных онкологических заболеваниях, циррозе печени и т.д.
Что делать, если произошло кровотечение из варикозных вен
Эпизод кровотечения из варикозных вен, особенно если это происходит впервые, всегда стресс
Очень важно не поддаваться панике. Необходимо плотно наложить давящую повязку и принять горизонтальное положение
Первая помощь при кровотечении из варикозной вены
Незамедлительно вызвать скорую помощь. Когда все необходимые меры приняты, кровотечение остановлено, необходимо подумать о профилактике кровотечения из варикозных вен. Для этого нужно обратиться за профессиональной помощью. Сегодня всеми вопросами, связанными с варикозной болезнь, и венозным кровотечением в том числе, занимаются врачи-флебологи. Хорошего специалиста можно найти в многопрофильной частной клинике или специализированном флебологическом центре.
Неотложная помощь при артериальном кровотечении
Быстро оцените обстановку и перейдите к оказанию помощи. Прежде всего пережмите артерию пальцем:
Если кровотечение в области лица, то надавите пальцем на угол нижней челюсти.
Если кровотечениеиз области головы, то надавите пальцем на височную кость перед ухом.
Если кровотечение в области плечевого сустава, то прижмите подключичную артерию к ребру.
Если кровотечение в области кисти руки, то прижмите плечевую артерию к кости со стороны плеча.
Если кровотечение в области бедра, то нужно кулаком надавить на лобовую кость в области паха.
Далее нужно наложить жгут. Для временной остановки артериального кровотечения используется жгут Эсмарха или подручный резиновый материал. Правила наложения жгута:
- Поднимите, если это возможно, руку/ногу пострадавшего – это приведет к оттоку венозной крови из конечности;
- Поместите жгут поверх одежды пострадавшего или куска ткани: это нужно для того, чтобы не травмировать кожу человека.
- Первые 2 оборота нужно сделать самыми тугими, перекрестие накладывается с обратной стороны артерии. Убедитесь, что кровотечение из раны прекратилось и кожа ниже жгута побледнела.
- Пострадавшего следует немедленно направить в больницу или вызвать скорую помощь.
Если не добиться полного исчезновения пульса на лучевой артерии, то уже через 10-15 минут рука отечёт и посинеет. Тогда жгут можно будет снять только при условии ампутации руки. Зафиксируйте время наложения жгута. Максимально допустимое время летом – 90 минут, зимой – 60 минут, иначе наступает омертвение тканей.
Через каждые 30-40 минут, независимо от времени года, следует снимать жгут на 20-30 секунд (до порозовения кожи ниже его наложения). Это делают для того, чтобы кровь могла попасть в повреждённую конечность для снабжения её кислородом и выноса продуктов обмена.
Затем жгут следует наложить снова ниже или выше его прежнего расположения. Таким образом можно поступать в течение нескольких часов.

Диагностика желудочно-кишечного кровотечения — анализы
 Диагностика желудочно-кишечного кровотечения — анализы
Диагностика желудочно-кишечного кровотечения — анализы
В первую очередь гастроэнтерологу необходимо обнаружить источник кровотечения.Его необходимо искать с помощью: эндоскопических, рентгенологических и сцинтиграфических исследований.
Морфология периферической крови. Анализ необходим для оценки кровопотери. В этом помогает сравнение текущего результата с предыдущими. В первый день кровотечения анализ следует делать, каждые 4-6 часов. В первые несколько часов острого кровотечения уровень гемоглобина и гематокрит могут существенно не измениться (за счет компенсаторных механизмов). Помимо потери эритроцитов, в этой диагностике часто встречается повышенное количество лейкоцитов и тромбоцитов, а с 3-го по 7-й день количество ретикулоцитов начинает увеличиваться (однако это не проявляется у людей со значительным дефицитом железа);
Концентрация мочевины и оценка функции почек. Уровень мочевины в крови может незначительно повыситься в случае обильного кровотечения из верхних отделов желудочно-кишечного тракта, поскольку кровь, содержащая белок, становится источником содержания аммиака и мочевины. В связи с этим у больного может быть одновременное хроническое заболевание почек, повышающее риск смерти. Острое преренальное повреждение почек может быть симптомом геморрагического шока;
Печеночные маркеры. Активность трансаминаз и билирубина сыворотки помогает оценить сосуществование заболеваний печени;
Маркеры заболеваний щитовидной железы. Измерение уровня кальция в сыворотке крови позволяет выявить гиперпаратиреоз, способствующий развитию язвы желудка и двенадцатиперстной кишки;
Оценка свертываемости крови
Важное значение имеют тесты, оценивающие эффективность системы свертывания крови – протромбиновое время (ПТ) и активированное частичное тромбопластиновое время (АЧТВ).
Проблема возникает у пациентов, принимающих варфарин или аценокумарол. Следует оценить, будет ли более серьезной угрозой для жизни продолжение лечения, затрудняющее контроль кровотечения, или его прекращение из-за риска тромбоэмболических осложнений. В такой ситуации пероральные препараты заменяются препаратами низкомолекулярного гепарина короткого действия.
При подозрении на синдром генерализованного внутрисосудистого свертывания крови следует определить концентрацию D-димера, фибриногена и количество тромбоцитов.
Когда необходимо переливание крови, следует определить группу крови и провести перекрестное сопоставление.
Гематомы мягких тканей
Делятся гематомы мягких тканей на 3 типа:
- Легкие – появляются за 24 часа после повреждения и сопровождаются слабой болью. Специальное лечение не требуется.
- Средние – появляются за 5-6 часов и сопровождаются болевым синдромом и припухлостью. Двигательная функция конечности ухудшается. Требуется консультация .
- Тяжелые – образуются за 2 часа после повреждения тканей. Функция конечности нарушается, наблюдается острая боль и разлитая припухлость. Нужно немедленно обратиться к врачу для определения стратегии лечения.
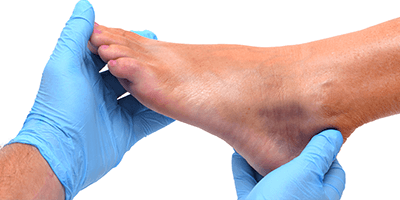
Сразу после травмы появляется припухлость, а кожа приобретает багрово-синюшный оттенок. Спустя 5 дней кожа приобретает зеленый оттенок, так как распадается гемоглобин. Постепенно гематома рассасывается и «стекает» вниз.
Если нет осложнений, то гематома рассасывается самостоятельно. В худшем случае появляется твердый участок, который вызывает дискомфорт и нарушает двигательную функцию. При образовании внутримышечного уплотнения внешние симптомы наблюдаются редко, но конечность значительно опухает и внутри образуется область, прикосновение к которой вызывает сильную боль.
При образовании крупных уплотнений требуется хирургическое вмешательство. Лечение проводит травматолог. Вскрытие инфицированных уплотнений выполняет хирург после комплексной диагностики. Операция проводится в амбулаторных условиях, но при крупных гематомах нужна госпитализация. Проводится вскрытие, в ходе которого удаляются кровяные сгустки, и осуществляется промывание. Обязательно проводится дренирование и наложение швов. Не накладываются швы только при инфицированных гематомах. Нередко в комплексе назначаются антибиотики для устранения инфекции.

