Энтезопатия
Содержание:
- Причины возникновения тендинита сухожилия голеностопного сустава
- Как лечение миозита зависит от симптомов болезни?
- Почему возникает разрыв связок голеностопа
- Обзор
- 3.Симптомы и лечение заболевания
- 2.Причины боли в ногах
- Как облегчить приступ болей внизу спины
- Ортопедические стельки
- ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ И ОБРАЗОВАНИЙ СТОПЫ
- Лечение неврита локтевого нерва
- Клинические проявления разрывов сухожилий
- Оперативные методы
- Методы устранения болезни
- Собственные мышцы и сухожилия стопы
- Возвращение двигательной активности
Причины возникновения тендинита сухожилия голеностопного сустава
Существует множество факторов, вызывающих данный недуг, но стоит выделить следующие из них:
-
Механическая травма. Это частый диагноз переоценивших собственные силы спортсменов или неосторожных людей, прыгающих с большой высоты, дающих чрезмерные нагрузки.
-
Теносиновит латеральной группы правого голеностопного сустава часто возникает в результате перенесенных инфекций. Гнойные воспаления после операций, хроническое инфекционное присутствие и даже заболевания, передающиеся половым путём (гонорея, сифилис).
-
Ревматическая группа заболеваний. Любой ревматизм может попутно провоцировать теносиновит сухожилия голеностопного сустава, усугубляющего самочувствие пациента.
-
Заболевания иммунной системы, включая аутоиммунные расстройства. Находящаяся рядом инфекция может атаковать сухожильную ткань при ослаблении защитных функций организма. Это может быть спровоцировано длительным приёмом лекарств или наличием прочих многочисленных хронических болезней.
-
Нарушения обмена веществ, происходящие на фоне гормональных сбоев или нездорового образа жизни приводят к тендиниту голеностопа.
-
К сожалению, часто наблюдается генический характер возникновения, спровоцированный неверно назначенным курсом лечения без учёта индивидуальных особенностей организма пациента. Поэтому лучше сразу обращайтесь в нашу клинику Стопартроз.
-
Дегенеративные процессы, возникающие при малоподвижном образе жизни. Тендинит связок голеностопного сустава происходит в результате отсутствия необходимого минимума движения.
-
Невропатические процессы, влияющие на определенную группу мышц, могут способствовать дисфункции.
Как лечение миозита зависит от симптомов болезни?
Тактика лечения во многом определяется симптоматикой и причинами заболевания. При системных воспалительных заболеваниях симптомы миозита зачастую постоянно прогрессируют, иногда купируются с большим трудом. Поэтому лечение миозита длительное. Применяют сильные препараты, подавляющие активность иммунной системы. Для улучшения функций пораженных мышц врач назначает физиотерапию.
При вирусных инфекциях специального лечения не требуется, меры направлены на борьбу с проявлениями заболевания. Но если выясняется, что воспаление вызвано бактериями (что бывает редко), врач назначает антибиотики.
Если воспалительный процесс возникает в результате рабдомиолиза (распада мышц), к симптомам миозита могут присоединиться признаки острой почечной недостаточности. Это опасное состояние, которое требует госпитализации в стационар.
В одних случаях воспалительный процесс в мышцах носит временный характер и быстро проходит, а в других заболевание протекает в хронической форме, симптомы прогрессируют со временем, состояние больного ухудшается. Для того чтобы не допустить тяжелых осложнений, лучше вовремя обратиться к врачу. Чтобы записаться к врачу в нашей неврологической клинике в удобное для вас время, свяжитесь с нами по телефону: +7 (495) 230-00-01.
Заболевание миозит может быть вызвано любыми причинами, которые приводят к воспалительному процессу в мышцах. Их условно делят на следующие группы: системные воспалительные процессы в организме (нередко они носят аутоиммунный характер), инфекции, травмы, побочные эффекты лекарств, рабдомиолиз (разрушение мышечной ткани).
Почему возникает разрыв связок голеностопа
Голеностоп имеет сложное строение, позволяющее ему ловко двигаться, принимая удобное и безопасное положение во время движения человека. Четкое взаимодействие сустава, мышц и связок обеспечивает достаточную амплитуду движений, что позволяет не создавать ограничений во время ходьбы, бега, других способов передвижения. Но такая сложная структура голеностопа часто становится причиной разного рода травм, среди которых 20% приходится именно на растяжение или разрыв связок голеностопа.
На голеностопе расположено несколько групп связок, представленных на рисунке ниже:
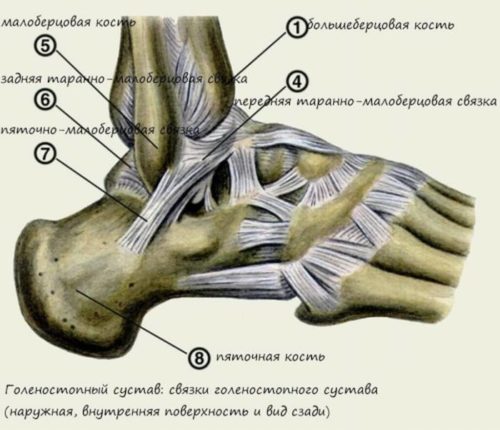
Каждая из них может быть повреждена при неаккуратном движении или чрезмерной физической нагрузке. И даже если возник лишь поверхностный разрыв нескольких волокон, подвижность голеностопа нарушается и все остальные связки перестают полноценно работать. К счастью, мышечно-связочный аппарат владеет свойством регенерации, и все разорванные волокна со временем восстанавливаются.
На протяжении жизни почти каждый из нас сталкивается с разрывом связок. Но в группу риска чаще попадают люди, которые:
- активно занимаются спортом или наоборот, ведут малоподвижный образ жизни;
- имеют запущенную стадию ожирения;
- профессионально занимаются спортом;
- ранее уже имели травмы голеностопа;
- страдают врожденной дисплазией соединительных тканей;
- болеют артрозом суставов, плоскостопием;
- имеют нарушение метаболизма в анамнезе;
- имеют неисправленную косолапость.
При возникновении провоцирующего фактора, наверняка возникает разрыв связок, причем необязательно только голеностопа. По статистике, частыми провокаторами разрыва связочного аппарата становятся:
- быстрое передвижение по неровной поверхности;
- ношение обуви на высоких каблуках;
- такие виды спорта, как футбол, атлетика, катание на лыжах;
- подворачивание стопы в любую сторону;
- удар по голеностопу.

Обзор
Растяжения — очень распространенный вид повреждения, связанный с нарушением целостности отдельных мышечных или соединительнотканных волокон. При более тяжелой травме может произойти полный разрыв мышц, сухожилий или связок.
Сухожилия являются продолжением мышц и соединяют их с костями. Связки служат для крепления костей друг с другом. Как сухожилия, так и связки состоят из прочных эластичных соединительнотканных волокон и участвуют в формировании суставов. Поэтому при чрезмерном разгибании в суставе или применении сильной тяги травмируются и связки, и сухожилия. Например, при резком неловком движении, падении, прыжке с высоты или столкновении во время занятий контактными видами спорта. Растяжение мышц, как правило, происходит при попытке выполнить чрезмерную работу, например, поднять или удержать слишком тяжелый предмет.
Чаще всего встречается растяжение ноги в коленном и голеностопном суставах. Растяжение голеностопа обычно происходит при чрезмерном перемещении веса на внешнюю часть стопы, что вызывает повреждение или полный разрыв сухожилия. Растянуть голеностоп можно при ходьбе или беге по неровной местности, а также, поскользнувшись на льду. Растяжение коленного сустава чаще случается при падении на колено, скручивающих движениях в бедре при фиксированной голени, что нередко бывает у футболистов, а также при игре в хоккей, баскетбол, катании на лыжах. На руках растяжению больше подвержены лучезапястный сустав и сустав большого пальца.
Растяжения зачастую происходят во время занятий игровыми видами спорта при резком ускорении и торможении. Особенно тогда, когда человек начинает тренироваться без достаточной разминки, и его мышцы и связки еще не готовы к нагрузке. Опытные спортсмены нередко получают травму, находясь на пике физической формы, так как в этот период они максимально нагружают свои мышцы.
В группе риска также находятся дети, так как их суставы и связочный аппарат еще до конца не сформированы. Нередко растяжения у маленьких детей возникают при резких рывках, когда малыш спотыкается и падает, а взрослый продолжает крепко держать его за ручку. Особенно высока вероятность травмы мягких тканей у детей спортсменов. Однако необходимо помнить, что это полезно для здоровья и может повысить уверенность ребенка в своих силах и его самооценку.
Другие факторы, повышающие вероятность растяжения и разрыва связок, мышц и сухожилий:
3.Симптомы и лечение заболевания
Симптомы остеомиелита
Острый остеомиелит развивается быстро, в течение 7-10 дней. Симптомы острого и хронического остеомиелита очень похожи, и включают в себя:
- Высокая температура, раздражительность, усталость;
- Тошнота;
- Чувствительность и припухлость вокруг пораженной кости;
- Снижение диапазона движения.
- Остеомиелит позвонков нередко вызывает сильные боли в спине, особенно по ночам.
Лечение остеомиелита
Диагностика остеомиелита – первый шаг на пути лечения этого заболевания. И это очень непростой процесс. Для диагностики остеомиелита могут использоваться рентген, анализы крови, сканирование костей. Кроме того, врачу необходимо определить и тип микроорганизма (обычно это бактерия), который вызвал инфекцию. Это нужно для того, чтобы правильно подобрать лекарство. В большинстве случаев для лечения остеомиелита используются антибиотики, хирургическое вмешательство или оба этих метода.
Антибиотики помогают контролировать инфекцию и часто позволяют обойтись без операции. Для пациентов с остеомиелитом антибиотики, как правило, вводятся в течение нескольких недель через капельницу, а затем проводится курс приема антибиотиков в таблетках.
В случаях с серьезным или хроническим остеомиелитом может потребоваться операция для удаления пораженной ткани и кости. Хирургическое вмешательство в этом случае поможет предотвратить дальнейшее распространение инфекции.
2.Причины боли в ногах
Есть несколько категории проблем, которые могут вызвать боль в ногах, дискомфорт и другие вышеперечисленные симптомы. Попробуем разобраться подробнее.
Во-первых, дело может быть в проблемах с кожей ног. Симптомы и вызывающие их заболевания могут быть такими:
- Если во время ходьбы возникает ощущение, что вы ходите по камням, гальке – дело может быть в подошвенных бородавках в нижней части ноги;
- Участки плотной и жесткой кожи на пятках могут появляться из-за мозолей, волдырей на коже или нагрубания кожи из-за неудобной обуви, ходьбы босиком;
- Покраснение, шелушение кожи, жжение и зуд между пальцами ног или на нижней части ноги – признаки грибка стопы (микоза). Еще одна возможная причина — дерматит из-за обуви, которую вы носите;
- Краснота, опухлость и болезненность кожи вокруг ногтя могут быть симптомами вросшего ногтя или инфекции в области ногтей (паронихия);
- Краснота, опухоль ступней, боль в ступнях при ходьбе или при ощупывании – признаки возможной бактериальной инфекции. Заразиться можно в общественных душевых, бассейнах и других похожих учреждениях.
Суставы пальцев ног – очень уязвимый участок. И именно с суставами пальцев ног бывает больше проблем, чем с любыми другими суставами в теле.
- Боль в суставе большого пальца ноги, покраснение, отек и повышенная чувствительность, которая внезапно появляется в суставе большого пальца ноги, может быть вызвана подагрой. Такие же симптомы могут появляться из-за инфекции;
- Если у вас есть опухоль или шишка у основания большого пальца, это может быть бурсит большого пальца стопы;
- Шишка на внешней стороне мизинца может быть из-за бурсита;
- Боль в суставах пальцев ног, скованность и отек – общие симптомы бурсита, артрита, волчанки или подагры.
Боль в ноге может появляться в передней части ступни или в пятке.
- Острая боль в нижней части пятки может быть вызвана подошвенным фасцитом;
- Боль в задней части пятки или в лодыжке – симптомы тендопатии ахиллесова сухожилия, или как его еще называют – ахиллесова тендинита;
- Боль, которая усиливается до или после тренировок, но уменьшается во время физических упражнений, может быть вызвана переломом кости в ноге (как правило, плюсневой кости);
- Небольшие костные наросты под пяточной костью, вызывающие боль в пятке, могут быть пяточной шпорой;
- Боль в средней части стопы появляется из-за плоскостопия;
- Боль в пятке в задней части или шишка в этой области – симптом одного из видов бурсита.
Многие заболевания могут влиять на нервы стопы, вызывая боль в ступне, онемение, покалывание и жжение.
- Боль в ступне, жжение, покалывание или онемение между пальцами ног, особенно между третьим и четвертым пальцем, и те же ощущения в передней части стопы могут появляться из-за опухоли или утолщения нерва в передней части стопы;
- Боль, онемение или покалывание, которое начинается в спине или ягодицах и двигается вниз по ноге, может быть вызвана пояснично-крестцовым радикулитом из-за защемления нерва;
- Слабость и боль в голеностопном суставе, которая часто сопровождается онемением, могут начаться из-за защемления нерва в лодыжке (тарзальный туннельный синдром) или ишиаза;
- Жжение в ногах, онемение и потеря чувствительности появляются из-за плохой циркуляции крови. С этой проблемой чаще сталкиваются люди с диабетом или заболеваниями периферических артерий.
Как вы видите, причины боли в ногах, боли в ступнях, лодыжках, пальцах ног, а также причины других дискомфортных ощущений в ногах могут быть самыми разными. Поэтому при появлении таких симптомов, как боль в ногах, отеки ног, судороги в ногах, чувство жжения, онемения, покалывания в ногах и пальцах ног, бледность или посинение ног, нужно обратиться к хорошему врачу. Специалист поможет установить причину неприятных ощущений в ногах и подскажет, как с ними справиться.
Как облегчить приступ болей внизу спины
Если сильнейшие боли в пояснице появились внезапно, а обратиться за медицинской помощью в клинику или вызвать скорую медицинскую помощь возможности нет, в качестве экстренной меры можно и нужно принять обезболивающий препарат из группы нестероидных противовоспалительных средств. Эти лекарства не только облегчают боль, но и уменьшают активность воспалительного процесса и снижают температуру тела, как общую, так и локально. Они имеют и ряд противопоказаний, поэтому перед приемом таблетки следует ознакомиться с инструкцией
Обратите внимание, что большинство из НПВС не рекомендованы для приема беременным – самолечение для этой категории пациентов недопустимо
Необходимо снизить нагрузку на поясницу – принять горизонтальное положение на полужестком матраце, постараться расслабиться.
Даже если боль после отдыха и приема препарата уменьшилась, необходимо при первой возможности обратиться на консультацию к врачу.
Ортопедические стельки
Одним
из основных консервативных вмешательств
при педиатрическом плоскостопии являются
ортопедические ортезы и супинаторы в
обуви. Исследования показали, что, хотя
ортопедические стельки могут помочь
исправить деформации мягких тканей, на
костные структуры они не влияют. Стельки
с динамической стабилизацией и
индивидуальные ортезы стопы оказывают
значительное положительное влияние. В
целом считается, что бессимптомное
плоскостопие не требует ортезов. Однако
назначение ортезов при симптоматическом
гибком плоскостопии может помочь
уменьшить боль и избежать хирургического
вмешательства.
Ортезы для ног со временем значительно уменьшают боль в ногах и повышают функциональность. Применение динамических ортезов стопы при педиатрическом гибком плоскостопии помогает восстановить структуру и поддержку медиальной и латеральной части стопы. Одна из основных целей использования функциональных ортезов — контролировать степень пронации подтаранного сустава, тем самым обеспечение опоры и выравнивания таранно-пяточного сустава. При более тяжелой деформации плоскостопия или слабости связок у пациентов с нестабильностью голеностопного сустава или симптомами сухожилия задней большеберцовой кости более подходящими могут быть ортезы голеностопного сустава или более проксимальные устройства.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ И ОБРАЗОВАНИЙ СТОПЫ
Нередко в области костей и мягких тканей стоп образуются доброкачественные опухоли или образования. В области сухожилий и капсул суставов стопы могут образовываться ГАНГЛИИ — узлоподобные выпячивания оболочек сухожилий или капсулы суставов. Они бывают размером с горошину или среднюю фасолину, но могут достигать и больших размеров. Пациента беспокоит упругое или мягкое, колеблющееся при дотрагивании выпячивание. Оно нередко заполнено жидким или гелеобразным содержимым. По мере роста ганглий начинает натираться обувью, постоянно воспаляется, вызывает боли, дискомфорт, что приводит к трудностям с ношением обуви.
К сожалению, часто применяемый способ лечения – прокол ганглия и удаление содержимого шприцом, малоэффективен. Также следует избегать самостоятельных попыток раздавить ганглий, пока он небольших размеров. Все эти методы (особенно последний) могут привести к воспалению и ускорению роста образования. Эффективный метод лечения – оперативное удаление ганглия. Операция выполняется из небольшого разреза, часто достаточно местной анестезии. Удаляются воспаленные оболочки и ганглий больше не образуется. Данные вмешательства относятся к т.н. хирургии стопы «одного дня». Поскольку не требуют госпитализации, реабилитации. Пациент может сразу носить свою обычную обувь без ограничений.

Ганглий разгибателя пальцев правой стопы, внешний вид удаленного ганглия
Нередко в области пальцев и свода стопы образуются опухоли из жировой ткани – «жировики» или липомы. Также в области сухожилий и капсул суставов на нагружаемой (подошвенной) поверхности стопы образуются плотные опухоли – фибромы. Оба вида опухолей на начальных этапах ограничены оболочкой и безболезненные. По мере роста могут появиться боли, сами опухоли начнут сжимать окружающие ткани и нарушать функцию стопы. Хирургическое лечение позволяет удалить образование из небольших доступов и также относится к хирургии «одного дня». Обязательно проведение гистологического исследования удаленной опухоли и консультация онколога.
Липома области 5-го пальца правой стопы (слева), Фиброма в области подошвенной поверхности первого пальца левой стопы (справа)

Фиброма в области основной фаланги первого пальца (МРТ-исследование), внешний вид удалёной фибромы
Иногда опухоли повреждают кости стопы, среди них есть доброкачественные. Такие как экхондромы, они растут наружу из костной ткани. Они могут быть удалены из небольших разрезов без ограничения функции стопы, но могут встречаться и злокачественные. Поэтому при наличии подобных образований в области костей стопы, необходима консультация онколога, хирурга стопы и обязательное гистологическое исследование образования. Ни в коем случае нельзя заниматься самолечением или затягивать визит к врачу.

Лечение неврита локтевого нерва
Лечение локтевого неврита проводят по нескольким направлениям:
- Если заболевание вызвано бактериальной инфекцией, назначают антибиотики, если вирусами – противовирусные препараты.
- Если в основе лежат сосудистые нарушения (нерв не получает достаточного количества кислорода и питательных веществ из-за нарушения кровотока), применяют сосудорасширяющие средства.
- Если неврит связан с травмой, нужно разгрузить пораженную руку. Для этого применяют специальные шины.
- Для борьбы с болью и воспалением невролог назначает препараты из группы нестероидных противовоспалительных средств (диклофенак, ибупрофен).
- Для уменьшения отека нерва назначают мочегонные: диакарб, фуросемид.
- Физиотерапевтические процедуры обычно назначают к концу второй недели заболевания. Применяют импульсные токи, УВЧ, ультрафонофорез с гидрокортизоном, электрофорез с новокаином.
Наилучший результат получают, если лечение начато на ранних стадиях, как только появились первые симптомы. Если, несмотря на проводимую терапию, спустя 1-2 месяца не наступает улучшений, невролог может поставить вопрос о хирургической операции.
При возникновении первых симптомов не тяните с визитом к врачу. Чем раньше начато лечение, тем лучшего результата удается добиться. Запишитесь на консультацию к неврологу сейчас. В медицинском центре Международная клиника Медика24 это можно сделать в любое время суток по телефону +7 (495) 230-00-01.
Локтевой нерв имеет смешанное строение: в его состав входят двигательные, чувствительные, вегетативные (отвечающие за регуляцию кровообращения, работы потовых и сальных желез, других функций) волокна. Он выполняет следующие функции:
- Сгибание кисти.
- Сгибание мизинца и безымянного, отчасти среднего пальца.
- Разведение и сведение пальцев.
- Приведение большого пальца.
- Чувствительность внутренней (локтевой) части кисти, мизинца, отчасти безымянного пальца, иногда – среднего пальца.
Соответственно, при неврите локтевого нерва симптомы связаны с нарушением этих функций. Их может выявить и правильно оценить врач во время неврологического осмотра.
Клинические проявления разрывов сухожилий
Одной из наиболее часто встречающихся травм является разрыв ахиллова сухожилия у пятки. Нередко встречается и сустава, отрыв сухожилий четырёхглавой мышцы бедра от надколенника или трёхглавой мышцы плеча от локтя. Нередко в нашу клинику обращаются за лечением такой травмы, как разрыв сухожилия разгибателя пальца.
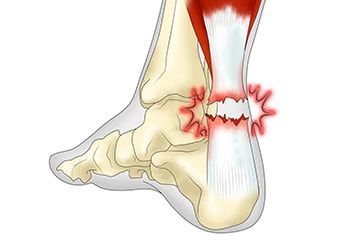
Симптоматика травмы напрямую зависит от того, какое именно сухожилие пострадало, и от степени повреждения. Так, симптомы разрыва ахиллова сухожилия могут выражаться в несильных болях и небольшом отёке голеностопа при 1-ой степени или в сильной боли и опухоли сустава.
В целом, симптоматика разрывов заключается в следующем:
- смещение брюшка мышцы;
- дефект в сухожилии;
- выпадение функции мышцы;
- ограничение подвижности.
Оперативные методы
Если консервативное лечение не помогло, проводится операция на ахиллова сухожилие. Зачастую к ней прибегают, если у пациента сильнейшее повреждение, в частности, разрыв. Проводят хирургическое вмешательство двумя способами – сшиванием или пластикой:
- Сшивание. Применяется в случае, если разрыв свежий, полученный в течение последних суток.
- Пластика. Обычно к ней прибегают в том случае, если не помогло длительное консервативное лечение. Операция является достаточно сложной и направлена на то, чтобы перебросить кусок сухожилия из одной части голени в другую. После проделанных манипуляций пациенту накладывают гипс.
Методы устранения болезни
Удаление жидкости из суставов, так же как и лечение позвоночника, необходимо производить сразу же после обнаружения проблемы. Для того чтобы избавиться от заболевания, независимо от причин его вызвавших, и от болезненных ощущений, необходимо назначить комплексную терапию. На данный момент ее производят либо посредством оперативного вмешательства, либо при помощи консервативных методов. Выбор способа лечения зависит от степени запущенности болезни. Стоит понимать, что даже после проведения операции, необходимо будет потратить много времени на реабилитацию. Она включает в себя не только прием лекарственных препаратов, но и употребление витаминов, мануальную терапию и выполнение специальных упражнений.
При оперативном вмешательстве врач вводит специальную иглу в пораженную околосуставную сумку. После этого жидкость аккуратно откачивается при помощи шприца. Далее, в место развития патологии вводиться антибиотик. Это обязательная процедура, даже в тех случаях, когда причиной заболевания не является инфекция. Чаще всего оперативное вмешательство производят без анестезии.
При использовании консервативной терапии проводят различные мероприятия:
- Лечебная физкультура. Комплекс определенных упражнений с небольшой физической нагрузкой, назначаемых лечащим врачом.
- Мануальная терапия. Самыми распространенными методами лечения являются акупунктура и точечный массаж.
- Рефлексо- и физиотерапия.
- Иммуностимуляция. Больному назначается курс общеукрепляющих и иммуностимулироующих медикаментов. Также обязательно употребление препаратов и продуктов, содержащих кальций и витамины.
- Противовоспалительное лечение. Пациент должен принимать антибиотики. Место повреждения
обрабатывается противовоспалительными мазями, гелями и т.д.
В некоторых случаях (в основном при переломах и бурситах), медики, в первую очередь, иммобилизуют пораженный сустав, при помощи накладывания гипса. При наличии открытых поражений, место их локализации обрабатывают при помощи антибиотиков. Также больной принимает антибиотики перорально, чтобы снизить риск возникновения заболеваний гнойного и инфекционного характера.
Пациентам, имеющим хронические болезни, с постоянно возникающими рецидивами, комплексное лечение необходимо на протяжении всей жизни. Для того, чтобы снизить риск возникновения обострений, а исключить попадание жидкость в сустав, больной должен соблюдать специально разработанную диету, тренироваться, выполняя упражнения лечебной физической культуры, а также периодически проходить курсы в специализированных оздоровительных санаториях.
Стоит помнить — если в суставах начала скапливаться жидкость, то это может быть признаком развития весьма опасных патологий. Ни в коем случае нельзя заниматься самолечением и надеяться на народную медицину. Такие способы лечения, конечно, могут использоваться. Однако, только в комплексе с консервативными методами. Также, стоит помнить, что любые манипуляции нужно обязательно заранее обсудить с лечащим врачом, чтобы не навредить себе еще больше.
Собственные мышцы и сухожилия стопы
Короткий сгибатель пальцев (FDB)
Мышца начинается от внутреннего (медиального) отростка пяточной кости и центрального отдела подошвенной фасции. Прикрепляется она ко всем 4-м малым пальцам стопы. На уровне ПФС каждое сухожилие мышцы разделается на 2 пучка, каждый из которых огибает сухожилие длинного сгибателя пальца и прикрепляется к средним фалангам 2-5 пальцев.
Мышца осуществляет сгибание (подошвенное сгибание) средних фаланг пальцев в ПМФС. При продолжении сокращения мышцы происходит сгибание проксимальных фаланг в ПФС.
Червеобразные мышцы
Это 4 небольшие мышцы, начинающиеся от 4 сухожилий сгибателей на стопе. Сухожилие каждой червеобразной мышцы прикрепляется к сухожильному растяжению длинных разгибателей на тыльной поверхности проксимальных фаланг пальцев. Сокращение червеобразных мышц приводит к разгибанию пальцев в ПМФС и ДМФС. Поскольку сухожилия располагаются ниже точки вращения ПФС, они также осуществляют сгибание в этих суставах.
Межкостные мышцы
Межкостные мышцы стопы разделяются на тыльные и подошвенные.
4 тыльные межкостные мышцы начинаются от проксимальных половин боковых поверхностей плюсневых костей. Их сухожилия прикрепляются к основаниям проксимальных фаланг 2, 3 и 4 пальцев и к апоневрозу сухожилий длинного разгибателя пальцев (не к сухожильному растяжению разгибателей).
Тыльные межкостные мышцы осуществляют разведение (отведение) и вместе с подошвенными межкостными мышцами участвуют в сгибании пальцев в ПФС.
3 подошвенные межкостные мышцы начинаются от 3-5 плюсневых костей, они осуществляют смыкание (приведение) пальцев.
Вместе тыльные и подошвенные межкостные мышцы стабилизируют малые пальцы стопы. Также они участвуют в поддержании переднего свода стопы и в небольшой степени – в поддержании медиального и латерального продольных ее сводов.
Возвращение двигательной активности
Тяжелые больные с COVID-19 подолгу лежат. Бездействие ослабляет мышечный тонус и может вызывать боли в шее и плечах. Также отсутствие нагрузки снижает подвижность суставов — в них замедляется выработка синовиальной жидкости. Как это работает, мы рассказывали в статье о проблемах с суставами. Некоторым пациентам даже сложно удерживать равновесие и ходить. Поэтому врачи озадачились вопросом скорейшего восстановления.
Восстановить подвижность можно с помощью лечебной физкультуры, которую назначают в реабилитационных центрах. Специальной программы ЛФК для постковидного синдрома нет, но нюансы зависят от тяжести течения болезни и осложнений.
В качестве двигательной реабилитации, например, используют гимнастику для тренировки баланса и простые аэробные упражнения, в которых человек задействует легкие и легочную мускулатуру.
С виду все эти тренировки могут показаться очень простыми в исполнении, но после длительного лечения может быть сложно даже пройтись. Поэтому весь процесс проходит под наблюдением реабилитологов, которые непрерывно следят за пациентом и корректируют интенсивность ЛФК.

