Синдром джанотти-крости у детей: что это такое, симптомы, лечение, прогноз
Содержание:
- Формы гепатита B
- Недуги, имеющие сходную симптоматику
- Epidemiology
- Симптомы
- Диагностика
- Дерматит на коже тела
- Почему возникает фотодерматит?
- Почему мальчики не болеют
- Причины
- Посткастрационный синдром
- Наши врачи
- Диагностика
- Наши услуги
- Акродерматит атрофический хронический
- Акродерматит пустулезный
- Мазь «Ла-Кри» – надежный помощник
- Диагностика синдрома Джанотти-Крости
- Связанные расстройства
- Помоги своему ребенку
- Причины и развитие болезни
- Самые частые симптомы расстройства
- Псевдогаллюцинации
Формы гепатита B
Вирус гепатита В размножается в клетках печени (гепатоцитах), но сам вирус не является непосредственной причиной повреждения печени.
Напротив, присутствие вируса вызывает ответ иммунной системы — организм пытается избавиться от вируса. В ткани печени поступают клетки иммунной системы, которые обладают как прямым цитотоксическим (повреждающим гепатоциты) действием, так и опосредованным за счет образования активных веществ (цитокинов). С этой неспецифической воспалительной реакцией связано повреждение ткани печени как при острой форме гепатита В, так и при хронической.
Иммунный ответ организма является основным фактором, определяющим исход острого гепатита B.
При мощном адекватном ответе иммунной системы происходит элиминация (удаление) вируса из организма — острый гепатит В заканчивается излечением. Однако эти пациенты более склонны к развитию более тяжелого поражения печени из-за сильного иммунного ответа.
У людей, переболевших гепатитом В, развивается пожизненный иммунитет, то есть, защита от повторного заражения HBV.
С другой стороны, при неполном иммунном ответе происходит персистирование вируса — развивается хронический гепатит В.
Возраст к моменту заражения играет важную роль для исхода, так хронический гепатит В развивается у 90% детей, инфицируемых при рождении, у 20-25% детей, инфицируемых в возрасте — 1-5 лет, и у менее чем 5% инфицируемых взрослых.
Недуги, имеющие сходную симптоматику
Необходимо проводить дифференциальную диагностику синдрома со следующими состояниями:
- Укусы членистоногих. При данном недуге высыпания являются несимметричными. На пораженном участке эпидермиса виден точечный след.
- Атопическая форма дерматита, которая сопровождается возникновением узелков на поверхности кожи.
Патология имеет хронический характер с периодическими рецидивами.
- Красный плоский лишай. Болезнь сопровождается появлением папул малинового оттенка с белым налетом. Они располагаются на слизистой щек, сгибе запястий и в области голеней.
- Лекарственная сыть. Наблюдается после употребления определенного препарата, охватывает всю поверхность тела (туловище, конечности).
Epidemiology
Frequency
United States
Because of the benign self-limited nature of Gianotti-Crosti syndrome (GCS), most cases are not reported, and the overall incidence is unknown. Frequency probably parallels the incidence of a precipitating infection in a specific geographic region.
International
The underlying infection correlates with the endemic pathogens of a specific geographic region.
For example, in Japan and Mediterranean countries, GCS is more commonly associated with hepatitis B virus infection. With the advent of more universal hepatitis B immunization, Epstein-Barr virus is now the most common etiologic factor worldwide.
Race
No racial predilection has been noted; however, the underlying infection correlates with the endemic pathogens of a specific geographic region.
Sex
In the pediatric population, GCS affects males and females with equal frequency. However, affected adults have been almost exclusively female, with only 3 documented cases affecting men. [] Thus, hormonal influences may play a role in GCS. []
Age
GCS primarily occurs in children aged 3 months to 15 years, with a peak in children aged 1-6 years. More than 90% of patients are younger than 4 years, with a mean age of diagnosis of 15 months to 2 years. []
Previous
Next:
Симптомы
Фото: cloudstatic.eva.ru
Основной симптом аменореи заключается в полном отсутствии менструального цикла. Девушки часто жалуются на лишний вес, который связан с гормональным сбоем организма. Боли при аменорее могут появляться из-за нарушений работы яичников.
Помимо этого у представительниц прекрасного пола диагностируется повышение уровня тестостерона. Они жалуются на следующие симптомы:
-
повышенная потливость;
-
быстрый набор веса;
-
интенсивный рост волос;
-
голос становится грубее.
При вторичной аменорее врачи отмечают появление галактореи. У девушек, которые не находятся в положении, начинает выделяться молоко. Если в организме увеличивается уровень пролактина, то врачи ставят диагноз «вторичная аменорея».
Женщины, которые еще не вступили в период менопаузы, отмечают у себя неприятные симптомы климакса. Они сталкиваются с частыми и регулярными приливами, болями в сердце, а также повышенной потливостью.
Симптомы аменореи сопровождаются головными болями, общей слабостью, быстрой утомляемостью, сонливостью и раздражительностью. Отсутствие менструации при аменорее является сигналом для обращения к врачу. Если месячные не наблюдаются на протяжении трех месяцев, то необходимо выполнить тщательную диагностику и устранить основную причину произошедшего сбоя.
Симптомы гипоталамической аменореи
Причины аменореи бывают самыми разнообразными, поэтому после появления первых симптомов необходимо обратиться к врачу, чтобы устранить возбудителя болезни. Наиболее распространенная причина – это наличие разных нарушений со стороны гормонального фона. Когда в организме женщины наблюдается нормальное функционирование гипоталамуса, то он выделяет все необходимые вещества для стимуляции работы гипофиза. Этот орган влияет на работу яичников, стимуляцию нормального цикла созревания яйцеклетки.
Если у представительниц прекрасного пола есть проблемы с эндокринной системой, то они могут столкнуться с такими проблемами:
-
Уменьшается влияние и регулирование нормального функционирования гипоталамуса.
-
Изменяется количество гормонов в организме.
-
Происходит дисбаланс гормона щитовидной железы. Его недостаточное или избыточное количество приводит к разнообразным нарушениям в менструальном цикле. Девушки могут отметить у себя следующие симптомы: уменьшение частоты и нерегулярность менструации.
-
Нарушается работа надпочечников, потому что у представительниц прекрасного пола увеличивается содержание мужского гормона в организме.
Симптомы гипоталамической аменореи связаны с происхождением и длительностью протекания болезни. В большинстве случаев заболевание развивается при регулярных интенсивных нагрузках, частых стрессовых ситуациях, неправильном питании и быстрой потере веса.
Основные симптомы – это отсутствие месячных, увеличение массы тела, отсутствие волос на лобке и в подмышечных впадинах, повышение артериального давления и остеопороз.
Диагностика
К сожалению, на данный момент специфической диагностики нет. Диагноз ставится на основании жалоб и эпизодов лихорадки.
В общем анализе крови могут быть незначительные изменения – увеличение СОЭ, нейтропения (уменьшение количества нейтрофилов). Посевы на микрофлору из горла часто не дают никаких результатов при данном заболевании.
PFAPA синдром — это диагноз исключения. В первую очередь исключаются другие причины рецидивирующей лихорадки: инфекция, воспалительные заболевания кишечника, лихорадка при лимфоме Ходжкина, циклическая нейтропения и другие.
Важными диагностическими критериями являются:
- Более 3 эпизодов лихорадки продолжительностью до 5 дней и возникающих регулярно на фоне полного здоровья;
- Фарингит и лимфаденопатия или афтозные язвы;
- Хорошее здоровье между эпизодами и нормальный рост;
- Разрешение симптомов в течение нескольких часов после лечения преднизолоном в виде однократной дозы или двух доз с интервалом от 12 до 48 часов.
Дерматит на коже тела
Диагностировать болезнь может врач-дерматолог. Обратитесь к нему, если вы заметили у себя первые симптомы.
Симптомы
Типичные проявления заболевания кожи:
- покраснение
- появление зуда
- расчесы
- гнойнички
- шелушение кожи
Аллергические дерматиты могут сопровождаться затяжным насморком, приступообразным кашлем, заложенностью носа и чиханием. Острый дерматит обычно характеризуется образованием подкожных пузырьков, наполненных бесцветной жидкостью. При мокром дерматите на коже образуются покраснения и глубокие трещины, из которых сочится гной или лимфа. Сухой дерматит характеризуется шелушением и ощущением стянутости кожи. Так как вылечить кожу реально, никогда не стоит опускать руки, какие бы симптомы ни были у болезни!
Почему возникает фотодерматит?
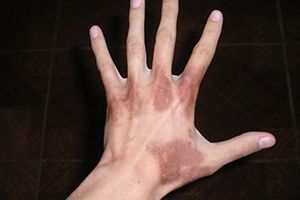
Внешние причины появления представляют собой стресс-факторы окружающей среды и быта:
- агрессивное воздействие бытовых химических веществ;
- нанесение лекарства в виде мази, крема или геля;
- использование косметики и парфюмерии на основе ароматических масел;
- выделение растительного сока некоторых растений.
Внутренние причины появления — это сбой в организме генетического или приобретенного характера:
- наследственность;
- заболевания щитовидной железы;
- болезни печени;
- нарушения обмена веществ;
- излишний вес;
- признаки иммунодефицита;
- нехватка витаминов и микроэлементов;
- склонность к аллергии;
- передозировка лекарств или их несовместимость.
Среди пищевых раздражителей следует выделить цитрусы и косточковые плоды, яйца, мед, морепродукты, выпечка и шоколад, клубника, орехи, алкогольные напитки, пищевые добавки и красители.
Спровоцировать аллергическую реакцию может контакт с борщевиком, крапивой, лютиками, осокой, лебедой, полынью, сухоцветом и орхидеей.
Лекарства также выступают аллергенами. Так, вызвать фотодерматит способны антибиотики, и успокоительные лекарства, гормональные препараты, антидепрессанты и химические противогрибковые вещества.
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
Почему мальчики не болеют
Учитывая, что мутирующий ген несет в себе Х-хромосома, то девочки в плане заболевания находятся в более «выигрышной» позиции. У них присутствует две Х-хромосомы. Поэтому если одна из них «бракованная», то вторая функционирует нормально. Это дает девочке хоть малый шанс на нормальное существование.
У мальчика Х-хромосома одна. Если она имеет мутационный ген, значит, выпадает из работы полностью, и ее нечем заменить. Такие малыши мужского пола, как правило, погибают еще внутриутробно, так и не родившись. Поэтому синдром Ретта у мальчиков встречается крайне редко.
Но, несмотря на такую особенность заболевания, очень редко, но все-таки мальчики с подобным синдромом выживают. Это может быть связано с тем, что не все гены в Х-хромосоме подвергаются мутации. Из-за этого заболевание развивается не столь остро.
Другая причина – наличие у мальчика синдрома Клайнфельтера. При этом наблюдается полисомия половых хромосом, то есть их набор составляет ХХУ. И, если одна Х-хромосома имеет патологический ген, то вторая может регулировать синтез белка и дарить мальчику возможность жизни. Получается такая же картина, как и у девочки.
Причины
Недуг развивается на фоне вирусной инфекции. На первой стадии вирус распространяется по организму после первого контакта и инфицирования кожи. Повторное попадание возбудителя провоцирует воспалительный процесс, поражающий эпидермис и кровеносные капилляры. Патология может быть вызвана гепатитом В, цитомегаловирусной инфекцией, вирусами Эпштейна-Барра и Коксаки, энтеровирусом, аденовирусом, гриппом, парагриппом, краснухой, герпесом, паровирусом, а также вирусом иммунодефицита человека. Иногда синдром возникает после вакцинации от туберкулеза, гриппа, кори и полиомиелита. Кроме того, заболевание может быть спровоцировано бета-гемолитическим стрептококком, микоплазмой пневмонии и менингококком.
Посткастрационный синдром
Возникает после операции удаления яичников (кастрации). При этом в организме полностью прекращается выработка женских половых гормонов – эстрогенов.
- частые приливы;
- повышенная утомляемость, снижение трудоспособности;
- головные боли, нарушения сна;
- раздражительность;
- снижение памяти и внимания;
- потливость;
- учащенное сердцебиение, подъемы артериального давления;
- ожирение, повышение уровня холестерина крови, атеросклероз;
- остеопороз.
Наши врачи

Запорожцев Дмитрий Анатольевич
Врач-гинеколог, заведующий отделением гинекологии, кандидат медицинских наук, врач высшей категории
Стаж 31 год
Записаться на прием

Пузырев Алексей Николаевич
Врач-гинеколог, врач высшей категории
Стаж 42 года
Записаться на прием

Шульга Наталья Валериевна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием

Ярочкина Марина Игоревна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием

Кардава Инна Васильевна
Врач акушер-гинеколог, УЗИ
Стаж 15 лет
Записаться на прием

Улятовская Лариса Николаевна
Врач-гинеколог, кандидат медицинских наук
Стаж 40 лет
Записаться на прием

Шульженко Светлана Сергеевна
Врач — гинеколог, врач высшей категории
Стаж 32 года
Записаться на прием
Диагностика
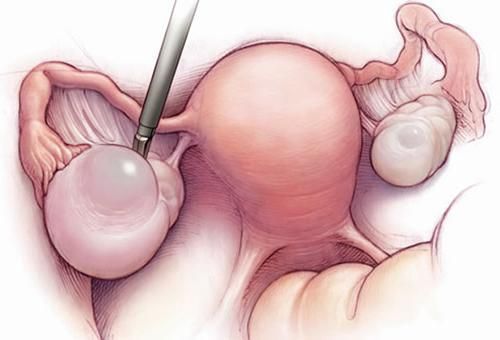
Резекция яичников
- Стоимость: 90 000 — 130 000 руб.
- Продолжительность: 30-60 минут
- Госпитализация: 2-3 дня в стационаре
Подробнее
Диагностика всех описанных выше состояний предполагает проведение гормональных исследований после осмотра гинекологом-эндокринологом. Часто назначает другие исследования и анализы: общий анализ крови, УЗИ, , биохимический анализ крови. Пациентке по показаниям назначают дополнительную консультацию , , других специалистов.
Основной метод лечения во всех случаях – гормонотерапия. Дополнительно назначают успокоительные средства, антидепрессанты, транквилизаторы, психостимуляторы, витаминно-минеральные комплексы, сосудистые препараты и пр.
Хирургическое лечение назначают при:
- врождённом адреногенитальном синдроме для исправления внешнего вида половых органов;
- поликистозе яичников – часто используют вапоризацию (испарение лазером) кист в яичниках, так как они представляют риск в плане развития злокачественных опухолей.
Наши услуги
| Название услуги | Цена в рублях |
|---|---|
| Прием врача-акушера-гинеколога с ультразвуковым исследованием (первичный) | 4 200 |
| Эндоскопическая резекция яичника | 95 000 — 125 000 |
- Папилломавирусная инфекция у женщин
- Опущение матки
Акродерматит атрофический хронический
Акродерматит атрофический хронический ; синоним: атрофия кожи идиопатическая прогрессирующая (А. И. Поспелов, 1886), эритромелия . Этиология не выяснена; предполагают, что в основе заболевания лежат неврогенные нарушения трофики, допускают инфекционную природу дерматоза. Болеют взрослые, чаще женщины.
Гистопатология. В начальной стадии эритемы наблюдают отек и воспалительную инфильтрацию дермы (в основном лимфоциты и плазматические клетки) вокруг сосудов, волосяных фолликулов, сальных и потовых желез. Стенки сосудов инфильтрированы, эндотелий их набухший, отдельные сосуды облитерированы. В стадии атрофии — резкое истончение шиповидного слоя эпителия, всей дермы и подкожной жировой клетчатки, коллагеновые волокна гомогенизированы, окрашены бледно. Волосяные фолликулы, сальные и потовые железы атрофированы.
Клиническая картина. Начальная застойно-синюшная эритема чаще появляется на тыльной стороне стоп и кистей, в областях локтевых и коленных суставов, симметрично или на одной конечности, постепенно, очень медленно распространяясь по всей конечности. Субъективные ощущения либо отсутствуют, либо проявляются покалыванием, реже невралгическими болями. Через много месяцев или даже лет постепенно развивается атрофия пораженной кожи; она истончается, становится морщинистой, напоминая измятую папиросную бумагу, с просвечивающими венами и обычно пластинчато шелушится. Иногда наряду с атрофией наблюдается уплотнение кожи (псевдосклеродермия), чаще на тыле стоп и нижней трети голени или лентообразно по передней поверхности голени или по локтевой поверхности предплечья. Иногда образуются плотные фиброзные узлы около коленных или локтевых суставов. Могут возникать трофические язвы.
Лечение малоэффективно и способствует лишь замедлению прогрессирования заболевания. С этой целью обычно назначают 2—3 курса пенициллинотерапии по 15000000 ЕД на курс; пенициллин сочетают с пиротерапией, препаратами железа, витаминами А, С, Е, группы В.
При эндокринных нарушениях — соответствующая терапия. Целесообразно назначать диатермию, токи д’Арсонваля, УФО, сероводородные ванны, курортное лечение в Сочи-Мацесте, Пятигорске и другое.
Акродерматит пустулезный
Акродерматит пустулезный — дерматоз неясной этиологии. Предполагают, что в основе заболевания лежат неврогенные нарушения трофики, роль инфекции мало вероятна. Некоторые авторы идентифицируют эту форму с герпетиформным дерматитом Дюринга, герпетиформным импетиго Гебры, пустулезным псориазом, локализованным энтеропатическим акродерматитом.
Гистопатология — акантоз, паракератоз, подроговые пустулы с наличием пиогенных кокков; отек дермы и воспалительный инфильтрат с обилием нейтрофилов и лимфоцитов.
Пустулезный акродерматит (Аллопо)
Клиническая картина. На гиперемированной синюшно-красной, напряженной и блестящей коже конечностей появляются небольшие поверхностные пустулы, реже пузырьки, коркочешуйки (рис.). Субъективно отмечают покалывание, реже боли (невралгические). Высыпания, нередко симметричные, располагаются на ладонных (или подошвенных) и тыльных поверхностях пальцев рук, реже ног, постепенно распространяясь. Ногти становятся тусклыми, затем деформируются и отпадают. Может быть диссеминация высыпаний по всему телу. Крайне редко поражаются слизистые оболочки полости рта и влагалища.
Прогноз большей частью неблагоприятный: пустулезный акродерматит протекает хронически (многие годы) с короткими ремиссиями.
Лечение, как правило, малоуспешно. Необходимо устранение фокальной инфекции, нарушений нейро-эндокринной системы и обмена веществ. Назначают препараты железа, витамины С и А, фитин, глицерофосфат кальция, кортикостероиды, местно — дезинфицирующие и противовоспалительные средства, в особо упорных случаях лучи Букки и рентгенотерапию.
Мазь «Ла-Кри» – надежный помощник
Для ухода за пораженной кожей в качестве самостоятельного средства или в сочетании с текущей терапией мы рекомендуем использовать крем «Ла-Кри». Это негормональное средство, которое не содержит красителей и отдушек, а потому подходит даже новорожденным деткам, кормящим и беременным женщинам.
Натуральный состав крема подобран таким образом, чтобы одновременно решать все проблемы раздраженной кожи. Средство прекрасно снимает покраснение и зуд, способствует быстрой регенерации поврежденной кожи, питает и смягчает даже очень сухую и шелушащуюся кожу.
В качестве вспомогательного средства можно использовать нежирную эмульсию «Ла-Кри», которая обеспечивает бережный уход коже, увлажняя её и предохраняя от пересыхания. Лечение дерматита на лице пройдет быстрее с гелем для умывания «Ла-Кри», который мягко очищает нежную кожу, не закупоривая поры.
Мнение специалистов
Проведенное клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
Средства рекомендованы Санкт-Петербургским отделением союза педиатров России.
Эмпирически доказано, что эмульсия «Ла-Кри» увлажняет и питает кожу, снимает зуд и раздражение, а также успокаивает и восстанавливает кожу.
Диагностика синдрома Джанотти-Крости
Диагностика синдрома Джанотти-Крости заключается в сопоставлении анамнестических, клинических и лабораторных данных. При сборе анамнеза педиатру удается установить характерные первичные локализации кожных высыпаний, возможные причины инфицирования. Во время физикального обследования могут выявляться симптомы, специфические для определенной вирусной инфекции. Лабораторные методы диагностики позволяют обнаружить моноцитоз, лимфоцитоз или лимфопению в ОАК; в биохимическом исследовании крови определяется повышение щелочной фосфатазы, АЛТ, АСТ, редко – повышение общего билирубина за счет прямой фракции. Для исключения вирусного гепатита В может проводиться УЗИ и биопсия печени, определение anti-HBs, HBc, HBe маркеров в крови. ПЦР и РИФ позволяют с высокой точностью идентифицировать вирус, спровоцировавший развитие синдрома Джанотти-Крости.
В практической педиатрии используются критерии, указывающие на развитие синдрома Джанотти-Крости: характерные элементы эпидермальных высыпаний; поражение 3-х или 4-х участков тела: лицо, ягодицы, предплечья или разгибательные поверхности бедра и голени; симметричность поражения; продолжительность не меньше 10 дней. При наличии папул или папуло-везикул на туловище или их шелушении данный синдром исключается. Дифференциальная диагностика синдрома Джанотти-Крости проводится с инфекционным мононуклеозом, лихениодным парапсориазом, геморрагическим васкулитом, красным плоским лишаем и септицемией. С этой целью ребенка консультируют детский дерматолог и инфекционист.
Связанные расстройства
Следующие вирусные инфекции могут вызвать СДК.
- Вирус гепатита В является одним из трех вирусных агентов, вызывающих воспаление печени, известное как гепатит или «диффузное гепатоцеллюлярное воспалительное заболевание». Гепатит В характеризуется лихорадкой, тошнотой, рвотой и пожелтением кожи и склеры глаз (желтуха). В наиболее серьезной форме гепатит В может стать хронической инфекцией или может вызвать рак печени. Вирус гепатита В может передаваться от матери к нерожденному ребенку, и он очень заразен через такие жидкости организма, как кровь, сперма и, возможно, слюна. Гепатит B часто передается от человека человеку при внутривенном употреблении наркотиков.
- Вирус Коксаки характеризуется инфекциями, которые происходят в основном в течение лета. Он поражает в основном детей младшего возраста, особенно мальчиков, и включает лихорадку, боль в горле, рвоту, головную боль, респираторные признаки и симптомы, диарею, боль в животе, сыпь и боль в ушах (оталгия).
- Цитомегаловирусная инфекция (ЦМВИ) может возникать врожденно, постнатально или в любом возрасте. Степень тяжести ЦМВИ варьирует от тихой инфекции без последствий до заболевания, проявляющегося лихорадкой, гепатитом и (у новорожденных) серьезным повреждением головного мозга, мертворождением или перинатальной смертью. В тяжелых случаях может возникнуть кровоизлияние, анемия и повреждение печени. У младенцев заболевание может вызвать низкий вес при рождении, лихорадку, гепатит, слепоту, глухоту или эпилепсию.
- Инфекционный мононуклеоз характеризуется инкубационным периодом от 30 до 50 дней у молодых людей и более коротким временем у детей. Симптомы включают недомогание в течение нескольких дней, головную боль, лихорадку и боль в горле с сильной усталостью, воспаление желез на шее, подмышках и паху, опухшие глаза. Возможны тонзиллит, сыпь, потеря аппетита и чувствительность к свету (светобоязнь). Могут быть затронуты и другие органы в организме. Селезенка и печень могут увеличиться. Инфекция вызывается вирусом Эпштейна-Барра.
Кто болеет синдромом Джанотти-Крости?
Генетической предрасположенности к заболеванию на данный момент не выявлено. Было отмечено, что чуть больше страдают от болезни лица мужского пола, а средний возраст начала составил 2 года. В общей сложности в основном болеют дети от 6 месяцев до 14 лет.Наиболее часто акродерматит встречался в период осенних и зимних месяцев, при этом нередки случаи заболевания взрослых, причём большая часть заболевших взрослых страдала гепатитом В.Помимо вируса гепатита В в Северной Америке была выявлена вина одного из вирусов герпеса (Вирус Эпштейна-Барр, который становится причиной инфекционного мононуклеоза).Симптоматика заболеванияНачинается болезнь с появления сыпи на лице, ногах, руках и ягодицах. Нередко сыпи сопутствует зуд. Симптомов вирусного заболевания в большинстве своём не возникает, однако на приёме у врача часто выявляется увеличение лимфоузлов, повышение температуры тела, язв во рту, воспаление глотки, увеличение печени и селезёнки. Мы представляем вашему вниманию фото дерматита у детей.
Характер сыпи
При осмотре элементы сыпи представляют небольшие бляшки, или папулы, возвышающиеся над поверхностью кожи, причём все элементы одинаковые по своей сути, то есть никаких пузырьков или язвочек нет. Туловище никогда не покрывается такой сыпью и остаётся чистым на протяжении всего заболевания. Вирус Эпштейна-Барр может вызывать появление сыпи только на лице.Папулы обычно имеют размер от 1 до 5 мм, они наощупь плотные, имеют форму купола. Элементы сыпи могут появляться в местах травм и повреждений, что делает их сходными с псориатическими папулами. Нередко папулы сливаются в области колен и локтей, образуя крупные очаги дерматита.Чаще всего бляшки красного цвета, но могут встречаться экземпляры розового и пурпурного цветов. Заметить такие элементы бывает не так просто.Распространение сыпи может продолжаться в течение недели, поражая постепенно всё новые и новые участки кожи. Высыпания исчезают в течение 2-8 недель.
Помоги своему ребенку
Мозаичный вариант СД, несмотря на более легкое течение, требует постоянной работы с такими детьми. К сожалению, окончательно избавиться от патологии невозможно, но с помощью многопрофильной терапии можно помочь ребенку лучше адаптироваться к социуму и не чувствовать себя обделенным.
Очень важно для детей с синдромом Дауна проводить массаж и лечебную физкультуру. Они позволят повысить тонус мышц и укрепить их, устранят контрактуры, стабилизируют работу суставов и всего опорно-двигательного аппарата
Массаж показан с 2 недель рождения. Но не все приемы позволительно использовать в этом возрасте. Разминание не применяется детям до 3 месяцев. Если у малыша есть проблемы с сердцем, следует проконсультироваться с врачом по поводу массажных приемов.
Из методов ЛФК обязательно используйте упражнения на мяче. Благодаря им происходит развитие двигательных рефлексов и координации.
Показаны для детей с СД занятия плаванием. Оно выполняет функцию гидромассажа.
Особо выделяют такие методы лечения, как иппотерапия и дельфинотерапия.
Иппотерапия – это терапевтическое воздействие, достигаемое при общении с лошадьми. Такой метод обеспечивает:
- развитие равновесия и внимания;
- придает уверенности в себе;
- тепло, которое исходит от лошади, успокаивает ребенка и дает ему чувство защищенности.
Это отличный метод, позволяющий уравновесить нервную систему людей с любым типом синдрома Дауна. Но он требует выполнения некоторых условий:
Важно, чтобы лошадь была большая, а не пони. Они чрезмерно суетливы.
Перед тем как сесть на лошадь, с ней нужно установить контакт: поговорить, покормить, погладить.
Животное должно быть без седла и подков.
Не рекомендуется кататься по асфальту
Дельфинотерапия обеспечивает расслабление и улучшение настроения, придает уверенности в себе, помогает приобрести навыки общения. Этот метод также стимулирует физическое развитие. Ультразвук, который выделяют дельфины, восстанавливает нормальные биотоки.
К другим способам терапии относят:
- назначение медикаментозных средств — гормоны, психостимуляторы, нейрометаболиты, витаминные комплексы;
- консультации психолога и психотерапевта;
- диетотерапия — нередко такие больные страдают ожирением, которое способно приводить к другим патологиям. Поэтому следует соблюдать систему правильного питания, чтобы предотвратить чрезмерный набор веса;
- постоянное наблюдение у узких специалистов.
Причины и развитие болезни
Для развития акрального дерматита имеется много причин. Разделить их можно на три основные группы:
-
Зуд.
Зуд изначально могут вызвать такие заболевания, как аллергия (реакция на укусы насекомых, атопический дерматит, пищевая аллергия), инфекции кожи (бактериальная, грибковая, лейшманиоз), фолликулит, фурункулез, паразиты кожи (демодекоз (фото 1), дирофиляриоз, саркоптоз, пелодера).Фото 1. Демодекоз у собаки
-
Боль.
Причины боли разнообразны — инородные предметы, гранулемы (узелки) от сдавливания, ортопедические проблемы, неоплазии (опухоли), травмы, фурункулез (воспаление волосяного фолликула). -
Стресс.
Стрессовые ситуации, тревожность, страх и скука приводят к привычке вылизывать лапу, в результате чего и развивается акральный дерматит. По данным разных источников, психогенные расстройства наблюдаются в 70% случаев. Для этой группы первопричин чаще подходят собаки, которые испытывают дефицит социального общения, имеют малоподвижный образ жизни, живут в ограниченном пространстве (вольер, клетка), предрасположены к тревожному поведению.
К развитию акрального дерматита приводит, так называемый, «порочный круг». Какая бы не была первопричина, первое действие, запускающее начало болезни — это вылизывание. Непрерывное вылизывание приводит к выпадению волос и повреждению кожи. За счёт этого оголяются нервные окончания, а это, в свою очередь, стимулирует к ещё большему вылизыванию. Собака испытывает зуд этой области кожи и начинает лизать лапу, чтобы уменьшить его. Парадоксально, но происходит цикличность замкнутого круга действий, каждый раз ухудшая состояния кожи и увеличивая силу зуда.
Именно поэтому очень сложно определить истинную первопричину начала болезни
И важное место в этом вопросе занимает изучение истории жизни (анамнеза) животного и определение основного заболевания, что является главным фактором успешного лечения
Самые частые симптомы расстройства
Типичные симптомы для синдрома Ретта – мышечные и двигательные нарушения. Мышцы находятся в гипертонусе или же, наоборот, теряют его. В этом случае у ребенка развивается неправильное положение тела, прогрессирует частичные параличи и нарушение координации. Например, девочки скрещивают ноги во время ходьбы.
Синкинезии – патологические сокращения мышц, возникают вслед за произвольным движением: простая улыбка способна вызвать резкий взмах ногой. Такое явление постепенно приводит к повреждению суставов, сухожилий и связок, провоцирует ортопедические нарушения. Последние проявляются во всевозможных деформациях и также очень часто сопровождают таких детей. Среди них выделяют вывих тазобедренного сустава, провоцируемый малой подвижностью.
Статическая деформация стопы чаще развивается из-за нарушенного мышечного тонуса. Распространенной считается патология под названием «конская стопа», связанная со снижением подвижности голеностопного сустава. Ее можно узнать по пятке, которая не достигает земли, стопа при этом смещается кнаружи или вовнутрь. Причина патологии – гипертонус икроножной мышцы.
Сколиоз – боковое искривление позвоночника, который провоцирует массу проблем у таких пациентов: деформации суставов и костей, боли во время ходьбы, в стоячем или сидячем положении, утрата способности передвигаться. Сколиоз грудного отдела вызывает легочную недостаточность. Появляются также проблемы с пищеварением.
У детей с синдромом Ретта наблюдается повышенное слюнотечение. Но это происходит не из-за избытка количества слюны, а потери способности сглатывать ее.
Нарушение питания может развиваться из-за частых приступов тошноты. Она появляется на любые аспекты питания: на определенный продукт, его температуру, на способ приготовления. Так, ребенок способен отрицательно реагировать на пищу, поданную кусочками, или на комочки в блюде.
Постоянная тошнота провоцирует отказ от питания, а значит, потерю в весе.
Плохое сглатывание слюны, которая регулирует кислотность в желудке, и повышенное внутрибрюшное давление вызывают желудочно-пищеводный рефлюкс, то есть забрасывание содержимого желудка в пищевод. Это чревато такими последствиями, как воспаление стенки пищевода, респираторные инфекции.
Малоподвижный образ жизни, неврологические расстройства, неправильное питание провоцируют возникновение запоров у детей с синдромом Ретта. Они носят тяжелый характер, поскольку способны вызывать закупорку кишечника и сильные боли.
Повышенное слюнотечение, тошнота, рефлюкс снижают потребление ребенком пищи и даже развивают на нее негативную реакцию. В результате этого ребенок теряет в весе. Этот процесс стоит строго контролировать, поскольку он чреват истощением.
Другое тяжелое расстройство связано с работой дыхательной системы, развивающееся вплоть до приступов апноэ. Это явление настолько часто среди детей с синдромом, что нередко стает причиной их гибели.
Важными патогномоничными признаками синдрома считаются проявления аутизма. Именно из-за них заболевание изначально считали одной из форм этого расстройства, а в настоящее время относят к болезням аутистического спектра.
Аутистические признаки проявляются в отстранении от окружающего мира, в том числе и от родственников. Ребенок замыкается в себе, может не откликаться, когда его зовут. Предпочитает одиночество. Дети боятся чужих людей и непривычных ситуаций.
Лицо такого ребенка становится похожим на каменное. Взгляд блуждающий или устремлен в одну точку. Поведение часто непредсказуемо: случаются приступы неутомимого смеха или плача. Склонны к самоповреждениям: царапают кожу, кусают пальцы, вырывают волосы.
Псевдогаллюцинации
Эти явления характерны именно для синдрома Кандинского — Клерамбо. Это зрительные, слуховые, обонятельные, вкусовые и прочие обманы восприятия, отличаемые больными от реальных объектов (т. е. больной как бы «видит их внутренним взором» или «слышит внутри своего тела») и имеющие характер сделанности, искусственности.
Например, больной «видит» «сделанные образы»: лица, целые панорамы (похоже на просмотр кинофильма), которые «показывают» больному его «преследователи» при помощи тех или иных «аппаратов». Слуховые псевдогаллюцинации — шумы, слова, фразы, «передаваемые» по радио, через различную аппаратуру; они чаще всего локализуются в голове, теле; имеют императивный и комментирующий характер, принадлежат знакомым и незнакомым лицам; могут быть мужскими, женскими, детскими.
Например, один из пациентов очень красочно (на пике острого состояния) описывал мне «картины будущего», которые «транслируют» ему в мозг «пришельцы-ангелы». Это выглядело, по его словам, как диафильм или слайды, которые показывали его внутреннему «мозговому» взору. Он подробно, в деталях описывал содержание «картин», однако в силу других нарушений мышления — никак не мог довести описание до конца, соскальзывая на другие темы.
Также постоянно нам приходится спрашивать пациентов — где именно они слышат «голоса»? Если человек сообщает, что приказы или ругань звучат именно внутри головы, даже в полной тишине вокруг — это серьезный признак нашего синдрома.

