Синдром раздраженного кишечника
Содержание:
- Причины синдрома раздраженного кишечника
- Особенности заболевания
- Симптомы синдрома раздраженного кишечника
- Как лечить синдром раздраженного кишечника?
- Симптомы и признаки синдрома раздраженного кишечника
- Причины возникновения синдрома раздраженного кишечника
- Течение COVID-19 у детей
- Что делать, если появились симптомы COVID-19?
- Заключение
- Новые исследования крови, позволяющие диагностировать СРК
- Диагностика при синдроме раздраженного кишечника
- Что такое Болезнь Педжета (рак соска молочной железы) —
- Диагностические методы
- Что известно о психическом состоянии подозреваемого
- Диагностика заболевания
- Синдром раздраженного кишечника у детей
- 2.Причины
Причины синдрома раздраженного кишечника
Причина развития СРК остается неясной. При лабораторных, рентгеновских, гистологических исследованиях не удается обнаружить структурных нарушений. Эмоциональные факторы, факторы питания, прием некоторых лекарств способны уменьшать или усугублять симптомы болезни.
В прежние годы заболевание рассматривали как чисто психосоматическое расстройство. И хотя психосоциальные факторы оказывают определенное влияние, патогенез СРК более корректно рассматривать с точки зрения комбинированного воздействия психосоциальных факторов, нарушающих физиологические функции кишечника.
Психосоциальные факторы. Психосоциальные нарушения достаточно распространены среди больных СРК, особенно среди обращающихся за медицинской помощью. У части пациентов выявляются тревожные расстройства, депрессия, либо соматизированное расстройство. Нередко имеются нарушения сна. У части больных СРК, по всей вероятности, имеется сформированное неправильное восприятие болезненного состояния (эмоциональные проблемы выражаются как симптомы со стороны ЖКТ — обычно в виде боли в животе). Оценивая пациента с СРК, особенно при рефрактерном течении, врач должен выявлять неразрешившиеся психологические проблемы пациента, в том числе возможное сексуальное или физическое насилие в прошлом. Психосоциальные факторы также оказывают влияние на результаты лечения СРК.
Изменения физиологии кишечника. Разнообразные изменения физиологии кишечника оказывают влияние на симптоматику СРК.
Висцеральная гипералгезия — повышенная кишечника чувствительность к обычному растяжению стенки и восприятие боли в присутствии обычного количества кишечных газов. Гипералгезия, вероятнее всего, является следствием перестройки нервных связей на оси «толстая кишка — ЦНС». У некоторой части пациентов (по оценкам, у 1 из 7) симптомы СРК впервые возникают после перенесенного острого гастроэнтерита («постинфекционный СРК»), У части пациентов с СРК отмечаются вегетативные расстройства. Однако у многие пациентов нет явных физиологических нарушений, но и при их наличии корреляции с выраженностью симптомов нет.
Развитие запора может объясняться замедлением, а развитие диареи — ускорением толстокишечного транзита. У части больных с запором снижено число высокоамплитудных пропульсивных сокращений толстой кишки, обеспечивающих продвижение содержимого на несколько сегментов. В других случаях избыточная двигательная активность сигмовидной кишки может способствовать замедлению транзита при функциональном запоре.
Дискомфортные ощущения в животе после приема пищи (постпрандиальные) можно объяснить усилением гастроколитического эффекта, появлением высокоамплитудных пропульсивных сокращений толстой кишки, повышением чувствительности кишечника (висцеральной гипералгезией) или комбинацией этих факторов. Употребление жира способствует повышению гиперчувствительности.
У женщин колебания уровня гормонов влияет на функции кишечника. Чувствительность прямой кишки повышается при менструации и не меняется в другие фазы менструального цикла. Половые гормоны оказывают слабое влияние на желудочно-кишечный транзит.
Особенности заболевания
Синдром раздраженной кишки может возникать как самостоятельное заболевание или сопутствующее проявление других патологий органов желудочно-кишечного тракта. Основная характеристика – нарушение функций раздраженного кишечника, сопровождается дисептическими явлениями, нарушениями работы ЖКТ, нарушениями пищевого поведения и другими неприятными проявлениями.
По совокупности признаков различают три разновидности синдрома раздраженного кишечника:
- сопровождающийся диареей. Выражается в частых позывах к дефекации, особенно после приема пищи, болевых ощущениях, частом жидком стуле;
- синдром раздраженной кишки с запором. Проявляется длительным отсутствием стула (неделя и более), болью, в некоторых случаях – примесями слизи и крови в каловых массах;
- сопровождающийся метеоризмом. Проявляется вздутием, ощущением распирания живота. Побочные признаки – отдышка и учащенное сердцебиение. Возникают из-за распирания купола диафрагмы и, соответственно, внутреннего давления.
Синдром раздраженной кишки не может существовать изолированно. Он приводит к развитию дуоденального рефлюкса (попадание желчи в желудок) и гастроэзофагеальной рефлюксной болезни (попадание жидкостей в пищевод). Это способствует воспалению слизистых оболочек желудочно-кишечного тракта, как следствие развитие гастритов, холицистита, энтероколита, панкреатита и даже язв. Только своевременная диагностика и правильно назначенная терапия позволяют предотвратить данные осложнения.
Симптомы синдрома раздраженного кишечника
Существуют разные формы этого функционального нарушения. СРК, протекающий с диареей характеризуется хронической или рецидивирующей диареей. Другая форма – СРК с запорами, характеризуется связанными с запором болями и дискомфортом в животе. У некоторых пациентов эти симптомы (диарея и запор) чередуются.
Синдром РК в основном характеризуется болями и спазмами. Другие симптомы:
- Диарея: синдром РК с диареей часто сопровождается внезапными побуждениями к испражнениям и жидким стулом.
- Запор: синдром РК, характеризующийся запором, может сопровождаться постоянным напряжением во время дефекации и редким стулом.
- Увеличение газообразования. Вздутие.
- Боль или дискомфорт перед дефекацией. Спастическая боль после употребления определенных продуктов.
- Тошнота.
- Слизистый (или пенистый) стул.
- Необъяснимое снижение веса и потеря аппетита.
- У женщин возможно более тяжелое течение менструации.
 Вздутие
Вздутие
 Потеря аппетита
Потеря аппетита
Почти 70% людей с этим синдромом также испытывают расстройство желудка, хотя это не считается симптомом. Признаки заболевания часто облегчаются с опорожнением кишечника
Как лечить синдром раздраженного кишечника?
Лечение синдрома раздраженной кишки включает в себя следующие направления:
- общие мероприятия:
- объяснение больному возможных причин и механизмов развития кишечных расстройств;
- ведение больным индивидуального дневника.
- рекомендации по питанию и медикаментам с учетом доминирующего варианта синдрома раздраженной кишки:
- с преобладанием диареи:
- с преобладанием запоров:
- диета с высоким содержанием растительной клетчатки, отрубей;
- медикаментозная терапия:
- с преобладанием абдоминальной боли:
- спазмолитики (дротаверин, но-шпа);
- селективные холинолитики (гиосцина бутилбромида);
- блокаторы натриевых каналов (мебеверин, дуспаталин);
- селективные антагонисты кальция (шнаверию бромид, отилонию бромид).
- с преобладанием диареи:
- с преобладанием запоров
- слабительные,
- прокинетики,
- пребиотики,
- 5МН4-агонисты,
- лактулоза (дуфулак), макрогол.
Специальное лечение синдрома раздраженного кишечника направлено на урегулирование нарушений моторики кишечника и устранения дисбактериоза.
При дискинетическом синдроме (колики) назначают: периферийные холинолитические (атропина сульфат, метацин) и спазмолитические (но-шпа, папаверина гидрохлорид, платифиллина тартрат, дибазол) средства
В случае запора их назначают осторожно и короткими курсами
Эффективен шестиатомный спирт сорбит, который ускоряет моторику. Такой же эффект дает ксилит (также высокоатомный спирт) в той же дозе.
Транквилизаторы — транксен, элениум, седуксен, триоксазин, мепробамат, эуноктин — снимают эмоциональное напряжение, чувство тревоги, улучшают сон. При ипохондрическом синдроме назначают седуксен и трифтазин в комбинации. Хорошо зарекомендовали себя трициклические антидепрессанты (амитриптилин, имипрамин), спазмолитики (гиосцина бутилбромид). Депрессивный синдром устраняют флуоксетином.
Новым в лечении синдрома раздраженной толстой кишки является применение селективных антагонистов кальция, среди которых наиболее эффективным является дицетел.
Эффективны также такие блокаторы кальциевых каналов, например, пинаверия бромид.
Местного воздействия на кишки достигают путем применения вяжущих, обволакивающих и адсорбирующих средств. Это препараты висмута и алюминия. С той же целью современная медицина применяет коллоидные гели, самыми эффективными из которых считаются маалокс и фосфалюгель. Выпускают их в пакетах, каждый из которых содержит гель фосфата алюминия (8,8 г), гель пектина и агар-агара (16 г), для улучшения вкусовых качеств добавлен природный экстракт апельсина. Антацидное действие проявляется в желудке и в верхних отделах толстой кишки, где нейтрализуются продукты бактериального брожения. Мицеллы препарата разбухают в желудке и кишечнике, вследствие чего образуется гомогенный слой, который покрывает слизистую оболочку ЖКТ. Это способствует адсорбции на поверхности геля бактерий, вирусов, различных вредных продуктов, газов. Препарат не вызывает запора.
Также широко используют смекту, гастролит, эрбисол.
Отдельного внимания заслуживает дюспаталин (мебеверина гидрохлорид). Он оказывает исключительное влияние на гладкие мышцы пищеварительного канала (снимает спазм и гиперактивность). Как блокатор натриевых каналов он тормозит поступление натрия в мышечную клетку, частично способствует закрытию кальциевых каналов и ослаблению мышечных сокращений, спазмов и абдоминальной боли, устраняет гипермоторику, нормализует кишечные сокращения. Показан также при хроническом неспецифическом язвенном колите, болезни Крона. Не вызывает гипотензии кишок, поэтому его можно назначать при функциональном поносе и спастических запорах. Дюспаталин является эффективным и безопасным лекарственным средством, которое безопасно употреблять длительное время — до 2 месяцев без перерыва.
Критерии эффективности лечения: уменьшение или исчезновение симптомов, улучшение качества жизни.
Симптомы и признаки синдрома раздраженного кишечника
В большинстве случаев СРК впервые проявляется во второй-третьей декадах жизни и протекает в виде обострений, сменяющихся ремиссиями различной продолжительности. Заболевание также может проявиться, хотя и реже, в более старшем возрасте. Пробуждение пациента во время сна от появления симптомов нетипично. Клинические проявления часто провоцирует определенная пища, в особенности, жирная, либо стресс.
У пациентов отмечаются дискомфортные ощущения в животе, существенно различающиеся по локализации и характеру; часто боль локализуется в нижнем квадранте, носит характер постоянной или схваткообразной, облегчается после дефекации. Кроме того, появление боли или дискомфорта по времени связано с изменениями частоты стула и консистенции каловых масс (неоформленный или твердый и комковатый). Боль/дискомфорт, которые имеют связь с дефекацией с большой вероятностью указывают на кишечное происхождение симптомов. Если же они связаны с физической нагрузкой, движениями, мочеиспусканием, менструацией, то, как правило, имеют другое происхождение. Хотя изменения стула у конкретного пациента, как правило, достаточно однотипны, нередко может наблюдаться чередование запоров и поносов. Также могут отмечаться расстройства дефекации (необходимость избыточного натуживания, императивные позывы), отхождение слизи, ощущение вздутия и избыточное отхождение газов. Нередко отмечаются признаки диспепсии. Характерны внекишечные проявления (например, общая слабость, фибромиалгия, нарушения сна, хроническая головная боль).
Причины возникновения синдрома раздраженного кишечника
Синдром раздраженного кишечника – расстройство желудочно-кишечного тракта, не являющееся самостоятельной болезнью, а лишь комплексом симптомов, возникающих вследствие весьма разнообразных нарушений в организме. Этиология СРК на сегодняшний день не считается досконально изученной. Среди причин возникновения синдрома раздраженного кишечника называют множество, например:
- некачественное питание,
- высокий уровень стресса,
- гормональные изменения в организме,
- употребление некоторых категорий лекарственных средств.
Это обычно состояние, при котором нарушена моторика пищеварительного тракта, но отсутствуют отклонения воспалительного или опухолевого характера. Высказываются предположения того, что имеется проблема передачи сигналов от головного мозга до кишечника.
Различают периодический (интермиттирующий), ритмичный и постоянный типы этого синдрома:
- Периодический тип синдрома раздраженной кишки. Главным клиническим признаком является кишечная колика. Как правило, больной просыпается утром в результате внезапной боли типа колики в животе, которая сопровождается позывами к акту дефекации. Первый помет пробкоподобний (оформленный, плотный), далее возникают повторные позывы, при которых стул становится все реже, в конце концов, такая фракционная дефекация завершается выделением светлого пенистого кала со слизью. Приступы кишечной колики, когда вместе с появлением боли происходит опорожнение кишечника, называют дебаклами. Дебаклы возникают, как правило, после переедания, физического или психического напряжения, стресса. Они появляются с интервалом в несколько дней или недель. Между дебаклами человек чувствует себя хорошо, хотя и есть запор.
- Ритмический тип синдрома раздраженной кишки. Симптомы такие же, но появляются ежедневно. День у таких лиц начинается с утренней фракционной дефекации. Первый помет утром оформлен или пробкоподобний, но через несколько минут или час снова появляются позывы к акту дефекации, кал редеет. Эти вынужденные позывы беспокоят больного по дороге на работу. После серии таких фракционных дефекаций испражнения прекращаются, и остаток дня человек чувствует себя хорошо.
- Постоянный тип синдрома раздраженной кишки. Дебаклы постоянные, возникающие в течение дня. Такие больные оказываются нетрудоспособными, их следует госпитализировать в гастроэнтерологические стационары.
Атипичные формы синдрома раздраженной кишки:
- синдром правого подреберья (при синдроме Хилаидити) — представляется размещением толстой кишки между печенью и диафрагмой; больные жалуются на боли в правом подреберье, напоминающие желчную колику (это иногда является причиной холецистэктомии); диагноз устанавливают после ирригоскопии;
- синдром левого подреберья — боль напоминает стенокардию; селезеночный угол (в отличие от печеночного угла) толстой кишки острый, в нем часто скапливается большое количество газов, в результате чего кишка растягивается, поднимает диафрагму, изменяется положение сердца; среди признаков коликообразная боль в левом подреберье, особенно после употребления молочных блюд, картофеля, большого количества хлеба, некоторых фруктов (груш); диагноз устанавливают путем отрицания другой патологии.
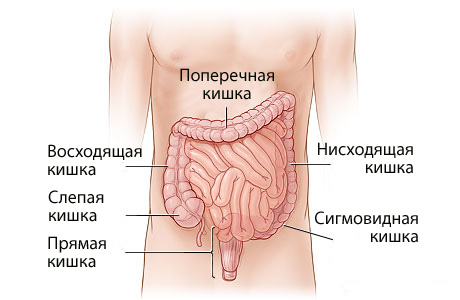 Различают три клинических варианта СРК:
Различают три клинических варианта СРК:
- с преобладанием диареи (функциональный понос);
- с преобладанием запоров (спастический запор);
- с преобладанием боли в брюшной полости и метеоризмом (болевой абдоминальный синдром).
Спастический запор возникает вследствие нарушения моторной функции толстой кишки, ее гипокинезии. Признаки: нерегулярный стул и затрудненная дефекация.
Функциональный понос имеет место, когда стул не реже 3 раз в сутки, при этом жидкой консистенции (следствие гиперкинезы кишок). В этом случае развита гиперкинезия без дискинезии, поэтому боли (колики) нет. Кишечное содержимое жидкое, без примесей слизи или элементов воспаления (чем и отличается функциональный понос от энтероколита). В отличие от синдрома раздраженной толстой кишки дебаклов не наблюдается. Дефекация жидким калом возможна как днем, так и ночью, что совсем не характерно для синдрома раздраженной толстой кишки. Иногда при функциональном поносе появляются признаки бродильной диспепсии, но никогда не бывает гнилостной или жировой диспепсии.
Течение COVID-19 у детей
Женщина с заболевшим ребенком. Фото: prostooleh / freepik.com
Дети болеют COVID-19 значительно реже, чем взрослые, а клинические проявления у них менее выражены. Основными симптомами у детей являются (рис. 3):
- повышение температуры тела,
- сухой кашель,
- незначительная боль в мышцах,
- общая слабость.
Также наблюдаются характерные изменения вкуса и утрата обоняния.
В отличие от взрослых, у детей чаще встречаются расстройства желудочно-кишечного тракта в виде диареи, боли в животе, тошноты и рвоты. При этом нарушения работы ЖКТ в сочетании с лихорадкой у них часто являются единственными клиническими проявлениями коронавирусной болезни.
У детей на фоне инфицирования SARS-CoV-2 может развиваться мультисистемный воспалительный синдром, который считается аналогом «цитокинового шторма» у взрослых. Клинически он проявляется периодически возникающим повышением температуры тела до 38℃ и воспалительным поражением внутренних органов и систем, в том числе — дыхательной и сердечно-сосудистой систем, желудочно-кишечного тракта, почек, нервной системы, кожных покровов. В тяжелых случаях у детей наблюдают сепсис и полиорганную недостаточность, приводящие к смерти.
Что делать, если появились симптомы COVID-19?
При подозрении на развитие COVID-19, например — при контакте с больным человеком, необходимо придерживаться следующего порядка действий:
- Обратиться к семейному доктору или в поликлинику по телефону. Тщательно следовать всем предписаниям специалистов.
- Постараться самоизолироваться в отдельной комнате на срок не менее 14 дней, даже при условии отсутствия симптомов COVID-19. В противном случае соблюдать дистанцию не менее 1 метра с близкими, используя все средства индивидуальной защиты — медицинскую маску, перчатки, антисептики.
- Придерживаться постельного режима и употреблять большое количество теплой жидкости, например — чая.
- Исключить любой контакт с детьми, пожилыми людьми и членами семьи с хроническими заболеваниями.
Заключение
Учитывая все еще неполное понимание COVID-19 учеными и медиками, стоит прислушиваться к своему телу и обращать внимание на все изменения, которые в нем происходят. Несмотря на то, что в большинстве случаев коронавирусная инфекция сопровождается довольно характерными клиническими признаками, например — утратой обоняния и вкуса, заболевание также может протекать в стертой или бессимптомной форме
Нужно быть внимательным и при первых подозрениях обратиться за консультацией к специалисту.
Новые исследования крови, позволяющие диагностировать СРК
Для диагностики синдрома разработано два относительно новых анализа крови. Один тест предназначен для синдрома с диареей, другой – для синдрома как с диареей, так и с запором (смешанный СРК). Для диагностики только СРК с запором тестов пока нет.
Оба анализа крови предназначены для определения антител против CdtB и винкулина. Считается, что эти антитела развиваются у некоторых пациентов после острого приступа гастроэнтерита, вызванного несколькими различными, распространенными типами бактерий. Разрастание этих бактерий в кишечнике провоцирует иммунную атаку на собственные кишечные ткани пациентов (аутоиммунитет) с последующим воспалением и повреждением тканей, вызывающими симптомы СРК.
Если обнаружены антитела, с большой вероятностью присутствует СРК. Тем не менее тесты имеют слабую чувствительность, поэтому, если антитела не обнаружены, у пациента все равно может быть СРК. Оба анализа крови не подвергались строгому тестированию и еще не одобрены FDA.
Диагностика при синдроме раздраженного кишечника
Обязательная диагностика:
- Оценка статуса питания.
- Оценка наличия «симптомов тревоги».
- ОАК.
- ОАМ.
- БИК: билирубин, АсАТ, АлАТ, ЩФ, ГГТП,
глюкоза, ХС, амилаза, СРБ. - ЭКГ.
- Иммунохимический ТСК.
- Анализ кала на яйца гельминтов, простейшие.
- УЗИ ОБП.
- Колоноскопия: в возрасте старше 50 лет или
при отягощенном семейном анамнезе по
новообразованиям кишечника (рак, полипы).
Дополнительная диагностика:
- Анализ кала на кальпротектин (при СРК с диареей).
- Колоноскопия независимо от возраста – при наличии
«симптомов тревоги», положительном ТСК или положительном анализе
кала на кальпротектин; при диарее колоноскопия дополняется
множественной биопсией (не менее 2 фрагментов из каждого
осмотренного отдела, включая подвздошную и прямую
кишку). - AGA-IgG и tTGA-IgA – при СРК с диареей, резистентности к
стандартной терапии, наличии «симптомов тревоги». - ЭГДС – при сопутствующих симптомах диспепсии.
- Биопсия постбульбарного отдела двенадцатиперстной
кишки – при СРК с диареей, резистентной к стандартной
терапии. - Врачебная консультация врача-акушера-гинеколога, УЗИ
малого таза (при болевом синдроме в нижних отделах
живота). - Ирригоскопия с двойным контрастированием – при
невозможности проведения колоноскопии. - Водородные дыхательные тесты на мальабсорбцию лактозы,
фруктозы, синдром избыточного бактериального роста – при
диарее или метеоризме, резистентным к стандартной терапии. - Врачебная консультация врача-психотерапевта – при
недостаточной эффективности стандартной терапии.
Диагноз «Синдром раздраженного кишечника» устанавливается при соответствии симптомов у пациента всем
ниже перечисленным критериям:
- рецидивирующая абдоминальная боль или дискомфорт по крайней мере 3 дня
в месяц за последние 3 месяца в сочетании с 2 или более признаками из следующих:- уменьшается после дефекации;
- ассоциирована с изменением частоты стула;
- ассоциирована с изменением формы (внешнего вида) стула;
- отсутствие «симптомов тревоги» (определяется согласно таблице 10
приложения 6 к настоящему клиническому протоколу); - отсутствие органических заболеваний или метаболических (биохимических)
расстройств, объясняющих имеющиеся симптомы; - соответствие критериям наблюдается в течение не менее 3 последних месяцев
с началом проявлений не менее 6 месяцев перед диагностикой;
Для классификации СРК используют следующие критерии:
- СРК с запором (СРК-З) – твердый или шероховатый стул >25 % и неоформленный
мягкий или водянистый стул - СРК с диареей (СРК-Д) – неоформленный мягкий или водянистый стул >25 % и
твердый или шероховатый стул - смешанный СРК (СРК-М) – твердый или шероховатый стул >25 % и
неоформленный мягкий или водянистый стул >25 % из числа опорожнений кишечника; - неклассифицированный СРК (СРК-Н) – недостаточная выраженность отклонений
консистенции стула для субтипов СРК-З, СРК-Д и СРК-М; - альтернирующий (СРК-А) – периодическое изменение картины поведения
кишечника.
Определение степени тяжести СРК проводится по оценке выраженности
доминирующего проявления у пациента (диареи, запора, абдоминальной боли).
Формулировка диагноза СРК включает
- вариант СРК;
- степень тяжести проявлений.
Целью лечения синдрома раздраженного кишечника у пациента является:
- купирование (уменьшение) болевого синдрома и других неприятных субъективных
проявлений; - купирование (уменьшение) диареи или запора.
Что такое Болезнь Педжета (рак соска молочной железы) —
Болезнь Педжета (син.: педжета рак соска молочной железы, рак молочной железы экземоподобный) — это вид рака, который формируется в сосках или вокруг них. Более чем 95% людей с болезнью Педжета также имеют рак груди. Рак Педжета составляет от 0,5 до 5% всех случаев неоплазии молочной железы.
Большинство пациентов с болезнью Педжета в возрасте старше 50 лет, но в редких случаях, это заболевание развивается у пациентов в возрасте 20 лет. Средний возраст развития заболевания — 62 года для женщин и 69 лет для мужчин. Болезнь Педжета — редкое заболевание, как среди женщин, так и среди мужчин.
Есть другие заболевания, которые не имеют отношения к болезни Педжета — раку соска молочной железы, включая болезнь Педжета с поражением кости и болезнь Педжета — опухоли вульвы; но мы только будем обсуждать болезнь Педжета с поражением сосков.
В 1856 г. S. Velpeau впервые описал изменения сосково-ареолярного комплекса (эритема, экзематозные изменения и т.д.), характерные для данной формы рака. Однако лишь в 1874 г. J. Paget отметил связь между этими изменениями и карциномой молочной железы. Автор на основании 15 наблюдений показал, что у всех пациенток с подобными поражениями сосковоареолярного комплекса в течение ближайшего года развился рак молочной железы. Объясняя механизм возникновения подобной патологии, автор предположил, что поверхностные воспалительные изменения влияют на подлежащие структуры, последующие дегенеративные изменения в которых способствуют появлению неоплазии.
Классическое описание клинической картины болезни, данное J. Paget, и последующее описание им возможного механизма ее развития позволило G. Erichsen в 1876 г. назвать данную патологию «болезнью (раком) Педжета соска молочной железы».
В отечественной литературе первое описание «болезни Педжета соска» принадлежит А.И. Поспелову (1894). Тщательным изучением этой формы процесса в начале XX столетия занимались М.А. Членов и В.Л. Боголюбов, дополнившие описанную J. Paget клиническую картину новыми патогномоничными симптомами.
Наиболее значимым исследованием рака Педжета молочной железы была работа Jacobeus (1904), в которой автор определил данное заболевание как внутрипротоковый рак. Однако существовало мнение, что указанное состояние является предраковым или раком апокриновых желез, дегенеративным изменением хронических кожных процессов и т.д. Только после идентификации G.Thin злокачественной природы клеток Педжета сложилась так называемая эпидермотропная теориярака Педжета молочной железы.
Диагностические методы
Такой диагноз, как корсаковский синдром, может быть поставлен после обнаружения признаков недостатка витамина В1. Указать на дефицит тиамина способен анализ крови и тестирование основных функций печени. Кроме того, проводится общий осмотр пациента. Однако для постановки клинического диагноза необходимо наличие устойчивого симптома – нарушение функций памяти на фоне длительного употребления спиртных напитков. Выявить проблемы с памятью помогают психологические тесты на запоминание фраз или отдельных слов.
Чтобы лечение было успешным, важно на этапе диагностики дифференцировать корсаковский синдром от других патологических процессов в нервной системе, которые также могут быть вызваны алкоголизмом. Кроме того, важно исключить другие расстройства, вызывающие проблемы с памятью, не связанные с употреблением алкогольных напитков
К ним относятся: деменция, органические поражения головного мозга, депрессивные расстройства и т. д.
Что известно о психическом состоянии подозреваемого
В своем посте подозреваемый сообщил о наличии у него давних психических проблем.
Руководитель отдела клинической психологии Научного центра психического здоровья Российской академии медицинских наук Сергей Ениколопов сказал «Известиям», что свое состояние подозреваемый вполне мог скрыть от окружающих.
— Он мог мало общаться, сознательно скрывать свой гнев, или окружающие могли на него не обращать внимание — мало ли конфликтных людей? — сказал Ениколопов. — Психиатра и психолога он легко мог обмануть, сознательно контролировал свое состояние
Пришедший убивать

Сотрудники Следственного комитета РФ работают на месте стрельбы в Пермском государственном национальном исследовательском университете
Фото: РИА Новости/Следственный комитет РФ
— мог бы психиатр, которого он проходил для получения справки на получение оружия, — отметил эксперт. — Хороший специалист отклонения выявляет. Задуманное он всё равно бы совершил, если бы даже ему запретили покупку оружия, просто другим способом.
По его мнению, сдержать такого человека можно, только принудительно госпитализировав
Ениколопов обращает внимание на ответственность окружающих
— Окружающие его люди — родственники, одноклассники, преподаватели — должны были обратить внимание на то, как изменились его поведение, манера общения, и принять какие-то меры, — заметил он
Диагностика заболевания
Диагноз ставится при отсутствии органических причин, способных вызвать данные симптомы, и является “диагнозом исключения”. Врач имеет основание сформулировать диагноз при болях или дискомфорте в животе не менее трех раз в месяц на протяжении не менее полугода. При возрасте пациента более 50 лет и отсутствии симптомов, настораживающих лечащего врача, диагноз “СРК” ставится с проведением минимума лабораторных и инструментальных исследований.
Выполняются анализы:
- клинический анализ крови;
- кал на скрытую кровь (проба Грегерсена);
- кал на яйца глист, простейших.
При лабораторной диагностике у больных “СРК” не выявляется каких-либо патологий, а результаты анализов находятся в пределах референсных значений (в пределах нормы). При осмотре оценивается общее состояние пациента, которое, как правило, остается удовлетворительным. На основании клинической картины определяется форма заболевания:
- СРК с запорами — частота твердого стула более 25 %;
- СРК с диареей — частота жидкого/мягкого стула более 25 %;
- СРК, смешанный вариант — частота твердого и мягкого стула более 25 %.
К симптомам, способным насторожить врача, относятся:
- начало заболевания у людей старше 50 лет;
- случаи злокачественных образований ЖКТ в семье;
- появление крови и гноя в кале;
- повышение температуры тела;
- потеря массы тела без видимой причины;
- ночные боли в животе;
- усиление болевого синдрома с течением времени;
- кровотечения из заднего прохода;
- изменения в стандартном клиническом анализе крови (повышение уровня лейкоцитов и СОЭ, снижение уровня гемоглобина, тромбоцитов).
В таком случае проводятся дополнительные лабораторные и инструментальные исследования, позволяющие исключить другие возможные патологии.
Лабораторная диагностика
Биохимический анализ крови (АЛТ, АСТ, общий белок, билирубин, амилаза, С-реактивный белок) позволяет оценить работу печени, поджелудочной железы, а также выявить наличие общей воспалительной реакции в организме.
Инструментальные исследования
- УЗИ органов брюшной полости — с помощью него оценивается структура, форма внутренних органов, наличие воспалительных и дистрофических изменений.
- Ирригоскопия — введение контрастного вещества через задний проход и последующее рентгенологическое исследование толстого кишечника. Метод применяется для оценки рельефа слизистой оболочки кишечника.
- ФГДС (фиброгастродуоденоскопия) — эндоскопическое исследование пищевода, желудка и двенадцатиперстной кишки. В ходе процедуры врач осматривает поверхность желудочно-кишечного тракта и проверяет его на наличие изменений или новообразований слизистой оболочки.
- Колоноскопия — оценка состояния внутренней поверхности толстой кишки посредством эндоскопа.
Синдром раздраженного кишечника у детей
Заболевание органов ЖКТ у детей проходят остро. Ребенок жалуется на боли в животе, остальные симптомы для него не так очевидны
Родители сами могут отметить частоту похода в туалет, обязательно нужно обращать внимание на то, как часто ребенок опорожняет кишечник, узнавать характер стула. Нужно показаться врачу если:
- ребенок периодически жалуется на боль в животе (особенно после еды, отметьте для себя, чем он перед этим питался);
- бежит в туалет сразу после приема пищи (особенно после завтрака);
- опорожняет кишечник слишком часто (3-4 раза в сутки не норма, как правило, имеет место жидкий стул, необходимо спрашивать);
- опорожняет кишечник слишком редко (3-4 дня без дефекации не норма здорового ЖКТ).
Синдром раздраженного кишечника у детей спровоцирован факторами питания, стресса, ненормированного распорядка дня. Ребенок будет здоров, если много двигается, гуляет на свежем воздухе, ест 4-5 раз в день, не перекусывает без причин, в рационе обязательно полезная для ЖКТ пища, отсутствуют раздражающие продукты питания, он высыпается, атмосфера дома и в образовательном учреждении благополучная.
2.Причины
Этиопатогенез болезни Педжета по сей день нуждается в уточнении. Доминируют две основные гипотезы. Согласно первой, специфические раковые клетки Педжета являются продуктам злокачественной мутации клеток самого соска. Вторая гипотеза заключается в том, что клетки с отключенным апоптозом («часовым механизмом» клеточной гибели после определенного числа делений) мигрируют в сосок из протоков, где к тому моменту уже развивается проточная карцинома – таким образом, рак соска представляет собой нечто вроде атипичного метастаза.
Факторы риска, по-видимому, те же, что и для онкозаболеваний вообще, однако в данном случае определенную роль играет также постоянная травматизация соска и ареолы, длительно незаживающие трещинки, а также генетический фактор.

