Натоптыши. причины, симптомы и лечение
Содержание:
- Причины возникновения потницы
- Удаление атером за ушами.
- Причины
- Как отличить подногтевую меланому от всего остального?
- Причины возникновения болезненного новообразования
- Лечение незаживающих ран с учетом их причины возникновения
- 1.Общие сведения
- Причины возникновения заболевания
- СИМПТОМЫ
- Атерома или киста сальной железы заушной области
- Профилактика
- Заболевания слизистой оболочки рта
- Не допускайте серьезных проблем
- Как диагностируют пузырчатку
- Варианты лечения подошвенных бородавок
- Народные средства
- Причины возникновения и характерные признаки
- Лечение подошвенных бородавок, натоптышей и мозолей в клинике «Эхинацея»
- Лечение
Причины возникновения потницы
Как известно, человеческое потоотделение — это важная составляющая процесса терморегуляции всего организма. В случае повышенной температуры на улице в человеческом орагнизме возобновляется работа потовых желез, из-за чего происходит более интенсивное выделение пота. Последнее и способствует охлаждению кожного покрова человека, а значит выполняет функцию защиты всего организма от общего перегревания. Так же механизм работает и в случае повышенной температуры тела. Такие заболевания как грипп, пневмония, ОРВИ, корь, краснуха, ангина или ветряная оспа сопровождаются рекомендацией применить согревающие компрессы или укутывания, дабы вызвать процесс потоотделения.
Однако в случае чрезмерного потоотделения может произойти закупорка потовых желез, что приведет к образованию потницы. Очень часто потница может возникать у новорожденных, а всё из-за их неокончательно сформированных потовых желез и наличия узких выводящих протоков. Но среди взрослых людей потница также встречается. Наблюдается потница, как правило, у людей с чрезмерно повышенным потоотделением и избыточным весом. Также потница может возникнуть у людей со сбоями в работе эндокринной системы.
Удаление атером за ушами.
Атерома за ухом может быть удалена двумя способами:
- Лазером;
- Скальпелем.
При традиционном удалении скальпелем после инъекционной анестезии выполняется разрез кожи, обнажается атерома. Затем проводится удаление кисты вместе с ее содержимым. Рана на коже зашивается.
Рис. 3. Лопнувшая атерома за ухом
Понятно, что при работе скальпелем на коже остается шрам, сравнимые по размерам с самой атеромой, а иногда и больший.
Лазерные технологии позволяют удалить атерому целиком без единой капли крови из небольшого прокола на коже, что позволяет обеспечить максимально возможный косметический результат.
Причины
К возникновению натоптышей на подошве приводят следующие причины:

- плоскостопие (поперечно распластанная стопа);
- ношение неудобной, тесной обуви;
- ношение обуви на высоком каблуке;
- избыточная масса тела и повышенные нагрузки на стопу;
- перенесенные травмы;
- ревматоидный артрит;
- деформации стопы, приводящие к развитию ревматоидного артрита, наростов и выпирающих косточек;
- сильное сдавливание стопы из-за неподходящей обуви (слишком маленький размер, твердые стельки, низкое качество пошива);
- ;
- варикозное расширение вен;
- дисбаланс гормонов;
- грибок стопы;
- потливость ног (усиливается стирание эпидермиса);
- увеличенная нагрузка на стопы из-за профессионального спорта или физической работы.
Как отличить подногтевую меланому от всего остального?
Вот достаточно простой алгоритм.
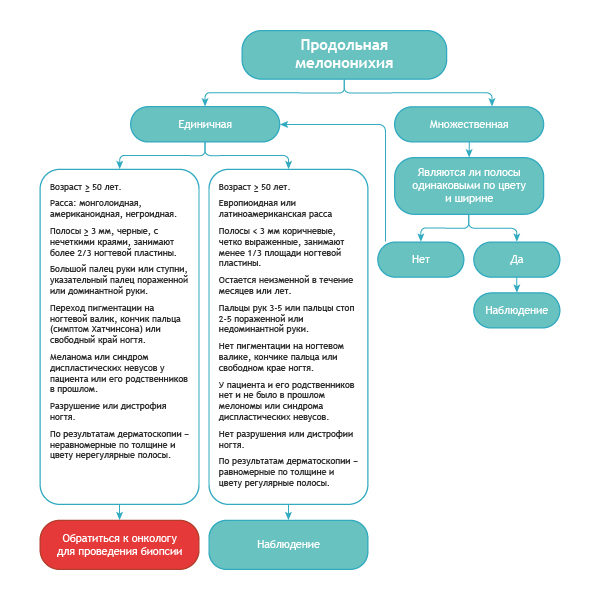
Алгоритм дифференциальной диагностики доброкачественной меланонихии и этого же состояния при меланоме
Правило ABCDEF при диагностике меланомы ногтевого ложа
А (age) возраст – пик заболеваемости подногтевой меланомы приходится на возраст от 50 до 70 лет, а также обозначает расы с повышенным риском: азиаты, африканцы – на их долю приходится 1/3 всех случаев меланомы.
B (brown to black) – цвет коричневый и черный, при ширине полосы более 3 мм и расплывчатых границах.
С (change) – изменение цвета ногтевой пластины или отсутствие изменений после лечения.D (digit) – палец как наиболее частое место поражения.
E (extension) – распространение пигментации на ногтевой валик или кончик пальца (симптом Хатчинсона).
F (Family) – у родственников или у пациента меланома в прошлом или синдром диспластических невусов.
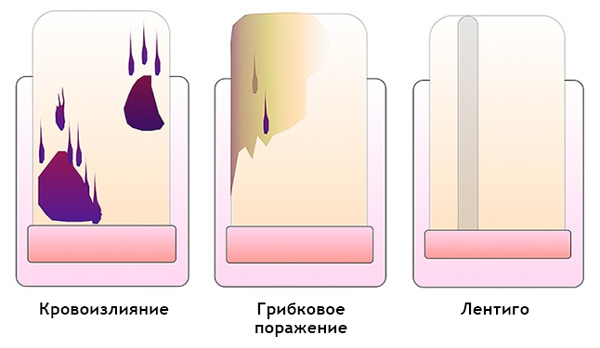
Как отличить гематому от подногтевой меланомы на дерматоскопии

Гематома:
Передвигается под ногтем вместе с его ростом. Отследить это можно, сделав фото образования на фоне линейки, расположенной продольно
Важно отметить, что гематома не всегда появляется в связи с травмой.
Цвет от красно-синего до черно-синего.
Не переходит на кутикулу, ногтевой валик и кончик пальца.
Не вовлекает весь ноготь в продольном направлении.
Может меняться в пределах нескольких недель.
Интенсивность окрашенности снижается от центра к периферии.
Ей может предшествовать травма.
Мелкие кровяные точки, ориентированные по направлению к краю ногтя, при дерматоскопии
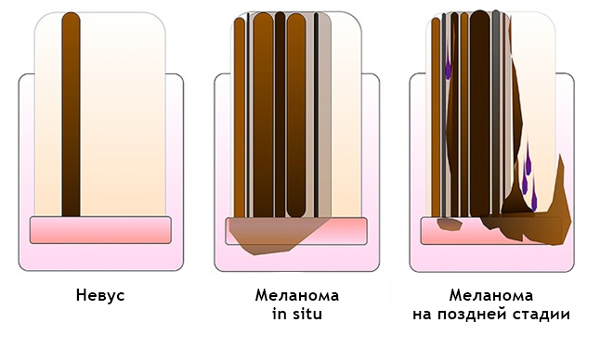
Подногтевая меланома:
- Неоднородный цвет, нерегулярность полос при меланонихии.
- Треугольная форма полос.
- Распространяется на ногтевой пластине, свободном крае ногтя или кончике пальца.
- Разрушение или дистрофия ногтя.
Причины возникновения болезненного новообразования
Мозоли возникают на тех участках, которые длительное время подвергаются трению. Если утолщения кожи на стопе или руках обычно связаны с определенным видом деятельности (тяжелым физическим трудом или занятиями спортом), то на мизинце они появляются преимущественно из-за ношения тесной неудобной обуви.
Обратите внимание! Если у человека чувствительная кожа, на которой легко образуются мозоли, ему следует воздержаться от покупки жесткой обуви.
Сопутствующими факторами выступают:
- избыточный вес;
- длительное стояние на ногах;
- плоскостопие;
- повышенная потливость.
Также к образованию мозолей склонны люди с грибковыми заболеваниями и повышенной сухостью кожи.
Лечение незаживающих ран с учетом их причины возникновения
Приступая к лечению повреждений подобного рода, необходимо понять причину их появления. От этого будут зависеть дальнейшие действия.
1.Прежде всего, необходимо обследовать рану на предмет инородных тел, некротизированных тканей, излившейся крови и при необходимости произвести очистку
Обратите внимание, что инородные тела настоятельно не рекомендуется удалять самостоятельно! Подобные попытки могут привести к дополнительным повреждениям тканей и увеличить риск инфицирования. Необходимо обратиться за помощью к врачу
2.При нарушении местного кровообращения необходимо устранить источник давления на ткани (изменить положение тела пациента с пролежнями, носить более свободную одежду/обувь при «диабетических» ранах).
3.При лечении трофических язв на ногах необходимо воспользоваться компрессионными чулками или бандажами – они помогут «поддержать» сосуды и нормализовать кровообращение, а также «подтянуть» друг к другу края раны для более быстрого заживления.
4.При истощении и авитаминозах требуется обеспечить нормальное сбалансированное питание, чтобы обеспечить организм необходимыми веществами для регенерации тканей и выработки коллагена – вещества, активно участвующего в ранних стадиях процесса заживления и помогающего стягиванию краев раны.
5.При сахарном диабете (любого вида) необходимо следить за уровнем глюкозы в крови.
После создания оптимальных условий для заживания раны можно приступать к ее обработке и лечению.
1.Общие сведения
Мозоли – широко распространенное явление, которое в абсолютном большинстве случаев не попадает в поле зрения поликлинических или, тем более, стационарных хирургов. Исключение составляют редкие случаи осложнений, требующие хирургического вмешательства и последующего интенсивного лечения.
Такое развитие событий обусловлено преимущественно тем, что «обычные» мозоли вскрываются в домашних условиях без соблюдения элементарных правил асептики и принципов первичной медицинской самопомощи. Поэтому не лишним будет вспомнить, что представляет собой кожная мозоль и какие меры необходимо предпринять для ее устранения и профилактики.
Подчеркнем, что в данном случае речь идет лишь о кожных мозолях; мозоли костные – патология иного рода, которая должна рассматриваться отдельно.
Причины возникновения заболевания
Руки и ногти – зона повышенного риска травматизма. Кожа, окружающая ногтевую пластинку, довольно тонкая, поэтому повредить ее легко. Воспалительный процесс, развивающийся в тканях, – результат травмирования. Женщины страдают паронихией гораздо чаще мужчин, и основная причина этого – маникюр, сделанный инструментами, не подвергшимися стерилизации. В мягкие ткани проникают такие возбудители инфекции как стафилококки, стрептококки, грибки.
Факторы, способные привести к воспалению:
- постоянное механическое воздействие на кисти рук или стопы, работа в условиях повышенных температур;
- частый контакт с агрессивными химическими веществами или холодной водой;
- заусеницы (у детей — привычка грызть ногти и кожу вокруг них);
- травмирование во время маникюра или педикюра;
- наращивание ногтей;
- неграмотный уход за кожей рук, в результате которого появляются трещины;
- слабый иммунитет;
- недостаточная гигиена;
- неподходящая или некачественная обувь, а также пользование чужой обувью;
- тромбоз, тромбофлебит и другие заболевания, при которых нарушается циркуляция крови в стопах;
- нехватка витаминов, неправильное питание;
- стресс;
- болезни эндокринной системы, особенно сахарный диабет.
СИМПТОМЫ
В местах давления или чрезмерной нагрузки образуется гиперкератоз, из-за чего могут возникать болевые ощущения. При удалении натоптыша или мозоли в центральной части виден «корень» (кератиновое уплотнение), который проникает в более глубокие слои кожи и имеет клинообразный или острый вид. Он образуется из-за внешнего давления обуви на определенный участок стопы и внутреннего сопротивления одного из самых высоких мест выступающей костной ткани. Чем сильнее и дольше оказывается давление, тем длиннее становится «корень» и еще глубже проникает в кожные структуры.
В зависимости от особенностей строения, участков расположения и внешних изменений, происходящих на участках стопы, мозоли и натоптыши подразделяются на несколько видов.
Обычно они располагаются на следующих местах:
Атерома или киста сальной железы заушной области
Атерома представляет собой кисту, заполненную мертвыми клетками кожи и кожным салом.
За ушами располагается бесчисленное множество сальных желез, поэтому именно в этой зоне атеромы находят очень часто. Однако нередко атеромы можно встретить и в самом ушном канале.
Рис. 2. Нагноившаяся атерома за ухом
Хотя атеромы не малигнизируются (такие случаи описаны крайне редко), они могут осложняться. Прежде всего, атерома при отсутствии своевременного лечения, может инфицироваться. При инфицировании атерома воспаляется.
Если атерома расположена в области гениталий, то при ее воспалении может появиться болезненность при мочеиспускании и половом акте.
Профилактика
После лечения натоптышей легко может произойти рецидив, потому что недостаточно снять воспаление и ускорить регенерацию тканей – нужно на 100% исключить факторы, провоцирующие развитие заболевания. Чтобы избежать рецидива, следуйте 7 правилам:
- Носите только удобную обувь, которая не вызывает боли и дискомфорта. Избегайте высоких каблуков и очень твердой подошвы.
- Никогда не экономьте на обуви и предпочтите модели из натуральных материалов,
- Используйте мягкие ортопедические стельки.
- Чередуйте тяжелую физическую работу и занятия спортом с периодами отдыха. Обязательно проходите профессиональный педикюр и массаж стоп, делайте лечебные ванночки.
- Регулярно проходите медосмотр для выявления нарушений в работе эндокринной и сердечно-сосудистой системы на раннем этапе.
- Не допускайте резкого роста массы тела (корректируйте рацион и занимайтесь спортом).
- При появлении зуда, красноты или острых болевых ощущений немедленно запишитесь на прием к . Это позволит устранить заболевание на раннем этапе и избежать осложнений.
- Нестабильность коленного сустава
- Пяточная шпора
Заболевания слизистой оболочки рта
Заболевания слизистой оболочки полости рта классифицируют в зависимости от причин (вирусные, бактериальные, грибковые, травматические и др.). Самый частый «гость» детского рта – это стоматит.
Стоматит у детей
Воспаление слизистой оболочки рта сопровождается покраснением ткани, на языке, внутренней стороне щек заметен белый налет, поднимается температура тела, ребенок жалуется на боль, теряет аппетит.
Чаще всего у детей диагностируют герпетический стоматит, простимулированный вирусом герпеса. Болезнь заразная и обычно поражает детский организм в возрасте от полугода до трех лет. Симптоматика яркая:
- множественные язвы на внутренней стороне щек, губ, деснах;
- высокая температура тела (до 41 градуса);
- бессилие, отсутствие аппетита;
- выраженная боль во рту, сильный отек ткани, покраснение;
- кровоточивость десен и др.
Первичное резкое повышение температуры (до 40 градусов) – симптом афтозного стоматита инфекционной или аллергической природы. Ребенок теряет задор, становится вялым, плаксивым, из-за сухости во рту отказывается есть. Затем появляется отек слизистой, она краснеет, отмечается местная гиперемия. Язвы заметны на 3-4 день болезни, они покрыты серым или желтым налетом и «селятся» на языке, губах, щеках, деснах.
Кандидозный стоматит – вестник грибка Кандида. Клиническая картина проявляется с покраснения и отечности языка. Позже на губах и щеках выстилается творожистая пленка , под которой формируются язвы – они болят и кровоточат.
Самое частое явление в детстве – это травматический стоматит. Патология появляется в ответ на механическое воздействие на слизистую рта. На месте травмы формируется язвочка (она одиночная), она болит, но быстро проходит, если избежать присоединения инфекции.
Детский гингивит
При этой патологии болеют десны. Среди факторов, способствующих появлению гингивита:
- инфекция;
- гормональный сбой;
- дефицит витаминов в организме;
- ослабленная иммунная система.
Больной ребенок жалуется на болезненные ощущения во рту при жевании, чистке зубов. Мягкие ткани становятся красными, отекшими, рыхлыми, кровоточат. Если болезнь вызвана инфекцией (герпесом), десна покрываются язвами или эрозиями. Если гингивит не лечить, он перерастает в пародонтит, что чревато потей зубов.
Что такое хейлит
Среди болезней слизистой рта почетное место занимает воспаление губ (хейлит), вызванное инфицированием ранки на губе. Стимулировать заболевания способен и вирус герпеса, экзема, дефицит витамина В2.
У ребенка отекает губа, затрудняется ее подвижность, слизистая краснеет, болит. Иногда появляются признаки интоксикации – мигрень, боль в мышцах, повышенная утомляемость.
Подвид хейлита называют заедой. В таком случае болезнь вызывают грибки или стрептококки. В уголках детских губ появляются небольшие по размерам, эрозии, которые повреждаются, когда больной открывает рот. Ранки кровоточат, покрываются корочкой.
Глоссит у ребенка
Воспаление слизистой рта в области языка называют глосситом. При патологии детский язык локально «облазит», на этом место формируется белое утолщение в форме полосы. Зоны поражения могут быть кольцевидными, иметь светло-красный оттенок, сливаться. Иначе болезнь называется «географический язык». Прочие симптомы (боль, краснота) отсутствуют, редко язык немного жжет. Причины заболевания неизвестны.
Инфекционный мононуклеоз
Редкая вирусная патология протекает на фоне увеличения и боли в лимфоузлах на челюсти и шее. У ребенка развивается ангина, стоматит, изменяется состав крови. Заражается больной через зев, носоглотку, с прогрессированием мононуклеоза жалуется на головную боль, тошноту, рвоту, слабость, жар. У совсем маленьких детей может увеличиваться селезенка, печень. В рамки комплексного лечения патологии включена терапия стоматита.
Вирусные бородавки во рту у ребенка
Одним из редких заболеваний слизистой рта являются вирусные бородавки или новообразования доброкачественного характера. Чаще они «гнездятся» в уголках рта и боковых сторонах языка, реже формируются на деснах, губах, снаружи рта.
Не допускайте серьезных проблем
Широкий спектр дерматозов развивается у больных сахарным диабетом. Ряд патологий являются предвестниками этого заболевания, другие – следствием. Всего при сахарном диабете регистрируется до 30 видов дерматозов с разной клинической картиной.
Все вышеперечисленные заболевания требуют профессионального и длительного лечения. Рекомендуется не доводить стопы до состояния, которое потребует обращения в больницу или поликлинику. Требуется регулярно заниматься профилактикой заболеваний кожи стопы. Для этого необходимо:
- ухаживать за ногами с помощью средств, рекомендованных косметологом;
- содержать стопы в чистом и сухом состоянии;
- хорошо вытирать кожу между пальцами ног после гигиенических процедур;
- менять носки дважды в день, не использовать синтетическую обувь;
- носить только личные вещи.
Людям с хроническими заболеваниями рекомендуется раз в полгода посещать подолога для получения профессиональных уходовых процедур.
Как диагностируют пузырчатку
Вначале дерматолог обследует состояние слизистых и кожи, осмотрит пузыри в поисках индикатора состояния, называемого симптомом Никольского: при легком трении ватным тампоном или пальцем здоровой с виду кожи верхние слои эпидермиса отслаиваются и обнажается мокнущая поверхность.
Затем для подтверждения диагноза врач может провести биопсию зоны поражения (волдыря), просмотрев образец ткани под микроскопом. В лаборатории в образце могут быть найдены аномальные антитела, которые помогут специалисту определить тип пузырчатки.
Типы пузырчатки
Пузырчатка обыкновенная (Pemphigus vulgaris) – наиболее распространенный тип этого заболевания, симптомы которого обычно сначала появляются во рту и не зудят, но могут быть болезненными. Волдыри могут появиться на коже, а иногда и на половых органах. Листовидная или эксфолиативная пузырчатка (Pemphigus foliaceus) не сопровождается образованием пузырей во рту. Волдыри сначала появляются на лице и коже головы. Затем на груди и спине появляются волдыри, которые, как правило, но безболезненны. Вегетирующая пузырчатка, или болезнь Нейманна (Pemphigus vegetans) сопровождается образованием волдырей в паху, под руками и на ногах. Паранеопластическая пузырчатка – очень редкий тип пузырчатки, которая встречается у людей с некоторыми видами рака. Волдыри и язвы в этом случае могут появиться во рту, на губах и на коже. Также может вызвать проблемы с легкими.
Варианты лечения подошвенных бородавок
Подошвенные бородавки со временем исчезают без лечения – так бывает в большинстве случаев. Однако если они беспокоят человека, он имеет возможность избавиться от поражений на коже различными способами.
Существует ряд продуктов для домашнего использования (например, на основе салициловой кислоты), при помощи которых бородавки можно удалить самостоятельно. Конечно, намного безопаснее использовать продукты, приобретенные в аптеке, а не в интернете.
Впрочем, эти средства часто не срабатывают, к тому же, это не самый быстрый и легкий вариант. Например, лечение бородавок в домашних условиях может занять от нескольких недель до нескольких месяцев. Бородавки на ногах иногда лечить сложнее, потому что они могут быть расположены глубже под поверхностью кожи. При этом даже если лечение прошло успешно, бородавка может появиться снова.
Лечение подошвенных бородавок у дерматолога считается более эффективным и надежным вариантом. Осмотрев поражение, врач может использовать для удаления бородавок:
жидкий азот, лазер (который обезвоживает поражение, высушивает его), хирургические методы (кюретаж, выскабливание).
Как избежать появления или распространения новых бородавок
Чтобы предупредить появление подошвенных бородавок или предотвратить распространение инфекции, следуйте несложным правилам.
Мойте руки, особенно после прикосновения к бородавке, которая у вас уже имеется. Держите ноги в сухости: бородавки любят влажную среду. Носите обувь для душа всякий раз, когда посещаете общественный бассейн, раздевалку или принимаете душ, которым могут пользоваться и другие люди. Тщательно вымываете ноги дезинфицирующим мылом или раствором после того, как окажетесь в местах, где предположительно может распространяться вирус. Если вы посещаете педикюрные салоны, каждый раз проверяете, простерилизовал ли ваш мастер инструменты. Не выдавливайте и не брейте свои бородавки, а также не трогайте чужие.
Народные средства
В домашних условиях можно попробовать следующие рецепты нетрадиционной медицины:
- Заживит водянистую мозоль и живица хвойного дерева. Перед тем как закрепить ее, ноги распариваются в мыльно-содовой ванночке. Компресс с живицей выдерживается сутки, после чего ноги снова парятся и процедура повторяется. Для полного исчезновения мозоли достаточно двух дней.
- Измельченный любым способом до состояния кашицы лист подорожника прикладывается к мозоли и фиксируется.
- Снимет боль и жжение, а также поможет избавиться от мозоли быстро обыкновенная яичная пленка из-под скорлупы. Она прикладывается влажной стороной к болезненному участку и высыхает на нем.
- Мякоть алоэ или каланхоэ приложить к мозоли и закрепить этот натуральный компресс бинтом. Повязка меняется раз в сутки, каждая смена сопровождается обработкой пораженного участка антисептическим средством. Процедура повторяется до полного заживления мозоли.
В целом терапия направлена на размягчение ткани. Оно позволит легко удалить водянистые мозоли. Кератолитические свойства веществ оказывают смягчающее воздействие на ткани стенки пузыря. Подручные инструменты помогут в удалении.

Причины возникновения и характерные признаки
Мозоль на ноге возникает при ношении неудобной или некачественной обуви. Новая пара туфель также вызывает дискомфорт. Основными факторами появления потертостей на ногах считаются:
- обувь с неудобной колодкой;
- неподходящий размер;
- дешевая обувь из низкокачественных материалов;
- деформация стоп;
- грибковые заболевания;
- ожирение у человека.
Мозоли между пальцами ног бывают двух видов:
- сухие (стержневые и натоптыши). На трущихся поверхностях кожа утолщается и воспаляется. Если имеется стержень, боль беспокоит постоянно;
- мокрые. Водянка – это участок с отслоившейся кожей, под которой скопилась жидкость. Если кожа лопнула, появляется краснота, свидетельствующая о присоединении инфекции.
Лечение подошвенных бородавок, натоптышей и мозолей в клинике «Эхинацея»

К какому специалисту обратиться:
Врач-дерматолог: в нашей клинике проблемами появления подошвенных бородавок, натоптышей и сухих мозолей занимается врач-дерматолог. В зависимости от характера изменения стопы мы проведём исследование кожи под микроскопом, исследования на предмет вирусов, осуществляем проверка функции иммунитета и обмена веществ. В зависимости от того, что именно вызвало проблему – мы подберем комплексное лечение, включающее в себя лечение причины заболевания и избавление от бородавки, натоптыша или мозоли. В нашей клинике принято удалять подошвенные бородавки, натоптыши и сухие мозоли радиохирургическим методом. Эта манипуляция проводится под хорошим местным обезболиванием и вполне комфортно переносится большинством наших пациентов.При необходимости изготовим для Вас пару ортопедических стелек: они помогут разгрузить пострадавшие отделы подошв стоп и быстрее восстановить нормальную ходьбу. Если понадобится – предложим Вам помощь иммунолога, эндокринолога или других специалистов, чья помощь необходима именно в Вашем случае.Как будет построено лечение в нашей клинике:
Удаление подошвенной бородавки. Мы безболезненно под местной анестезией удаляем бородавки радиохирургическим способом. Предварительно дерматолог осматривает удаляемый элемент на предмет онкологического риска.
Удаление подошвенной бородавки самостоятельно народными средствами в домашних условиях только приведет к неприятным последствиям, потому что вирус из бородавки будет распространяться, а это – причина образования новых. Именно поэтому лечением грибковой инфекции должен заниматься специалист!
- Противовирусное лечение для предотвращения рецидива вирусной подошвенной бородавки проводим одновременно с её удалением. В норме иммунитет успешно справляется с вирусом, вызывающим подошвенную бородавку. Если подошвенных бородавок несколько или они образуются повторно означает, что возникли какие-то проблемы с иммунитетом. Мы проверим иммунный статус и поддержим звено иммунитета, отвечающее за Вашу противовирусную защиту.
- Специальные “запоминающие» стельки” мы рекомендуем нашим пациентам для лечения натоптышей и сухих мозолей, возникших из-за механической перегрузки. Кроме того, мы отмечаем, что ношение ортопедических стелек разгружает коленные суставы, тазобедренные суставы и позвоночник.
 Такие ортопедические стельки помогают перераспределить вес и снизить давление на мозоль, подошвенную бородавку или натоптыш.
Такие ортопедические стельки помогают перераспределить вес и снизить давление на мозоль, подошвенную бородавку или натоптыш.
Мы обсудим с Вами возможность удалить натоптыши / сухие мозоли радиохирургическим путем. При этом, желательно, уже ходить на стельках, что бы не было рецидива и быстрее прошло заживление после удаления.
Лечение
Фото: 1obl.ru
Лечение контагиозного моллюска преследует две цели: борьба с кожными проявлениями и избегание рецидивов болезни. Поскольку существует возможность распространения моллюска на здоровые участки кожи из существующих узелков, лечить необходимо все элементы одновременно. Во время лечения больному нельзя бриться, чтобы избежать распространения моллюска.
Контагиозный моллюск лечится амбулаторно. Взрослым пациентам без нарушения иммунитета для быстрейшего выздоровления показаны различные методы деструкции моллюска. С этой целью могут быть применены такие способы, как:
- Эвисцерация, или вылущивание – с помощью тонкого пинцета проводится удаление моллюска. Такой метод рекомендуется для свежих элементов и позволяет получить материал для лабораторного исследования.
- Кюретаж – удаление пораженного эпителия проводят с помощью кюретки. Такой метод болезненный для пациента и может привести к образованию рубцов в будущем. При большом количестве высыпаний метод малоэффективен, поскольку может привести к появлению новых элементов.
- Электрокоагуляция – прижигание моллюсков с помощью электрокоагулятора. Метод обладает высокой эффективностью благодаря точечному воздействию электрического тока.
- Лазеротерапия – с помощью лазера настроенного на определенный режим разрушаются элементы контагиозного моллюска. После лазеротерапии может потребоваться повторное проведение процедуры через 2-3 недели в случае, если высыпания сохраняются.
- Криотерапия – воздействие на каждый элемент контагиозного моллюска жидким азотом в течение 15 секунд. Довольно болезненная процедура, после которой возможно образование пузырей на месте воздействия, а также нарушение пигментации кожи и появление слобовыраженных рубцов.
При использовании любого метода деструкции элементов контагиозного моллюска показано применение местной анестезии, для снижения болезненности и дискомфорта пациента. После удаления моллюсков, кожа обрабатывается антисептическими растворами.
Людям, страдающим контагиозным моллюском и имеющим нарушения иммунитета из-за других общих заболеваний, следует крайне осторожно относиться к методам, нарушающим целостность кожного покрова, поскольку они могут привести к инфекционным осложнениям. При лечении заболевания в области гениталий необходима частая смена нижнего белья, для избегания повторного заражения
У маленьких детей, при небольшом количестве высыпаний, лечение можно ограничить местным применением различных кремов, мазей и противовирусных препаратов. Но подобная практика оказывается не всегда эффективной и родителям, через некоторое время, приходится соглашаться на малое, но всё же хирургическое вмешательство. В современных клиниках на место удаления моллюска детям наклеивают пластырь, который содержит анестетик, а спустя 40-60 минут, когда препарат подействует, проводят деструкцию элемента по одному из вышеописанных методов. В этом случае, процедура оказывается совершенно безболезненной и малотравматичной, в том числе для психики ребёнка и родителей.

