Перелом носа
Содержание:
- Особенности реабилитационного периода
- Лечение
- Реабилитационный период
- Компьютерная томография челюстно-лицевой области на дентальном компьютерном томографе (низкодозном, узкофокусном томографе)
- Виды переломов верхних конечностей
- Как отличить перелом от ушиба?
- Как устроена носовая перегородка?
- Симптомы и виды сломанного носа
- Послеоперационный период
- Примеры результатов лечения и реабилитации несросшегося перелома.
- 1.Признаки перелома носа
- Операция Латарже
- Повреждение SLAP
- Симптоматика
- Виды остеосинтеза челюсти
- Как проходит лечение перелома руки в Киеве
- Как скорректировать кривизну носа
- Привычный вывих плеча
Особенности реабилитационного периода
На протяжении нескольких дней после вмешательства могут возникать незначительные боли, которые устраняются назначенными хирургом обезболивающими препаратами. Фиксирующие тампоны удаляют из носовых ходов спустя 3-4 дня, гипс снимается через 7-14 дней после вмешательства.
Время восстановления зависит от объема вмешательства и характера травмы. В среднем, восстановительный период длится от 3 до 6 недель. Все это время нужно придерживаться следующих рекомендаций:
- исключается любая нагрузка на орган – нельзя носить очки, спать на боку и животе, трогать руками нос снаружи или изнутри;
- спортивные и физические нагрузки следует отложить до выздоровления;
- запрещено любое тепловое воздействие – нужно исключить горячие ванны, посещение саун, солярия, пляжа, бани;
- отказ от спиртного, острой и горячей пищи и питья – это усиливает кровообращение и может стать причиной развития кровотечения.
Окончательное сращение костей, как правило, происходит через 2-3 месяца после травмы.
Лечение
Хорошее кровообращение способствует быстрому заживлению. Рану обрабатывают перекисью водорода и просушивают. Швы накладывают тонким шелком или конским волосом достаточно часто. Повязки обычно не применяют. Первичный шов на лице можно наложить в течение суток после получения травмы или немного позднее, но не позднее чем через 48 часов.
Операцию по «вправлению» (репозиции) костных отломков делают под местной анестезией, но в некоторых случаях необходима и общая анестезия (наркоз). Такие операции производят большими пальцами рук, причем сила давления может быть значительной. При некоторых видах операций используются такие инструменты как элеваторы Волкова, а при их отсутствии – прямой пинцет с концами, обернутыми марлей, либо кишечный жом.
После «вправления» (репозиции) костных отломков проводят переднюю тампонаду носа марлевыми турундами, которые пропитывают расплавленным парафином перед самым введением в нос. Такой тампон может находиться в носовой полости до 12-ти суток, но обычно их удаляют на 3-4 сутки. При многооскольчатом переломе спинки носа необходима внешняя фиксация в виде гипсовой повязки.
Обычно репозицию (вправление) костей носа выполняют впервые сутки после травмы. В более поздние сроки (до 3-х недель) можно вправлять, но при этом используют риноредрессатор С. Б. Безшапочного.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25 или воспользуйтесь формой обратной связи
Записаться
В случае обширных травм носа с размозжением тканей восстановить конфигурацию наружного носа не представляется возможным. Тогда, после заживления раны, проводят большую пластическую операцию.
В условиях поликлиники врач производит первичную хирургическую обработку раны носа, вправление отломков и тампонаду носа. В сложных случаях после оказания первой медицинской помощи (остановка кровотечения, стабилизация функций дыхания и гемодинамики) больного направляют каретой скорой помощи в лор-стационар.
Реабилитационный период
Реабилитация пострадавших проводится обычно в домашних условиях
В период восстановления очень важно позаботиться о правильно сбалансированном рационе питания. В меню пациента должна входить пища, богатая желатином, кальцием
Основу рациона составляют желе, холодец, сыры и молочные продукты, орехи, морепродукты, рыба, зелень.
Полноценное восстановление функций носа после перелома предполагает и применение физиотерапевтических методик. Пациентам могут быть рекомендованы следующие процедуры:
- УВЧ-терапия — обладает противовоспалительным и обезболивающим действием, активизирует регенерационные процессы в области мягких тканей.
- Электрофорез — стимулирует процессы восстановления и заживления.
- Инфракрасное облучение — улучшает процессы кровотока и местного метаболизма, оказывает обезболивающее действие, препятствует присоединению инфекции.

Пациентов интересует: сколько заживает повреждение данного типа? Длительность восстановительного периода зависит от степени тяжести травмы и индивидуальных особенностей больного. В среднем кость полностью срастается на протяжении от 2 до 6 месяцев.
Ускорить восстановительный процесс и минимизировать возможные риски, больной сможет, если будет соблюдать следующие рекомендации специалистов во время реабилитационного периода:
- Спасть только на спине;
- Воздерживаться от посещения бани или сауны;
- Ограничить физическую активность;
- Отказаться от ношения очков, оказывающих давление на носовую спинку;
- Принимать все препараты, предписанные лечащим врачом.
Переломы костей носа — травма очень серьезная, чреватая многочисленными осложнениями и последствиями, начиная от косметических дефектов внешности и заканчивая менингитом. Чтобы избежать столь неблагоприятных последствий, при первых же признаках данного повреждения следует обратиться за помощью к специалисту и пройти предписанное лечение. При четком соблюдении всех врачебных рекомендаций общий медицинский прогноз считается вполне благоприятным!
Компьютерная томография челюстно-лицевой области на дентальном компьютерном томографе (низкодозном, узкофокусном томографе)
Новейшим среди появившихся методов рентгенологической диагностики заболеваний челюстно-лицевой области является трехмерная дентальная компьютерная томография (КТ) или челюстно-лицевая компьютерная томография.
Данный метод исследования существенно расширяет возможности рентгенологической диагностики. Низкодозный, узкофокусный томограф позволяет визуализировать анатомические структуры и патологические изменения корней и каналов зубов, околоносовых пазух и диаметр выводных отверстий, полости носа, носослезных каналов, стенок глазниц, структур среднего и внутреннего уха в трех проекциях: фронтальной, сагитальной и трансверзальной — а также провести анализ объемного изображения.
Значимыми преимуществами дентального КТ перед общеклиническим КТ в исследованиях челюстно-лицевой области являются:
- толщина «срезов» составляет 0,1 мм у дентального против 1 мм у общеклинического, что повышает информативность на порядок;
- доза радиационного облучения дентального томографа в десятки раз ниже, чем общеклинического;
- программное обеспечение системы компьютерной дентальной томографии приспособлено для решения проблем, связанных именно с челюстно-лицевой областью;
- существует режим «фильтрации» рентгеновских теней от металлических конструкций — коронок, мостов, имплантов.
Рутинные, плоскостные рентгенологические исследования не всегда передают истинную картину процессов, происходящих в челюстно-лицевой области. Нередко за тенями корней зубов скрыты патологические изменения, находящиеся со стороны полости рта или в области бифуркации корней, не определяются трещины корней, радикулярные кисты, локализующиеся на лингвальной поверхности. Дентальная КТ крайне необходима для планирования сложных операций на челюстях, имплантации зубов и контроля качества их установки.
Наш опыт использования трехмерной дентальной компьютерной томографии свидетельствует о высокой информативности данной методики в оториноларингологии, терапевтической и хирургической стоматологии, челюстно-лицевой хирургии, пластической хирургии, офтальмологии, а также о возможности повышения качества и эффективности лечения.
Виды переломов верхних конечностей
По локализации травмы выделяют следующие виды переломов:
- • Перелом пальца конечности;
- • Перелом кисти конечности;
- • Перелом плечевой кости конечности;
- • Перелом лучевой кости конечности;
- • Перелом локтевой кости конечности.
В зависимости от наличия повреждений кожи, переломы бывают двух видов:
- • Закрытый перелом руки – сообщение сломанной кости с внешней средой отсутствует, т.е. кожа не повреждена;
- • Открытый перелом руки – травма привела к нарушению целостности кожного покрова.
Переломы также классифицируются по наличию смещения костных фрагментов:
- • Перелом руки без смещения – это неполный перелом, при котором отсутствует смещение костных фрагментов;
- • Перелом руки со смещением – костные отломки отклоняются от анатомически правильного положения.
Как отличить перелом от ушиба?
Что необходимо об этом знать? Многих интересует, как определить перелом носа или ушиб. В данном случае признаки довольно схожи между собой. Однако есть некоторые отличительные особенности. К примеру, если нос лишь травмирован и перелома нет, то отечность будет появляться только по краю поврежденного органа. Болезненные ощущения при ушибах вполне терпимы. В случае же повреждения кости боль становится невыносимой, пациент может даже впасть в шок. Кровотечение при ушибе не такое сильное и легко останавливается при помощи использования специальных компрессов и сосудосуживающих капель. Симптомы перелома и ушиба носа похожи. Однако в случае повреждения костей клиническая картина будет более ярко выражена.
Как устроена носовая перегородка?
Носовая полость является началом дыхательной системы и имеет довольно сложную структуру. Она представляет собой канал, по форме похожий на призму. Ровно посередине полости проходит пластинка и отделяет ходы. Передняя часть перегородки представлена хрящевой тканью, подвижной и мягкой, которая выдается наружу и формирует нос. Задняя часть образована .

В идеале перегородка носа должна находиться строго посередине, но практически у 80% взрослых и детей она отклоняется в одну либо другую сторону. Это связано с тем, что передняя часть перегородки легко смещается и подвержена травматизации. У многих пациентов хрящевая пластинка искривлена, образуются такие отклонения, как шипы, горбинки и гребни.
В носовой полости воздух движется по дуге, при вдохе он поступает сверху вниз к внутренним ходам, а при выдохе он отводится нижними носовыми ходами. Когда перегородка носа изменена, носовое дыхание меняется. В случае значительного искривления хрящевой пластинки в полости создается отрицательное давление, что приводит к тому, что перегородки прижимаются к крыльям носа. В этом случае один носовой ход полностью исключается из дыхательного процесса. Смещения перегородки могут быть физиологическими, посттравматическими, а также компенсаторными.
Симптомы и виды сломанного носа
Все случаи перелома можно классифицировать на травмы со смещением и без смещения, и также закрытые и открытые. При закрытых переломах целостность кожных покровов носа не нарушается, а при открытых – имеются повреждения. В некоторых случаях в ране присутствуют размозжения осколков костей.
Можно выделить следующие симптомы перелома носа:
- назальное кровотечение, которое всегда сопровождает переломы носа, все остальные травмы носа, которые не сопровождаются кровотечением, можно отнести к ушибам (читайте про ушиб носа) без повреждения скелета в данной области;
- болевые ощущения во время пальпации;
- образование отечности под глазами и непосредственно в области воздействия;
- образование синяков в области носа и под глазами;
- визуально заметная деформация формы носа, в том числе западение или смещение относительно центральной оси;
- образование подкожной воздушной эмфиземы при разрыве слизистой оболочки;
- нарушение дыхательной функции.
При травмах носа чаще всего подвергается воздействию носовая кость и лишь в некоторых случаях страдают лобные отростки челюсти (верхней). Также возможно травмирование основания черепной коробки в районе передней ямки или носовых раковин, сошника.
Если воздействие на нос произошло по направлению спереди-назад, то возможен вариант продольного перелома. При этом нос пострадавшего приобретает так называемую седловидную форму с характерным западанием спинки в костном отделе (иногда, в хрящевом). Пациенты поступают в больницу с явно выраженной деформацией носовой перегородки и образованием гематомы.
Если травма была спровоцирован ударом сбоку, то со стороны удара может быть разъединение носовой кости и лобного отростка верхней челюсти. В данном случае возможен перелом перегородки носа, а кости носа теряют связь с отростком лобной кости. Характерные симптомы данной травмы — это западение ската носа сбоку со стороны удара, а также специфическое смещение противоположного ската или его выпячивание.
Послеоперационный период
Боль в носу
Нередко в послеоперационном периоде пациенты испытывают боль в области носа. Это связано как с самим хирургическим воздействием, так и с наличием тампонов в носу. В случае если боли сильно выражены, доктор может назначить опиоидосодержащие наркотические обезболивающие — такие, как трамадол, промедол. Чаще всего пациенты сами отказываются от опиоидных анальгетиков. В таком случае врачи используют нестероидные противовоспалительные препараты: кеторол, диклофенак, анальгин. Однако противопоказанием данных препаратов является ухудшение свертываемости крови, и увеличение риска послеоперационных кровотечений, поэтому врачи не рекомендуют часто использовать эти препараты, особенно в первые дни после операции.
Для уменьшения болезненности после септопластики рекомендовано приподнимать головной конец кровати, если пациент проходит реабилитацию в стационаре. В домашних условиях нужно лежать с возвышенным головным концом, используя для этого 2-3 подушки. Также рекомендуется 2-3 раза в день прикладывать лед на 5-10 минут в область переносицы и лба.
В послеоперационном периоде не стоит трогать нос, особенно нужно избегать нажатий на кончик носа. Это может вызвать сильную боль и станет причиной ухудшения заживания тканей в послеоперационной области. Также травмирование носа после септопластики нередко вызывает смещение перегородки носа на сторону.
Антибиотики
В период реабилитации для снижения риска инфицирования назначаются антибиотики. Обычно это антибиотики пенициллинового ряда. Необходимо строго соблюдать срок приема и дозу антибиотиков, выписанных врачом.
Сосудосуживающие препараты и носовой душ
На следующий день после удаления тампонов необходимо будет использовать сосудосуживающие капли для носа, например, ксилометазолин, називин и соленые растворы для носа (аква-лор, долфин). Сосудосуживающие препараты назначают для уменьшения отека в носу и расширения носовых ходов. Это улучшает проходимость носа при носовом душе соляными растворами. Соляные растворы вымывают слизь, застывшую кровь, корки из носа, ускоряя выздоровление. В среднем сосудосуживающие капли и носовой душ назначают на 5-7 дней.
Общие рекомендации для пациента во время послеоперационного периода
Послеоперационный период длится в течение 3-х недель после операции. В это время главное ускорить обмен веществ в организме, что ускорит восстановление. Для этого пациенту назначается обильное питье — до 3-х литров жидкости в сутки, и умеренная ходьба — 3-4 часа в течение дня. Однако не стоит заниматься физическими упражнениями и напрягаться — физические нагрузки противопоказаны в течение всего срока реабилитации.
Примеры результатов лечения и реабилитации несросшегося перелома.
За последний несколько последних лет с диагнозом замедленная консолидация перелома и псевдоартроз пролечилось более 180 пациентов. У всех лечение завершилось образованием костной мозоли. Были и такие пациенты, у которых перелом не срастался несколько лет. У таких пациентов также наступило образование костной мозоли после проведения курса ударно-волновой терапии с использованием запатентованной методики Аватаж и современного оборудования Storz Medical.
Пациент Р.
Осколчатый закрытый перелом левой плечевой кости с замедленной консолидацией перелома и контрактурой левого плечевого сустава. Пациент отказался от оперативного лечение и в течение 5 месяцев проходил амбулаторное лечение. Признаков сращения кости не наблюдалось. Пациент был направлен на реабилитацию в МЦ “Аватаж”. Было проведен курс реабилитации с использованием УВТ, биомеханической стимуляции мышц, кинезиотерапии, миостимуляции. Результат – полная консолидация перелома, уменьшение оли и восстановление объема движений в плече спустя 1,5 месяца после начала курса восстановления.
|
Перелом плечевой кости. Замедленная консолидация перелома. Видны отломки кости, которые смещены. Снимок – до лечения |
Сращение костных обломков у пациентов с оскольчатым переломом плечевой кости после прохождения курса лечения. |
Пациентка П.,Сложный перелом обеих костей предплечья, была проведена операция фиксации отломков костей, с помощью пластин. В течение последующего года кости не срастались. Пациентке было рекомендовано пройти курс радиальной ударно-волновой терапии.Было проведено 6 сеансов УВТ с интервалом в 1 неделю.
|
Замедленная консолидация перелома. Снимок до |
Образование костной мозоли(сращение кости) после |
Пример 2.
Замедленная консолидация перелома. Опреативная стабилизация отломков не была проведена. в течение 8 месяцев сращения кости не было. После 5 сеансов ударно-волновой терапии наблюдается сращение кости.
|
Незаживающий перелом, долечения УВТ. |
Образование костной мозоли после 5 сеансов УВТ, |
Пример 3 . Пациент с диагнозом: Открытый огнестрельный перелом нижней трети правой большеберцовой кости со смещением фрагментов. Гранулирующая рана передней поверхности нижней трети правой голени. На рентгенограмме замедленная консолидация фрагментов кости. Было проведено 7 процедур радиальной ударно-волновой терапии с интервалом 7 дней.После проведенного курса на рентгеновском снимке четко видно образование костной мозоли.
Перелом большеберцовой кости. Замедленная консолидация перелома. Состояние до проведения ударно-волновой терапии.
Состояние кости после проведения курса ударно-волновой терапии. Отмечается консолидация кости, исчезновение линий перелома.
Пример4.
Пациентка, 75 лет. Замедленная консолидация после перелома нижней трети плечевой кости.
Состояние после металлоостеосинтеза.
Замедленная консолидация перелома в нижней части плечевой кости. До лечения ударно-волновой терапией.
Срастание костных обломков плечевой кости после курса ударно-волновой терапии. Стрелками указаны места где на месте линии перелома образовалась уплотнение кости и костная мозоль.
Пример 4.
Пациент с длительно (более 3х лет) несрастающимся переломов, который осложнился остеомиелитом. После 3х повторных операций и установки аппарата внешней фиксации сращение кости не наступило. Больной был направлен в МЦ “Аватаж” для прохождения курса ударно-волновой терапии и реабилитации. После прохождения курса УВТ из 10 процедур исчезли проявления остеомиелита и кость и образовалась костная мозоль. Через 2 месяца был снят аппарат внешней фиксации.
Повторная операция по стабилизации отломков, установлена внешняя конструкция. До лечения УВТ.
Замедленная консолидация перелома. Была проведена стабилизация обломков. До лечения УВТ.
После проведения курса радиальной ударно-волновой терапии произошла консолидация кости, были сняты металлические конструкции.
1.Признаки перелома носа
Признаками перелома носа могут быть:
- Боль;
- Отек носа;
- Кривизна носа, изогнутость;
- Насморк или кровотечение из носа;
- Звук, похожий на скрежет, или ощущение скрежета, которые появляются, если до носа дотронуться или потереть его;
- Блокировка носовых проходов.
Возможные осложнения от перелома носа могут быть разными:
- Изменение внешнего вида носа или его кончика;
- Скопление большого количества крови в носовой перегородке (гематома носовой перегородки);
- Отверстие в носовой перегородке или разрушение переносицы;
- Искривление носовой перегородки, которая делит нос на две части;
- Постоянное затрудненное дыхание;
- Постоянное выделение жидкости или слизи из одной или обеих ноздрей. После травмы головы может даже случиться такое, что через нос начинает вытекать спинномозговая жидкость.
- Инфицирование носа, пазух носа или костей лица;
- Изменение или потеря обоняния.
Операция Латарже
При нестабильности плечевого сустава на фоне дефицита костной ткани лопатки рекомендована транспозиция клювовидного отростка лопатки – операция Латарже.
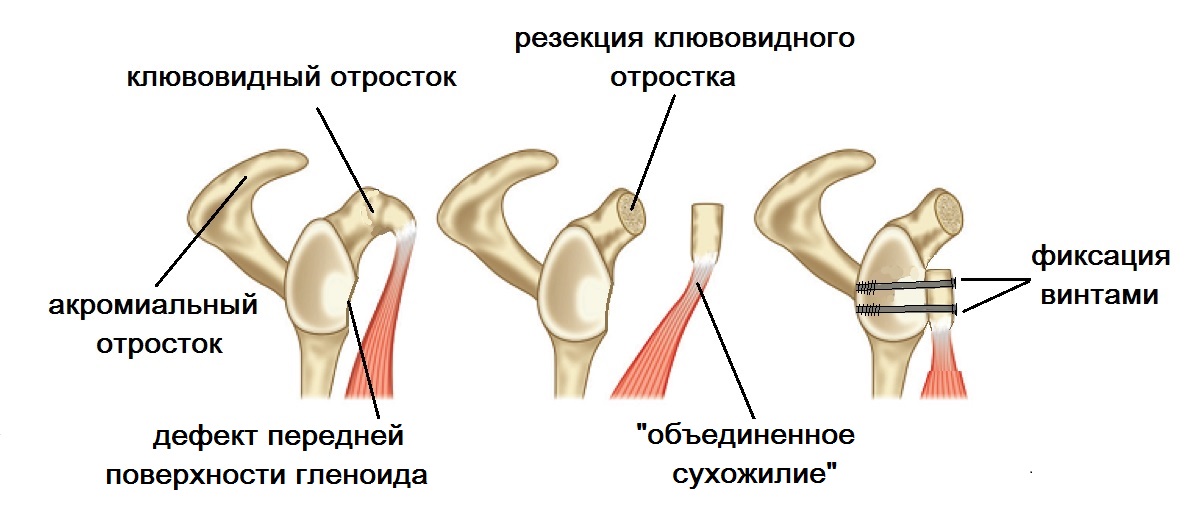
Операция также применяется при плохом состоянии связочного аппарата плечевого сустава, повторении вывиха после операции Банкарта, отсутствии фиброзной губы. Во время операции отсекается фрагмент клювовидного отростка (2х1см). С прикрепленными к нему мышцами он переносится сквозь подлопаточную мышцу на переднюю поверхность суставной впадины лопатки (гленоид). После подготовки и правильного расположения он фиксируется 2 винтами.
Операция обеспечивает восстановление костного дефекта гленоида за счет переноса клювовидного отростка и поддерживающий эффект из-за перемещенных мышц ближе к головке плечевой кости.
Восстановление и возврат к прежним нагрузкам возможно уже через 3 месяца после операции.
Повреждение SLAP
Установление диагноза SLAP – повреждения до недавнего времени представляло большую сложность. С развитием МРТ диагностики и совершенствования артроскопических технологий данная патология стала обязательной в практике плечевой хирургии.
SLAP (superior labrum anterior posterior) характеризуется отрывом фиброзной губы от гленоида в верхнем ее сегменте с распространением кпереди и кзади. В данной локализации от фиброзной губы начинается сухожилие длинной головки бицепса, что является основным вектором тяги во время травмы.
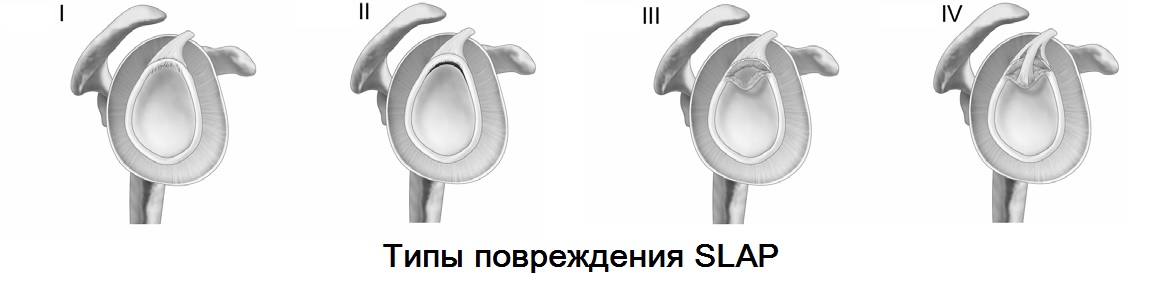
Причиной повреждения чаще всего служит травма: падение с опорой на отведенную руку, удар по области плеча, часто встречается у «бросающих» спортсменов (гандбол, бейсбол, водное поло), боксеров.
Консервативное лечение редко приводит к полноценному восстановлению, т.к. возврат к специфическим нагрузкам провоцирует повторение болей и прогрессирование разрыва.
Однако у пациентов без тяжелых физических и спортивных нагрузок комплексная терапия надолго избавляет от болевого синдрома. В первую очередь обеспечивается покой для плечевого сустава путем фиксации руки на поддерживающей повязке. Назначаются противовоспалительные нестероидные препараты. Для уменьшения воспалительной реакции и уменьшения боли обязательно используется физиотерапевтические процедуры, такие как фонофорез с лекарственными препаратами, лазер высокой интенсивности (HILT), ударно-волновая терапия (УВТ), массаж, тейпирование. Стимулирование регенерации достигается за счет приема хондропротекторов и внутрисуставного введения обогащенной тромбоцитами плазмы (PRP). После снятия воспаления и завершения этапа покоя важным фактором восстановления функции будет правильная реабилитация под контролем врача лечебной физкультуры.
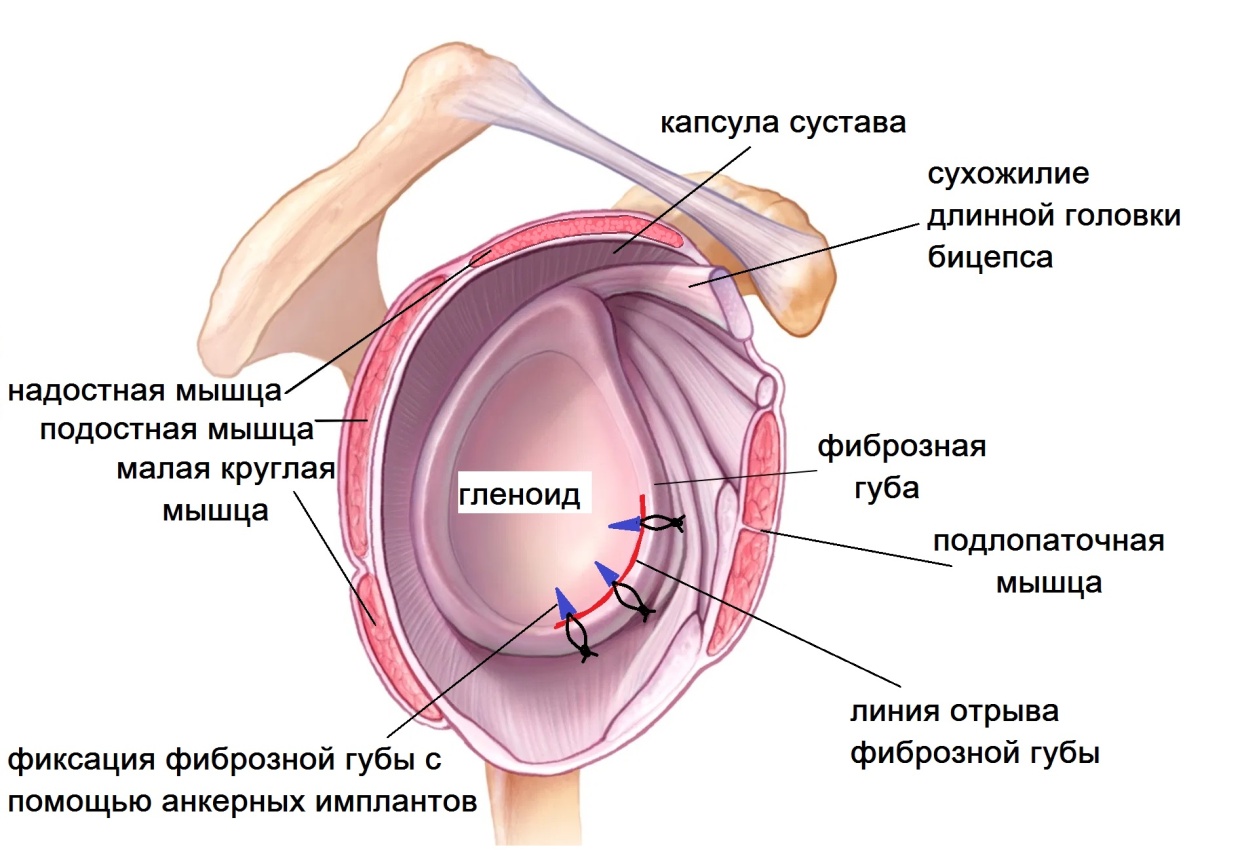
Артроскопическая фиксация фиброзной губы по аналогии с привычным вывихом плеча является наиболее рациональным методом лечения, т.к. обеспечивает точное восстановление анатомических структур. Малотравматичная операция сокращает время реабилитации. Под контролем камеры в суставную впадину лопатки устанавливают анкерные фиксаторы и с помощью нерассасывающихся нитей фиброзная губа возвращается на свое место.
Симптоматика
Клинические признаки перелома носа:
- Перелом носа проявляется сильной болью. Больной находится в шоковом или даже в обморочном состоянии.
- Возникает несильное кровотечение из носовых щелей, которое блокируется быстро и самостоятельно. В довольно редких случаях кровь течет ручьем и требует тампонады носа. Такое кровотечение может привести к выраженной кровопотере.
- Кожные покровы и слизистые оболочки повреждаются, что может проявляться скоплением воздуха в поверхностном жировом слое. Во время осмотра врач определяет, сообщается ли рана с полостью носа.
- Затем развивается отечность мягких тканей носа, глаз и скул, появляются кровоподтеки в районе скул и век. Кровоизлияние под кожей возникает в результате повреждения сосудов. Спустя сутки отек носа и окружающих тканей становится обширным. Синяки образуются вокруг носа и под глазами. Заметный отек в зоне приложения удара позволяет узнать, сломан ли нос. Этот симптом в сочетании с болью, деформацией и кровотечением дает характерную клиническую картину перелома носа.
- Затруднение носового дыхание обусловлено смещением костных отломков, деформацией носовой перегородки, нарастанием отека.
- При переломе костных и хрящевых структур носа пальпаторно определяется хруст отломков — явный признак, позволяющий врачу-травматологу поставить правильный диагноз и назначить адекватное лечение.
- Если нос сломан, из него непрерывно выделяется слизь.
- В дальнейшем возможно присоединение инфекции и появление лихорадки, боли и покраснения на месте поражения. Размягчение тканей указывает на начавшийся процесс абсцедирования.
Виды остеосинтеза челюсти
Остеосинтез металлической пластиной при переломе челюсти проводится разными способами. На виды его делят по 2 признакам – способу закрепления пластин и технологии проведения самой операции.
- По способу фиксации пластины при переломе челюсти остеосинтез бывает:
- очаговым, когда элементы пластины устанавливаются так, чтобы пересекать щель перелома и примыкать к ней;
- внеочаговым, при котором фиксация пластины осуществляется вне щели перелома челюсти или проходят через нее над слизистой и кожей (не задевая поврежденных тканей).
- По способу остеосинтез челюсти делят на открытый и закрытый:
- открытый проводится с рассечением мягких тканей и «открытием» концов костных отломков (отслаиванием надкостницы);
- закрытый остеосинтез пластинами при переломе челюсти – менее травматичная процедура, при которой соединение обломков проводится без рассечения мягких тканей и отслаивания надкостницы.
Закрытый метод обеспечивает ускоренное заживление, поскольку не предполагает осложнений, которые возможны из-за нарушения микроциркуляции в мягких тканях. Но отсутствие визуального контроля при закрытом остеосинтезе челюсти затрудняет правильное соединение костных элементов и в целом проведение манипуляции. Здесь требуется очень высокая квалификация специалиста.
Открытый метод установки пластин при переломах челюсти (с визуализацией кости) дает возможность максимально точно сопоставить обломки, а также удалить поврежденные (интерпонированные) мягкие ткани или мелкие осколки твердых. Главная сложность операции – риск тканевой гипоксии, которая является частой причиной энхондрального остеогенеза.
Последний предполагает переход костной мозоли в стадию хряща, что для нижней челюсти не характерно. При энхондральном остеогенезе замедляется образование типичной (оссифицированной) костной мозоли нижней челюсти.
К современным методам относится также ультразвуковой остеосинтез пластинами. Он проводится с применением специальной современной техники и является менее травматичным. Установка пластин при переломах с помощью ультразвуковой аппаратуры снижает вероятность осложнений.
Как проходит лечение перелома руки в Киеве
Метод терапии определяется характером и локализацией перелома. Ортопед-травматолог медицинского центра Consilium Medical может выполнить лечение следующими способами:
- • Медикаментозное лечение для купирования болевого синдрома и снятия воспалений;
- • Накладывание гипсовой повязки или назначение полимерного фиксатора для иммобилизации верхней конечности;
- • Репозиция – сопоставление отломков при незначительном смещении;
- • Остеосинтез – соединение костных фрагментов с последующей фиксацией в анатомически правильном положении при помощи металлоконструкций;
- • При открытом переломе с кровотечением проводится хирургическое лечение с ревизией раны и последующим наложением швов;
- • Установка аппаратов внешней фиксации для поддержания сломанной кости в анатомически правильном положении.
Как скорректировать кривизну носа
В силу разнообразия вариантов деформаций и тяжести нарушений не существует единого метода коррекции, подходы строго индивидуальны, что делать – определяется в ходе обследования с учетом имеющихся жалоб и симптомов. Врач определяет варианты коррекции – они могут быть безоперационными или с выполнением разных типов операций.
Если у пациента кривой нос, есть методики,как исправить это без операции.Безоперационные методы показаны небольшому количеству пациентов, их эффективность невысока. Они позволяют либо частично восстановить дыхание, либо исправить внешние дефекты. Радикально проблему они не решают.
В основном применяют хирургическую коррекцию, что позволяет выровнять форму носа, восстановить нормальное дыхание и устранить дополнительные симптомы.
Инъекционные методики помогают исправить внешние дефекты, увеличивая объемы тканей на стороне их дефицита. Введение гиалуроновой кислоты не требует особой подготовки, имеет минимальные противопоказания, проводится амбулаторно и допускает возврат к привычной жизни сразу после инъекций. В периоде восстановления есть ряд ограничений – нельзя подвергаться воздействию УФ-лучей и высоких температур. Но возможности метода ограничены, можно исправить только небольшие дефекты. Зачастую проблему заложенности носа, вазомоторных ринитов эта методика не решает. Кроме того, введение гиалуроновой кислоты – это временное решение, эффект длится до года.
Лазерная септопластика. Исправление кривой перегородки носа лазером – безоперационный метод воздействия на передние отделы носовой перегородки лучом лазера. Под его влиянием носовая перегородка размягчается, становится более пластичной, что позволяет хирургу изменить ее форму механически. Хотя метод может показаться перспективным, есть и ряд существенных недостатков. Исправление возможно только в области хрящевой части перегородки, полезна при асимметрии ноздрей. Если деформации значительны, она не даст желаемого эффекта.
Ринопластика кривого носа может исправлять любые виды деформаций, но важно, чтобы хирург обладал большим опытом и владел методиками коррекции. При эстетической пластике проводят коррекцию внешних дефектов – крыльев, спинки или кончика носа
При функциональных проблемах проводят септопластику, выравнивая носовую перегородку. Если нужно одновременно и эстетическое, и функциональное исправление – показана риносептопластика. Проводятся операции с закрытым доступом (через нос) и открытым методом. У каждой методики есть свои плюсы и минусы, о которых заранее скажет врач, подбирая технику вмешательства.
Привычный вывих плеча
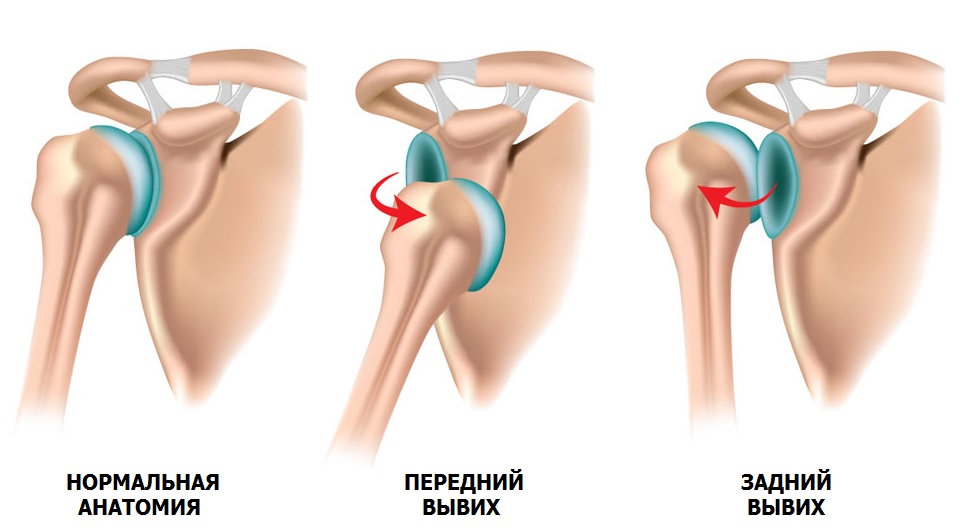
Одно из ошибочных утверждений, что вывих лучше, чем перелом. Последствия первичного вывиха могут быть достаточно серьезными и приводить к повторению травмы.
Привычный вывих – патологическое состояние, при котором происходит смещение головки плечевой кости относительно суставной впадины лопатки (нестабильность плечевого сустава). Причиной вывиха в 90% случаев является травма, например: падение на вытянутую руку, удар по области плечевого сустава, поднятие тяжести, слишком размашистые движения руками, мышечный спазм при эпилепсии.
Предрасположенностью к вывиху является дисплазия – врожденное нарушение развития соединительной ткани, при котором суставы обладают повышенной подвижностью (гипермобильность).
Во время вывиха происходит резкое перемещение головки плечевой кости, как будто выходит из сустава. В результате повреждаются удерживающие элементы: фиброзная губа и связки. С увеличением количества вывихов, смещение происходит с меньшим сопротивлением. Мягко-тканные структуры не оказывают должной поддержки суставу и постепенно начинают повреждаться соприкасающиеся кости, которые при этом стираются. Нестабильность плечевого сустава со временем прогрессирует и вывихи могут происходить даже во сне.
Лечение
Основным методом восстановления стабильности плечевого сустава считается хирургическое лечение. Наиболее щадящей методикой является артроскопия (операция Банкарта). При неповрежденной костной ткани и наличие фиброзной губы хорошего качества выполняется рефиксация фиброзной губы с помощью специальных якорных рассасывающихся имплантов. Вся операция производится через 3-4 прокола кожи по 5-6 мм. Через первый прокол в полость сустава вводится камера и изображение передается на монитор. Сустав осматривается изнутри, находится разрыв фиброзной губы. Через другие проколы она мобилизуется специальными мини-инструментами, поверхность лопатки зачищается от рубцов. В лопатке рассверливаются каналы и в них вводятся якорные (анкерные) фиксаторы и закрепляются в кости. Нитями из этих имплантов фиброзная губа прошивается и притягивается к зачищенной поверхности лопатки. Стабилизация мягко-тканных структур, таким образом, восстанавливает утраченную при вывихе анатомию. Для приживления фиброзной губы требуется время, поэтому после операции рука повещается в мягкую поддерживающую повязку сроком на 4 недели.