Панариций (паронихия)
Содержание:
- Классификация паронихии и основные симптомы
- Причины
- Причины панариция
- Паронихий
- Профилактика
- Причины возникновения
- Панариций у ребёнка
- Причины возникновения
- Период реабилитации
- Паронихий
- Врач-хирург Клиники на Комарова рекомендует
- Особенности операции
- Симптомы абсцесса мягких тканей кожи и подкожной клетчатки
- Какие существуют народные методы лечения панариция?
- Лечение панариция
- Симптомы и признаки панариция
- Лечение
Классификация паронихии и основные симптомы
Характерные формы
- Простые виды паронихии проявляются как самостоятельная форма заболевания, не являющаяся следствием осложнения других болезней. Кожа вокруг ногтя краснеет, отекает, появляются незначительные болевые ощущения. Как правило, при хорошем иммунитете организм за несколько дней справляется с простой формой паронихии, обращение к врачу не требуется.
- Гнойная (пиококковая) форма развивается при попадании в ткани микроорганизмов (стафилококков, стрептококков). Начинается заболевание с появления отека и пульсирующей боли. Через пару дней происходит нагноение мягких тканей. Выздоровление начинается после вскрытия гнойника. Иногда абсцесс может перейти на кисть, крайне редко – распространиться по организму, поражая внутренние органы.
- Кандидамикотическая форма – спровоцированная грибками рода кандида. Ногтевой валик лишается внутреннего слоя, ограждающего ноготь от повреждений. Данная форма относится к хроническим, сопровождается незначительным воспалением. Гнойный процесс, как правило, отсутствует или не сильно выражен. Когда грибки затрагивают не только кожу, но и пластину ногтя, она начинает слоиться, крошиться, утолщается, меняет оттенок. Чаще всего воспалением в хронической стадии страдают работники кондитерской отрасли.
- Язвенная форма – обычно вызывается патогенными микроорганизмами или веществами бытовой химии, температурным воздействием, травмами, экземой или псориазом. Язвенная паронихия иногда проявляется как осложнение простой формы. На коже вокруг ногтя образуются язвочки, которые могут стать причиной вторичного заражения.
- Роговая форма – встречается нечасто, в основном у больных сифилисом, характеризуется появлением гиперкератозных папул.
- Сухая форма – отличается слабовыраженным воспалением и отсутствием процесса нагноения. Ногтевой валик при этом заметно огрубевает и шелушится.
- Турниоль – форма, при которой через ранки, заусенцы в ткани попадают бета-гемолитические стрептококки, стафилококки, грибковая микрофлора. На коже появляются неплотные пузырьки, содержимое которых начинает гноиться. После вскрытия пузырьков вокруг ногтя остаются ранки в виде подковы. Возможно появление таких симптомов как слабость, повышение температуры тела. Турниоль опасен полной отслойкой ногтя, развитием лимфаденита.
- Экзематозная и псориатическая формы – ногтевой валик отекает, слегка воспаляется, появляются пузырьки, шелушение, кожа становится толстой. Когда везикулы вскрываются, образуются корочки. Ногти приобретают решетчатую поверхность, продольные бороздки, желтеют, крошатся и слоятся.
При развитии гнойного процесса самостоятельно вскрываются лишь самые маленькие гнойники. Поэтому, чтобы избежать абсцесса, необходимо как можно скорее обратиться за медицинской помощью.
Причины
Инициаторами воспалительного процесса выступают бактерии. В большинстве случаев это бактерии золотистого стафилококка или стрептококка, но это могут быть и другие бактерии, в том числе, передающиеся от животных, рыб, моллюсков.
Причиной поверхностной флегмоны в подкожной жировой клетчатке обычно служит раневое проникновение инфекции через ссадину, порез, укус животного.
Внутренние, глубокие флегмоны возникают из-за проникновения бактериальной инфекции из соседних тканей или отдаленного очага воспаления с кровью, лимфой.
Источником бактерий и причиной развития гнойного воспалительного процесса в жировой клетчатке могут стать, например, тонзиллит, фурункулез, кариес.
Как и другие инфекционные заболевания, флегмоны чаще возникают на фоне пониженного иммунитета, в частности при алкоголизме, ВИЧ, туберкулезе, сахарном диабете, болезнях крови и других иммунодефицитных состояниях.
Фактор иммунодефицита осложняет течение флегмоны, ускоряет ее развитие, ухудшает прогноз и повышает риск осложнений.
Причины панариция
Непосредственная причина воспалительного процесса при панариции – инфекция, проникающая в мягкие ткани пальца через микротравмы, порезы, проколы кожи. Также входными воротами для патогенной флоры могут служить ожоги, ссадины, расчёсы, укусы насекомых, инородные тела (занозы). Причиной гнойного воспаления могут быть различные виды бактерий, однако чаще всего панариций пальца на руке вызывают различные штаммы золотистого стафилококка (58,3% случаев), смешанная флора (16,5%) или стрептококки (12,6%).
Золотистый стафилококк. Фото: PHIL CDC
Факторы, увеличивающие риск воспаления мягких тканей пальцев:
- Частое мытьё рук с использованием некоторых видов мыла или химикатов;
- Вредные привычки – прикусывание кончиков пальцев, онихофагия (привычка грызть ногти), сосание пальцев у детей;
- Злоупотребление косметологическими процедурами, сопровождающимися травмой – маникюр, педикюр и пр.;
- Использование лекарственных препаратов – производных витамина А (изотретиноин), способных снижать иммунитет;
- Приём лекарственных препаратов, подавляющих иммунитет, при комплексной терапии аутоиммунных и онкологических патологий (химиотерапия, иммунодепрессанты);
- Хронический воспалительный процесс на коже (аллергические дерматиты, псориаз, красная волчанка, другие кожные заболевания);
- Иммунодефицитные состояния, авитаминоз, сахарный диабет.
Фото: freepik.com
Паронихий
Паронихий – это наиболее часто встречающаяся инфекция руки, которая начинается как воспаление подкожной клетчатки, но может быстро перейти в абсцесс. У женщин это заболевание проявляется в три раза чаще, чем у мужчин. К его развитию предрасположены больные ВИЧ-инфекцией и люди, длительное время принимающие глюкокортикоиды.
Некоторые болезни нарушают ногтевую пластинку, околоногтевой валик, кутикулы и провоцируют развитие паронихия. К ним относят:
- псориаз,
- побочное действие ретиноидов,
- средства для лечения ВИЧ-инфекции.
Существует два типа паронихия:
- Острый – болезненное состояние сопровождающееся образованием гноя вызванного стафилококком.
- Хронический – его причиной становится грибковая инфекция.
Острый паронихий
Острый паронихий обычно развивается в результате небольшой травмы, которая отделяет околоногтевой валик от ногтя. К таким повреждениям относят:
- заусенцы,
- порезы при стрижке ногтей,
- маникюр,
- наращивание ногтей.
Для острого паронихия характерны следующие симптомы:
- отек и покраснение кончика пальца,
- скопление гноя под кожей,
- воспаление кожной складки в основании ногтя.
Область воспаления и скопление гноя могут распространяться на противоположный ногтевой валик через участок кожи на основании ногтевой пластинки. Паронихий может переходить в панариций. При прогрессировании инфекции возможно повреждение глубоко расположенных структур, сухожилий, костей и суставы.
Хронический паронихий
Причиной хронического паронихия является грибковая инфекция. Если это заболевание длительное время не поддается лечению, то он может быть проявлением какого-либо новообразования.
Эта болезнь развивается у людей, которые работают во влажной среде, контактируют со слабыми щелочами или кислотами. К такой категории относят:
- уборщиц,
- посудомоек,
- барменов,
- флористов,
- пекарей,
- профессиональных пловцов.
Хронический паронихий проявляется:
- отеком, покраснением и болезненностью околоногтевых валиков без признаков жидкого гноя,
- утолщением и изменением цвета ногтевой пластинки, появлением на ней выраженных поперечных борозд,
- отделением от ногтевой пластинки кутикулы и валиков, что может предрасполагать к инфицированию.
Профилактика
Профилактика паронихия подразумевает:
- предупреждение возникновения микротравм на коже;
- защита пальцев рук и ног;
- дезинфекция инструментов перед проведением маникюра и педикюра;
- ограничение вредного воздействия химических веществ и/или высоких температур.
Во избежание развития воспалительного процесса, сразу после повреждения пальцев следует смазать рану раствором йода и наложить стерильную марлевую повязку, после чего обратиться к специалисту. Паронихия начинается с незначительных ран и повреждений кожи, поэтому при первых признаках развития воспаления следует обратиться к врачу.
Причины возникновения
Панариций – это бактериально обусловленное неспецифическое воспаление. Чаще всего в качестве возбудителя выступают гноеродные стафилококки и стрептококки. Но не исключено участие и других патогенных микроорганизмов (например, дрожжеподобных грибов) и микст-инфекции. Иногда встречается также герпетическая форма заболевания.
Путь проникновения возбудителей – исключительно экзогенный. Входными воротами в большинстве случаев становятся небольшие повреждения кожи. Поэтому в анамнезе у пациентов с панарициями могут быть уколы швейными иглами и шипами растений, порезы (в том числе при стрижке ногтей), раны после сорванных заусениц, удаленные или оставшиеся занозы, потертости.
Повышенный риск развития панариция отмечается у людей, чья трудовая деятельность или хобби связаны с обработкой дерева, металла и других поверхностей. Склонны к такому заболеванию рыбаки и работники рыборазделочных цехов. Реже занос инфекции происходит при укусах животных, рваных и размозженных ранах, открытых переломах пальцев.
Развитию панариция способствуют:
- неправильная или несвоевременная обработка полученных повреждений;
- использование для маникюра давно не очищаемых инструментов;
- чрезмерное обрезание краев ногтевых пластин;
- ношение тесной, плохо вентилируемой обуви;
- повторные продолжительно существующие мацерации кожи;
- наличие сахарного диабета, полигиповитаминоза и иммунодефицитных состояний любого происхождения;
- хронические нарушения микроциркуляции в пальцах, обусловленные вибрацией, повторными переохлаждениями, воздействием токсических соединений (металлов, минеральных масел, негашеной извести).
В большинстве случаев заболевание обусловлено травмами на производстве и имеющимися профессиональными предрасполагающими вредностями. На бытовые причины приходится 10-15%.
Панариций у ребёнка
Дети чрезвычайно уязвимы перед различными инфекционно-воспалительными заболеваниями мягких тканей пальцев рук. Причина в несовершенстве иммунной системы и частых травмах кожи, получаемых при ущемлении дистальных фаланг дверями и ящиками, порезах, уколах. Панариций может возникать даже у самых маленьких детей. Возможны дополнительные симптомы, такие как высокая температура, лихорадка, часто отсутствующие у взрослых даже с гнойными формами панариция, что объясняется повышенной реактивностью организма у детей. Принципы диагностики и лечения не отличаются от таковых у взрослых.
Причины возникновения
Основными причинами возникновения паронихия являются:
- травмирование околоногтевых валиков;
- воздействие на них вредных химических веществ и/или высоких температур;
- иногда является результатом профессиональной деятельности.
Паронихия инфекционного характера в большинстве случаев является следствием кандидамикоза:
- Паронихия кандидамикотическая (паронихия микотическая) – это воспаление кутикулы ногтя, вызванное паразитическим грибком рода Candida albicans. Воспаление характеризуется слабо выраженным нагноением околоногтевого валика и исчезновением кутикулы.
- Паронихия пиококковая (нагноительная) – это гнойное воспаление ногтевой фаланги пальца, вызванное гноеродными кокками. Заболевание характеризуется резкой болезненностью и сильным воспалением околоногтевого валика с появлением нагноения.
- Паронихия язвенная – течение болезни характеризуется изъязвлением ногтевого валика.
Воспаление околоногтевого валика развивается на фоне различных повреждений кожи, таких как микроскопические порезы, заусеницы и мелкие трещины. Несмотря на то, что отек более выражен на тыльной поверхности пальца, воспалительный процесс в большинстве случаев локализуется на ладонной поверхности.
В силу анатомических и физиологических особенностей, отечная жидкость распространяется по лимфатической системе вглубь тканей, что в конечном счете может привести к полному поражению околоногтевого валика и окружающей клетчатки. В результате этого отек распространяется на значительную площадь пальца.
У детей возбудителем паронихии чаще всего является бактерия стафилококк. Гораздо реже – стрептококк.
Период реабилитации
В зависимости от размера и локализации гнойника полное восстановление наступает через 5-14 дней после оперативного вмешательства.
При необходимости назначаются курс медикаментозной терапии. Она может включать:
- обезболивающие и жаропонижающие препараты;
- антибиотикотерапия;
- иммуностимулирующая терапия.
После манипуляции необходимо:
- соблюдать правильную гигиену;
- регулярно выполнять перевязки;
- являться на контрольные осмотры по назначению хирурга.
Не затягивайте с обращением к специалисту. Любые процессы в организме, сопровождающиеся образованием гноя оказывают негативное влияние на работу всех органов и систем организма и могут быть опасны для жизни.
Паронихий
Паронихий – это наиболее часто встречающаяся инфекция руки, которая начинается как воспаление подкожной клетчатки, но может быстро перейти в абсцесс. У женщин это заболевание проявляется в три раза чаще, чем у мужчин. К его развитию предрасположены больные ВИЧ-инфекцией и люди, длительное время принимающие глюкокортикоиды.
Некоторые болезни нарушают ногтевую пластинку, околоногтевой валик, кутикулы и провоцируют развитие паронихия. К ним относят:
- псориаз;
- побочное действие ретиноидов;
- средства для лечения ВИЧ-инфекции.
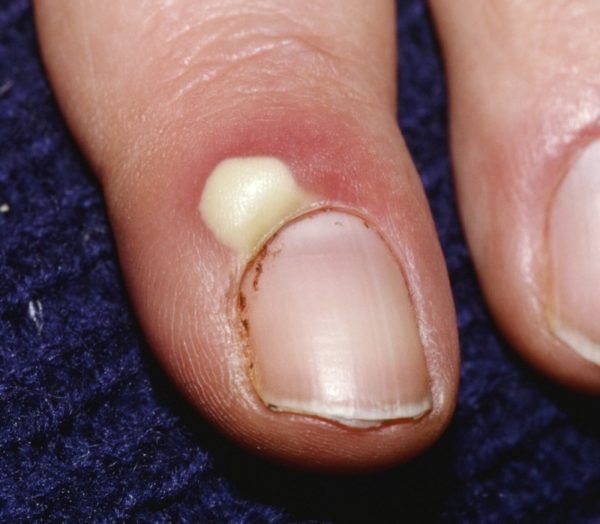
Острый паронихий
Существует два типа паронихия:
- Острый – болезненное состояние сопровождающееся образованием гноя вызванного стафилококком.
- Хронический – его причиной становится грибковая инфекция.
Острый паронихий
Острый паронихий обычно развивается в результате небольшой травмы, которая отделяет околоногтевой валик от ногтя. К таким повреждениям относят:
- заусенцы;
- порезы при стрижке ногтей;
- маникюр;
- наращивание ногтей.
Для острого паронихия характерны следующие симптомы:
- отек и покраснение кончика пальца;
- скопление гноя под кожей;
- воспаление кожной складки в основании ногтя.
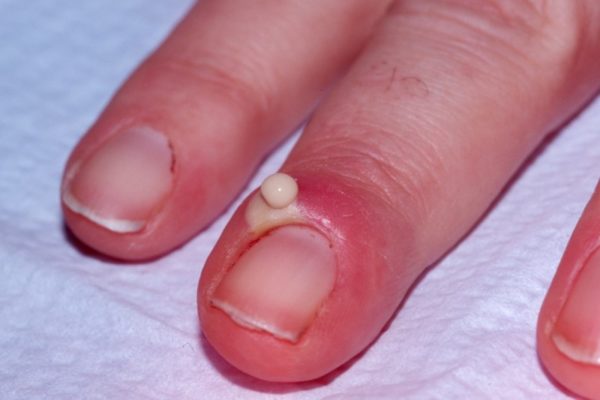
Область воспаления и скопление гноя могут распространяться на противоположный ногтевой валик через участок кожи на основании ногтевой пластинки. Паронихий может переходить в панариций. При прогрессировании инфекции возможно повреждение глубоко расположенных структур, сухожилий, костей и суставы.
Хронический паронихий
Причиной хронического паронихия является грибковая инфекция. Если это заболевание длительное время не поддается лечению, то он может быть проявлением какого-либо новообразования.
Эта болезнь развивается у людей, которые работают во влажной среде, контактируют со слабыми щелочами или кислотами. К такой категории относят:
- уборщиц;
- посудомоек;
- барменов;
- флористов;
- пекарей;
- профессиональных пловцов.
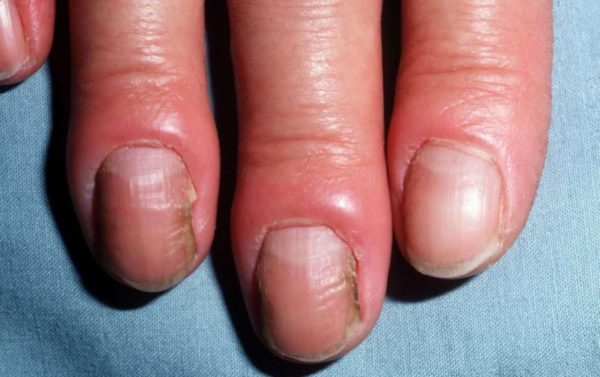
Хронический паронихий проявляется:
- отеком, покраснением и болезненностью околоногтевых валиков без признаков жидкого гноя;
- утолщением и изменением цвета ногтевой пластинки, появлением на ней выраженных поперечных борозд;
- отделением от ногтевой пластинки кутикулы и валиков, что может предрасполагать к инфицированию.
Врач-хирург Клиники на Комарова рекомендует
«В первые 1–2 дня возможно консервативное лечение формирующегося панариция при помощи полуспиртовых компрессов или ванночек с гипертоническим раствором соли – но положительный эффект от них наступает лишь в 20-30% случаев (ни в коем случае не пользуйтесь повязками с ихтиоловой мазью или мазью Вишневского – они лишь ускоряют нагноение).
Критерием окончательного формирования панариция в гнойной хирургии является «бессонная ночь» — после таких ночей пациенты обычно без лишних уговоров приходят к хирургу за оперативным лечением. Попытки самолечения неприемлемы, так как могут закончиться развитием панариция вглубь. Это приведет к появлению таких его форм, как сухожильный и костный панариций, что значительно усложняет лечение и ухудшает исход.
Подкожный или подногтевой панариций – заболевание, при котором хирург может вылечить пациента амбулаторно. Госпитализация не нужна, однако после операции необходимо проводить перевязки столько, сколько потребуется врачу для адекватного контроля за раной.
Операция выполняется под местной анестезией, рана очищается от гноя и заживает в период от 5 до 10 дней.
Уже в первый же день после операции наступает видимое облегчение, пациенту проводится курс лекарственной терапии антибактериальными препаратами и анальгетиками.
В периоде восстановления пациенту можно назначить физиотерапевтическое лечение для ускорения процессов регенерации.
Записаться на прием к врачу хирургу вы можете по телефону +7 (423) 243 14 15, 240 2727.
Стоимость консультативного приема 1 500 рублей.
Особенности операции
Вскрытие гнойника осуществляется тремя этапами – вскрытие, опорожнение содержимого и дренирование полости. Суть этой методики в следующем:
- предварительно выполняется обезболивание (препарат подбирается индивидуально), при обширных абсцессах возможен общий наркоз;
- после удаления гноя, врач исследует полость абсцесса, устраняя возможные дополнительные полости и затеки;
- полость абсцесса промывается антисептиком;
- в полость абсцесса помещаются лекарственные растворы либо мази;
- проводится дренирование абсцесса, либо его тампонирование.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Симптомы абсцесса мягких тканей кожи и подкожной клетчатки
Местные проявления:
- появление болезненного твердого болезненного узла и покраснения вокруг него;
- далее появляется выраженный отек кожи, размягчение в центральной части, усиление болевого синдрома;
- возможное увеличение расположенных рядом лимфатических узлов.
Общие проявления абсцесса:
- слабость, недомогание, головная боль;
- повышение температуры тела, которая может достигать 39-40 °C и сопровождаться ознобом – данные симптомы могут быть связаны с всасыванием в кровоток токсических веществ, образующихся в результате распада тканей внутри абсцесса или свидетельствовать о распространении гнойного процесса.
Какие существуют народные методы лечения панариция?
Запомните!Народное лечение панариция
| Метод лечения | Способ приготовления и применения | Как действует |
| Солевые ванночки | Растворить 100 грамм сухой поваренной соли в литре воды. Затем опустить в полученный раствор палец. Продолжительность процедуры — 20-30 минут. Кратность — 2-3 раза в день. Применяется в теплом виде. | Способствует обратному развитию воспалительного процесса, уменьшает боль и отек, борется с болезнетворными микроорганизмами. |
| Компрессы с печеным луком | Небольшую луковицу очищают и запекают в духовке до мягкости. Затем разрезают пополам, прикладывают к месту воспаления в теплом виде и накладывают повязку. Компресс меняться каждые 4-5 часов. | Ускорят созревание гнойника, а также способствует выходу гноя наружу. |
| Компресс из листьев алоэ | Очищается от кожуры лист алоэ, а полученная мякоть накладывается на панариций. Время компресса — 5-6 часов (можно на ночь). | Уменьшает воспалительный процесс. |
Лечение панариция
Тактика лечения зависит от стадии заболевания. В стадии инфильтрации возможна консервативная терапия антибактериальными препаратами. При наличии гнойной полости – хирургическое лечение. Без адекватной терапии панариций может привести к потере пальца вследствие гангрены. Лечение в домашних условиях – основная причина позднего обращения к врачу и серьёзных осложнений.
Фото: beststudio / freepik.com
Лекарственные препараты для лечения панариция
Антибактериальная терапия основывается на применении цефалоспоринов первого поколения или препаратов пенициллинового ряда, имеющих активность против стафилококков (оксациллин, метициллин). Длительность лечения 7-10 дней, в виде внутривенных или внутримышечных инъекций. Альтернативные препараты, применяющиеся при отсутствии эффекта – доксициклин, клиндамицин, бисептол.
ВАЖНО! Если панариций возникает вследствие ранения, может быть необходимость в введении противостолбнячной сыворотки. При укусе животных необходима вакцинация от бешенства
Хирургическое лечение панариция
Существует огромное количество различных методик хирургического лечения панариция. Цель оперативного вмешательства – создание оттока для гноя и дренирование гнойной полости. Операции по лечению панариция проводятся под местной и общей анестезией. Для лучшего оттока гноя в ране оставляют латексные дренажи, сама рана не ушивается, заживление происходит постепенно, на протяжении нескольких недель. В тяжёлых случаях при невозможности сохранить палец проводят ампутацию.
Симптомы и признаки панариция
- Сильная, постоянная боль в пальце, которая может иметь пульсирующий (дергающий) характер.
- Покраснение и припухлость кожи вокруг ногтя или всего пальца. Нередко в зоне воспаление, под кожей, формируется скопление гноя, видимое как белый пузырь или полоса.
- Нарушение сгибания и разгибания в пальце.
- Повышение температуры тела.
Так, в самом начале заболевания, когда воспаление затрагивает лишь кожу, отмечается покраснение и припухлость кожи, зуд или болезненность в области пальца. При дальнейшем распространении инфекции вглубь, на жировую клетчатку боль становится невыносимо, дергающей. При отсутствии адекватного лечения воспаление может распространиться на мышцы, сухожилия и кости пальца, что проявляется сильнейшей болью, отеком, нарушением подвижности пальца и повышением температуры.
Лечение
Единственное эффективное лечение флегмоны — хирургическое. Это вскрытие гнойного очага, эвакуация гноя, дренаж и санация.
Перед проведением операции пациент госпитализируется в стационар международной клиники Медика24. Здесь быстро проводятся все необходимые предварительные обследования, включая врачебный осмотр (хирургом), анализы крови (включая СОЭ для оценки интенсивности воспалительного процесса), УЗИ.
По показаниям выполняется пункция — забор образца экссудата для выявления бактериального возбудителя и выбора антибактериальной терапии после операции.
Хирургическое лечение флегмоны выполняется под местной анестезией или под общим наркозом в зависимости от конкретного случая.
Гнойный очаг вскрывается широким разрезом мягких тканей. При этом рассекаются не только поверхностные, но также глубокие ткани, чтобы обеспечить полный выход гноя.
После вскрытия гнойного очага и отхождения его содержимого устанавливается дренаж — резиновые трубки.
Флегмозная полость хорошо промывается, обрабатывается антисептиками, после этого рана закрывается повязкой с наложением лекарственных препаратов (антибиотиков, гипертонического раствора, некролитических средств, др.), мазей (троксевазиновой, метилурациловой, др.), лечебных масел.

