Боль внизу живота у женщины чаще говорит о гинекологическом воспалении
Содержание:
- Вопросы по теме
- Найти причину боли без рентгена и МР-томографии
- Определение болезни по цвету выделений
- Как облегчить приступ болей внизу спины
- Обследования во втором триместре беременности
- Лечение неврита локтевого нерва
- Осложненные формы
- Как в домашних условиях лечить карпальный (кистевой) туннельный синдром?
- Вздутие живота, запоры и микробиота во время беременности
- Характеристика возможной боли по триместрам беременности
- Как упражняться?
- Симптомы
- Как определить наличие диастаза мышц живота самостоятельно
- Особенности болей внизу спины у женщин
- Что делать, если болит живот?
Вопросы по теме
Можно ли принимать стимбифид постоянно?
Да, можно принимать длительно.
Можно ли применять стимбифид во время кормления грудью?
Формально стимбифид противопоказан и при беременности, и при кормлении грудью. Смотрите инструкцию по применению.
Где купить Стимбифид Плюс?
Здравствуйте!
https://stimbifid.ru/gde-kupit.html
Добрый день, у ребенка 12 лет (вес ребенка 34кг) показатель хэликобактер 1.15.Антибиотик не пьем. Пили де-нол две недели, плохо от него, помогает Иберогаст, еще пьем моторрикум. Заказали стимбифид плюс для эрадикации Хэликобактер. Пить натощак? Можно ли пить с Иберогастом? Нужно ли пить Омез 10мг, так как кислота есть, или достаточно Стимбифид плюс. Заказали 80 таблеток.
Ещё раз, здравствуйте!
На курс 1 месяц необходима 1 большая (170 табл) или 4 маленьких (по 40 табл).
Отличия Стимбифида и Стимбифида Плюс
Cахарный диабет 2 типа обострение гастрита и поджелудочной железы я это чувствую ,но после обследования мрт и узи показало, что у меня все в порядке, тогда я стала принимать омепрозол перед едой и после еды крион помогает, но процесс затянулся что вы мне посоветуете
Здравствуйте!
Необходимо сдать анализ на бактерию хеликобактер пилори (причина гастрита и язвы желудка).Лечение Стимбифид плюс за 30 мин до еды по 2т х 3р в день — 1 месяц.
Здоровья Вам!
Найти причину боли без рентгена и МР-томографии
Как известно, при беременности лучевые методы диагностики нежелательны. Без снимков можно обойтись почти всегда, если врач умеет сопоставить имеющиеся симптомы и у него есть на это время. Мы исследуем тонус некоторых мышц, рефлексы и чувствительность в системах различных периферических нервов и это дает нам достаточно информации. Такой осмотр может занять 30-40 минут, зато он информативен и на 100% безопасен.
В крайнем случае, можно прибегнуть к исследованию периферических нервов и спинного мозга с помощью электромиографии (при беременности некоторые методы электромиографии разрешены).
Определение болезни по цвету выделений
Цвет и консистенция выделений у женщины могут меняться в зависимости от более чем 100 факторов. Потому даже опытный гинеколог без проведения лабораторных исследований по одному только осмотру не сможет дать вам точного диагноза.
Предположительно, лишь значительные белые выделения творожной консистенции говорят о том, что у женщины (любого возраста) развивается кандидоз. Но молочница сама по себе приходит редко. В основном она бывает при ЗППП, то есть заболеваниях, передающихся половым путем, часть из которых была перечислена выше. Потому нужно обязательно сдать мазок на бакпосев, а также определенные анализы на венерические болезни (которые назначит гинеколог).
Если вы решите сами поставить себе свечи от молочницы или сделать спринцевание без предварительной сдачи анализов, можно только перевести болезнь в хроническую или скрытую форму. И тогда в будущем снова появятся симптомы, а лечение займет больше сил, времени и денег. И последствия для организма уже будут более серьезными
Это нужно учесть особенно тем, кто планирует иметь детей в будущем: через год, 5 или 10 лет, не важно
Цвет выделений может лишь подсказать врачу, какие именно исследования рекомендованы. То есть гинеколог может сказать, что есть подозрение на те или иные болезни. Пенящиеся прозрачные выделения могут говорить о том, что патологический процесс спровоцирован хламидиями.
Если выделения белые, имеют запах рыбы, то предполагается в основном или бактериальный вагиноз или гарднереллез. Бели зеленоватого цвета говорят о том, что происходит гнойный процесс, потому что поскольку большое количество лейкоцитов окрашивают выделения женщины в зеленый в той или иной мере. Чем сильнее воспаление, тем более насыщенный зеленый цвет выделений будет.
Выделения желтого оттенка говорят во многих случаях о трихомониазе, потому что воспалительный процесс при этой патологии чаще базируется во влагалище, а там количество лейкоцитов поменьше. Белые выделения у женщин и девушек, как уже было отмечено, иногда — вариант нормы, а иногда — признак молочницы. Если молочница протекает в легкой форме, то тревожащей симптоматики по типу жжения и зуда может не наблюдаться. Или же зуд появляется время от времени и он не сильный. Срочно идите к гинекологу, если ваши белые выделения стали густыми или количество их увеличилось. Нужно сдать анализ, чтобы узнать, молочница это или нет.
Но не стоит по цвету выделений без сдачи анализов самостоятельно диагностировать себе что-либо. Врачи предупреждают, что самостоятельная диагностика и самостоятельное лечение, если вы не имеете квалификации доктора, может только навредить!
Как облегчить приступ болей внизу спины
Если сильнейшие боли в пояснице появились внезапно, а обратиться за медицинской помощью в клинику или вызвать скорую медицинскую помощь возможности нет, в качестве экстренной меры можно и нужно принять обезболивающий препарат из группы нестероидных противовоспалительных средств. Эти лекарства не только облегчают боль, но и уменьшают активность воспалительного процесса и снижают температуру тела, как общую, так и локально. Они имеют и ряд противопоказаний, поэтому перед приемом таблетки следует ознакомиться с инструкцией
Обратите внимание, что большинство из НПВС не рекомендованы для приема беременным – самолечение для этой категории пациентов недопустимо
Необходимо снизить нагрузку на поясницу – принять горизонтальное положение на полужестком матраце, постараться расслабиться.
Даже если боль после отдыха и приема препарата уменьшилась, необходимо при первой возможности обратиться на консультацию к врачу.
Обследования во втором триместре беременности
На втором триместре беременности также следует пройти некоторые исследования, чтобы исключить патологию плода и вовремя начать лечение при необходимости. Особенности второго триместра беременности определяют перечень необходимых исследований и консультаций.
На сроке 14–20 недель обязательно проводится скрининговое исследование на предмет хромосомных патологий. По их результатам оценивается риск рождения ребенка со следующими заболеваниями:
- синдром Дауна;
- синдром Эдвардса;
- трисомия и т. д.
Обязательным является и УЗИ-исследование. Оно позволяет оценить гармоничность развития плода. Дополнительно врач оценивает частоту сердечных сокращений будущего малыша, его положение, длину пуповины.
Также проводят общий и биохимический анализы крови. Первый позволяет оценить уровень гемоглобина матери, так как анемия в период беременности не редкость. При проведении биохимии особенно важные следующие показатели:
- альфа-фетопротеин (АФП);
- ХГЧ;
- свободный эстриол.
Что делать во втором триместре беременности, если есть отклонения в анализах, обязательно подскажет врач акушер-гинеколог.
Лечение неврита локтевого нерва
Лечение локтевого неврита проводят по нескольким направлениям:
- Если заболевание вызвано бактериальной инфекцией, назначают антибиотики, если вирусами – противовирусные препараты.
- Если в основе лежат сосудистые нарушения (нерв не получает достаточного количества кислорода и питательных веществ из-за нарушения кровотока), применяют сосудорасширяющие средства.
- Если неврит связан с травмой, нужно разгрузить пораженную руку. Для этого применяют специальные шины.
- Для борьбы с болью и воспалением невролог назначает препараты из группы нестероидных противовоспалительных средств (диклофенак, ибупрофен).
- Для уменьшения отека нерва назначают мочегонные: диакарб, фуросемид.
- Физиотерапевтические процедуры обычно назначают к концу второй недели заболевания. Применяют импульсные токи, УВЧ, ультрафонофорез с гидрокортизоном, электрофорез с новокаином.
Наилучший результат получают, если лечение начато на ранних стадиях, как только появились первые симптомы. Если, несмотря на проводимую терапию, спустя 1-2 месяца не наступает улучшений, невролог может поставить вопрос о хирургической операции.
При возникновении первых симптомов не тяните с визитом к врачу. Чем раньше начато лечение, тем лучшего результата удается добиться. Запишитесь на консультацию к неврологу сейчас. В медицинском центре Международная клиника Медика24 это можно сделать в любое время суток по телефону +7 (495) 230-00-01.
Локтевой нерв имеет смешанное строение: в его состав входят двигательные, чувствительные, вегетативные (отвечающие за регуляцию кровообращения, работы потовых и сальных желез, других функций) волокна. Он выполняет следующие функции:
- Сгибание кисти.
- Сгибание мизинца и безымянного, отчасти среднего пальца.
- Разведение и сведение пальцев.
- Приведение большого пальца.
- Чувствительность внутренней (локтевой) части кисти, мизинца, отчасти безымянного пальца, иногда – среднего пальца.
Соответственно, при неврите локтевого нерва симптомы связаны с нарушением этих функций. Их может выявить и правильно оценить врач во время неврологического осмотра.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
Как в домашних условиях лечить карпальный (кистевой) туннельный синдром?
Кистевой (карпальный) туннельный синдром серьезно снижает качество жизни и влияет на трудоспособность. Пациенты испытывают болевые ощущения в пальцах, кистях рук и запястье, а также жалуются на онемение и покалывание в этой области.
Синдром может иметь, как легкое, так и тяжелое течение. При правильном лечении возможно восстановление функциональности руки и запястья, значительное облегчение симптомов.
Карпальный тоннельный синдром достаточно распространен и только в США затрагивает от 4 до 10 млн жителей. Возможно ли лечение в домашних условиях? Врачи настроены оптимистично.
В большинстве случаев, домашние средства помогают при умеренной и легкой стадии заболевания. Однако при тяжелом течении синдрома может потребоваться хирургическое вмешательство.
Что такое кистевой туннельный синдром (КТС)?
Длительная боль в запястье и онемение (ухудшение чувствительности) пальцев руки говорит о возможном развитии кистевого тоннельного синдрома.
Данное неврологические заболевание характеризуется сдавлением/неправильным функционированием срединного нерва, расположенного между костями и сухожилиями запястья на его ладонной стороне.
Сдавление нерва происходит из-за нарушений, происходящих в «туннеле» — узком проходе, который пролегает через запястье и состоит из костей, сухожилий и связок. Именно в этом туннеле располагается срединный нерв.
Срединный нерв является ответвлением от сети нервов, начинающихся возле шеи и плеча и продолжающихся вниз по руке. Этот нерв обеспечивает чувствительность большого, указательного, среднего и частично безымянного пальцев.
При сдавлении нерва и развитии КТС возникают ощущения онемения, покалывания, слабости в области большого пальца, а также тупая боль в запястье и кисти руки. Далеко не всегда ясно, почему происходит сдавление нерва, тем не менее, известны некоторые факторы, которые увеличивают вероятность развития КТС.
К ним относятся:
- женский пол (особенно высок риск развития КТС в период менопаузы);
- особенности анатомии кисти руки и запястья (КТС подвержены люди с широкой и короткой кистью, а также с запястьем квадратной формы);
- гормональные заболевания (диабет, патологии щитовидной железы);
- заболевания опорно-двигательного аппарата (фибромиалгия, ревматоидный артрит);
- перенесенные ранее переломы или травмы сухожилий;
- наследственная предрасположенность (случаи КТС в семье);
- психосоциальные факторы;
- избыточный вес и ожирение;
- работа или деятельность, связанная с большими нагрузками на запястье или монотонными, часто повторяющимися движениями в области запястья (профессиональный фактор).
Вздутие живота, запоры и микробиота во время беременности
Чрезмерное газообразование и запоры при беременности могут быть вызваны гормональными изменениями, например повышенной выработкой прогестерона. Этот гормон, необходимый для питания матки и эмбриона, расслабляет мышцы тела, в том числе мышцы кишечника, что замедляет пищеварение и усиливает метеоризм. Похожую реакцию организма можно наблюдать и перед каждой менструацией, когда увеличивается выработка прогестерона.
Вот несколько простых правил, которые помогут улучшить перистальтику кишечника и избежать запоров и вздутия:
- Если вы обычно не едите много клетчатки и трудно перевариваемых продуктов как бобовые, старайтесь постепенно вводить их в рацион;
- Не злоупотребляйте газированными напитками и жирной пищей;
- Больше двигайтесь;
- Пейте больше жидкости.
Если вздутие живота и запор сопровождаются сильной болью, которая длится более 30 минут, или если у вас запор в течение двух или более недель, обратитесь к врачу.
Микробиота и бактерии кишечника во время беременности
Во время беременности женское тело претерпевает много изменений, и это может повлиять на микробиоту — экосистему бактерий, живущих в кишечнике. Триллионы микроорганизмов выполняют важную работу для всего организма: синтезируют витамины и важные кислоты, поддерживают работу вашего кишечника и защищают его от заболеваний и воспаления.
Дополнительный приток женских гормонов, который сопровождает беременность, изменяет работу кишечника и влияет на микробиоту. Это хорошо, потому что бактериальное сообщество постоянно подстраивается под внешние и внутренние условия, чтобы не отставать от потребностей тела.
Чтобы бактерии кишечника продолжали поддерживать бесперебойную работу пищеварения, им необходима ваша помощь. Обеспечьте их полезными продуктами и растительными волокнами. Фрукты, овощи, цельнозерновые продукты, орехи и семена содержат пребиотики — особые вещества, которыми питаются полезные бактерии. При правильном балансе бактерии даже увеличивают защиту вашего тела от вредоносных микроорганизмов, которые могут вызвать гастроэнтерит во время беременности.
Тест микробиоты Атлас поможет понять, как подготовить ваш кишечник к будущей беременности и уменьшить риск проблем с пищеварением.
Характеристика возможной боли по триместрам беременности
1 триместр (от зачатия до 12 недель). В этот период идёт активный рост плода. Беременная часто встречается с различного рода физиологическими болями, так как матка растёт, надавливает на все органы, меняет налаженные с годами процессы работы. Главные риски этого периода: невынашивание и внематочная беременность.
Организм полностью подстраивается под своё новое состояние, происходит гормональная перестройка. Часто женщина страдает токсикозом (общее ослабленное состояние, сонливость, головокружение, нарушение аппетита, тошнота и так далее). В некоторых случаях токсикоз приводит и к болям в правой части живота.2 триместр (с 13 по 27 неделю). Боли на этом сроке могут возникать в связи с растяжением связок, которые поддерживают матку, значительно увеличивающуюся в размерах
Во втором триместре очень важно следить за питанием, так как этот период часто открывает у беременных различные гастрономические желания после токсикоза. Переедание, тяжёлые продукты, жирная пища – всё это негативно влияет на работу кишечника, что в свою очередь может привести к запорам и возникновению различных видов боли в животе.Также на этом сроке есть большая вероятность возникновения дискинезии (нарушения моторики) желчных путей
Симптомы: появление боли, чувства тяжести и распирания в правом подреберье. Причины могут быть разными. Самая опасная – приступ желчнокаменной болезни. Тем не менее среди причин часто выделяют: психогенные факторы, неправильное питание, гормональный сбой, рост матки и её давление на органы.3 триместр (с 28 недели до родов). В этот период дно матки поднимается высоко, что вызывает максимальное давление на окружающие её органы (желудок, поджелудочная железа, диафрагма, желчный пузырь), вследствие чего ощущается дискомфорт, нарушается кровообращение. Также важно учесть, что в этом периоде сильно ощущается любая активность малыша. Если ребёнок упирается в какой-нибудь орган (или резко ударяет), то будущая мама ощущает сильную боль. Характерно, что подобная боль моментально проходит, если попробовать поменять положение, тем самым сместить немного ребёнка, избавив орган от чрезмерного надавливания.
Как упражняться?
В этой области единомыслие между специалистами не достигнуто, что неудивительно. Они проводят исследования на малых выборках (в группе может быть менее 10 человек), а контроли не убедительны. Обычно контрольная группа не делает определенных упражнений, но что они вообще делают, неизвестно. Основная масса наблюдений касается женщин во время беременности и после родов. В разных исследованиях участвуют пациентки с разной степенью ДПМ и выполняют разные упражнения, что затрудняет анализ, а данные противоречивы.
Не все
считают физическую нагрузку полезной пациенткам с ДПМ.
что от упражнений ни пользы, ни вреда, и не видят связи между регулярными тренировками и ДПМ.
Согласно
сокращение абдоминальных мышц способствует сближению прямых мышц живота, особенно в области пупка. Поэтому укрепление абдоминальных мышц полезно. Вопрос в том, какие именно мышцы нужно укреплять: прямые или поперечные.
считают, что нагружать нужно поперечные мышцы. Не только беременным и родившим женщинам, но вообще всем людям с ДПМ
для укрепления кора и втягивание живота. Специалисты предполагают, что
увеличивает механическую нагрузку на белую линию, что стимулирует образование коллагена. В результате белая линия укрепляется и восстанавливает свои функции. Есть
о том, что нагрузка на поперечные мышцы в течение 12 недель приводит к сужению расстояния между прямыми мышцами живота, возможно, из-за ремоделирования соединительной ткани. Для укрепления поперечных мышц живота рекомендуют пилатес и специальные
упражнений для втягивания пупка и мышц живота.
которые назначали пациенткам 4-месячный курс упражнений, направленных на усиление мышц тазового дна и живота (сжатие мышц тазового дна в пяти позициях, втягивание пупка стоя на четвереньках и лежа ничком, полупланка, подъемы корпуса), результата не добились. Но и эти данные требуют проверки.
Приверженцы укрепления поперечных мышц
женщинам избегать скручиваний, чтобы не растянуть белую линию и не ослабить брюшную стенку. Однако у них есть оппоненты. Они
что нагрузка на поперечные мышцы
расстояние между прямыми мышцами живота по всей длине белой линии. Чтобы его уменьшить, нужно нагрузить прямые мышцы, то есть делать
В то же время скручивания считают фактором риска развития диастаза. Помимо скручиваний, пациенткам советуют
вызывающих выпячивание брюшной стенки и упражнений, затрагивающих косые мышцы живота, подъемов ног в положении лежа, подъемов корпуса, подъема тяжестей, а также сильного кашля, если живот ничем не поддержан.
Может быть, со временем ученые придут к согласию. Недавно
Квинслендского университета (Австралия) под руководством Пола Ходжеса просили 26 пациенток с ДПМ и 17 здоровых участниц выполнять скручивания и напрягать поперечные мышцы, а сами с помощью ультразвука измеряли расстояние между прямыми мышцами в двух точках выше пупка. Чтобы выполнить скручивание, испытуемые, лежа на спине, медленно и плавно поднимали голову и шею над верхним краем лопатки. При этом поперечные мышцы они не контролировали. На втором этапе участницы сокращали поперечные мышцы, не затрагивая косые — им подробно объясняли, как это делать.
Оказалось, что при скручивании прямые мышцы сокращаются и расстояние между ними уменьшается, но белая линия при этом собирается гармошкой (рис. 6). Напротив, при втягивании пупка, которое активирует поперечные мышцы, щель между прямыми мышцами расширяется. Зато при этом напрягается и практически не деформируется белая линия. Исследователи предположили, что, комбинируя оба упражнения, то есть, напрягая поперечные мышцы перед скручиванием, можно будет и прямые мышцы усилить, и белую линию от деформации уберечь, и восстановить брюшную стенку.
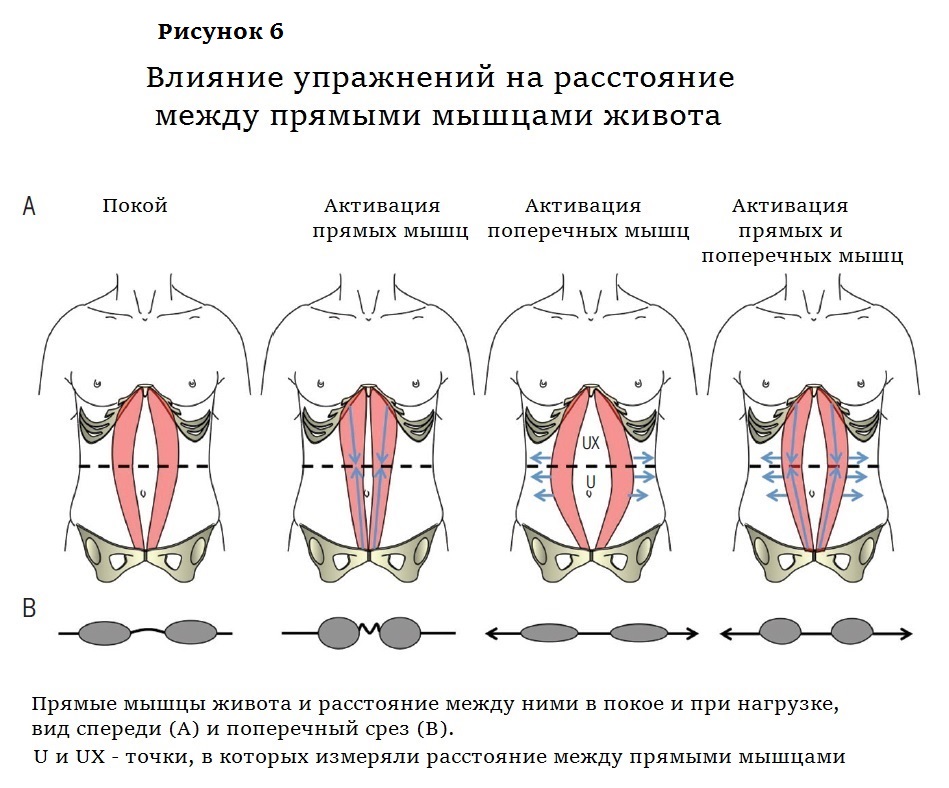
Клиницисты считают, что главное при ДПМ — соединить разошедшиеся прямые мышцы и улучшить внешний вид пациента. Скручивания позволяют сблизить мышцы, но деформированная белая линия, скорее всего, будет плохо выполнять свои функции (это предположение предстоит проверить). От такого результата немного пользы. И внешний вид, откровенно говоря, не очень — между валиками передних мышц заметна борозда. Если предварять скручивание напряжением поперечных мышц, талия получается не такая узкая, как после скручивания, зато гладенькая.
Реабилитация при ДПМ, по мнению австралийских ученых, не должна сосредотачиваться исключительно на сужении расстояния между мышцами, надо еще думать о функциях белой линии. Впрочем, результаты этого небольшого исследования предстоит проверить.
Так какие же упражнения помогут предотвратить и вылечить ДПМ? Науке это неизвестно. Но она старается выяснить.
Симптомы
Боли внизу живота и в пояснице
- боли тянущего или ноющего характера, локализованные в нижней части живота, иногда иррадиирующие в поясничную зону, задний проход или бедро;
- боли, усиливающиеся при возрастании физической нагрузки, переохлаждении или сексуальном контакте;
- боли, сопровождающиеся тошнотой, головокружением, тахикардией;
- боли длительного характера, усиливающиеся с началом месячных, но не исчезающие после их окончания.
В любом из этих случаев необходимо незамедлительно нанести визит врачу-гинекологу, который сможет установить точную причину возникновения болей.
Как определить наличие диастаза мышц живота самостоятельно
Определение диастаза можно провести и в домашних условиях. Сделать это поможет простой тест, в ходе которого нужно измерить расстояние между краями прямой мышцы.
Для этого нужно лечь на спину на твердую поверхность, согнуть ноги в коленях. Одну руку положить под голову, а вторую разместить на белой линии, чуть выше пупка. После следует расслабиться и поднять грудную клетку. При этом кончиками пальцев нужно нащупать расхождение между мышцами. Провал максимально выражен между пупком и мечевидным отростком. Если расхождение больше, чем ширина двух пальцев, это должно насторожить и стать поводом обращения к специалисту.
Такая методика максимально схожа с тем подходом, который использует для диагностики хирург. Это самый простой способ определения диастаза дома без помощи врача и инструментальных обследований.
Особенности болей внизу спины у женщин
Боль в спине практически никогда не является единственной жалобой – во многих случаях пациент отмечает наличие и иных беспокоящих его симптомов. У женщин она может сочетаться с болью в нижней части живота, нарушениями мочеиспускания. В такой ситуации думающий врач направит пациентку, прежде всего, на осмотр к гинекологу для исключения патологии «по женской части» либо беременности.
При женских болезнях
Если болит низ спины у женщины, распространенные причины этого состояния следующие:
- эндометриоз (сопровождается ноющей болью в пояснице и тянущей – в животе, одно- или двусторонней, обильными и длительными, со сгустками, менструациями, нерегулярным циклом);
- миома матки (при данном заболевании матка, как при беременности, постепенно увеличивается в размерах, сдавливая внутренние органы и окружающие матку ткани, в связи с чем и возникает боль в пояснице);
- полипоз матки (протекает с обильными менструациями, мажущими выделениями из влагалища после полового акта; женщины также отмечают боли внизу живота или сзади, в области крестцового отдела позвоночника, копчика);
- опущение, выпадение матки, влагалища (при резких движениях, наклонах туловища у больных возникает ноющая боль в нижней части живота, часто отдающая в низ поясницы, ноги; также отмечаются нарушения мочеиспускания (частые позывы, болезненность) и учащение стула);
- поликистоз яичников (наиболее характерный симптом – боль в подвздошной области со стороны пораженного придатка; в ряде случаев она иррадиирует в нижнюю часть спины, усиливается при физических нагрузках, наклонах корпуса, а также в вечернее время).
При беременности
Чувство дискомфорта, тяжести, тянущая неинтенсивная боль внизу живота и в пояснице при отсутствии иных настораживающих женщину и врача проявлений – вариант нормы, не требующий беспокойства и лечения. Возникают эти симптомы в связи с давлением растущей матки на окружающие ее ткани, смещением центра тяжести из-за увеличивающегося в размерах живота, а также по причине активной выработки организмом будущей мамы прогестерона, который приводит к некой слабости мышц и связок. Часто они сопровождаются тошнотой и рвотой.
Если же боли в нижней части спины интенсивные, сопровождаются выраженной схваткообразной болью в животе – это признак угрозы прерывания беременности, требующей неотложной консультации врача.
После родов
Любая женщина знает, что поясница может заболеть после родов. Обусловлена эта боль ослаблением мышц передней брюшной стенки за период беременности, реже – травмами элементов опорно-двигательного аппарата матери в процессе родоразрешения.
Что делать, если болит живот?
Если есть основания считать, что боль в животе вызвана погрешностями диеты, дайте организму очиститься, и боль пройдет. Полезно выпить некоторое количество воды. Следует избегать приема твердой пищи в первые несколько часов.
Обязательно обратитесь к врачу, если:
- боль возникла впервые;
- ощущение дискомфорта в животе сохраняется значительное время (более недели). Если речь идет не о дискомфорте, а уже болях, не ждите более 1-2 дней;
- вздутие живота (метеоризм) не проходит в течение 2-х дней;
- болям сопутствует ощущение жжения при мочеиспускании (или мочеиспускание стало более частым);
- более 5-ти дней расстроен стул;
- боль сопровождается повышенной температурой;
- боль отдает в области груди, шеи и плеч.
В случае беременности появление боли в животе – серьёзный повод обратиться к врачу.
Состояния, внушающие серьезные опасения (требуется неотложная врачебная помощь):
- внезапная и (или) очень сильная боль;
- изменение поведения (человек становится вялым, апатичным);
- болевые ощущения сопровождаются рвотой;
- отсутствие стула;
- отказ от еды;
- учащение пульса, холодный пот, бледность кожных покровов;
- высокая температура;
- напряженное состояние стенки живота.

