Аллергический кашель. причины, симптомы и лечение аллергического кашля
Содержание:
- Диагностика трахеита
- ОТХАРКИВАЮЩИЕ СРЕДСТВА ПРИ МОКРОМ КАШЛЕ
- Побочные эффекты отхаркивающих средств
- Причины трахеита
- Методы диагностики лямблиоза
- Хронический трахеит
- Вреден ли кашель для здоровья?
- Бронхит у детей
- Промывание носа в домашних условиях
- Причины
- Раствор для промывания носа ребенку дома
- Профилактика у взрослых
- Все лекарства от кашля одинаковы?
- Формы фарингита
- Острый трахеит
Диагностика трахеита
Помимо стандартного сбора анамнеза, внешнего осмотра, оценки функции дыхания, первичного осмотра горла и аускультации при помощи фонендоскопа существуют лабораторные и инструментальные методы диагностики, а также дополнительные исследования, которые могут вывести врача на трахеит4. Именно на основании диагностики определяются причины трахеита и методы его лечения.
- Общий и биохимический анализ крови. Самый простой анализ, позволяющий различить вирусную и бактериальную инфекцию (по С-реактивному белку и другим показателям)
- Рентген или рентгенография. Самый привычный и знакомый способ проверки грудной клетки. Снимок можно сделать в передней или боковой проекциях. На снимке четко просматриваются легкие и трахея. Благодаря рентгену выделить признаки появления трахеита и отличить его от бронхита или пневмонии становится гораздо легче.
- Взятие и исследование мазков. Стандартная процедура, при которой врач при помощи стерильного ватного тампона берет мазок из ротовой полости. Далее материал поступает в лабораторию, где проводят все необходимые исследования, выявляя возбудителя и его чувствительность к антибиотикам.
- Ларинготрахеоскопия. В дело вступает эндоскоп. Это исследование является наиболее информативным. Специальная трубка с камерой вводится в гортань и трахею, тем самым врач визуально может выявить характерные особенности, отек, покраснения и т.д. и возможные причины происхождения заболевания (при вирусном поражении есть специфические изменения органа). Если при исследовании затрагиваются бронхи, то процедура называется трахеобронхоскопия.
- Взятие мокроты на анализ. В данном случае собирается мокрота больного человека и направляется на бактериологическое исследование (микробиологическое исследование). Данная процедура используется для более комплексной диагностики при хроническом кашле, чтобы исключить другие бактериальных заболевания (туберкулез).
- Фарингоскопия. Стандартный метод – врач осматривает горло при помощи шпателя. В первую очередь диагностируется фарингит, что даёт понять о возможном развитии трахеита.
- Риноскопия. Процедура представляет собой осмотр носовой полости. Для этого используется оптический прибор – риноскоп. Выявляется ринит как следствие респираторной инфекции, а значит, возможно прогрессирование трахеита.
- Рентгенография пазух носа. Рентген, снимки которого определят наличие гайморита или синусита при подозрении на них. Прогрессирование заболевания может отразиться и на развитии воспаления в трахее.
- Аллергопробы. В редких случаях трахеит возникает по причине аллергической реакции. Аллергопробы позволяют определить, на какие аллергены отвечает организм. На кожу наносятся различные вещества, если последует реакция в виде красноты, зуда или отека, то аллерген установлен.
Помимо помощи терапевта и отоларинголога (ЛОР), для определения причин и постановки диагноза могут потребоваться консультации таких врачей, как аллерголог, пульмонолог и даже фтизиатр.
ОТХАРКИВАЮЩИЕ СРЕДСТВА ПРИ МОКРОМ КАШЛЕ
Мокрый кашель появляется при накоплении мокроты, которую нужно вывести из дыхательных путей. Прием лекарств стимулирующих отхаркивание при таком виде кашля ускоряет вывод мокроты и выздоровление. После принятия лекарств кашель и вывод мокроты усилиться, это обязательное условие. Всю выходящую слизь нужно выплевывать, а не проглатывать, посуду следует тщательно дезинфицировать после каждого отхаркивания.
Мед.
Отдельно стоит поговорить про этот продукт. Большинство рецептов для отхаркивания содержат в себе мед. Это обусловлено тем, что этот продукт сам по себе обладает внушительными лечебными свойствами, а для других натуральных лекарств является катализатором, усиливающим полезные свойства.
Хрен и мед.
Тертый на терке хрен смешивается с аналогичным количеством меда, в пропорции 1/1. Такое лекарство нужно принимать по 1 большой ложке перед основными приемами пищи.
Мед, молоко, сода.
Этот рецепт почти классический и наверное каждый из нас опробовал его на себе в детстве. Для приготовления берем кружку подогретого молока, кладем пару чайных ложек меда и соды на кончике ножа. Пока молоко горячее выпиваем все маленькими глотками.
Прополис с молоком.
Прополис — это продукт получаемый, после перетопки пчелиных сот, наряду с медом лечебное действие этого продукта практически как у панацеи. Для начала нужно 30 грамм прополиса положить в 100 мл воды и начать нагревать на медленном огне или водяной бане примерно 40 минут. После этого готовим стакан молока и в него добавляем 6 – 9 капель разведенного прополиса. Принимать такое молоко нужно трижды в сутки.
Корень солодки (сильнодействующее средство).
20 грамм корня, натертого на мелкую терку заливают 250 граммами крутого кипятка и ставят на минимальный огонь или водяную баню на 30 минут. Полученный отвар по 1 столовой ложке принимают 1 раз в день.
Ингаляция картошкой.
Еще один очень распространенный способ облегчить кашель – ингаляция. Приготовить это отхаркивающее средство от сухого кашля для взрослых очень просто, отвариваем картошку, сливаем воду и садим больного над кастрюлей. Затем накрываем его полотенцем так, чтобы пар не выходил по сторонам и оставляем сидеть на 5 – 10 минут.
Еще один вариант ингаляции – травяной. Кипятим воду, затем добавляем лечебные травы и держим на медленном огне еще 5 минут. Снимаем кастрюлю, ставим перед собой и накрываемся полотенцем на четверть часа.
Компресс из горчицы.
Чайную ложку порошка разводят в стакане горячей воды. На грудь кладутся несколько бумажных салфеток, а сверху — вымоченное в горчичном растворе полотенце, сверху накрытое целлофаном и теплым одеялом. Как только первое полотенце с горчицей остынет, его следует заменить новым и так несколько раз.
Компресс из водки.
Чтобы не навредить коже, перед нанесением компресса грудную клетку смазывают вазелином или кремом. Затем берут марлевую ткань, сложенную в 4 слоя и пропитывают ее водкой. Кладут на грудную клетку, а сверху слой целлофана или полиэтилена. Затем идет слой ваты толщиной в ладонь, вату можно заменить теплым шарфом или полотенцем. Последний слой – бинт или снова шарф для фиксации компресса. Лучше всего такой компресс делать перед сном, он прогреет грудную клетку, улучшит отхаркивание и вместе с тем обеспечит крепкий сон. Детям для избегания ожогов не рекомендуют держать компресс более часа. Вместо водки можно использовать разведенный один к одному с водой спирт.
Солевой компресс.
Еще один из вариантов компресса – соляной. Понадобится 90 грамм простой соли и литр теплой воды. Растворяем соль полностью в воде, затем в этом растворе вымачиваем полотенца, слегка отжимаем их и кладем на грудную клетку. Сверху прикрываем целлофаном и затем теплым платком или полотенцем. Последний слой – фиксирующий, он не даст компрессу двигаться во время сна, ведь держать примочку нужно около 10 часов. Если у вас есть царапины, раны или гнойные поражения кожи в том участке, где будет находиться компресс, то лучше отказаться от такого способа лечения и выбрать другие способы приготовить отхаркивающее средство от кашля в домашних условиях.
Побочные эффекты отхаркивающих средств
Мед у ребенка может вызвать аллергию
Кроме всех полезных действий и медицинские и народные методы могут повлечь побочные эффекты.
В некоторых случаях разжижающие мокроту и отхаркивающие средства народные для детей могут быть намного полезнее медицинских препаратов, так как они состоят полностью их натуральных компонентов.
Главное перед тем, как дать ребенку отвар, варенье, мед и прочие компоненты изучите их свойства, чтобы леча кашель не спровоцировать аллергическую реакцию.
Крайне осторожно нужно быть с продуктами пчелиного происхождения, так как они могут вызывать раздражение. Принимая лекарственные средства нужно соблюдать дозу и все рекомендации врача. Также не забывайте читать инструкцию перед применением
Также не забывайте читать инструкцию перед применением.
Если у ребенка и кашель, насморк и температура, тогда необходим прием нескольких средств разного назначения: от кашля, антивирусное, жаропонижающее.
Чтобы не нагружать детский организм, целесообразным будет сбить температуру лекарственным способом, а в качестве отхаркивающего использовать народную медицину.
Причины трахеита
Цепочку причин заболевания трахеи отследить довольно легко. Если трахеит возникает на фоне острых вирусных респираторных заболеваний (ОРВИ), то изначальным триггером можно считать недостаточную эффективность иммунитета.
Длина трахеи у взрослого человека составляет 10-13 см и расположена между гортанью и бронхами. Верхняя часть трахеи, соединяющаяся с гортанью, относится к верхней дыхательной системе, а нижняя часть, имеющая разветвление на бронхи, – уже нижняя дыхательная система. При трахеите процесс воспаления происходит в верхней части трахеи. При поражении нижней части трахеи возможны осложнения в виде другого заболевания – бронхита.
Обычно трахеит возникает на фоне других заболеваний дыхательной системы. Если проблему игнорировать, то возможен переход в хроническую форму, которая будет беспокоить человека годами или спровоцирует осложнения, такие как обструкция легких, стеноз гортани (отек), тяжелая форма бронхита и пневмония.
Во время эпидемий, когда концентрация вирусов и патогенов зашкаливает во внешней среде, развитие трахеита не редкость. Атакующими факторами являются возбудители инфекции, которые попадают в дыхательную систему извне и начинают активно действовать под влиянием сторонних факторов, например охлаждения, других вирусных инфекций или иммунодефицита. Под инфекцией подразумеваются вирусы и бактериальная флора, которые способны легко поразить слизистую оболочку трахеи без должной защиты2.
Помимо вирусов и бактерий, причиной возникновения острого или хронического трахеита становятся:
- Продолжительное переохлаждение организма
- Длительное воздействие холодного или слишком сухого воздуха
- Вдыхание загрязненного воздуха на опасных производствах
- Курение
- Злоупотребление алкоголем
Отдельно рассмотрим еще одну причину развития такого заболевания, как трахеит – искусственную вентиляцию легких (ИВЛ). То есть физические повреждения трахеи при интубации. Уже после нескольких часов процедуры в трахее образуются дистрофические изменения, которые ведут к глобальным повреждениям слизистой оболочки. После прекращения вентиляции легких поврежденная трахея долгое время останется более уязвимой для возбудителей инфекций3.
Методы диагностики лямблиоза
Лямблиоз не имеет специфических симптомов, а проявления его разнообразны. Поэтому типична ситуация, когда человек лечится у разных специалистов по поводу разных симптомов, а лямблиоз при этом остаётся не выявленным.
Обязательно следует сдать анализы на лямблии в следующих случаях:
- при склонности к кишечным заболеваниям, а также при хроническом их течении;
- при эозинофилии (присутствии в крови повышенного количества эозинофилов);
- при аллергических проявлениях;
- в случае кишечного расстройства, полученного при выезде за рубеж, особенно в южные и экзотические страны;
- в случае невротических симптомов, особенно на фоне кишечных расстройств.
Лямблиоз устанавливается на основании лабораторных исследований. Для диагностики лямблиоза обычно используются:
Микроскопическое исследование
Исследуется кал – на наличие цист лямблий, и содержимое кишечника – на наличие вегетативных форм.
Серологический анализ крови
С помощью серологического анализа устанавливается присутствие в крови антител к лямблиям.
Исследование кала
Иммунологический анализ позволяет обнаружить в кале специфический антиген лямблий.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Хронический трахеит
Симптомы хронического и острого трахеита и сам процесс протекания заболевания практически идентичны. Главное отличие хронического трахеита от острого — в длительном течении болезни. Симптомы трахеита то затихают, то разгораются вновь во время очередного натиска ОРВИ. При обострении хронической формы заболевания кашель более сильный, а боль в области груди доставляет больший дискомфорт.
Как правило, хроническая форма развивается на фоне недолеченного острого трахеита в результате проблем с иммунной системой или воздействия неблагоприятных факторов. Но в редких случаях хронический трахеит возникает локально, развиваясь одновременно с бронхитом у людей, подверженных курению, алкоголю, при болезнях печени, почек и сердца.
В качестве возбудителя по-прежнему выступает вирусная, бактериальная, грибковая инфекция или, в редких случаях, аллергическая реакция.
У отдельных групп людей хроническая форма трахеита развивается с большей вероятностью. Этому способствуют2:
- Курение и употребление алкоголя, особенно во время инфекционного трахеита
- Сниженный иммунитет или иммунодефицит, наследственный и приобретенный
- Экология и вредное место работы (постоянное вдыхание газов, пыли и прочего)
- Болезни печени, сердца и почек
- Другие хронические заболевания дыхательной системы — синусит, гайморит, ринит или ларингит
Вреден ли кашель для здоровья?
Сам по себе кашель заболеванием не является. Это лишь симптом, характерный для очень большого числа недугов. С точки зрения физиологии кашель — защитный рефлекс человеческого организма, помогающий освободить дыхательные пути от скопившегося секрета, крови или попавшего в них инородного тела. За его «запуск» отвечает особый кашлевый центр, расположенный в продолговатом мозге. Сигналы туда поступают от рецепторов блуждающего нерва в рефлексогенных зонах слизистой оболочки гортани, связок, зоне бифуркации трахеи и областях деления крупных и средних бронхов.
В большинстве случаев лечение самого кашля не особо эффективно, так как он вернется после отмены ЛС, если не разобраться с его причиной
Поэтому самой важной частью терапии является борьба с вызвавшим этот симптом заболеванием, что далеко не всегда возможно в рамках концепции ответственного самолечения, то есть без консультации врача.. За медицинской помощью обязательно нужно обратиться, если:
За медицинской помощью обязательно нужно обратиться, если:
- кашель и повышенная температура не проходят более двух недель;
- имеют место симптомы удушья и одышки;
- кашель сопровождается выделением гнойной или кровавой мокроты;
- приступы кашля продолжаются более часа;
- у больного изменился голос, он похудел или чувствует слабость.
Если при беседе с посетителем аптеки фармацевту станет известно хотя бы об одном из вышеперечисленных симптомов, он должен рекомендовать клиенту незамедлительно обратиться к врачу.
Бронхит у детей
Симптомы бронхита у детей совпадают с признаками заболевания у взрослых, а вот лечение несколько отличается. Если у ребенка наблюдается одышка, необходимо исключить бронхиальную астму. При частом возникновении бронхита у детей имеет смысл проконсультироваться у аллерголога и выявить причины такого состояния. При лечении детского бронхита распространено применение ингаляций, которые могут проводиться на основе минеральной воды, отхаркивающих препаратов и бронходилататоров. В некоторых случаях для ингаляций используют антибиотики. Для домашних ингаляций хорошо подходит небулайзер. Антибактериальные препараты для детской терапии стараются назначать минимально. Как правило, их прием совмещается с применением антигистаминных и иммуностимулирующих средств. Эффективным детским фитоантибиотиком при бронхите является Умкалор. Препарат обладает бактериостатическим действием и успешно применяется в период долечивания бронхита. Чтобы избежать развития дисбактериоза на фоне приема антибиотиков, рекомендуется принимать средства, поддерживающие микрофлору кишечника. Продолжительность эффективного и своевременного лечения составляет до трех недель.
Промывание носа в домашних условиях
Дома советуют применяют носовой душ и орошение.
Носовой душ
Осуществлять промывание в домашних условиях можно с применением носовой груши. Прежде всего выбирается средство – физраствор или препарат на основе морской воды.
Необходимо наклониться вперед, примерно на 45 градусов и повернуть голову в сторону. и Содержимое медленно вылить в ноздрю, которая обращена вверх.
Если проходимость каналов в норме, то раствор вытекает через другую ноздрю. Если часть раствора проникла в ротовую полость – это не является отклонением.
Процедуру нужно повторить для второй ноздри.
Обратите внимание!
Правила выполнения процедуры:
- допустимая температура жидкости – 36-37 С;
- при заболеваниях носа процедура проводится трижды в день, для профилактики 1 раз в день;
- после промывания следует воздержаться от похода на улицу.
Противопоказано при:
- сильной заложенности носа;
- полипах и других образованиях;
- искривлениях перегородки;
- осложнениях простуды, в частности отите;
- регулярных кровотечениях из носа.
Орошение
Выполняется с помощью аптечных препаратов. После орошения лекарство вытекает наружу под силой тяжести. Этот способ является наиболее щадящим, но не используется при гнойных выделениях и при сильной заложенности.
Пациент должен занять положение с наклоном вперед. Это не всегда удобно для пожилых людей. Для введения препарата необходимо приставить к ноздре колпачок и нажать на флакон. Раствор должен вылиться из другой ноздри.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
- травматические воздействия, при которых повреждается слизистая пазух;
- неполноценное лечение насморка, простуды;
- заражение различными патогенными бактериями, вирусными, грибковыми инфекциями;
- ожоги слизистой носоглотки и пазух химическими соединениями, горячим воздухом;
- чрезмерная сухость воздуха при нахождении в помещениях;
- последствия тяжелых ОРВИ или гриппа;
- аномалии строения пазух и носоглотки;
- травмы в области носовой перегородки, ее искривление;
- полипозные или аденоидные вегетации;
- наличие аллергии на внешние раздражители, ряд лекарств;
- патологии, снижающие иммунную защиту;
- опухолевые процессы;
- лучевое воздействие;
- нерациональное использование капель и спреев для лечения насморка, что ведет к скоплению слизи и закупорке каналов.
Раствор для промывания носа ребенку дома
В качестве средства для промывания носа детям рекомендован солевой раствор. Его лучше приобрести в аптеке: специальные препараты на основе морской воды имеют сбалансированный состав. С этим связан ряд нюансов:
Готовые препараты на основе морской воды. Такие препараты, как «Сиалор Аква», не требуют подготовки. Промывание можно проводить сразу после вскрытия ампулы. Концентрация соли в нем примерно 6,5 г соли на 1 л воды. Такая насыщенность позволяет избежать неприятных ощущений в виде жжения. Детские носики очень чувствительны к избытку соли. Переборщив с ней однажды и доставив неприятные ощущения, впоследствии будет сложно делать промывание. С готовым раствором «Сиалор Аква» подобная ситуация исключена. Концентрация подобрана оптимально даже для промывания носа грудному ребенку. В упаковке 10 анатомических ампул с морской водой — в каждой разовая доза. Одной вполне достаточно для однократного применения.
Морская вода для промывания носа Сиалор Аква
Домашний раствор из поваренной или морской соли для промывания носа детям. На 1 л теплой (не горячей!) кипяченой воды требуется 1 ч. л. соли (поваренной или морской без добавок). Это соответствует 9 г соли на 1 л воды. Состав насыщен солями натрия и хлора, обогащен магнием, цинком, калием, кальцием и нормализует естественную работу клеток. При превышении концентрации соли ощущается жжение. Малышу это крайне неприятно, поэтому увеличивать количество соли при приготовлении раствора не стоит. Эффективнее он от этого не станет.
Побочными действиями ни один, ни другой состав не обладает, передозировка исключена. При этом готовым средством можно быстро воспользоваться, не сомневаясь в том, насколько сбалансирован его состав. Оно удобно и экономично упаковано — не нужно ни пипетки, ни шприца для орошения.
Профилактика у взрослых
Для предотвращения острого гайморита или развития хронического есть простые меры профилактики. Прежде всего, нужно полностью долечивать любые простуды, сопровождающиеся насморком и заложенностью носа. При затяжном насморке обязательно нужно обращаться к врачу. Также полезны следующие рекомендации:
- Регулярное посещение стоматолога, своевременное лечение кариозных поражений, болезни десен.
- Отказ от пребывания в пыльных, загазованных помещениях с сухим воздухом, наличием дыма.
- При наличии аллергии – обязательное посещение аллерголога и лора для подбора адекватных препаратов для профилактики гайморита у взрослых на фоне поллиноза или круглогодичного ринита.
- Употребление большого количества свежих плодов (сезонные овощи, различные фрукты, ягоды) для стимуляции, поддержки иммунитета.
- Разобщение с людьми, имеющими признаки различных инфекций, использование в общественных местах одноразовой защитной маски с ее регулярной сменой.
- Использование капель от насморка строго по инструкции, без злоупотреблений. Хотя капли в нос применяются для профилактики гайморита, чтобы не создавать застоя слизи, их длительный прием только ухудшает отечность.
- Употребление как можно большего количества обычной питьевой воды для увлажнения слизистых.
- Промывание полости носа растворами с содержанием морской или обычной соли или использование специальных солевых спреев.
Людям, имеющим склонность к гаймориту или риск перехода в хроническое течение, могут быть рекомендованы таблетки или капли для профилактики гайморита (на растительной основе или с синтетическими компонентами). Им нужно избегать бассейнов с хлором, увлажнять воздух в помещениях, реже бывать на холодном воздухе.
После перенесенного гайморита профилактика строится на тех же принципах. Но при развитии насморка нужно сразу активно его лечить. Промывание носа солевыми спреями, отварами лекарственных трав, прием витаминов и минеральных добавок не позволит инфекции распространяться.
Кроме того, важно немедленное обращение к врачу при наличии первых же признаков обострения воспаления или острого гайморита. Профилактика болезни всегда гораздо лучше, чем ее длительное лечение
Все лекарства от кашля одинаковы?
Это далеко не так. И, если посетитель аптеки не может точно сказать, за каким лекарством он пришел, фармацевту обязательно нужно помочь ему сделать правильный выбор.
Среди препаратов от кашля можно выделить три основных группы:
- Муколитики, которые разжижают густую мокроту.
- Отхаркивающие препараты, способствующие отделению и выведению слизи.
- Противокашлевые препараты центрального и периферического действия, которые подавляют соответствующий рефлекс.
Многие ЛС из последней группы (в основном, центрального действия) невозможно приобрести без рецепта врача, так как они являются производными опиатов и могут вызвать привыкание, а также оказывают слишком сильное воздействие на кашлевой центр и способны подавлять дыхательный центр3.
Препараты всех указанных групп также отличаются по форме выпуска. Большой популярностью у больных и врачей пользуются не только таблетки, но и сиропы от кашля и для кашля (отхаркивающие — прим. ред.). В педиатрии они и вовсе являются предпочтительной лекарственной формой: сиропы просты в дозировке, обычно приятны на вкус, быстрее всасываются в ЖКТ, не раздражают слизистые и в большинстве своем гипоаллергенны.
Механизм действия обеих разновидностей сиропов идентичен таблетированным ЛС. Жидкие препараты от сухого кашля воздействуют на кашлевой центр в мозгу, а применяемые при влажном кашле — разжижают мокроту и стимулируют ее вывод. Также последние нередко обладают комбинированным противовоспалительным, спазмолитическим, противоотёчным и антивирусным эффектом.
И все же центральное место в терапии болезней, сопровождаемых кашлем, занимают те лекарства, которые показаны именно при этих недугах. Так, если кашель обусловлен астмой, врач может назначить ингаляционные стероиды и бронхорасширяющие препараты, а если пневмонией — антибиотики. При кашле, сопровождающем гастроэзофагеальный рефлюкс, назначается диета и ингибиторы протонного насоса.
Формы фарингита
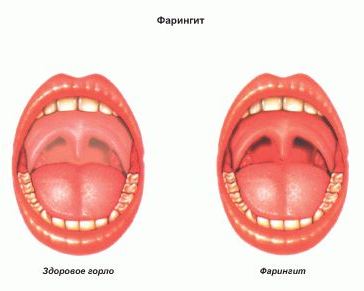
Различают острый и хронический фарингит.
Для острого фарингита характерны следующие симптомы:
- сухость и першение в горле;
- болезненность при глотании, особенно при сглатывании слюны (так называемый «пустой глоток»);
- иногда наблюдаются подъём температуры до 37,5-38°C и общая слабость.
Хронический фарингит обычно протекает при нормальной температуре. Довольно часто наблюдается сухой кашель, возникает постоянное желание прокашляться, «прочистить» горло. Больному приходится всё время сглатывать слизь, что вызывает болезненные ощущения
В результате повышается раздражительность, снижается внимание и работоспособность, нарушается сон.
Острый трахеит
Острая форма трахеита протекает параллельно острым заболеваниям дыхательных систем, расположенных выше трахеи. То есть заболевание возникает резко и длится недолго, особенно при комплексном лечении всех пораженных участков дыхательной системы.
Острый трахеит встречается в первичной и вторичной формах. Первичная форма означает, что заболевание возникло само по себе. Вторичная форма – что трахеит стал следствием другого инфекционного заболевания. Первая форма встречается крайне редко.
Вызвать инфекционный трахеит могут следующие виды инфекций:
- Бактериальная – стафилококки и стрептококки (бактериальный трахеит);
- Вирусная – все виды ОРВИ (вирусный трахеит);
- Грибковая – аспергилл, актиномицеты и кандида (кандидозный трахеит);
- Вирусно-бактериальная инфекция (вирусно-бактериальный трахеит).

