Как вытащить соринку из глаза в домашних условиях
Содержание:
- Что собой представляет процесс удаления окалины?
- Показания к операции
- Физраствор
- Лечение травматического конъюнктивита
- Прогноз опущения века
- Смещение хрусталика
- Профилактические меры
- Подготовка, диагностика
- Глазные капли
- Какие инородные тела могут быть в носу у детей?
- Как проводится операция
- Стоимость услуг
- Как помочь ребенку?
- Почему выпадают
- Как вытащить соринку у другого человека
- Лечение инородного тела глаз
- Гифема
- Как вытащить металлическую окалину?
- Смещение роговичного лоскута после операции
- Что делать, если соринка не вытаскивается
- Медикаментозный режим
- Как промыть глаз от соринки: проверенные способы и препараты
- Соринка в глазу: что делать
- 1.Что такое пищевое отравление и его симптомы?
Что собой представляет процесс удаления окалины?
Как правильно вытащить окалину из глаза знает только врач. К тому же он имеет опыт в удалении инородных тел из зрительных органов. Не нужно задаваться вопросом «Что делать, если в глаз попала окалина?» Лучше как можно скорее обратиться за медицинской помощью. Чего ждать пациенту в стенах лечебного учреждения? Бояться удаления окалины не нужно, так как отсутствие лечения — одна из причин потери зрения.
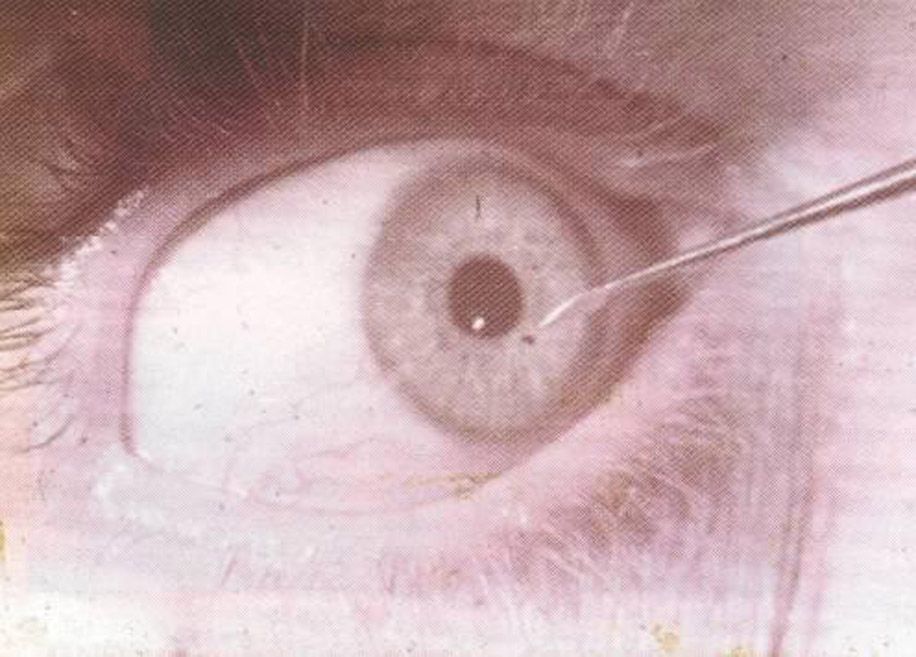
После того как окалина удалят, врач капает на поверхность роговицы раствор антибиотика. Обычно используют 0,25%-ный раствор «Левомицетина». Для амбулаторного лечения окулист назначает прием антибиотиков и противовоспалительных препаратов. Восстановление после удаления окалины обычно занимает 5-7 дней. Если роговица была повреждена, выздоровление наступит не ранее, чем через 2 недели.
Показания к операции
Вам необходима профессиональная помощь при внедрении любого предмета в мягкие ткани на фоне травмы. Не откладывайте визит к хирургу, при возникновении следующих ситуаций:
- невозможность самостоятельно извлечь посторонний объект;
- развитие кровотечения на фоне повреждения сосуда инородным телом;
- при прощупывании места нахождения чужеродного предмета ощущается выраженная болезненность;
- в области участка внедрения объекта возник инфильтрат, воспаление или нагноение;
- рана не затягивается, сформировался гнойный свищ;
- в месте нахождения постороннего объекта отмечается потеря чувствительности.
Физраствор
Нередко окулистам задают вопрос: «Можно ли промывать глаза физраствором?». Да, его использование вполне оправдано. Действующим веществом этого средства является натрия хлорид (9 мг). Вспомогательным его компонентом является вода. Хлорид натрия – это раствор соли. Этот факт у многих пациентов вызывает сомнение перед использованием его для промывания глаз. Однако физраствор – это изотонический стерильный солевой раствор. Это говорит о том, что он максимально приближен к составу жидкостей нашего организма – крови, слез. Именно поэтому это средство рекомендовано для промывания при многих глазных заболеваниях.
Окулисты не запрещают его применять даже для лечения новорожденных. В офтальмологии физраствор используется для промывания глаз при:
- различных воспалительных процессах, включая конъюнктивит;
- “закисании” глаз, в том числе, и у новорожденных;
- глазном зуде;
- боли в глазах, спровоцированной продолжительной работой за компьютером;
- попадании в глаз инородной субстанции.
Частота и способ применения раствора зависит от того, какая задача ставится при лечении. В нашем случае, если глаза промывают для устранения соринки, закапывают 2-3 капли раствора. Использовать можно как готовый состав, приобретенный в аптеке, так и приготовленный самостоятельно в домашних условиях.
Лечение травматического конъюнктивита
Когда появились первые симптомы заболевания глаз, следует незамедлительно обратиться к врачу. Это неотъемлемое правило при всех видах конъюнктивита.
Если помещение пациента в стационар не понадобилось, врач, выписав необходимые медикаменты, назначает домашнее лечение. Обычно оно включает в себя:
- промывание;
- закладку мазей;
- применение капель.
Во время лечения травматического конъюнктивита используются препараты, ускоряющие восстановление тканей. Обычно во избежание бактериального поражения, применяют антибиотики и антисептики.
Как правило, при посттравматическом конъюнктивите выделений из глаз не происходит. Но если в рану попали бактерии, то болезнь может сопровождаться течением из глаз густой желтоватой слизи. В этом случае перед применением лекарственных препаратов глаза промывают. С век удаляются гнойные корочки, засохшая слизь. Для промывания используют антисептические и антибактериальные средства. Подходят для этих целей борная кислота, «Фурацилин», «Мирамистин». Также можно использовать некрепкий настой ромашки, разведенную до слабого розового цвета марганцовку, некрепкий черный чай.
После промывания используются препараты местного действия, которые наносят на слизистую оболочку глаза. К таким относятся капли и мази. Во время травматического конъюнктивита человек испытывает сильные болезненные ощущения. Поэтому перед введением лекарственных средств, прибегают к обезболивающим средствам.
Офтальмологи обычно назначают такие анестетики, как:
- «Лидокаин»;
- «Тримекаин»;
- «Пиромекаин».
- «Инокаин»;
- «Алкаин».
Когда обезболивающее средство подействовало, приступают к введению препаратов, действующих на причину заболевания. Медикаментозное лечение включает в себя антибиотики, антибактериальные и противовоспалительные лекарства. Это могут быть, как капли, так и мази. Последние считаются более эффективными, поскольку содержат концентрированное лекарственное вещество, они дольше сохраняют целебные свойства и имеют более длительный контакт с пораженной областью. Однако большинство мазей имеют ограничения по возрасту, поэтому их редко применяют при лечении детей. Глазные капли являются более универсальным средством.
Если при травмировании была повреждена слизистая оболочка, то для восстановления структуры глаза назначаются репаранты. Это лекарственные средства, которые ускоряют процесс заживления и помогают клеткам воссоздаться. Одним из самых эффективных среди них является «Солкосерил». Он применяется при механических повреждениях конъюнктивы, ожогах роговицы различного происхождения. Активным компонентом геля служит плазма телячьей крови.
Препарат быстро восстанавливает ткани глаза, стимулируя обмен веществ. В результате ускоренной регенерации, функции зрения быстро восстанавливаются, слизистая оболочка приходит в норму, конъюнктивит проходит.
Своевременное и правильное лечение способно полностью устранить неприятные симптомы. Полный курс терапии «Солкосерилом» длится от одной до трех недель.
Когда причиной конъюнктивита стало механическое воздействие, в терапии часто используют капли, увлажняющие конъюнктиву, в обиходе их называют «искусственными слезами». При травматическом конъюнктивите назначать лечение может только врач.
Прогноз опущения века
Как правило, птоз требует либо лечения заболевания, вызвавшего его, либо чисто косметической коррекции, либо и того, и другого.
При лечении с косметической целью прогноз благоприятный. Если хирургическое лечение проводилось ребенку, то за ним наблюдают периодически весь период его роста.
При миастении подбор адекватной терапии или полное излечение от миастении позволяет устранить птоз. За исключением случаев, когда из-за длительного опущения века произошло перерастяжение сухожилия мышцы — тогда дефект становится чисто косметическим и устраняется операционно.
Во всех остальных случаях неврологической патологии (синкинезии, невропатии, паралич лицевого нерва, миопатии) прогноз целиком зависит от исходного заболевания и прогнозов его лечения.
Смещение хрусталика
Смещение хрусталика происходит при тупых травмах глаза. Здесь имеет место повреждение цинновой связки, появляется неравномерность передней камеры, что приводит к дрожанию радужной оболочки (иридодонез). Визуально определяется край вывихнутого хрусталика. При офтальмоскопии мы видим как бы два диска зрительного нерва.
Смещение хрусталика сочетается с катарактой травматического генеза, вторичной глаукомой, иридоциклитом. В случае с полным отрывом цинновой связки образуется вывих хрусталика и его смещение в переднюю камеру глаза, а иногда в стекловидное тело. При этом передняя камера глаза углубляется, зрачок суживается. В таких случаях резко появляется иридоциклит и острый приступ глаукомы.
Подвывихи хрусталика чаще всего появляются в верхнем внутреннем квадранте. В хрусталике при вывихе развиваются дегенеративные процессы с последующим помутнением, а в редких случаях — его полное рассасывание.
Лечение глаза после травмы
Так как при неосложненном смещении хрусталика зрение снижается несущественно, то и лечения не требуется. Но в случае осложнений в результате травмы глаза (помутнение хрусталика, вторичная глаукома) требуется его удаление и замещение на искусственный хрусталик.
Профилактические меры
С целью профилактики можно использовать большинство мер, рекомендованных при первой помощи. Кроме этого:
- Пользуйтесь акарицидными постельными чехлами с защитой от клещей.
- Чаще стирайте постельное белье при температуре не ниже 60 °С.
- Поддерживайте нормальную (30-50 %) влажность в помещении. Исключите как сухой воздух, так и высокую влажность – при ней может образоваться плесень. Для этого используйте бытовые увлажнители и осушители воздуха.
- Если обнаружили плесневые грибки, удалите их моющими и хлорсодержащими средствами;
- Мойте руки после тактильного контакта с животными.
- Всегда мойте руки перед тем, как касаться глаз.
- Замените ковровые напольные покрытия на легко моющиеся.
- Вытирайте глаза после умывания не многоразовым, а одноразовым полотенцем.
- Никогда не делите косметику с кем-то еще (например, одну тушь для ресниц с родственницей или подругой).
- Соблюдайте правила ухода за контактными линзами.
- Старайтесь не использовать косметику и бытовую химию в виде спреев.
- Делайте ежедневную влажную уборку.
- Используйте гипоаллергенный текстиль для дома.
- Обрабатывайте мягкую мебель и матрасы специальными растворами от пылевых клещей.
- Избавьтесь от комнатных растений.
При первых симптомах аллергии глаз запишитесь к врачу-аллергологу.
Подготовка, диагностика
Для безопасного и точного извлечения посторонних предметов из мягкой ткани, нужно максимально точно установить его месторасположение. С этой целью используются следующие методики:

- рентгенография (при наличии рентгенконтрастных тел, например, металла);
- трансиллюминация – при наличии стеклянных, пластиковых объектов, древесины и т.д.;
- УЗИ мягких тканей.
Если вмешательство предусматривает разрез тканей, дооперационная подготовка включает набор анализов крови (биохимию, общий, на сахар, свертываемость, группу и резус-фактор, госпитальные инфекции). В ситуациях, когда часть постороннего предмета расположена над поверхностью кожи и его можно легко удалить, не прибегая к разрезам, никакой подготовки не требуется.
Глазные капли

После того, как соринка в глазу оставила след в виде царапины, существует риск заражения. Чтобы избежать проблем, следует прокапать курс антибактериального средства. Офтальмологи рекомендуют использовать антибиотики или противовирусные средства, которые наносятся в жидком виде сразу на поврежденную оболочку. Для успокоения и бысрого заживления также советуют:
- гель “Корнерегель» — обволакивает нежную слизистую глаза и ослабляет раздражение;
- “Тиотриазолин» — имеет мембраностабилизирующий эффект, является антиоксидантом;
- “Сульфацил» — антибактериального действия широкого спектра.

Если в домашней аптечке нет вышеперечисленных препаратов, попробуйте применить любые капли, имитирующие слезу. С приходом компьютеров и гаджетов, такие помощники появились в каждой семье, где есть программист, учетчик или геймер. Они помогают бороться с сухостью, которая преследует заседателей за монитором. Искусственная слеза в этой ситуации также пригодится — вымоет остатки сора и успокоит глаз.
Какие инородные тела могут быть в носу у детей?
Все, что попадает в поле зрения малыша, и тем более в его руки, может в последствии стать тем самым инородным телом носа. Это могут быть мелкие предметы, части игрушек, камешки, палочки, травинки, косточки, семена, кусочки фруктов, таблетки и т.д. Список настолько широк, насколько хватает детской фантазии.
Меры профилактики:
- Старайтесь не оставлять детей без присмотра
- Покупайте игрушки только рекомендованные для детей каждой возрастной группы
- Убирайте и закрывайте на ключ все мелкие бытовые предметы, пищевые продукты, канцелярские принадлежности, кухонные принадлежности и т.д.
- Не отвлекайтесь от общения с ребенком во время прогулки.
Но, даже если Вы принимаете все возможные меры, никогда не исключайте возможности, что это может произойти и если у Вас появится хоть малейшие подозрения на инородное тело носа у ребенка, сразу же обратитесь к специалисту врачу оториноларингологу.
Признаки наличия инородного тела носа:
- Возможно неоднократное чихание (как попытка организма освободиться от инородного тела самостоятельно)
- Отек и заложенность одной половины носа (возможно полное отсутствие дыхания через одну половину носа)
- Отделяемое слизистое, а в последующем гнойное из одной половины носа.
- Возможно слезотечение или формирование конъюктивита с одной стороны.
- В части случаев появление неприятного гнилостного запаха с одной половины носа.
Как проводится операция
В большинстве случаев, оперативное вмешательство осуществляется под местной анестезией и занимает несколько минут. Общий наркоз применяется лишь при большом объеме операции. Врач скальпелем расширяет раневой канал на нужную глубину, захватывает и извлекает посторонний предмет. После этого обрабатывает раневую полость антисептиком, накладывает швы, дренирует (если необходимо) и закрывает все стерильной повязкой. Практически во всех случаях, пациенту вводится противостолбнячная сыворотка и назначается короткий курс антибиотикотерапии, во избежание развития осложнений.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Стоимость услуг
Цены, указанные в прайс листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 104 8605 (круглосуточно) или в клинике GMS Hospital по адресу: г. Москва, ул. Каланчёвская, 45.
| Название | Цена |
| Удаление инородного тела из уха, носа, глотки | 6 962 руб. |
| Удаление инородного тела с рассечением тканей | 10 070 руб. |
Уважаемые клиенты! Каждый случай индивидуален и конечную стоимость Вашего лечения можно узнать, только после очного визита к врачу GMS Hospital.Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на годовую медицинскую программу или внести депозит и получать услуги со скидкой. В выходные и праздничные дни клиника оставляет за собой право взимать доплату согласно действующего прейскуранта. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Как помочь ребенку?
Дети в силу возраста не всегда способны вовремя среагировать и защитить себя от воздействия окружающей среды. Поэтому нередки случаи, когда заигравшись на детской площадке, ребенок не успел увернуться от летящего в него песка или самостоятельно потер глаза грязными руками. Как результат — соринка в глазу, покраснение и резкая боль. Родитель не должен паниковать, нужно быстро и эффективно помочь малышу, если мусор попал в глаз.
Как достать его, опишем подробно:
- Необходимо тщательно вымыть руки с мылом.
- Успокоить малыша и запретить тереть глаза.
- Взять большим и указательным пальцем ресницы верхнего века, приподнять и немного выгнуть.
- Ватной палочкой аккуратно подцепить попавший на слизистую фрагмент и извлечь.
- Промыть глаз физраствором и, при наличии, закапать глазными каплями «Левомицетин» либо «Сульфацил натрия».
Следующие пару дней за ребенком следует понаблюдать. Если краснота не прошла и усиливается, ощущается дискомфорт и малыш постоянно трет глаз, в срочном порядке следует обратиться к офтальмологу.
Почему выпадают
Периодически реснички могут оторваться у всех. В основном они ложатся на щеки, но изредка проникают в веко, причиняя дискомфорт. Часто они падают у женщин, пользующихся тушью. Как и каждый чужеродный предмет, ресница в веке доставляет боль, покраснение слизистой оболочки. Появляются слезы, желание часто моргать.
Попадание реснички в глаз
Некоторые женщины в косметических салонах наращивают ресницы, чтобы они выглядели более объемными и пышными. Результат действительно выглядит эффектно, но, если работа выполнена не очень качественно, то ресницы начинают выпадать и могут застрять в глазу. Поскольку они искусственные, более грубые, чем натуральные, то последствия от их попадания в глаз более тяжелые и опасные.
Как вытащить соринку у другого человека
Убрать соринку из глаза другого человека можно с помощью ватных палочек или чистого носового платочка. Его складывают так, чтоб образовался неплотный уголок. Им поддевают песчинку и вытаскивают наружу.
Для начала помощнику следует вымыть руки. Все используемые предметы также должны быть чистыми. Далее осуществляется поиск инородного тела. Для этого поочерёдно отодвигают веки, просят пострадавшего медленно сделать круговые движения зрачками.
Если поддеть соринку платочком или ватной палочкой не выходит, нужно воспользоваться солевым раствором (200 мл кипячёной воды, ½ ч. л. поваренной соли). Его вводят с помощью пипетки. Разовая доза равна её объёму. Глаз промывают приготовленным средством неоднократно. Солёная вода способствует выталкиванию песчинки из конъюнктивы. Останется только захватить её скруткой из платочка.
У ребёнка
Если соринка попала в глаз ребёнку, нужно вначале осмотреть поражённый орган зрения. После выявления её локации производится извлечение с помощью воды, чистой салфетки или ватной палочки. В идеале песчинка выходит наружу вместе с жидкостью.
В случае проникновения инородного тела в конъюнктивальный мешок, рекомендуется вымыть песчинку небольшим количеством жидкости. Делают это с помощью кусочка ваты. Её смачивают в кипячёной воде и слегка отжимают прямо в глаз. Направлять струю следует в полость глаза (не на зрачок). В качестве приспособления, подающего воду, можно использовать стерильный шприц без иглы.
Если попытки извлечь инородное тело не принесли положительного результата, рекомендуется срочно обратиться к офтальмологу. Особенно важна быстрая медицинская помощь в случаях попадания в орган зрения металлической стружки или осколка стекла. Любые манипуляции чреваты серьёзными последствиями, поэтому медлить с поездкой в клинику не стоит.
Лечение инородного тела глаз
Удаление инородных тел глаз, даже расположенных поверхностно (в конъюнктиве, склере или роговице), должен выполнять только офтальмолог. Попытки самостоятельно справиться с этой задачей могут привести к инфицированию глаз или еще большему травмированию его структур. Поверхностно расположенные инородные тела удаляют амбулаторно под местной анестезией. Чаще всего процедура выполняется при помощи специального микроскопа – щелевой лампы.
После нее обязательно назначаются противовоспалительные и антибактериальные глазные мази и капли, позволяющие предотвратить развитие выраженной воспалительной реакции.
Удаление внутриглазных инородных тел проводится в операционной при помощи достаточно сложного оборудования, микроскопа и различного хирургического инструментария. Так как проникающие ранения глазного яблока угрожают утратой зрительной функции, да и самого глаза, то операцию выполняют незамедлительно, т.е. по экстренным показаниям.
Гифема
Так называется кровоизлияние в переднюю камеру глаза. Гифема может появиться в результате травмирования сосудов радужной оболочки. При этом происходит опущение крови на дно передней камеры глаза. Непосредственно видна кровавая полоска в нижних отделах передней камеры. Внешний вид гифемы меняется в зависимости от изменения положения головы пострадавшего. Возможно быстрое рассасывание гифемы, в течение одного-двух дней, но иногда процесс заживления затягивается.
Если размеры гифемы небольшие, острота зрения может не пострадать. Но при любом размере пострадавший должен быть осмотрен офтальмологом.
Лечение
Цель лечения гифемы — предотвратить кровотечение, способное привести к глаукоме с помутнением роговицы. Больному на три-четыре дня прописывают постельный режим. Назначают препараты аминокапроновой кислоты и антифибринолитики. В целом прогноз благоприятный.
Как вытащить металлическую окалину?
Рабочие чаще других могут пострадать от попадания в глаз металлической окалины. Людям, которые работают с перфоратором, сваркой, угловой шлифовальной машиной, в простонародье «болгаркой», рекомендуется надевать защитную маску. Попадание в глаза металлической окалины очень опасно. Продукты окисления цветного металла токсичны. В течение дня, максимум — двух, они вступают в химическую реакцию с тканями глазного яблока и слезной жидкостью. Если сразу не принять меры, можно навсегда потерять зрение и даже лишиться глаза.
Первое, что нужно сделать, — промыть лицо водой или охлажденным чаем. Глаза в этот момент должны оставаться открытыми. Если размеры окалины небольшие, она может выйти сама во время промывания. Хороший способ — полностью опустить лицо в воду и поморгать. Окалина, которая не застряла в глазу, обычно выпадает.
Важно определить, где именно в глазу находится окалина. Для этого нужно оттянуть нижнее веко и посмотреть, там ли расположено инородное тело
Если окалину удалось обнаружить, следует осторожно удалить ее влажной ватной палочкой. Из под верхнего века изъять окалину сложнее
Извлекать ее нужно очень аккуратно, чтобы не повредить глазное яблоко. Этот процесс довольно болезненный. Нужно постараться сделать так, чтобы окалина сама выпала из глаза. Для этого можно приподнять верхние ресницы и слегка их потрясти.
Смещение роговичного лоскута после операции
В первые две недели после лазерной операции запрещено прикасаться к глазам руками, тереть и чесать их. Это может привести к смещению лоскута. Часто такое бывает в результате травмы. Сопровождается смещение болью, ухудшением зрения, слезотечением. Лечится это осложнение с помощью повторной операции. Хирург расправляет складки смещенного эпителиального слоя, удаляет лишние ткани, обрабатывает глаз раствором, устанавливает лоскут на прежнее место и накладывает бандажную линзу.
После этого придется снова закапывать в глаза капли. При смещении лоскута есть риск попадания под него бактерий. Из-за этого может возникнуть инфекционное заболевание.
Что делать, если соринка не вытаскивается
Если с помощью воды не удаётся вымыть соринку, можно попробовать извлечь её солевым раствором. Для этого жидкость пипеткой вводят в глазную полость. Повторять процедуру нужно в сопровождении медленных круговых движений зрачками. Если нарастает боль, нужно воспользоваться другим вариантом вымывания. Для его выполнения берут таз с тёплой водой и погружают в него верхнюю часть лица (область глаз).
Под водой с открытыми глазами делают несколько движений зрачками. Это безболезненный способ вымывания соринки почти всегда срабатывает. При отсутствии результата необходимо обратиться к офтальмологу.
Соринка становится более подвижной, если руками оттянуть верхнее или нижнее веко (в зависимости от локации песчинки) и начать движение зрачком в разные стороны.
Существует ещё один способ удаления инородного тела. Для этого веко выворачивают наизнанку. Если песчинка застряла на внутренних тканях века, на неё направляют струю из шприца (без иглы). При открытом доступе используют ватную палочку, смоченную в воде.
Как вытащить, если её не видно
Если при осмотре соринка не была обнаружена, а симптомы её присутствия имеются, нужно промыть глаз кипячёной водой или использовать для процедуры физиологический раствор. При этом любые воздействия на орган зрения исключаются. При потирании век или зажмуривании крохотная частичка может проникнуть внутрь тканей. После этого самостоятельно её извлечь будет невозможно.
Ещё один способ выявления места локации соринки-невидимки заключается в оттягивании верхнего века и удерживании его в таком положении. При этом нужно выполнить несколько круговых движение зрачком. Делать это нужно медленно, чтоб поток внутриглазной жидкости смог вытолкнуть песчинку наружу. Если глаз сухой перед манипуляциями рекомендуется ввести в конъюнктивальный мешок глазные капли, заменяющие функции слезы.
Обнаружить соринку можно путём выворачивания века. Так конъюнктивальная полость открывается для обзора максимально. Данное исследование нужно возложить на плечи помощника. При отсутствии помех выявить провокатора дискомфорта в глазу проще.
Медикаментозный режим
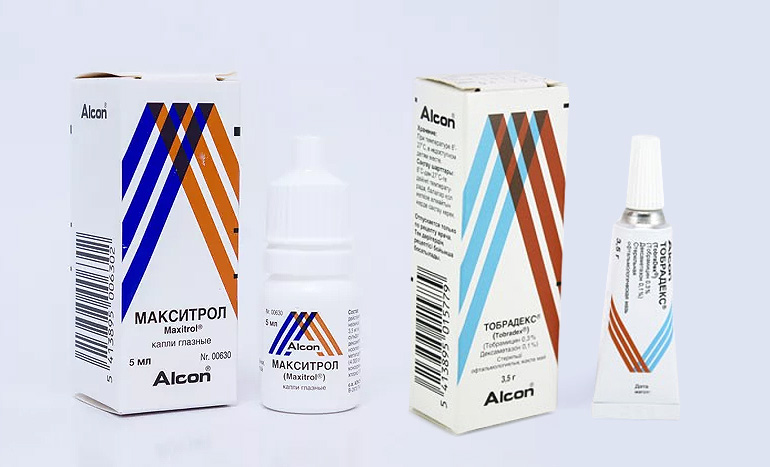
После хирургического лечения на прооперированный глаз накладывают стерильную повязку и специальный пластырь. На следующий день их снимают и приступают к медикаментозной терапии. Сначала смачивают ватный диск в левомицетиновых каплях (0,25%) и протирают им закрытое веко. Открывают глаз и закапывают Левомицетин согласно инструкции и рекомендации офтальмолога.
Классическая терапевтическая схема в послеоперационный период после удаления катаракты включает следующую комбинацию препаратов:
- Антибактериальные капли в комбинации с глюкокортикоидом Дексаметазоном.
Врачи прописывают эти средства для предотвращения возможного инфицирования в послеоперационный период. Они помогают снять воспаление, отечность, красноту, успокоить глаз. Их закапывают по 6 раз в день, через равные временные промежутки. Затем еще 3 недели по 4 раза. Если трудно запомнить схему приема лекарств, можно составить себе памятку.
- Нестероидные противовоспалительные капли.
Эта группа препаратов применяется для снятия болезненных ощущений, для предотвращения развития осложнений после удаления катаракты, например, отечности макулы, устранения воспалительных процессов. Назначаемый курс – месяц. Закапывают их по разным схемам. Диклофенак используют по 4-6 раз в день, а современное фармакологическое средство Броксинак всего 1 раз. НПВС применяют до тех пор, пока иммунная система не справится с так называемым стерильным асептическим воспалением.
- Гели и увлажняющие капли.
Гели необходимы для ускорения заживления роговицы. При неприятных ощущениях в глазу (чувство инородного тела) рекомендуются увлажняющие капли.
Восстановительный период у разных людей длится по-разному. Это зависит от возраста, состояния иммунитета, наличия хронических заболеваний, ослабляющих организм и затормаживающих выздоровление.
РЕКОМЕНДАЦИЯ! Главное, что нельзя делать после удаления катаракты глаз, – пренебрегать рекомендациями лечащего врача. Самостоятельно менять схему использования лечебных капель и количество закапываемых препаратов менять запрещается. Между первой и следующей инстилляцией должно пройти не менее 15 минут.
Как промыть глаз от соринки: проверенные способы и препараты
- 9 Октября, 2018
- Офтальмология
- Марина Николаева
Пыль, частички цветов или растений, которые ветер поднимает в воздух, строительный мусор, попадая в глаза, не только доставляют дискомфорт, но и могут стать причиной серьезных глазных заболеваний и даже потери зрения. Глаз болит и краснеет, отмечается обильное слезотечение.
Глаза – чувствительный орган, который нуждается в бережном отношении и защите. Но никто не застрахован от ситуации, когда при выполнении какой-либо работы в глаз попала соринка. Куда обратиться в этой ситуации? Можно ли извлечь ее самостоятельно в домашних условиях? Как это сделать правильно?
Иногда это сделать несложно, а в некоторых ситуациях без помощи офтальмолога не обойтись. В этой статье мы рассмотрим возможные способы извлечения инородного тела из глаза, расскажем, что необходимо делать после завершения процедуры и когда следует незамедлительно отправляться к офтальмологу.
Соринка в глазу: что делать
С такой ситуацией хотя бы раз в жизни сталкивался каждый человек
Именно поэтому важно знать, как извлечь соринку из глаза. Офтальмологи утверждают, что практически все их пациенты совершают в этом случае типичные ошибки
Первая реакция человека на попадание в глаз инородного тела – удалить ее механически. Для этого он использует зеркало и пытается найти и изъять соринку. Обычно это не приносит желаемого результата и для облегчения своих мучений он начинает тереть глаза руками довольно интенсивно. В итоге ситуация усугубляется из-за травмы слизистой оболочки. Прежде чем искать и изымать инородное тело из глаза, следует убедиться в том, что дискомфорт доставляет именно оно.
1.Что такое пищевое отравление и его симптомы?
Пищевое отравление – это заболевание, вызванное употреблением продуктов, содержащих вредные микроорганизмы. Это могут быть бактерии, вирусы, паразиты. Чаще всего они содержатся в сыром мясе, курице и яйцах, но могут быть и в любых других продуктах. Кроме того, опасные микроорганизмы могут накапливаться в продукта, хранящихся на прилавках магазинов и на открытом воздухе, а также на тех продуктах, которые слишком долго хранились перед тем, как были употреблены в пищу.
В большинстве случаев пищевое отравление переносится относительно легко и само проходит через несколько дней. За это время вредные вещества выводятся из организма. Но некоторые виды пищевых отравлений могут быть очень серьезными и требуют консультации хорошего терапевта.
Симптомы отравления
Первым признаком отравления, как правило, является диарея. Кроме того, может появиться боль в животе, рвота и спазмы в желудке. Некоторые пищевые отравления могут вызвать высокую температуру и появление крови в стуле. Симптомы отравления во многом зависят от общего состояния здоровья человека и того, какой микроорганизм стал причиной отравления.
Если рвота и диарея очень сильные, может наступить обезвоживание – потеря большого количества жидкости тела. Признаками обезвоживания является сухость во рту, головокружение, уменьшение количества мочи и ее темный цвет. У детей и пожилых людей обезвоживание может наступить очень быстро. Отравление и обезвоживание особенно опасны для беременных женщин, поэтому при подозрении на отравление им необходимо обязательно обратиться к врачу.


