Что нужно знать будущей маме о гормонах фсг и эстрадиол?
Содержание:
- Лечение гипогонадизма у мужчин
- Где делают анализы на гормоны
- Как подготовиться
- Низкий эстрадиол
- Причины гормональных нарушений
- Как расшифровать результаты анализов при планировании беременности
- Эстрадиол: понятие, функции в организме женщины, нормы
- Прогестерон
- Зачем сдавать анализы на гормоны при планировании беременности?
- Пролактин
- СПКЯ — что это такое?
- Гормоны щитовидной железы
- На какие дни цикла сдавать анализы на гормон пролактин
- Эстрадиол повышен — что делать?
- Классификация
- Виды анализов, которые нужно сдать перед беременностью
- Какие гормоны имеют значение
- Диагностика гипогонадизма
- Гормон эстрадиол
Лечение гипогонадизма у мужчин
Начиная лечить гипогонадизм, врач ставит ряд целей:
- устранение андрогенного дефицита (восстановление потенции, либидо, самочувствия и поведения);
- обеспечение вирилизации (рост волос на лице и теле по мужскому типу, изменение тембра голоса, телосложения, увеличение мышечной массы, увеличение полового члена и яичек, пигментация мошонки, развитие складчатости), по возможности обеспечение фертильности;
- потенциально — снижение сердечно-сосудистых рисков, профилактика остеопороза.
В зависимости от того, необходимо ли восстановить фертильность, выбор терапии происходит между гормональной заместительной терапией (ГЗТ) препаратами тестостерона, с одной стороны, и препаратами хорионического гонадотропина человека (ХГЧ), лютеинизирующего гормона (ЛГ), фолликулостимулирующего гормона (ФСГ) и гонадотропин-релизинг-гормона (ГРГ) — с другой.
Существует большое количество лекарственных форм тестостерона для внутримышечного, подкожного, трансдермального, перорального и буккального применения. Однако ГЗТ тестостероном ведет к уменьшению объема яичек и подавлению сперматогенеза.
Поэтому, если функция яичек сохранена и гипогонадизм имеет гипоталамическое или гипофизарное происхождение, используются либо препараты ХГЧ, ЛГ, ФСГ, либо пульсаторное введение ГРГ. Указанные гормоны увеличивают продукцию собственного тестостерона, что приводит к индукции сперматогенеза и восстановлению фертильности.
Клинический случай
Пациент К. (39 лет) обратился к эндокринологу с жалобами на нарушение половой функции (снижение полового влечения, нарушение эрекции), общую слабость, повышенную утомляемость, одышку при физических нагрузках, эпизоды повышения артериального давления (максимально до 165/100 мм рт. ст.), избыточный вес, неэффективность физических нагрузок и диет. Сообщил, что соблюдает принципы рационального питания, регулярно посещает тренажерный зал. Вышеописанные жалобы беспокоят в течение последнего года. Самостоятельно не лечился, не обследовался.
Объективно при осмотре:
- рост — 183 см;
- вес — 127 кг;
- ИМТ — 37,9 кг/м2;
- окружность талии (ОТ) — 123 см;
- окружность бедер (ОБ) — 135 см;
- ОТ/ОБ — 0,91;
- АД — 145/90 мм рт. ст., ЧСС — 82 удара в мин.
Оволосение в подмышечных впадинах, на груди, передней брюшной стенке, в паховой области без особенностей. Двусторонняя ложная гинекомастия. Наружные половые органы сформированы правильно, без особенностей.
При использовании опросника ADAM положительные ответы на 8 из 10 вопросов, что свидетельствует о выраженности симптомов андрогенного дефицита у данного пациента.
Лабораторные показатели:
- общий холестерин — 6,4 ммоль/л (норма 3,1–5,2);
- ЛПНП — 3,8 ммоль/л (норма 0–3,3);
- триглицериды — 2,6 ммоль/л (норма — менее 2,3);
- общий тестостерон — 7,2 нмоль/л (норма 12,0–41,0);
- СССГ — 28,9 пмоль/л (норма 12,9–61,7);
- ЛГ — 4,7 Ед/л (норма 2,5–11,0);
- ТТГ — 1,8 мЕд/л (норма 0,25–4,0);
- пролактин — 243 МЕд/л (норма 50–610);
- эстрадиол — 164 пмоль/л (норма 20–240);
- общий ПСА — 0,6 нг/мл (норма 0–4).
По данным УЗИ предстательной железы, эхографических признаков патологии не выявлено.
Пациенту выставлен диагноз «нормогонадотропный гипогонадизм». Метаболический синдром: Абдоминальное ожирение (2‑й степени). Артериальная гипертензия. Дислипидемия.
Цели лечения:
Нормализация уровня тестостерона. Назначена пролонгированная форма тестостерона (тестостерона ундеканоат 1000 мг) внутримышечно по схеме с титрацией дозы до поддерживающей.
Снижение и удержание веса. Рекомендовано соблюдение принципов рационального питания с ограничением потребления жиров и легкоусваиваемых углеводов, поваренной соли, а также дополнительные аэробные нагрузки (активная ходьба в течение 1 часа в день).
При оценке результатов терапии спустя 10 месяцев пациент отмечал значительную положительную динамику общего самочувствия — улучшение эректильной функции (усиление полового влечения, увеличение частоты спонтанных эрекций), исчезновение жалоб на быструю утомляемость, подавленное настроение; стабилизацию уровня АД до 130/80 мм рт. ст. Объективно при осмотре снижение всех антропометрических показателей: вес — 99 кг, ИМТ — 29,5 кг/м2, ОТ — 88 см, ОБ — 109 см, ОТ/ОБ — 0,81. На фоне лечения также произошла нормализация всех гормональных и биохимических показателей. В дальнейшем терапию решено продолжить с контролем лабораторных показателей один раз в шесть месяцев.
Где делают анализы на гормоны
Медицинский центр Диана предлагает своим пациентам полный спектр анализов на гормоны. Препаратная и аппаратная база нашей лаборатории позволяет быстро и достоверно определить концентрацию гормонов в крови, моче и других биологических жидкостях. Кроме того, расшифровка результатов проводится нашими специалистами, которые при необходимости разработают оптимальную схему коррекции гормонального фона.
Сдать анализы на гормоны без очереди взрослым, детям, беременным женщинам в удобное время можно, записавшись на любой день — мы работаем без выходных. Стоимость перечисленных исследований вы можете узнать на нашем сайте в прейскуранте услуг.
Как подготовиться
Нельзя сдавать анализы на гормоны по гинекологии без подготовки. Будут получены недостоверные данные, и это повлияет на постановку правильного диагноза.
- За 72 часа до анализа на лютеинизирующий гормон нужно полностью исключить физические нагрузки и занятие спортом. За 1-1,5 ч. до забора крови следует отказаться от курения.
- Сдача анализа на прогестерон производится на 21-23 день цикла. Наилучшее время для забора крови — утро. После последнего приема пищи должно пройти не меньше 12 часов. Накануне анализа нельзя употреблять жирную пищу. Если женщина применяет лекарственные препараты, влияющие на половые гормоны, то об этом необходимо сообщить лечащему врачу.
- За 24 часа до сдачи анализа на пролактин исключить половой контакт, а также нельзя принимать горячую ванну, посещать сауну и пить алкоголь. За час до забора крови запрещено курить.
- Анализ на андрогены сдают утром, натощак. После последнего приема пищи должно пройти 10-12 часов. Чтобы получить правильный результат, нужно исключить употребление фруктовых соков, чая и кофе с сахаром. Для более точной диагностики уровня андрогенов нужен тест на ГСПГ (глобулин, связывающий половые гормоны). От его концентрации напрямую зависит уровень тестостерона в организме женщины.
Низкий эстрадиол
И у мужчин, и у женщин эстрадиол понижен может быть по таким причинам:
- курение;
- вегетарианство;
- большая физическая нагрузка;
- рацион с низким количеством жиров и высоким — углеводов;
- резкое снижение веса;
- повышенный уровень пролактина;
- сбои в работе гипофиза;
- воспаления половых органов;
- эндокринные нарушения;
- прием лекарств не по назначению врача (в том числе оральных контрацептивов);
- нарушения в выработке половых гормонов.
Низкий эстрадиол у женщин
Из-за пониженного уровня гормона у женщин может наблюдаться:
- отсутствие месячных более чем полгода;
- уменьшение размеров груди и матки;
- сухость кожи;
- проблемы с зачатием.
У женщин эстрадиол понижен может быть на раннем сроке беременности. Пониженный уровень гормона у российских женщин встречается реже, чем повышенный.
Низкий эстрадиол у мужчин
На пониженное количество гормона у мужчин указывают:
- остеопороз;
- сердечно-сосудистые заболевания;
- повышенная возбудимость;
- проблемы с зачатием.
Причиной низкого уровня этого гормона у мужчин может быть хронический простатит.
Причины гормональных нарушений
Физиологически-обусловленными и естественными источниками гормональных изменений являются половое созревание, беременность, лактация, менопауза. В эти периоды организм женщины начинает перестраиваться и претерпевать внутренние и внешние изменения.
Например, в период половой зрелости у девочки формируются молочные железы, появляется оволосение кожных покровов, приходит менструация. Во время менопаузы у женщины подходит к концу овариальный резерв, работа гормонов снижается, кожа становится сухой и менее эластичной.
Одной из самых частых причин нарушения гормонального фона является стресс. При нем уровень кортизола в организме резко увеличивается, что вызывает дисбаланс в работе различных систем.
Другие причины гормональных нарушений:
— Эндокринные заболевания;
— Заболевания, передающиеся половым путём;
— Ослабленный иммунитет;
— Хронические воспаления;
— Прием антидепрессантов;
— Окончание приема оральных контрацептивов;
— Патологии ЖКТ;
— Нарушения нейроэндокринной регуляции (инсульты, энцефалит, черепно-мозговые травмы;
— Сахарный диабет;
— Тяжелые, изнуряющие нагрузки (как эмоциональные, так и физические);
— Гормонотерапия;
— Онкозаболевания;
— Заболевания мочеполовой системы;
— Токсическое воздействие на организм;
— Наследственность;
— Частые переутомления.
Как расшифровать результаты анализов при планировании беременности
О том, как называются анализы, которые нужно сдать конкретной пациентке в рамках подготовки к материнству дополнительно, расскажет врач — гинеколог или эндокринолог. Ниже приводятся нормальные значения для анализов, которые назначаются чаще всего. Разумеется, дать правильную оценку результатам анализов может только профессиональный врач, однако общие моменты женщина может выявить и самостоятельно.
Чтобы разобраться в расшифровке результатов анализов крови, необходимо знать норму концентрации того или иного гормона в организме. У женщин нормальные показатели обычно определяются фазой менструального цикла.
- ФСГ — фолликулостимулирующий гормон. Вещество ФСГ несет ответственность за увеличение яйцеклетки, рост эндометрия, поэтому его концентрация в организме женщины меняется в зависимости от фазы цикла, в которую проводится анализ крови. Для менструальной фазы (1-6 день) и для фолликулиновой фазы (3-14 день) нормой являются значения в пределах 3.5-12.5 мМЕ/мл, для овуляторной (13-15 день) – 4.7-21.5 мМЕ/мл, для лютеиновой (15 – начало менструации) – 1.7 – 7.7 мМЕ/мл.
- ЛГ — лютеинизирующий гормон. Нормальный уровень этого вещества в женском организме также определяется фазой. Менструальная и фолликулиновая фазы – 2.4-12.6 мМЕ/мл, овуляторная – 14 – 96 мМЕ/мл, лютеиновая – 1 -11.4 мМЕ/мл.
- Прогестерон. Результаты анализов, которые проводятся перед беременностью, на данный гормон также следует интерпретировать в зависимости от конкретной фазы менструального цикла. Для менструальной и фолликулиновой фазы нормальными показателями считаются 0.6 – 4.7 нмоль/л, для овуляторной – 2.4 – 9.4 нмоль/л, для лютеиновой – 5.3-86 нмоль/л.
- Пролактин. Концентрация пролактина в женском организме в результатах анализов – важная информация при бесплодии, обязательно проверяется этот показатель и в рамках планирования беременности. Норма пролактина в крови у небеременных женщин насчитывает 102-496 мкМЕ/мл.
- Эстрадиол. Нормальные показатели данного вещества также находятся в прямой зависимости от менструальной фазы пациентки. Норма эстрадиола при менструальной и фолликулиновой фазе составляет 12.5-166 пг/мл, при овуляторной – 85.8-498 пг/мл, при лютеиновой – 43.8-211 пг/мл.
- Свободный тестостерон. Несмотря на то что данный половой гормон считается «мужским», он необходим и женскому организму, его концентрация входит в перечень плановых анализов при планировании беременности. Норма для женщины старше 18 лет – 0.5-4.1 пг/мл.
- ДЭА-С. Если уровень ДЭА-С в организме женщины выходит за рамки нормы, возможно бесплодие, нарушения в работе яичников. День цикла, в который будет проводиться исследование на данное вещество, особой роли не играет. Норма для женщины – 7.2-100 нмоль/л.
Как расшифровать анализы на гормоны щитовидной железы
Анализы на гормоны щитовидки – обязательная часть проверки в рамках планирования беременности.
- ТТГ. Для женщин норма тиреотропного гормона в крови составляет 0.35-4 мкМЕ/мл. Часто проводится анализ на данное вещество и на этапе беременности. На 1-12 неделе беременности нормальным результатом являются показатели 0.35-2.5 мкМЕ/мл, для 12-24 недели – 0.35-3 мкМЕ/мл, для 24-42 недели – 0.35-3 мкМЕ/мл.
- Трийодтиронин свободный. Нормальная концентрация гормона Т3 свободного в организме женщины может составлять 2.3-4.2 пг/мл.
- Тироксин свободный. Уровень концентрации Т4 свободного может насчитывать 0.6-1.76 нг/дл.
Если при изучении расшифровки результатов анализов обнаруживаются какие-либо отклонения от нормы, обязательно следует показать ее специалисту. Только врач способен правильно определить проблему, учесть все необходимые факторы и подобрать оптимальное лечение.
Эстрадиол: понятие, функции в организме женщины, нормы
Эстрадиол – женский половой гормон, который синтезируется в яичниках и «отвечает» за женскую красоту.
Какова роль гормона эстрадиол в женском организме?
Эстрадиол принимает участие в формировании тела по женскому типу, регулирует цикличность менструаций, принимает участие в развитии вторичных половых признаков женщины, принимает участие в созревании яйцеклетки в яичниках.
Факторы, негативно влияющие на уровень гормона эстрадиол в крови женщины:
- заболевания печени и половые заболевания;
- прием некоторых лекарственных препаратов;
- тяжелые физические нагрузки;
- диеты, голодание, потеря веса;
- вредные привычки.
Как правильно сдать анализы на уровень эстрадиола?
Анализ нужно сдавать обязательно натощак, последний прием пищи должен быть не позднее, чем 8 часов назад. За сутки до сдачи исключить из рациона жирные, жареные блюда, алкоголь в любых проявлениях, конечно же, курение. Не сдавать анализ после рентгеновского облучения или физиотерапевтических процедур. Обязательно проинформируйте доктора о дне вашего месячного цикла.
Нормы гормона эстрадиол в крови женщины по фазам менструального цикла:
- фолликулярная фаза (менструация) – 68-1269 пмоль/л
- овуляторная фаза (10-13 день цикла)– 131-1655 пмоль/л
- лютеиновая фаза (20-22 день цикла) – 91-861 пмоль/л
- постменопаузальный период — менее 73 пмоль/л.
Прогестерон
Прогестерон — стероидный гормон желтого тела яичников, необходимый для осуществления всех этапов беременности. Он подготавливает эндометрий матки к имплантации оплодотворенной яйцеклетки, а после ее имплантации способствует сохранению беременности.
Какие существуют показания для назначения анализа крови на прогестерон у женщин?
- выявление причин нарушений менструального цикла;
- выявление причин бесплодия;
- выявление причин дисфункциональных маточных кровотечений;
- оценка состояния плаценты во второй половине беременности;
- диагностика истинного перенашивания беременности.
Какая требуется подготовка к анализу крови на прогестерон?
Анализ проводится на 22—23 день менструального цикла, если другие сроки не указаны лечащим врачом. Взятие крови производится утром натощак, т. е. тогда, когда между последним приемом пищи и взятием крови проходит 8—12 часов. Можно пить воду. При отсутствии возможности прийти в лабораторию утром, можно выдержать перед забором крови период голодания не менее 6 часов, исключив жиры при утреннем приеме пищи.
При сдаче крови необходимо сообщить медсестре дополнительную информацию — о дне цикла, неделях беременности, менопаузе; а также о приеме препаратов, влияющих на уровень гормонов в крови.
Какие нормальные показатели прогестерона в крови у женщин?
| Женщины | Уровень прогестерона, нмоль/л |
|---|---|
| Фолликулярная фаза | 0,32 — 2,23 |
| Овуляторная фаза (середина цикла) | 0,48 — 9,41 |
| Лютеиновая фаза | 6,99 — 56,63 |
| I триместр | 8,90 — 468,40 |
| II триместр | 71,50 — 303,10 |
| III триместр | 88,70 — 771,50 |
| Постменопауза | < 0,64 |
Зачем сдавать анализы на гормоны при планировании беременности?
Гормоны служат главным элементом в обеспечении и реализации детородной функции каждой женщины. Следовательно, правильное планирование беременности обязательно должно включать в себя прохождение основных анализов на гормоны. Их точный перечень будущей матери подскажет врач, в большинстве случаев это ФСГ, ЛГ, прогестерон, ДЭА-С, тестостерон, эстрадиол, пролактин, а также гормоны щитовидки (ТТГ, Т4 свободный и так далее).

Какие именно гормональные анализы необходимо сдать конкретной пациентке обычно говорит гинеколог, однако в европейской практике определен спектр обязательных мероприятий.
Пролактин
Пролактин — гормон передней доли гипофиза, стимулирующий стимулирует рост и развитие молочных желез и образование молока. Во время беременности пролактин поддерживает существование желтого тела и выработку прогестерона.
Какие существуют показания для назначения анализа крови на пролактин у женщин?
- галакторея;
- цикличные боли в молочной железе;
- мастопатия;
- ановуляция;
- олигоменорея, аменорея;
- дисфункциональные маточные кровотечения;
- бесплодие;
- диагностика полового инфантилизма;
- диагностика хронического воспаления внутренних половых органов;
- комплексная оценка функционального состояния фето-плацентарного комплекса;
- дифференциальная диагностика истинного перенашивания беременности;
- нарушение лактации в послеродовом периоде;
- тяжело протекающий климакс;
- ожирение;
- гирсутизм;
- снижение либидо;
- остеопороз;
- выбор тактики лечения гиперпролактинемических состояний.
Какая требуется подготовка к анализу крови на пролактин?
За день до исследования исключить половые контакты и тепловое воздействие (сауну, горячую ванну), за 1 час — курение. Так как на уровень пролактина большое влияние оказывают стрессовые ситуации, желательно исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение. Кровь на пролактин необходимо сдавать не ранее, чем через 3 часа после пробуждения. Перед процедурой следует отдохнуть 10—15 минут в приемной, успокоиться.
Имейте в виду, что уровень пролактина может повышаться в результате воздействий на молочные железы или операций на грудной клетке, а также после принятия спиртных напитков.
СПКЯ — что это такое?
Синдром поликистозных яичников (СПКЯ) – диагноз, с которым сталкивается каждая пятая женщина репродуктивного возраста. Это означает, что каждая пятая женщина подпадает как минимум под 2 из 3 диагностических критерией:
Фенотипы СПКЯ
Выделяют 4 фенотипа в зависимости от комбинаций симптомов:
Почти в половине случаев у пациенток с СПКЯ наблюдаются «классический фенотип», сочетающий в себе все клинические, лабораторные и ультрасонографические признаки СПКЯ. Если смотреть в целом, поликистозная морфология яичников наблюдается у 82% среди всех пациенток с СПКЯ, овуляторная дисфункция – у 77%, андрогенемия – 87%, гирсутизм – у 75%. СПКЯ является ведущей причиной бесплодия в развитых странах.
Основные показатели репродуктивного потенциала у женщин с СПКЯ могут значительно различаться в зависимости от фенотипа, однако шанс забеременеть без вспомогательных технологий есть среди всех фенотипов. Грамотно подобранное лечение поможет увеличить шанс наступления беременности и избежать развития сопутствующих заболеваний.
Клинические признаки СПКЯ
Из-за присущего пациенткам с СПКЯ гормонального сбоя самыми очевидными клиническими признаками служат:
- продолжительность цикла менее 21 дня или более 35 дней;
- менструальные кровотечения продолжительностью менее 2 дней или более 7;
- боль в нижней части живота;
- сальность кожи и волос;
- жесткие темные волосы на теле вместо пушковых, на голове — наоборот;
- отложение жира преимущественно в области живота и талии;
- перепады настроения, проблемы со сном и ночные апноэ, расстройства пищевого поведения;
- повышенное артериальное давление;
- ненаступление беременности более полугода.
Причины развития СПКЯ
СПКЯ тесно коррелирует с нарушением углеводного и липидного обмена. При высоком уровне инсулина в крови и/или сниженном преобразовании холестерина в прогестерон стимулируется избыточный синтез андрогенов в яичниках. Степень выраженности клинических проявлений СПКЯ зависит от генов, отвечающих за контроль метаболических процессов обмена глюкозы, синтез стероидных гормонов и восприимчивость тканей к андрогенам. Современные исследования как зарубежных, так и российских ученых, рассматривают инсулинорезистентность и дислипидемию в качестве главных факторов развития СПКЯ.
Осложнения
С возрастом, если не лечить СПКЯ и вызвавшие его причины, у пациенток могут развиться тяжелые сопутствующие заболевания – сахарный диабет, сердечно-сосудистые заболевания, неалкогольный жировой гепатоз, остеопороз, не говоря уже о дальнейших последствиях самого СПКЯ — эндометриальной гиперплазии и раке тела матки.
Гормоны щитовидной железы
Анализ на гормоны щитовидной железы – важная часть подготовки к беременности, необходимо сдавать его и беременным. Эти вещества активно участвуют в работе яичников, выходы за рамки нормы способны создать условия для развития бесплодия.
- Т3 свободный. Это вещество щитовидной железы, которое несет ответственность за поглощение и обмен тканями кислорода.
- Т4 свободный. Данный гормон осуществляет синтез белков в организме.
- Тиреотропный гормон (ТТГ). Он отвечает за работу щитовидной железы, смена уровня его концентрации говорит о болезнях щитовидки.
Это основной перечень гормональных анализов, которые рекомендуется пройти женщине, при подготовке к беременности.
На какие дни цикла сдавать анализы на гормон пролактин
Вычисление количественного показателя этого вещества будет рациональным при сдаче крови во время первой или второй фазы цикла. Исследования требует стандартной подготовки: не есть за 12-13 часов до процедуры, сдать кровь утром на голодный желудок. Обязательное условие – спокойно посидеть сорок минут перед посещением лаборанта. Пролактин чутко реагирует на эмоциональное возбуждение, поэтому при малейшем всплеске может показать в анализе неправильный уровень.
Пролактин очень важен для организма женщины: он обеспечивает овуляцию и стимулирует развитие лактации после рождения ребенка. Помимо этого, он сильно влияет на концентрацию ФСГ. Когда женщина беременна, пролактин препятствует образованию фолликулов, что является нормой.
Если у небеременной женщины наблюдаются нестандартные скачки концентрации пролактина, у нее не наступит овуляция.
В женском организме пролактин имеет разную концентрацию в зависимости от времени суток. Во время ночного сна его показатели увеличены. В период после утреннего пробуждения и до обеда он резко падает. После 12-14 часов дня показатели опять «ползут» вверх. Концентрация пролактина в лютеиновую фазу выше, нежели в фолликулярную.
Эстрадиол повышен — что делать?
Если эстрадиол повышен, то необходимо немедленно обратиться к врачу. Это может быть симптомом как неопасного, так и серьезного заболевания, требующего немедленного медицинского вмешательства. Своевременное обращение за квалифицированной помощью — это залог успешного и эффективного выздоровления с минимальным нанесением вреда организму. При повышенной концентрации этого гормона наладится следующая клиническая картина:
- Угревая сыпь.
- Слабость, неспособность выполнять физическую нагрузку, быстрая утомляемость.
- Похолодание верхних и нижних конечностей.
- Отечность.
- Выпадение и ломкость волос, ногтей.
- Сбои в менструальном цикле.
- Расстройство пищеварения (особенно желудка).
- Болезненные ощущения в молочных железах.
- Раздражительность, бессонница.
- Судороги.
Главной задачей при выявлении повышенного уровня эстрадиола является поиск причины этого патологического состояния. Для этого потребуется врачебная консультация, осмотр и проведение некоторых диагностических манипуляций (УЗИ органов брюшной полости, внутриматочное УЗИ, КТ, МРТ, анализы на онкомаркеры, гистероскопия и многое другое), позволяющих получить необходимый объем информации.
Классификация
В зависимости от уровня поражения гипоталамо-гипофизарной системы выделяют:
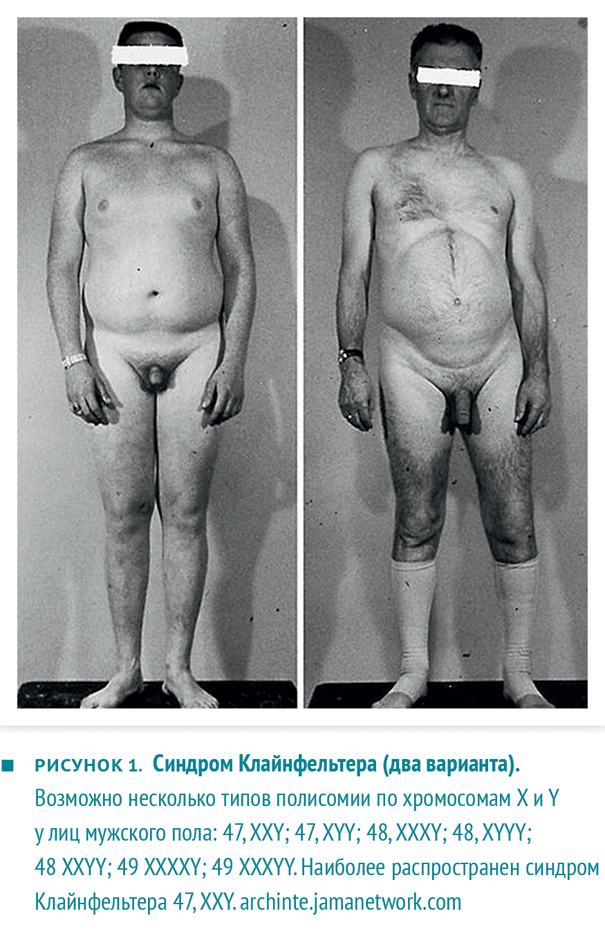
- гипергонадотропный гипогонадизм (первичный) у мужчин. Снижена или отсутствует продукция тестостерона яичками. Здесь можно выделить врожденные формы (синдром Клайнфельтера — рис. 1, анорхизм) и приобретенные формы (травмы, облучение, химиотерапия, другие токсические поражения яичек, позднее начало лечения крипторхизма);
- гипогонадотропный (вторичный) гипогонадизм у мужчин. Снижены или отсутствуют гормоны гипофиза, стимулирующие секрецию тестостерона. В этой группе выделяют также врожденные формы (синдром Кальмана, изолированный дефицит ЛГ, другие редкие врожденные заболевания, сопровождающиеся гипогонадизмом), и приобретенные (опухоли гипофиза и гипоталамуса, их хирургическое лечение или лучевая терапия, кровоизлияния в них и т. п.);
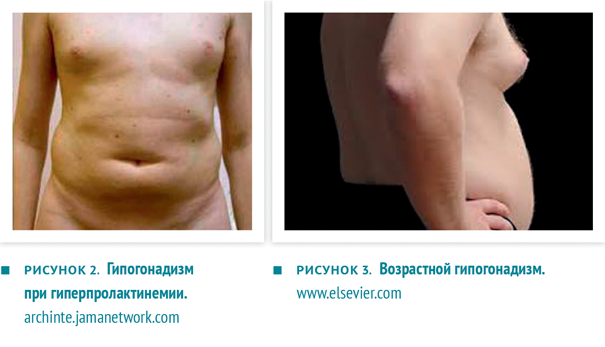
- нормогонадотропный гипогонадизм. Это состояние характеризуется низкой продукцией тестостерона при нормальном уровне гонадотропинов. В его основе лежат смешанные нарушения в репродуктивной системе, выражающиеся не только в первичном поражении тестикул, но и в скрытой недостаточности гипоталамо-гипофизарной регуляции. Типичные примеры — гипогонадизм у мужчин с ожирением, гипогонадизм при гиперпролактинемии (рис. 2) и гипотиреозе, возрастной гипогонадизм (рис. 3), ятрогенный гипогонадизм;
- гипогонадизм, обусловленный резистентностью органов-мишеней (феминизация в результате резистентности рецепторов тканей к андрогенам; дефицит 5α-редуктазы; дефицит эстрогенов, которые в физиологических концентрациях являются модуляторами нормальных эффектов тестостерона).
Рисунок 1. Пример пациентов с симптомом Клайнфельтера
По времени возникновения можно выделить препубертатный и постпубертатный гипогонадизм.
Виды анализов, которые нужно сдать перед беременностью
В рамках планирования беременности и при текущей беременности будущей матери рекомендуется прохождение следующих гормональных анализов: Т3, Т4 свободный, ТТГ, ФСГ, ЛГ, эстрадиол, пролактин, прогестерон, ДЭА-сульфат, тестостерон.
- Фолликулостимулирующий гормон (ФСГ). Это вещество, вырабатываемое гипофизом – один из главных регуляторов роста фолликула (яйцеклетки) в яичнике, кроме того, оно отвечает за формирование эстрогена, под воздействием которого эндометрий растет в матке. Анализ на ФСГ обязательно сдается перед наступлением беременности.
- Лютеинизирующий гормон (ЛГ). Это вещество также производится гипофизом, обеспечивает овуляцию, созревание яйцеклетки, отвечает за формирование желтого тела, стимулирует секрецию эстрогенов. На момент овуляции приходится максимальная концентрация ЛГ в женском организме. На этапе ожидания ребенка лютеинизирующий гормон обеспечивает производство прогестерона – основного гормона беременности. Кстати, именно на соотношение ЛГ и ФСГ в результатах анализов крови в первую очередь опираются врачи, выявляя причину бесплодия.
- Пролактин. Овуляция находится в прямой зависимости от пролактина, если его уровень в женском организме в расшифровке анализа крови не соответствует норме, развитие яйцеклетки невозможно, ведь овуляция отсутствует. А зачатие без овуляции невозможно.
- Эстрадиол. Роль этого вещества в развитии матки, подготовке ее к беременности крайне важна. Гормон отвечает за развитие яйцеклетки, становление и регуляцию менструальной функции. За день до овуляции присутствует максимальная концентрация эстрадиола в организме женщины.
- Прогестерон. Этот гормональный элемент также называется гормоном беременности или гормоном материнства. Именно он несет ответственность за прикрепление к матке плода, создает условия для протекания беременности. Вещество образуется в яичниках и надпочечниках.
- Тестостерон. Тестостерон производится в организме женщины в небольших количествах, секретируется яичниками и надпочечниками, его пик приходится на стадию овуляции. Анализ на тестостерон очень важен, так как его избыток может привести к раннему выкидышу, он обязательно сдается при бесплодии.
- ДЭА-сульфат. Как и тестостерон, этот гормон принадлежит к категории мужских, однако в незначительных количествах необходим и женскому организму. Его избыток равнозначен сбоям функционирования яичников, бесплодию.
Какие гормоны имеют значение
Какие же гормоны будут проверяться, и каким образом они влияют на будущую беременность? Анализы при планировании беременности обязательно включают в себя проверку на:
Эстрадиол. Количество этого гормона меняется в зависимости от фазы менструального цикла
Вот почему так важно сдавать анализ именно в определенную фазу цикла (как правило – на 2-3 или 21-22 день). Этот гормон синтезируется в яичниках, фолликулах и жировой ткани под воздействием других гормонов, ЛГ и ФСГ
Именно эстрадиол отвечает за готовность матки к имплантации. И именно для адекватного анализа показателей по этому гормону, сдавать кровь следует с утра, на голодный желудок, а накануне запрещена жирная пища, алкоголь, курение и тяжелые физические нагрузки.
Прогестерон. Синтезируется яичниками и надпочечниками, а при беременности – плацентой. Способствует увеличению матки и сохранению в ней плода, а также имплантации яйцеклетки. Для этого анализа также важна сдача крови утром натощак, причем это должно происходить в период овуляции – то есть на 14-й или после 22-го дня цикла (в зависимости от его длительности).
ФСГ, или фолликулостимулирующий гормон. Способствует выработке эстрогенов и развитию фолликулов, а также овуляции. Кровь должна быть сдана на 2–5 или 20–21 день цикла, натощак.
ЛГ, или лютеинизирующий гормон. Способствует росту фолликулов, формированию желтого тела яичников и овуляции. Достигает пикового значения при овуляции и снижается при беременности. Анализируют в комплексе с ФСГ, так как значение имеет именно соотношение этих гормонов.
Тестостерон. Мужской гормон, образующийся и у женщин в надпочечниках и яичниках. Высокое содержание может спровоцировать выкидыш.
Пролактин. Синтезируется в гипофизе, отвечает за развитие молочных желез и выработку молока. Повышенный уровень пролактина не позволяет прикрепиться оплодотворенной яйцеклетке к стенке матки.
Гормоны щитовидной железы. Анализ назначается при нарушениях менструального цикла, неудачных попытках забеременеть или выкидышах.
DHEA-S. Назначается для выявления патологии яичников.
АМГ, или антимюллеровый гормон. Имеет значение, главным образом, для женщин, планирующих беременность после тридцати. Показывает возможность наступления овуляции, созревания фолликулов и вероятность раннего климакса.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Диагностика гипогонадизма
Диагноз гипогонадизма у мужчин устанавливают на основании данных анамнеза, клинической картины, подтвержденной данными лабораторного и инструментального исследований. Согласно последним рекомендациям, диагноз гипогонадизма следует выставлять только мужчинам с симптомами, внешними проявлениями и однозначно сниженным уровнем тестостерона в сыворотке . При этом в качестве начального диагностического теста при гипогонадизме рекомендуется анализ уровня утреннего общего тестостерона в сыворотке.
Рисунок 2-3. Разные виды гипогонадизма
Для расчета уровня свободного тестостерона возможно использование онлайн-калькулятора www.issam.ch/freetesto.htm.
Таблица 2. Нормы по тестостерону

При необходимости определяют уровни СССГ, ФСГ, ЛГ, пролактина. Факторы высокого риска развития гипогонадизма:
- объемные образования гипоталамо-гипофизарной области;
- хирургические вмешательства и/или облучение в области турецкого седла;
- длительное применение глюкокортикоидов, кетоконазола, опиоидов;
- сахарный диабет, бесплодие, остеопения и остеопороз.
Общий скрининг в популяции нецелесообразен .
Для выявления группы риска гипогонадизма могут быть использованы специализированные опросники.

Гормон эстрадиол
Эстрадиол – гормон, вырабатывающийся и у мужчин, и у женщин. Он отвечает за формирование вторичных половых признаков, а также способность к зачатию и успешному рождению ребенка.
Мужской организм колебания вышеупомянутого гормона «не волнуют», для женщин же повышение или понижение эстрадиола может вызывать ряд отклонений.
Задачи гормона эстрадиола в женском организме:
- как указывалось выше, формирование вторичных половых признаков, формирование тела по женскому типу;
- помощь в формировании матки и функционировании яичников;
- регулирование менструального цикла, создание оптимальных условий для созревания яйцеклетки;
- подготовка полости матки к прикреплению яйцеклетки.
Проблемы с регулярностью менструального цикла, отсутствие зачатия, хрупкость костей, болезни сердечно-сосудистой системы – вот возможные последствия снижения уровня гормона эстрадиол. Повышенный же уровень приводит к нарушению менструального цикла, избыточному весу, утомляемости, бессоннице, угревой сыпи.
Какие факторы влияют на уровень эстрадиола:
- излишний вес;
- алкоголь, курение;
- прием некоторых медицинских препаратов;
- недостаточная физическая активность.
Кровь на анализ уровня эстрадиола сдается в любой день менструального цикла.
Как сдать анализ на уровень эстрадиола правильно:
- натощак;
- последний прием ищи не позднее, чем 8 часов назад;
- исключить за два дня до сдачи алкоголь, жареное, жирное, по возможности курение;
- не сдавать анализ после рентгена, ректальных исследований и физиотерапевтических процедур;
- непосредственно перед процедурой необходимо прийти в состояние покоя.
Анализ уровня гормонов – это один из верных и успешных шагов на пути к созданию полноценной семьи. Квалифицированный врач при помощи медицинских препаратов поможет вам отрегулировать уровень гормонов, и, как следствие, вы сможете стать счастливыми родителями. Обращение к профессионалам своего дела – залог успеха. Клиника в Екатеринбурге «Центр ЭКО» — это место, где вам окажут полноценную помощь и консультацию. Лаборанты клиники помогут сделать анализ гормонального фона и выявить возможные проблемы, связанные с его нарушением.
Не откладывайте решение проблемы на потом, свяжитесь с нашими специалистами по телефону, указанному на сайте, или заполните форму, и уже в ближайшем будущем у вас появится долгожданный малыш!

