Синусит
Содержание:
- Особенности болей внизу спины у женщин
- Фронтит: осложнения и последствия
- О клеще Demodex
- Причины возникновения потницы
- Симптомы
- Способы лечения
- Виды прыщей на лбу
- Прогноз опущения века
- Абсцесс кожи
- Дерматилломания
- Опухло верхнее веко — в чем могут быть причины?
- Диагностика сложного пигментного невуса В начало
- Причины
- Разновидности фронтита
- Особенности блефарита
- Профилактика развития опущения века
- Наши врачи
- Прогноз опущения века
Особенности болей внизу спины у женщин
Боль в спине практически никогда не является единственной жалобой – во многих случаях пациент отмечает наличие и иных беспокоящих его симптомов. У женщин она может сочетаться с болью в нижней части живота, нарушениями мочеиспускания. В такой ситуации думающий врач направит пациентку, прежде всего, на осмотр к гинекологу для исключения патологии «по женской части» либо беременности.
При женских болезнях
Если болит низ спины у женщины, распространенные причины этого состояния следующие:
- эндометриоз (сопровождается ноющей болью в пояснице и тянущей – в животе, одно- или двусторонней, обильными и длительными, со сгустками, менструациями, нерегулярным циклом);
- миома матки (при данном заболевании матка, как при беременности, постепенно увеличивается в размерах, сдавливая внутренние органы и окружающие матку ткани, в связи с чем и возникает боль в пояснице);
- полипоз матки (протекает с обильными менструациями, мажущими выделениями из влагалища после полового акта; женщины также отмечают боли внизу живота или сзади, в области крестцового отдела позвоночника, копчика);
- опущение, выпадение матки, влагалища (при резких движениях, наклонах туловища у больных возникает ноющая боль в нижней части живота, часто отдающая в низ поясницы, ноги; также отмечаются нарушения мочеиспускания (частые позывы, болезненность) и учащение стула);
- поликистоз яичников (наиболее характерный симптом – боль в подвздошной области со стороны пораженного придатка; в ряде случаев она иррадиирует в нижнюю часть спины, усиливается при физических нагрузках, наклонах корпуса, а также в вечернее время).
При беременности
Чувство дискомфорта, тяжести, тянущая неинтенсивная боль внизу живота и в пояснице при отсутствии иных настораживающих женщину и врача проявлений – вариант нормы, не требующий беспокойства и лечения. Возникают эти симптомы в связи с давлением растущей матки на окружающие ее ткани, смещением центра тяжести из-за увеличивающегося в размерах живота, а также по причине активной выработки организмом будущей мамы прогестерона, который приводит к некой слабости мышц и связок. Часто они сопровождаются тошнотой и рвотой.
Если же боли в нижней части спины интенсивные, сопровождаются выраженной схваткообразной болью в животе – это признак угрозы прерывания беременности, требующей неотложной консультации врача.
После родов
Любая женщина знает, что поясница может заболеть после родов. Обусловлена эта боль ослаблением мышц передней брюшной стенки за период беременности, реже – травмами элементов опорно-двигательного аппарата матери в процессе родоразрешения.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костной ткани и тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
О клеще Demodex
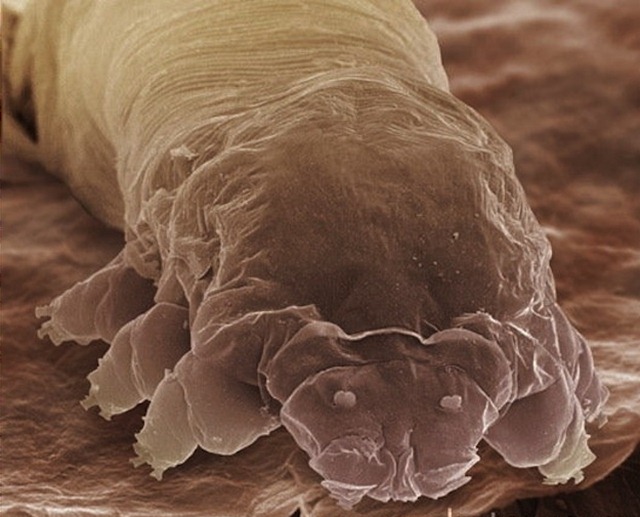
На человеке обитают две разновидности этих клещей – Demodex folliculorum и Demodex brevis. Клещи Demodex могут жить и на различных видах животных, в частности на собаках, которые тоже болеют демодекозом. Но человек заразиться от животного не может, так как те клещи относятся к другим разновидностям и не могут жить на человеке.
Клещи Demodex считаются условно-патогенными. Это означает, что они могут обитать и на коже здорового человека, – их присутствие не всегда приводит к развитию заболевания. Разные исследования указывают разную распространённость Demodex. Во всяком случае, носителями этих клещей является не менее 50% людей; некоторые исследователи называют цифру 97%. Считается, что среди детей и лиц молодого возраста носителей клещей Demodex меньше, с возрастом количество носителей возрастает, и пожилые люди практически все поражены этим клещом.
Demodex обитает в сальных железах и волосяных фолликулах, предпочитая лицо остальным частям тела. Более крупные клещи – Demodex folliculorum чаще всего выбирают волосяные фолликулы ресниц и бровей. Demodex brevis предпочитает селиться в сальных железах крыльев носа, носогубных складок, подбородка. Однако клещи могут встречаться и на других участках кожи, в том числе – на щёках, шее, груди и спины.
Клещ Demodex не виден невооруженным глазом. Особь Demodex folliculorum может достигать размера 0,5 мм; Demodex brevis еще меньше – не более 0,15 мм. Demodex не любит света и наиболее активен в ночное время. Самая комфортная для него температура – 30-40 °C , поэтому клещ активизируется в весенне-летний период.
Причины возникновения потницы
Как известно, человеческое потоотделение — это важная составляющая процесса терморегуляции всего организма. В случае повышенной температуры на улице в человеческом орагнизме возобновляется работа потовых желез, из-за чего происходит более интенсивное выделение пота. Последнее и способствует охлаждению кожного покрова человека, а значит выполняет функцию защиты всего организма от общего перегревания. Так же механизм работает и в случае повышенной температуры тела. Такие заболевания как грипп, пневмония, ОРВИ, корь, краснуха, ангина или ветряная оспа сопровождаются рекомендацией применить согревающие компрессы или укутывания, дабы вызвать процесс потоотделения.
Однако в случае чрезмерного потоотделения может произойти закупорка потовых желез, что приведет к образованию потницы. Очень часто потница может возникать у новорожденных, а всё из-за их неокончательно сформированных потовых желез и наличия узких выводящих протоков. Но среди взрослых людей потница также встречается. Наблюдается потница, как правило, у людей с чрезмерно повышенным потоотделением и избыточным весом. Также потница может возникнуть у людей со сбоями в работе эндокринной системы.
Симптомы
Фото: rd.com
Высыпания при контагиозном моллюске могут возникнуть на любом участке кожи, кроме ладоней и подошвенной поверхности стоп. У детей, чаще всего, узелки располагаются на коже лица, шеи, в подмышечных впадинах, вверху части груди и на тыльной поверхности кистей. У взрослых наиболее частая локализация элементов — это низ живота, внутренняя поверхность бедер и кожа половых органов.
Элементы контагиозного моллюска представляют собой маленькие узелки, размером 1-2 миллиметра в форме полусферы, но быстро увеличиваются до 5-7 миллиметров. Могут быть слегка приплюснуты сверху. На ощупь узелки плотные, безболезненные. Цвет может быть как у нормальной кожи или бледно-розовый. Часто у узелков заметен восковидный блеск, а в центре имеется углубление. На коже узелки находятся изолированно друг от друга. Кожа под узелками обычного цвета, редко можно заметить красный воспалительный ободок. При сдавливании по бокам из узелка выделяется белая творожистая масса, которая состоит из мертвых клеток эпителия и лейкоцитов. Количество узелков на теле варьируется от пары штук до нескольких десятков. Высыпания крайне редко сопровождаются какими-либо неприятными ощущениями и доставляют больному исключительно косметическую проблему.
В медицинской литературе описаны атипичные редко встречающиеся формы контагиозного моллюска, к которым относятся:
- Кистозные моллюски – на месте узелка возникают кисты такого же размера;
- Моллюски, которые выглядят как угри или бородавки;
- Ороговевающие моллюски – на месте моллюска кожа сильно шелушится, и с него постоянно отваливаются чешуйки кожи;
- Изъязвленные моллюски – на месте узелка возникает участок эрозии, который быстро превращается в кровоточащую язвочку;
- Пединкулярные моллюски – при данном типе болезни узелок расположен над поверхностью кожи на тонкой ножке;
Гигантские моллюски – узелки сильно увеличены в размерах (до 30 и более миллиметров)
Способы лечения
Лечение халязиона одинаково у взрослых и детей. Разница лишь в дозировках используемых препаратов
Поэтому при приобретении медикаментов обязательно акцентируйте внимание фармацевта на детской дозировке
Лечение халязиона делится на хирургическое удаление и методы без операции: народные средства, традиционная медицина, физиотерапевтические процедуры. Халязион на нижнем веке у ребенка легче вылечить, чем на верхнем. Но комбинация методов и консервативный подход дают хорошие результаты.
Лечение в раннем возрасте
Маленькие дети непредсказуемы, организм еще не сформировался, иммунитет слаб, не приспособлен к окружающей среде. Любая вирусная или бактериологическая атака может привести к тяжелым последствиям. Поэтому лечение малышей должно происходить строго под контролем врача.
Основное правило лечения халязиона у новорожденных – это исключение всех домашних, народных методов. Только препараты традиционной медицины после назначения врачом. Продолжительность лечения зависит от стадии заболевания, реакции организма на терапию. Если опухоль прорвалась, отлично, не переживайте, это благоприятный исход. Промойте глазик антисептиком и закапайте капли.
Традиционное лечение
Лечение халязиона верхнего или нижнего века у ребенка основывается на использовании мазей, капель и прогревания. Успешность консервативного метода лечения зависит от стадии халязиона. Как уже говорилось выше, начинать нужно как можно раньше, до формирования капсулы.
Вылечить халязион без операции помогут эффективные препараты:
- Глазные капли: «Альбуцид», «Тобрадекс», «Флоксал».
- Глазные мази: мазь Вишневского, ртутная мазь, тетрациклиновая мазь.
- Инъекции в капсулу опухоли: кортикостероиды.
- Таблетки: «Изопринозин», «Цифран».
- Физиотерапия: электрофорез, прогревание, УВЧ, вибромассаж.
Если халязион на глазу у ребенка лопнул, не паникуйте – это один из вариантов разрешения заболевания. Необходимо промыть глаз раствором фурацилина или другим антисептиком. Сделать массаж века для полной эвакуации скопившегося содержимого. Еще раз промыть глаз и закапать антибактериальные капли. На ночь можно заложить ребенку за нижнее веко мазь, она будет бороться с инфекцией до утра.
Хирургическое удаление
Удаление халязиона у детей проводится при отсутствии положительного эффекта от других возможных способов лечения. Операция проводится в амбулаторных условиях под общей или местной анестезией (зависит от возраста и эмоциональной лабильности ребенка). Средняя продолжительность оперативного вмешательства 15-20 мин.
Удаление проводят вручную или с применением лазера. Разница заключается в способе разреза кожи – скальпель или лазер, все остальные этапы идентичны и выполняются вручную микрохирургом. Образование удаляется вместе с капсулой, что минимизирует рецидивы и инфицирование соседних тканей.
Народные средства
В лечении халязиона, или, как его прозвали в народе, «холодного ячменя на глазу», эффективно используются народные рецепты. Это своеобразные компрессы из отваров, прогревания, а также самомассаж век.
Популярные средства народной медицины:
- сок алоэ;
- отвар из ромашки;
- настойка календулы;
- медовые капли;
- отвар из листьев березы, цветков сирени, семян укропа;
- прогревания вареным яйцом, картошкой, жареной солью;
- пакетики черного чая.
Из отваров готовят компрессы и примочки, промывают ими глаз. Можно использовать компресс из капусты или подорожника. Что касается массажа, то его необходимо проводить после процедуры прогревания, круговыми, легкими движениями. Массаж способствует естественному дренажному процессу в протоках сальной железы.
Советы доктора Комаровского
Всеми любимый и уважаемый педиатр Комаровский Евгений Олегович дает несколько рецептов в лечении халязиона у ребенка:
- В большинстве случаев эффективно использовать только массаж, вся антибактериальная терапия нарушает естественную борьбу организма с инфекцией и формирование здорового, сильного иммунитета.
- Три из четырех случаев халязиона проходят незамеченными ни детьми, ни родителями.
- Бактериальная флора, спровоцировавшая воспаление в домашних условиях, является тренировочной для малыша. Намного страшнее больничная, принесенная из поликлиники, которая прошла все испытания кварцеванием, антибиотиками, обработкой дезинфицирующими средствами и практически устойчива ко всему.
Виды прыщей на лбу
Внутри каждой поры находится маленькая сальная железа. Она выделяет кожное сало, основная задача которого – защищать кожу от вредных воздействий окружающей среды. Но, помимо этого, кожное сало является очень благоприятной средой для развития бактерий. Если железы становятся более активными и начинают выделять больше кожного сала, то поры забиваются. Образуется пробка, внутри которой размножаются бактерии (Propionibacterium acnes), и возникает воспаление.
Комедоны (черные точки)
Черные точки появляются, когда поры забиваются омертвевшими клетками кожи, которые значительно темнеют под воздействием кислорода. Чаще всего они сосредотачиваются на носу, подбородке и зоне лба. Если вы обладатель жирной кожи, то черные точки в большем или меньшем количестве будут сопровождать вас постоянно. Однако чистки лица и домашние пилинги значительно сократят их видимость и глубину.
Папулы
Папула представляет собой воспалившиеся прыщи без гноя внутри. Они выглядят как маленькие шишки алого или коричневого цвета. Не стоит пытаться убрать папулы самостоятельно, это может привести к образованию рубцов и пигментных пятен. Для их устранения существуют специальные подсушивающие средства. Например, салициловая кислота, масло чайного дерева, зеленый чай.
Пустулы
Пустулы – это воспаленные гнойники, которые имеют форму пузырька и белую головку посередине. Они появляются, когда помимо кожного сала и бактерий, внутрь поры попадают омертвевшие клетки кожи. В основном сосредотачиваются на лице и спине, а после вскрытия оставляют после себя рубцы. Если на теле человека локализуется множество пустул, то такое состояние принято называть пустулезом.
Узелки и кисты
Кистозная форма – это самый серьезный вид акне. Возникает, когда кожное сало скапливается в самых глубоких слоях кожи. Причиной появления является инфекции, бактерии, омертвевшие клетки. Лицо покрывают не только угри, но и большие гнойные воспаления. Их стержень намного глубже, чем у обычных прыщей, которые находятся в верхних слоях кожи.
Лечение тяжелой степени акне производится с помощью ретиноидов, главное действующее вещество которых — витамин А. Наружные ретиноиды действуют в глубоких слоях кожи, стимулируя клетки активно делиться и качественно работать. Когда сыпь покрывает большую часть кожи, в качестве лекарственного метода используют пероральные антибиотики. Они уменьшают количество бактерий, которые способствуют образованию фурункулов. В особо тяжелых случаях кистозные образования акне удаляются хирургическим путем.
Прогноз опущения века
Как правило, птоз требует либо лечения заболевания, вызвавшего его, либо чисто косметической коррекции, либо и того, и другого.
При лечении с косметической целью прогноз благоприятный. Если хирургическое лечение проводилось ребенку, то за ним наблюдают периодически весь период его роста.
При миастении подбор адекватной терапии или полное излечение от миастении позволяет устранить птоз. За исключением случаев, когда из-за длительного опущения века произошло перерастяжение сухожилия мышцы — тогда дефект становится чисто косметическим и устраняется операционно.
Во всех остальных случаях неврологической патологии (синкинезии, невропатии, паралич лицевого нерва, миопатии) прогноз целиком зависит от исходного заболевания и прогнозов его лечения.
Абсцесс кожи
Это гнойная полость, ограниченная от здоровых тканей пиогенной (гнойной) оболочкой, процесс развития которой сопровождается выраженной интоксикацией организма (высокой температурой, ознобом, резкой слабостью).

Кроме выше упомянутого стафилококка, возбудителями могут выступать также стрептококк, кишечная и синегнойная палочка.
Симптомы абсцесса кожи зависят от причин развития процесса, его локализации и площади поражения. Сначала появляется отек и покраснение участка кожи с местным повышением температуры. Затем происходит разрастание размеров пораженной области, в центре которой начинает скапливаться гной, а по мере увеличения его количества появляется характерные для абсцесса желтизна, болезненность и чувство распирания. После этого размеры патологического очага изменяются незначительно, однако общее состояние продолжает быстро ухудшаться. Кроме того, в зависимости от расположения гнойная полость влияет и на функциональность организма. Например, при поражении бедра очень болезненна становится обычная ходьба, а в запущенных случаях – даже просто попытки движения ногой.
При отсутствии квалифицированной медицинской помощи абсцесс может вскрыться самостоятельно, при этом общее состояние заметно улучшается. Однако в данном случае благополучный исход самостоятельного заживания является редкостью – зачастую наблюдаются серьезные последствия.
Осложнения абсцесса:
- распространение инфекции на соседние участки кожи;
- при прорыве в прилегающие ткани (а не наружу) возможно развитие разлитых гнойных воспалений – флегмоны или панникулита;
- лимфадениты, тромбофлебиты;
- сепсис.
Адекватное и эффективное лечение возможно только в условиях стационара. На начальных стадиях возможны консервативные методы, при наличии гноя – хирургическое вмешательство аналогично принципам лечения карбункула.

Дерматилломания
Невроз лица и волосистой части головы может проявляться в таком поведенческом расстройстве как дерматилломания.
Ее основное проявление — расчесывание кожи лица и головы, но не по причине зуда, а по причине неудовлетворенности ее внешним видом. Сюда же относят навязчивое рвение выдавливать прыщи, счесывать корки, выдергивать волосы. Самоповреждающие действия вызывают кратковременное ощущение удовольствия, за которым следует чувство стыда, расстройства, неудовлетворенности.
Лицо таких больных покрыто шрамами и рубцами из-за постоянной травматизации кожи. Этот процесс не поддается контролю, и может возникать в любое время суток. Но чаще всего травмирующие действия осуществляются перед зеркалом.
К симптомам расстройства также относят привычку кусать губы и слизистую щек. Больных не останавливает перспектива покраснения, кровотечения, рубцевания кожных покровов. Они повторяют ритуал изо дня в день. Он длится от нескольких минут до часа.
Спровоцировать подобные действия способны ощущения страха, тревоги, пристальное обследование своей кожи от нечего делать.
Дерматилломания описывается как состояние зависимости. Начинается оно с концентрации внимания на, как кажется больному, дефекте кожи
Постепенно внимание все чаще заостряется на этой детали. Человек начинает думать, что болен чем-то серьезным
Это провоцирует у него раздражительность и нервозность, приводит к навязчивым действиям.
Первопричина заболевания уходит своими корнями в психологическое состояние человека и кроется в неудовлетворенности собой, разгневанности, чувстве стыда и злобы. Травмирующие ритуалы – это способ наказания, самобичевания.
Лечение данной патологии требует вмешательства психотерапевта и дерматолога.
Главный метод терапии зависимости — психотерапия, в частности, когнитивно-поведенческая.
Снизить тревожность, отвлечься и расслабиться помогут йога, физические упражнения, релаксирующие процедуры, а также любое хобби, которое поглотит человека с головой и поможет переключить внимание. Помощь дерматолога необходима для ликвидации кожных поражений с целью предотвратить их инфицирование и снизить степень дерматологического дефекта
Помощь дерматолога необходима для ликвидации кожных поражений с целью предотвратить их инфицирование и снизить степень дерматологического дефекта.
Опухло верхнее веко — в чем могут быть причины?
Этот симптом может появиться по совершенно по разным причинам. Не всегда они связаны с заболеваниями. Так, веки отекают при гормональных сбоях. В таких случаях наблюдается двусторонний отек. В результате травм, после укуса насекомого или животного отечность развивается на одном пораженном веке. Эти причины не приводят к головной боли. Однако она может возникнуть у человека после приема алкоголя.
Этиловый спирт в большом количестве вызывает не только отеки век, но и всего лица. Также человека беспокоят тошнота, головокружение, головная боль, слабость, потеря аппетита. При сильном отравлении может потребоваться помощь врача. В большинстве же случаев нужно просто пить много воды, а также выспаться. Головная боль и отеки пройдут через сутки-двое в зависимости от состояния организма и объема алкоголя, который был употреблен накануне.

Кроме того, к распространенным причинам отеков век следует отнести:
- поздний ужин;
- переутомление;
- несколько стаканов воды или чая, выпитых перед сном;
- бессонница.
Основной фактор, приводящий к опуханию век и появлению мешков под глазами — это скопление в межклеточном пространстве лишней жидкости. Отекают различные части тела, но кожа лица, а в особенности век, является самой тонкой. В связи с этим отечность и заметна в первую очередь именно у глаз. Более того, опухают преимущественно верхние веки. Нижние отекают, как правило, при инфекционных глазных заболеваниях.
В каких еще случаях отек верхнего века сопровождается головной болью? Оба эти симптома могут беспокоить при различных патологиях глаз, имеющих воспалительных характер. В том числе:
- конъюнктивит;
- блефарит;
- дакриоцистит;
- ячмень;
- кератит;
- халязион.
Симптомы этих недугов схожи, поэтому рассмотрим их по-отдельности.
Диагностика сложного пигментного невуса В начало
Сложный пигментный невус поддается диагностике в ходе дерматологического осмотра, а также сиаскопии и дерматоскропии пигментного образования. С целью определения уровня прорастания невуса в дермальный слой может проводиться ультразвуковое исследование данного образования. При малейшем подозрении на злокачественное перерождение невуса требуется срочное посещение дерматолога и онколога.
ВАЖНО: В отдельных случаях неводермальные невусы крупных размеров удаляются специалистом частями. Хирургами почти не используется поэтапное иссечение невуса, так как его травмированный оставшийся элемент может начать резкий рост или переход в меланому
Проведение биопсии при наличии сложного невуса недопустимо по причине возможного нанесения ему травмы, что может привести к перерождению образования в меланому. Гистологическое исследование тканей образования следует выполнять после его удаления. Исследование выявляет расположение очагов невусных клеток в дерме и эпидермисе.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
- травматические воздействия, при которых повреждается слизистая пазух;
- неполноценное лечение насморка, простуды;
- заражение различными патогенными бактериями, вирусными, грибковыми инфекциями;
- ожоги слизистой носоглотки и пазух химическими соединениями, горячим воздухом;
- чрезмерная сухость воздуха при нахождении в помещениях;
- последствия тяжелых ОРВИ или гриппа;
- аномалии строения пазух и носоглотки;
- травмы в области носовой перегородки, ее искривление;
- полипозные или аденоидные вегетации;
- наличие аллергии на внешние раздражители, ряд лекарств;
- патологии, снижающие иммунную защиту;
- опухолевые процессы;
- лучевое воздействие;
- нерациональное использование капель и спреев для лечения насморка, что ведет к скоплению слизи и закупорке каналов.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
Специалисты различают:
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие — стремительное, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; при нем длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, повышения температуры может не быть или она невысокая;
- Вирусный фронтит. При воздействии вируса начинается быстрый подъем температуры, жалобы на боль в горле, чихание, появляется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура поднимается, но медленно; больной не чихает, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, а может перейти в более острую стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможна даже потеря сознания.
- Пневмосинус. Особая форма фронтита, которая характеризуется растяжением лобной пазухи; при этом воздух в пазуху поступает, но выхода для него нет. В этом случае воспаления может не быть, а боль в лобной части будет ощущаться.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Особенности блефарита
Поражение век бывает, как односторонним, так и двусторонним, нельзя сказать, что воспаление век одного глаза переносится легче, чем двух, здоровый глаз острой болью реагирует на попадание ресницы, а тут постоянно воспалены веки.
Вызвать патологию могут очень многие бактериальные, вирусные и грибковые агенты, клещи. Но может развиться и неинфекционный блефарит, вызываемый аллергическими факторами, сопутствующими заболеванию глаз.
Болезнь носит длительный, часто рецидивирующий характер. Плохо поддается лечению, может привести к тяжелым последствиям, вплоть до потери зрения.
Профилактика развития опущения века
Важным моментом в профилактике опущения века является своевременное лечение любых заболеваний, которые могут спровоцировать данную патологию. К примеру, невриты лицевых нервов необходимо безотлагательно лечить у невролога, а возможность опущения век после инъекций ботокса следует обязательно обсудить с проводящим манипуляцию специалистом.
Если вы замечаете слабость век, связанную с возрастными изменениями, то здесь вам могут помочь косметические и народные средства. Методы профилактики включают в себя использование подтягивающих масок, масел и массажных процедур.
Массаж кожи век следует проводить при опущенных веках. Перед процедурой веки можно протереть лосьоном, чтобы удалить сальные чешуйки и открыть выводящие протоки сальных желез. Массажируют при помощи ватного тампона или диска, пропитанного антисептическим раствором или специальной мазью. Используют поглаживание с легким надавливанием, проводя круговые и прямолинейные движения, направляясь от внутреннего угла глаза к внешнему углу. Можно слегка поколачивать веки подушечками пальцев.
Существует специальная гимнастика при слабости глазных мышц.
Исходное положение – стоя, сидя или лежа.
- Смотрим по направлению вверх, не поднимая головы, затем резко вниз. Повторяем движения 6-8 раз.
- Смотрим кверху и вправо, потом по диагонали книзу и влево. Повторяем движения 6-8 раз.
- Смотрим кверху и влево, потом книзу и вправо. Повторяем движения 6-8 раз.
- Смотрим максимально влево, потом максимально вправо. Повторяем движения 6-8 раз.
- Вытягиваем руку вперед, держим её прямо. Смотрим на кончик указательного пальца и постепенно приближаем его, не прекращая смотреть до тех пор, пока картинка не начнет «двоиться». Повторяем движения 6-8 раз.
- Кладем указательный палец на переносицу. Переводим взгляд на палец попеременно правым и левым глазом. Повторяем 10-12 раз.
- Двигаем глазами по кругу вправо и влево. Повторяем движения 6-8 раз.
- Быстро моргаем на протяжении 15 секунд. Повторяем моргания до 4 раз.
- Крепко зажмуриваемся на 5 секунд, потом резко открываем глаза также на 5 секунд. Повторяем 10 раз.
- Закрываем глаза и массируем веки пальцем по кругу на протяжении 1 минуты.
- Переводим взгляд с ближайшей точки на дальнюю и наоборот.
Движения глазным яблоком во время упражнений должны быть максимально широкими, но не до боли. Двигательный темп можно со временем усложнять. Длительность такой профилактики – минимум 3 месяца.
Стоит отметить, что при миастении и миопатии подобные упражнения противопоказаны, так как способствуют усугублению опущения века вследствие «истощения» мышцы. Поэтому, прежде чем заниматься любым способом лечения, необходимо проконсультироваться со специалистом.
Наши врачи

Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием

Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием
Прогноз опущения века
Как правило, птоз требует либо лечения заболевания, вызвавшего его, либо чисто косметической коррекции, либо и того, и другого.
При лечении с косметической целью прогноз благоприятный. Если хирургическое лечение проводилось ребенку, то за ним наблюдают периодически весь период его роста.
При миастении подбор адекватной терапии или полное излечение от миастении позволяет устранить птоз. За исключением случаев, когда из-за длительного опущения века произошло перерастяжение сухожилия мышцы — тогда дефект становится чисто косметическим и устраняется операционно.
Во всех остальных случаях неврологической патологии (синкинезии, невропатии, паралич лицевого нерва, миопатии) прогноз целиком зависит от исходного заболевания и прогнозов его лечения.

