Белковые фракции
Содержание:
- Необходим ли имплантируемый дефибриллятор мне?
- Нормы для белковых фракций
- Состав крови. Гематокрит
- Церулоплазмин
- Подготовка к забору крови
- Особенности подготовки к анализу крови на трансферрин
- Тиреоглобулин как онкомаркер
- Подготовка
- Искусственные кровезаменители
- Биохимический анализ и ферменты крови
- Уровень глюкозы в крови
- Gc-компонент
- Понижения нормы наблюдаются при следующих заболеваниях Протеинограммы (белковые фракции)
- Что такое внезапная остановка сердца?
- Как получают плазму крови: плазмаферез
Необходим ли имплантируемый дефибриллятор мне?
Проблемами сердца занимаются врачи нескольких специальностей.Кардиолог занимается такими проблемами как повышенное артериальное давление, высокий уровень холестерина и закупорка артерий.Специалист по аритмиям занимается нарушениями работы электрической системы сердца, которая влияет на то, как сокращается Ваше сердце. Такой специалист может определить, необходим ли Вам имплантируемый дефибриллятор.
Как правило, кандидаты на установку имплантируемых дефибрилляторов имеют один или несколько следующих факторов риска:
- Сердечная недостаточность;
- (состояние сердца, при котором возможность сердца перекачивать кровь снижена);
- Перенесённый инфаркт миокарда;
- У одного из членов семьи была внезапная остановка сердца;
- Низкая фракция выброса.
Что такое фракция выброса?
Фракция выброса — это показатель доли крови, в процентном выражении, выбрасываемой из сердца в аорту во время каждого сокращения. Обычно, в покое здоровое сердце при сокращении выбрасывает 50-70% находящейся в нём крови. У многих людей, страдающих сердечной недостаточностью, фракция выброса — менее 40%. Фракция выброса ниже нормальной означает, что Ваше сердце не работает эффективно и не может удовлетворить потребность вашего организма в эффективном кровоснабжении.
Почему важно знать свою фракцию выброса?
Ваша фракция выброса это один из показателей, по которому Ваш врач может распознать сердечную недостаточность и оценит риск внезапной остановки сердца. Новейшие медицинские исследования показывают, что люди, не имевшие или перенесшие внезапную остановку сердца с фракцией выброса менее 40% имеют больший риск опасных ускорений сердечного ритма и внезапной остановки сердца.
Как измеряют фракцию выброса?
Обычно для определения фракции выброса используют простой и безболезненный метод, называемый эхокардиографией, или «УЗИ сердца». Этот метод, использующий для оценки работы сердца ультразвук, широко распространен и может быть выполнен в большинстве лечебных учреждений.
Нормы для белковых фракций
Референсный диапазон, используемый в лаборатории Инвитро1:
|
Возраст |
Белковые фракции, г/л | ||||
|
Альбумин |
Альфа-1 |
Альфа-2 |
Бета | Гамма | |
| до 6 месяцев |
27,3 – 49,1 |
2,1 – 5,4 | 5,3 – 9,8 | 3,3 – 6,7 | 1,7 – 6,3 |
|
6 месяцев -1 год |
36,0 – 50,6 | 2,0 – 3,7 | 6,3 – 12,1 | 4,7 – 7,5 | 2,8 – 8,0 |
|
1-2 года |
38,7 – 51,1 | 2,4 – 4,0 | 7,8 – 11,6 | 5,3 – 7,9 | 4,2 – 8,8 |
|
2 года — 7 лет |
30,5 – 48,9 | 2,0 – 3,7 | 5,6 – 10,6 | 4,3 – 8,3 | 4,6 – 10,7 |
|
7 лет — 21 год |
30,9 – 49,5 | 1,7 – 3,7 | 4,8 – 9,7 | 4,4 – 9,1 | 6,0 – 12,7 |
|
старше 21 года |
37,5 – 50,1 | 1,9 – 4,6 | 4,8 – 10,5 | 4,8 – 11,0 | 6,2 – 15,1 |
Нормы для белковых фракций в лаборатории Хеликс1:
| Компонент | Референсные значения |
| Альбумин, % | 55,8 — 66,1 % |
| Альфа-1-глобулин, % | 2,9 — 4,9 % |
| Альфа-2-глобулин, % | 7,1 — 11,8 % |
| Бета-1-глобулин, % | 4,7 — 7,2 % |
| Бета-2-глобулин, % | 3,2 — 6,5 % |
| Гамма-глобулин, % | 11,1 — 18,8 % |
Справочник Л.А.Даниловой, 20142:
| Белковые фракции | Количество, % | Функции |
| Альбумины | 50 — 70 | Поддержание коллоидно-осмотического давления, резерв белков, связывание и транспорт жирных кислот, билирубина, альдостерона |
| Глобулины | 20 — 30 | |
| альфа-1-глобулины: | 3 — 6 | |
| альфа-1-гликопротеин кислый (орозомукоид) | 0,5 — 1,4 | Концентрация возрастает при воспалительных процессах |
| альфа-1-антитрипсин | 2,0 — 4,0 | Ингибитор протеолитических ферментов |
| тироксинсвязывающий белок | 0,01 — 0,02 | Связывает и транспортирует тироксин |
| ретинолсвязывающий белок | 0,03 — 0,06 | Транспорт ретинола (витамин А) |
| транскортин | 0,03 — 0,035 | Связывает и транспортирует кортизол и кортикостерон |
| альфа-2-глобулины: | ||
| церулоплазмин | 9 — 15 | Транспорт меди |
| гаптоглобин | Связывает гемоглобин | |
| альфа-2-макроглобулин | Ингибитор эдопептидаз | |
| бета-глобулины: | ||
| трансферрин | 8 — 18 | Транспортирует железо |
| гемопексин | Связывание гема | |
| бета-липопротеины (ЛПНП) | Транспорт липидов | |
| С-реактивный белок | Появляется при воспалительных процессах | |
| гамма-глобулины: | Антитела | |
| IgG | 15—25 | Специфическая гуморальная защита; активизирует систему комплемента |
| IgM | Участвует в первичном иммунном ответе | |
| IgA | Препятствует адгезии и адсорбции микробов на слизистые оболочки | |
| IgE | Участвует в противопаразитарном иммунитете и в аллергических реакциях | |
| IgD | В-клеточные рецепторы |
Состав крови. Гематокрит
Весь объём крови живого организма условно делится на периферический (находящийся и циркулирующий в русле сосудов) и кровь, находящуюся в кроветворных органах и периферических тканях. Кровь состоит из двух основных компонентовплазмы и взвешенных в ней форменных элементов. Отстоявшаяся кровь состоит из трёх слоёв: верхний слой образован желтоватой плазмой крови, средний, сравнительно тонкий серый слой составляют лейкоциты, нижний красный слой образуют эритроциты. У взрослого здорового человека объём плазмы достигает 50—60 % цельной крови, а форменных элементов крови составляют около 40—50 %. Отношение форменных элементов крови к её общему объёму, выраженное в процентах или представленное в виде десятичной дроби с точностью до сотых, называется гематокритным числом (от др.-греч.αἷμα — кровь, κριτός — показатель) или гематокритом (Ht). Таким образом, гематокрит — часть объёма крови, приходящаяся на эритроциты (иногда определяется как отношение всех форменных элементов (эритроциты, лейкоциты, тромбоциты) к общему объёму крови). Определение гематокрита проводится с помощью специальной стеклянной градуированной трубочки — гематокрита, которую заполняют кровью и центрифугируют. После этого отмечают, какую её часть занимают форменные элементы крови (лейкоциты, тромбоциты и эритроциты). В медицинской практике для определения показателя гематокрита (Ht или PCV) всё шире распространяется использование автоматических гематологических анализаторов

Церулоплазмин
Церулоплазмин (ферроксидаза), ММ=135 кД, содержит 8 ионов Cu+ и 8 ионов Cu2+ (0,27‑0,32% всей массы белка) и 5 пептидных связей, чувствительных к действию протеаз. Это белок острой фазы, регулятор обмена меди в организме (комплексирует 90% всей меди плазмы) – транспортирует ионы меди из печени в другие органы. Церулоплазмин является оксидазой полифенолов и диаминов, катализирует окисление Fe2+ в Fe3+ и этим способствует насыщению апотрансферрина, участвует в обмене биогенных аминов (адреналина, норадреналина, серотонина) и аскорбиновой кислоты, регулирует уровень симпатических медиаторов мозга, как сывороточный антиоксидант ликвидирует супероксидные радикалы кислорода, восстанавливает О2 до воды и предотвращает окисление ненасыщенных жирных кислот.
Нормальные величины
| Сыворотка (радиальная иммунодиффузия) | ||
| Дети | новорожденные | 0,01-0,3 г/л |
| 6-12 мес | 0,15-0,50 г/л | |
| 1-12 лет | 0,30-0,65 г/л | |
| Взрослые | 0,15-0,60 г/л | |
| Моча (тот же) | 0,045-0,066 мг/сут |
Клинико‑диагностическое значение
Повышенные результаты определяются при ревматоидном артрите, системной красной волчанке, хронических воспалительных процессах, холестазе, гепатите, циррозе печени, инфаркте миокарда, острых инфекциях, злокачественных новообразованиях с метастазами, при беременности и использовании эстрогенов.
Уменьшение показателя выявлено при снижении синтеза фермента (болезнь Вильсона‑Коновалова), повышенной потере (заболевания ЖКТ, нефротический синдром), уменьшении абсорбции в кишечнике (нарушения всасывания, недостаточность питания).
Подготовка к забору крови
Биохимический анализ крови, как и любой другой, предполагает несложную подготовку. К этим мероприятиям нужно отнестись очень внимательно, так как любое нарушение повлияет на свойства и состав крови. Условия точных результатов:
- Ужинайте накануне сдачи крови нежирной пищей, не пейте кофе и крепкий чай. Непосредственно перед сдачей крови утром ничего не есть, пить можно только воду.
- За сутки до назначенной даты воздержитесь от посещения бани или сауны и не переутомляйтесь.
- Сдавайте кровь на биохимию перед другими процедурами, если таковые были назначены (рентген, уколы, капельницы, массаж).
- Чтобы уровень сахара был определен наиболее точно, не пейте кофе с утра и даже не чистите зубы.
- Если вы принимаете препараты, снижающие концентрацию липидов (жиров), следует по возможности завершить их прием недели за две до анализа.
- Ограничьте на время применение гормонов, антибиотиков, мочегонных средств и др. препаратов. На какой срок и какие таблетки нужно будет отложить, скажет врач, направляющий на процедуру.
Особенности подготовки к анализу крови на трансферрин
Кровь для анализа на трансферрин берут из вены натощак. За сутки до сдачи крови не рекомендуется:
- употреблять алкоголь и курить;
- есть много жирной мясной пищи;
- пить крепкий чай и кофе;
- заниматься активным спортом.
Непосредственно перед забором крови следует спокойно посидеть перед кабинетом. На результат анализа влияют эмоциональные волнения.
Следует по возможности отказаться от приема всех лекарственных препаратов. Если они принимаются по жизненным показаниям — сказать об этом лечащему врачу.
Расшифровка анализа крови на трансферрин
Нормальное содержание трансферрина в крови показывает, что у человека нет отклонений в состоянии здоровья. Повышенный уровень говорит о скрытом или явном железодефиците. Пониженный показатель говорит о хроническом воспалении, нехватке белков в организме.
Незначительные отклонения от нормы не являются критерием для постановки диагноза. Они могут быть связаны
Определение коэффициента насыщения трансферрина железом важно для установления причины анемии, определения скрытого железодефицита. Низкое значение КНТ указывает на железодефицитную анемию, высокое — на В12-дефицитную
Для выявления длительного злоупотребления алкоголем определяют содержание углеводнодефицитного трансферрина. Сидерофилин может содержать остатки сиаловых кислот. При хроническом алкоголизме количество сиаловых кислот возрастает. В результате повышается углеводдефицитный трансферрин.
Тест на УДТ важен для дифференциальной диагностики заболеваний печени, особенно у пациентов, которые скрывают свой алкоголизм. УДТ не изменяется при неалкогольных поражениях печени. Поэтому, если тест положительный, можно утверждать, что заболевание печени связано со злоупотреблением алкоголем. С этой же целью определяют карбогидрат-дефицитный трансферрин, или CDT.
Нормальные значения трансферрина в крови
В анализе на трансферрин норма практически одинакова у мужчин и женщин:
- 2,2-3,6 г/литр для мужчин;
- 2,5-3,8 г/литр для женщин.
У детей до двух месяцев уровень белка равен 0,99-2,18 г/литр.
К 14 годам показатель сравнивается с таковым у взрослых.
При беременности показатель превышает возрастные нормы, поскольку организм расходует много железа на потребности плода. Ко второму триместру содержание белка составляет 4,4 г/литр, а к концу третьего — 5,3 г/литр.
Причины повышения трансферрина
Трансферрин в крови повышен, когда железа в организме не хватает. Показатель растет за несколько недель до того, как будет определяться анемия по снижению гемоглобина. Поэтому анализ подходит для диагностики скрытого железодефицита. При этом же повышается коэффициент насыщения трансферрина.
Высокий показатель у женщин бывает связан с длительным приемом гормональных контрацептивов.
Снизить содержание сидерофилина — значит повысить употребление железосодержащих продуктов. К ним относятся красное мясо, субпродукты, зеленые яблоки. Железосодержащие препараты назначают только при клинически и лабораторно подтвержденной анемии.
Рекомендуется сократить употребление алкоголя, крепкого чая и кофе. Улучшить всасывание пищевого железа позволяет аскорбиновая кислота. Она содержится практически во всех овощах и фруктах.
Причины понижения трансферрина в крови
Трансферрин понижен при следующих заболеваниях и состояниях:
- длительно текущее воспаление;
- избыточное накопление железа в тканях;
- цирроз печени;
- онкологические заболевания;
- обширные ожоги;
- тяжелое поражение почек;
- частые переливания крови;
- прием гормонов надпочечников.
Причиной низкого трансферрина может стать недостаточное употребление белковой пищи. Для формирования белка печени требуются аминокислоты, которые можно получить только из продуктов животного происхождения.
Повысить трансферрин означает сократить употребление железосодержащих продуктов. Нужно есть больше клетчатки, пить зеленый и травяной чай. Основной же способ нормализовать показатель — проводить грамотное лечение заболеваний.
Тиреоглобулин как онкомаркер
В Северо-Западном центре эндокринологии анализ крови на тиреоглобулин
при первичном обследовании не назначается. Мы хорошо разбираемся в
болезнях щитовидной железы, и мы бережем свою репутацию, поэтому мы
стараемся экономить средства своих пациентов и не тратить их попусту.
Вместе с тем, если посмотреть на количество анализов на
тиреоглобулин, которое производит Северо-Западный центр эндокринологии
ежегодно, мы находимся сейчас в числе российских лидеров по количеству
таких анализов. Все дело в том, что наш центр является российским
лидером по лечению дифференцированного рака щитовидной железы –
папиллярного и фолликулярного. Ежегодно в центре проводится около
700-800 операций по поводу рака щитовидной железы, а под наблюдением
находится несколько десятков тысяч пациентов, прошедших лечение ранее. И
для всех этих людей тиреоглобулин – главный показатель. Все эти
пациенты сдают кровь на на анализ ежегодно или даже несколько чаще, и
каждый раз для них – это стресс, это ожидание – повышен тиреоглобулин
или нет? И вот в этой группе пациентов тиреоглобулин – это действительно
онкомаркер, поскольку щитовидная железа и опухоль уже были удалены
ранее, потом многим пациентам была проведена терапия радиоактивным йодом
для уничтожения даже самых маленьких остатков железы и опухолевой
ткани.
После успешного лечения дифференцированного рака щитовидной железы уровень тиреоглобулина крови не должен превышать 2 нг/мл (на фоне трехнедельной отмены приема тироксина), если терапия радиоактивным йодом ранее проводилась, и 5 нг/мл,
если терапия радиойодом не проводилась. Безусловно, чем ниже
тиреоглобулин, тем лучше, но уровень даже после удачного лечения опухоли
редко бывает совсем нулевым. Чувствительные анализаторы 3-го поколения,
используемые нашим центром, «засекают» даже самые незначительные
количества тиреоглобулина в крови, поэтому практически всегда его
уровнень в крови чуть выше нуля.
Подготовка
Биоматериал для исследования – сыворотка венозной крови.
Метод забора – венепункция локтевой вены.
Время забора крови – утренние часы (до 11.00).
Обязательное требование – процедура проводится строго натощак!
Дополнительные требования к подготовке
- За 2 недели до теста необходимо исключить прием следующих лекарств:
- оральные контрацептивы;
- фенитоин;
- гормоны (тестостерон, эстроген, андрогены);
- аспарагиназа;
- глюкокортикоиды;
-
За 3 дня до теста нельзя менять меню и режим питания (запрещены диеты, голодания, посты, переход на вегетарианство и т.д.);
-
Накануне венепункции исключить из рациона жирные, копченые и острые продукты, жареные блюда, алкоголь и энергетики;
-
В день анализа можно пить только воду без газа;
-
За 1-3 часа до забора крови не рекомендуется курить.
Важно! Лечащему врачу необходимо заранее сообщить о текущем или недавно законченном приеме каких-либо лекарственных препаратов, витаминов, биологически активных добавок (с указанием их названия, дозировок, продолжительности лечения)
- 1. Данные лабораторий Инвитро и Хеликс.
- 2. Л.А.Данилова, д.м.н., проф. Анализы крови, мочи и других биологических жидкостей человека в различные возрастные периоды, — СпецЛит, 2014г.
- 3. Van Hunsel F. The influence of psychological stress on total serum protein and patterns obtained in serum protein electrophoresis. — Psychological medicine, Mar, 1998.
- 4. Sherilyn Alvaran Tuazon, MD. Serum Protein Electrophoresis. — Medscape, Sep, 2014.
Искусственные кровезаменители
Большим достижением медицины является открытие и применение искусственных кровезаменителей, т. е. жидкостей, введение которых может в одних случаях заменить переливание крови, а в других временно его отсрочить. Конечно, полностью кровь не может быть заменена ни плазмой, ни каким-либо из кровезамещающих растворов, потому что в них отсутствуют переносчики кислорода — эритроциты.
Однако применение некоторых кровезаменителей может вывести больного или раненого из тяжелого шокового состояния даже при большой кровопотере. Этим устраняется непосредственная угроза для его жизни. Переливание крови, если оно все же требуется, может в таком случае быть отложено.
- Солевые растворы. Предложенные с этой целью солевые растворы содержат все те соли, которые обычно входят в состав плазмы крови. В связи с тем, что солевые растворы довольно быстро покидают сосудистое русло, для более длительного их пребывания в крови больного к ним прибавляются коллоидные вещества. Исключительно ценным и важным для практики является синтетический, высокомолекулярный кровезаменитель — полиглюкин. Введение полиглюкина повышает кровяное давление и надежно выводит из шокового состояния при травматическом, послеоперационном и ожоговом шоках и при острой кровопотере.
- Поливинилпирролидон. При интоксикациях, вызванных отравлениями, инфекциями или ядами, хорошее действие оказывает поливинилпирролидон. Препарат поливинилпирролидона — гемодез — применяется при токсических формах острых желудочно-кишечных заболеваний (диспепсии, дизентерии, пищевом отравлении), тяжелых ожогах, непроходимости кишечника, токсикозах беременных, некоторых инфекциях и отравлениях.
- Белковые гидролизаты. При состояниях белковой недостаточности, о которой мы говорили раньше, переливание плазмы и ее препаратов иногда может быть заменено вливаниями так называемых белковых гидролизатов. Они представляют собой продукты обработки белков различного происхождения не только крови животных, но и, например, белка молока—казеина.
Гидролизаты содержат не целые белки, а полученные путем гидролиза составные их части— аминокислоты. Из них организм строит (синтезирует) собственные белки. Они могут вводиться в больших количествах и покрывать тяжелую недостачу белков или даже на время удовлетворять потребность организма в пищевых белках.
Поэтому гидролизат казеина с успехом применяется при заболеваниях или операциях, повлекших за собой прекращение или затруднение приема пищи через рот (ожоги глотки и пищевода, вмешательства на пищеводе и желудочно-кишечном тракте, челюстно-лицевые операции), а также при подготовке к операциям ослабленных больных, в послеоперационном периоде и др.
Биохимический анализ и ферменты крови
Ферментами называют белки, которые способствуют ускорению химических реакций в организме. Основными из таких ферментов являются: ЩФ (щелочная фосфатаза), АЛТ (аланинаминотрансфераза), КК (креатинкиназа), ГГТ (гамма- глутамилтрансфераза) и АСТ (аспартатаминотрансфераза). Они содержатся в большом количестве в поджелудочной железе, клетках печени, в сердце, мышцах. В крови ферментов мало.
АСТ и АЛТ участвуют в химических реакциях и необходимы для переноса аланина и аспартата. Эти ферменты содержатся в мышечной ткани, сердце и печени. Повышенный уровень АЛТ и АСТ в крови — признак разрушения клеток тех органов, в которых было обнаружено превышение допустимых показателей нормы.
Причины увеличения АСТ и АЛТ:
- Инфаркт миокарда.
- Поражения печени.
- Гепатиты.
- Опухоли печени и метастазы.
- Разрушение мышц скелета.
ЩФ необходима организму в качестве способа доставки фосфора к клеткам. Щелочная фосфатаза может быть костной или печеночной. Основные причины повышения содержания ЩФ в крови:
- Цитомегаловирус;
- Гепатиты;
- Саркома;
- Метастазы в костях;
- Миеломная болезнь;
- Поражения печени токсинами;
- Остеопороз;
- Процесс заживления костных переломов.
Назначение ГГТ — это, в первую очередь, участие в переносе холестерина и жиров внутрь клетки. Больше всего данный фермент содержится в почках, предстательной железе, печени, поджелудочной железе. Концентрация гамма- глутамилтрансферазы в крови возрастает при:
- Сахарном диабете;
- Отравлении алкоголем;
- Заболеваниях печени;
- Мононуклеозе;
- Сердечной недостаточности.
КК направлена на поддержание обмена энергии в клетке на необходимом уровне. Выделяют три вида креатинкиназы:
- ВВ (место расположения — головной мозг);
- МВ (сердечная мышца);
- ММ (мышечная ткань).
Уровень КК в крови растёт из-за разрушительных процессов в данных органах и тканях. Наступает это разрушение из-за следующих патологий:
- Миастения;
- Гангрена;
- Энцефалит;
- Миоркардит;
- Миозиты;
- Амиотрофический склероз;
- Инфаркт миокарда;
- Лечение преднизолоном;
- Шизофрения;
- Склероз.
Уровень глюкозы в крови
Глюкоза важный показатель углеводного обмена. Она выполняет энергетическую функцию, благодаря чему обеспечивается жизнедеятельность всех клеток. После попадания пищи в ЖКТ глюкоза всасывается в кровь, попадает в печень и оттуда утилизируется. Все эти действия контролируют глюкагон и инсулин — гормоны поджелудочной железы.
Почему происходит изменение уровня глюкозы в крови?
|
Причины гипогликемии |
Причины гипергликемии |
|
Нарушение процесса всасывания углеводов; Голодание; Печеночная болезнь; Передозировка гипогликемическими лекарствами или инсулином; Менингит; Саркодиоз; Гипотиреоз; Энцефалиты; Инсулома |
Сахарный диабет; Опухоли коры надпочечников и гипофиза; Эпилепсия; Опухоли и повреждения головного мозга; Тиреотоксикоз; Отравление угарным газом; Феохромоцитома |
Gc-компонент
Gc-компонент (group specific components) — компонент групповой специфичности, состоит из двух субъединиц, отличающихся по подвижности: тип 1 — быстро мигрирующая субъединица, тип 2 — медленно мигрирующая субъединица. В крови присутствуют различные варианты Gc‑компонента: 1‑1, 1‑2, 2‑2, при этом у разных рас частота встречаемости того или иного варианта варьирует. Так, у европейцев тип 1‑1 встречается у 45% населения, тип 1‑2 ‑ у 7%, тип 2‑2 ‑ у 39%. Существуют также и другие типы: Gc‑X, Gc‑Y.
Клинико‑диагностическое значение.
Типирование по Gc‑компоненту проводится в судебной медицине в делах о спорном отцовстве. Повышение показателя наблюдается при болезнях печени, снижение — при беременности.
Понижения нормы наблюдаются при следующих заболеваниях Протеинограммы (белковые фракции)
Альбумин:
- Нарушения питания.
- Синдром мальабсорбции.
- Болезни печени и почек.
- Опухоли.
- Коллагенозы.
- Ожоги.
- Гипергидратация.
- Кровотечения.
- Анальбуминемия.
- Беременность.
- Тяжепые воспалительные заболевания.
Фракция альфа1-глобулина:
- Наследственный дефицит альфа1-антитрипсина.
- Дефицит альфа-1-липопротеина.
- Фракция альфа2-глобулина:
- Снижение альфа2-макроглобулина (панкреатит, ожоги, травмы).
- Снижение гаптоглобина (гемолиз различной этиологии, панкреатит, саркоидоз).
Фракция бета-глобулина:
- Гипобеталипопротеинемии.
- Дефицит IgA.
Фракция гамма-глобулина:
- Иммунодефицитные состояния.
- Прием глюкокортикоидов.
- Плазмаферез.
- Беременность.
Что такое внезапная остановка сердца?
При внезапной остановке сердца оно перестаёт перекачивать кровь.Внезапная остановка сердца - это не то же самое что инфаркт. Инфаркт наступает, когда одна или несколько артерий, снабжающих Ваше сердце кровью, закупоривается или блокируется. В результате может страдать сердечная мышца. Это можно представить как неполадку «сердечного трубопровода».
Внезапная остановка сердца может произойти в случае, если сердце начинает работать в опасно быстром ритме. Это можно представить как «электрическую» проблему сердца. Даже если неполадка «сердечного трубопровода» устранена методом ангиопластики, шунтирования или каким-либо другим способом, риск внезапной остановки сердца всё равно остается.
Причины внезапной остановки сердца.
Если Вы страдаете сердечной недостаточностью или у Вас был инфаркт, существует вероятность того, что Ваши сердечные мышцы повреждены.При этом может страдать и проводящая (электрическая) система сердца, что создает риск внезапной остановки сердца.Если подобная ситуация Вам близка, проконсультируйтесь с Вашим врачом по поводу целесообразности использования в целях безопасности имплантируемого дефибриллятора.
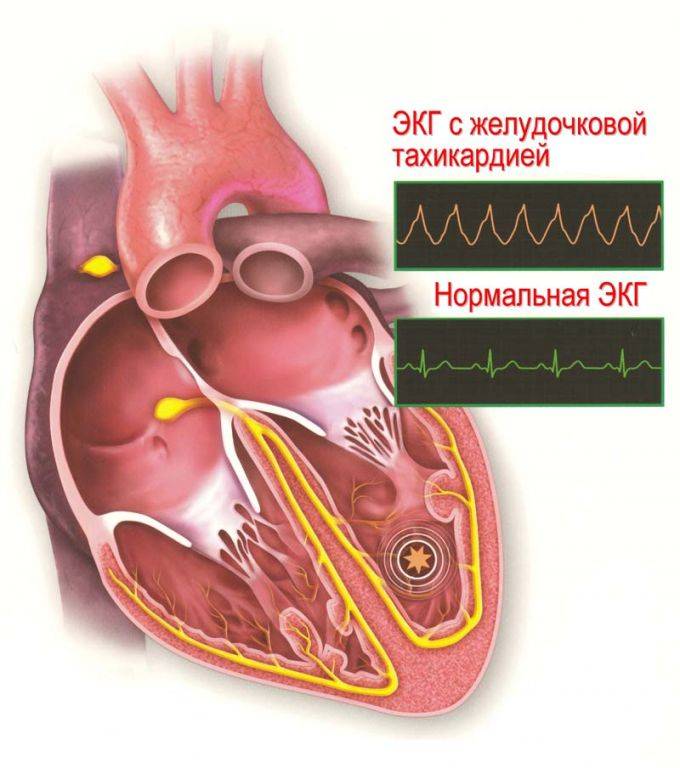 |
Внезапная остановка сердца не имеет предвестников.
Некоторые люди могут ощущать сердцебиение или головокружение, что является тревожным сигналом о возможном опасном нарушении ритма. Но в подавляющем большинстве случаев внезапная остановка сердца происходит без предупреждения.Не существует лекарственного препарата на 100% эффективного для профилактики внезапной остановки сердца. Наиболее эффективный метод лечения внезапной остановки сердца дефибрилляция. Дефибрилляция представляет собой нанесение высокоэнергетического электрического разряда на сердце с целью восстановления нормального сердечного ритма. Чтобы предотвратить смерть, дефибрилляцию необходимо провести в течение нескольких минут.
Имплантируемый дефибриллятор всегда наготове.
Бригады скорой помощи используют наружные дефибрилляторы. Небольшое устройство, имплантированное под Вашу кожу, — имплантируемый кардиовертер-дефибриллятор — также может восстановить ритм Вашего сердца и спасти жизнь.Имплантируемый дефибриллятор всегда готов помочь, круглосуточно следя за работой Вашего сердца. Если Ваш имплантируемый дефибриллятор обнаруживает нарушение ритма, он автоматически проводит терапию.Имплантируемый дефибриллятор всегда готов Вам помочь. Вы можете считать его бригадой скорой помощи, которая всегда с Вами.
Как получают плазму крови: плазмаферез
Компоненты и препараты крови, о которых шла речь, могут понадобиться в любое время суток, в любом уголке страны, и для того, чтобы быть всегда «начеку», ученые создали условия, при которых они могут храниться длительное время и при этом биологические, функциональные свойства их сохраняются.
Необходимость удовлетворения растущих потребностей лечебных учреждений в плазме и ее препаратах заставило ученых искать пути получения больших количеств плазмы без вреда для донора. Теперь широко применяется так называемый плазмаферез. Его сущность заключается в разделении полученной от донора крови на плазму и форменные элементы (путем центрифугирования) и возвращении обратно донору эритроцитов.
Дело в том, что хотя кроветворные органы при взятии крови у донора восполняют потерю эритроцитов, но это занимает известное время и для полной безвредности кроводачи у каждого донора берут кровь не чаще пяти раз в год.
Всего за год можно от одного донора получить не более 1 литра плазмы. Если же вернуть донору эритроциты, то он теряет только плазму, а восстановление ее составных частей (в основном белков) при здоровой печени занимает всего несколько дней (а донорами могут быть только вполне здоровые люди!).
Плазмаферез

