Болит спина под лопаткой, в межлопаточной области: причины и методы лечения
Содержание:
- Тактика лечения
- Лечение защемления нерва
- Клинически значимая анатомия
- Грушевидная мышца
- Причины и симптомы развития болезни
- Факторы риска
- Обследование
- Гели и мази, усиливающие кровообращение
- Как возникает люмбаго или прострел в пояснице
- Причины и симптомы
- Причины защемления нерва в спине
- Причины болевых ощущений в спине
- Мануальная терапия и мышечно-тонические синдромы.
- Осмотр
Тактика лечения
Уровень защемления нерва в пояснице и выраженность симптомов определяют тактику лечения. В первую очередь снимают болевой синдром, в тяжелых случаях используя лекарственные блокады. Если корешковый синдром в пояснице сопровождается прогрессирующими нарушениями двигательный функций, то может потребоваться срочная хирургическая декомпрессия – освобождение от давления грыжи межпозвонкового диска.
После купирования острого процесса проводится физиотерапевтическое лечение остеохондроза, вытяжение позвоночника, массаж и лечебная физкультура.
В неврологической международной клинике Медика24 к каждому пациенту применяется индивидуальный подход на основе клинических рекомендаций ведущих мировых медицинских центров, что позволяет за короткое время достичь оптимальных результатов.
Лечение защемления нерва
Врачи точно знают, что делать, когда защемило спину в пояснице. Если диагноз подтверждается, больному назначают комплексное лечение, которое состоит в приеме лекарственных препаратов, лечебной физкультуре и др.
К какому врачу обратиться
Если у вас в пояснице защемило спину, вам сначала стоит обратиться к терапевту. После того как доктор произведет опрос, выяснит, как сильно и от чего начала болеть спина, в какой области больно и есть ли сопутствующие симптомы, вам будет назначен ряд диагностических процедур. Если понадобится, терапевт перенаправит вас к другому специалисту, который более точно подберет тактику лечения.
Лечение медикаментами
Если у вас справа или слева защемляет поясницу, вам в первую очередь назначат противовоспалительные медикаменты. К таковым относятся «Ибупрофен» и «Напроксен», а также некоторые другие. В том случае, если боли очень сильные, часто назначаются кортикостероиды
Важно понимать, что тактика лечения в каждом случае индивидуальная, а медикаменты подбираются с учетом особенностей вашего организма.
Легкие упражнения
Это становится возможным только тогда, когда боли отступают и пациент может нормально двигаться. В таком случае показана лечебная гимнастика, ежедневная регулярная зарядка, а также плавание. В последнем случае вы можете быть точно уверены, что не перегрузите спину и получите максимум удовольствия и пользы от лечения.
Мануальная терапия
Часто пациентов, которые жалуются врачу: «Не могу ходить, защемило нерв в пояснице», – отправляют на сеансы профессионального массажа. Мануальный терапевт знает техники и приемы, которые позволяют улучшить кровообращение в больной области и снять воспаление. После прохождения курса массажа пациенты отмечают существенное улучшение своего состояния.
Клинически значимая анатомия
Грушевидная мышца начинается от тазовой поверхности крестцовых сегментов
S2-S4, латеральнее
передних крестцовых отверстий, крестцово-подвздошного сустава (верхний край
большой седалищной вырезки), передней крестцово-подвздошной связки и иногда
передней поверхности крестцово-бугорной связки. Она проходит через большую
седалищную вырезку и прикрепляется к большому вертелу бедренной кости. Грушевидная
мышца участвует в наружной ротации, отведении и частично экстензии бедра.
Седалищный нерв обычно выходит из таза ниже брюшка мышцы, однако может существовать множество врожденных вариаций. Взаимосвязь между грушевидной мышцей и седалищным нервом была классифицирована Beaton и Anson с помощью системы классификации, состоящей из шести категорий (Beaton и Anson, 1938 г.). Аномальные отношения обозначаются буквами B, C, D, E, F. К типу «А» относятся нормальные отношения между грушевидной мышцей и седалищным нервом.
Вариации взаимосвязи седалищного нерва и грушевидной мышцы, показанные
на рисунке выше:
(А) Седалищный нерв выходит из большого седалищного отверстия вдоль внутренней поверхности грушевидной мышцы.
Седалищный нерв расщепляется при прохождении через грушевидную мышцу
(B) ниже или
(С) выше;
(D) весь седалищный нерв проходит через брюшко мышцы;
(Е) Седалищный нерв выходит из большого седалищного отверстия вдоль верхней поверхности грушевидной мышцы. Нерв может также делиться проксимально, где нерв или деление нерва могут проходить через брюшко мышцы, через ее сухожилия или между частью врожденно раздвоенной мышцы.
Грушевидная мышца
Грушевидной мышцей представлен равнобедренный треугольник, который начинается в нижнем отделе хребта и соединяется в верхней бедренной костью. Главной задачей мускула является отведение бёдер и вращение их наружу. Данный механизм используется на первых стадиях ходьбы и бега, когда малыш только собирается сделать шаг.
Синдром грушевидной мышцы – это одна из главных причин упорного болевого синдрома. В основу развития патологии ложится сдавливание седалищного нерва и кровеносных сосудов. Причинами такого явления могут стать растяжения и интенсивные нагрузки.
Правильная организация рабочего места играет важную роль в нормальном функционировании грушевидной мышцы
К характерным признакам синдрома грушевидной мышцы можно отнести следующее:
- боль в районе ягодичных мышц;
- покалывание;
- онемение;
- тянет в спине.
В случае раздражения и воспаления грушевидного мускула страдает и седалищный нерв ввиду его близкого расположения. Зачастую бегуны при обращении к врачу рассказывают о болях в ягодице и по ходу ноги. Они сравнивают свои ощущения с электрическим разрядом. Спортсмены пытаются избавиться от болевого синдрома с помощью растяжения, однако неприятные ощущения становятся еще более выраженными.
Болезненность при синдроме грушевидной мышцы не возникает внезапно. Это, скорее, медленно прогрессирующие, коварные болевые ощущения. Неприятные ощущения часто возникают у спортсменов после бега по холмам.
На заметку! Синдром грушевидной мышцы часто путают с защемлением седалищного нерва.
Первое, что нужно сделать при синдроме грушевидной мышцы – это успокоить и расслабить напряженный и воспаленный мускул. Специалисты настоятельно рекомендуют спортсменам полностью прекратить все тренировки.
Медикаментозная терапия включает в себя прием нестероидных противовоспалительных средств, анальгетиков, миорелаксантов. При стойком и выраженном болевом синдроме проводится лечебная блокада.
Причины и симптомы развития болезни
Седалищный нерв является крупным анатомическим образованием человеческого организма, поэтому его воспаление влечет за собой множественные нарушения и причиняет пациенту сильные страдания. Патология чаще развивается у людей, перешагнувших 40-летний рубеж.
Необходимо точно выявить причины защемления седалищного нерва, тогда и лечение будет успешным.
Наиболее часто воспаление вызывают межпозвоночные грыжи, новообразования в поясничном или крестцовом отделе или осложнения после перенесенных инфекций. Интоксикации или изменения водно-солевого обмена могут спровоцировать нарушения деятельности центральной и периферической нервной системы, приводящие к ишиасу. Часто невралгия седалищного нерва отмечается при отсутствии полноценного лечения остеоартроза, остеохондроза или спондилеза позвонков.
В зоне риска находятся люди, в анамнезе у которых имеются:
- врожденные аномалии развития опорно-двигательного аппарата;
- профессиональные особенности, связанные с длительным пребыванием в статичной позе;
- нарушение осанки;
- переохлаждение;
- работа, сопряженная с подъемом тяжестей;
- ревматоидный артрит;
- травма;
- тяжело протекавшая беременность и пр.
Срочного обращения к врачу и лечения ишиаса седалищного нерва требует наличие любых признаков его развития. К ним относятся болевые ощущения в области ног или покалывание в пояснице. Нередко пациенты жалуются на изменения двигательной активности, чувство онемения спины и нижних конечностей или даже нарушение их чувствительности. У многих людей отмечаются отеки, которые также являются признаками воспаления седалищного нерва и нуждаются в лечении.
После проведенной терапии удается устранить выраженную симптоматику и достичь следующих результатов:
- активизации двигательной активности;
- исчезновения ощущения мышечной напряженности;
- нормализации функционирования организма в целом;
- спадения отеков;
- улучшения кровообращения тканей;
- устранения боли.
|
04.07.2020 Лиманова М.А. |
|
30.10.2019 Обратился с симптомами боли в пояснице с переходом в бедро. Назначили курс остеопатии и мануальной терапии, в последствии добавили физиотерапию и блокаду в поясницу, зарядки. |
|
9.06.2018 Обратилась к Наталье Геннадьевна Лазаревой с болью в спине ,боль отдавала в ягодицу и бедро. Два месяца «сидела» на обезболивающих . После одного лишь сеанса боль ушла. Таблетки больше не принимаю. Огромное спасибо чудо врачу! Юхнова О. |
Ответы на частые вопросы
Врач из поликлиники рекомендует моему отцу операцию. Можно ли обойтись без хирургического вмешательства?Обычно радикальное лечение назначают при неэффективности консервативных методов. Но иногда лучше не подвергать пациента излишним нагрузкам, особенно, если ему уже больше 70-80 лет.
Поэтому в нашем Центре разработаны схемы лечения, уменьшающие интенсивность воспаления и снижающие проявления боли. Мы назначаем рефлексотерапию, фармакопунктуру, активно используются пиявки при воспалении седалищного нерва.
Можно ли полностью выздороветь при ишиасе?Воспаление седалищного нерва затрагивает практически все функции организма. Поэтому его лечение должно быть комплексным. Применение остеопатии, мануальной терапии или массажа седалищного нерва повышает чувствительность тканей, а также улучшает подвижность коленного и голеностопного суставов. Курс терапии всегда вызывает стойкое улучшение состояния пациента.
Можно ли ограничиться посещением только 1 специалиста?Клиническая картина ишиаса очень разнообразна. Нередко и причины его возникновения также бывают множественными. Поэтому вмешательством только остеопата или мануального терапевта, скорее всего, вылечить заболевание не удастся. Требуется вся совокупность способов борьбы с ним, включая фармакологию, массаж, гомеопатию и физиотерапию при воспалении седалищного нерва.
Факторы риска
Некоторые факторы подвергают людей большему риску возникновения сдавления или защемления нерва. Эти факторы включают в себя:
- Предшествующий перелом или вывих в данной области.
- Рубцовая ткань и / или миофасциальное напряжение.
- Костные шпоры/ артрит.
- Гематома или отек.
- Кисты.
- Повторяющаяся или длительная активность, требующая многократного выполнения движений.
- Системные заболевания, такие как сахарный диабет.
Поскольку компрессионные невропатии настолько разнообразны по признакам, симптомам, причинам и местоположению, для врача крайне необходимо выполнять тщательный сбор анамнеза и проводить физическое обследование, чтобы исключить более серьезные состояния.
Обследование
Рентгенологические исследования имеют ограниченное применение для
диагностики СГМ. Данный тип исследований используется для исключения других
патологических состояний; с этой целью используются КТ и МРТ.
Электромиография (ЭМГ) также может быть полезна для дифференциальной
диагностики других возможных патологий, таких как грыжа межпозвонкового диска. Ущемление
спинномозгового нерва приведет к изменениям на ЭМГ мышц, ближайших к
грушевидной мышце. Однако, у пациентов с СГМ результаты ЭМГ будут нормальными
для мышц, ближайших к грушевидной мышце, и изменёнными для мышц, расположенных
дистально по отношению к ней. Электромиографические исследования, включающие
активные маневры, такие как тест FAIR (тест на
сгибание, приведение и внутреннюю ротацию), могут иметь большую специфичность и
чувствительность, чем другие доступные тесты для диагностики СГМ.
Электрофизиологическое тестирование и блокады играют важную роль, когда диагноз является неопределенным. Инъекции анестетиков, стероидов и ботулинического токсина типа А в грушевидную мышцу могут служить как диагностическим, так и терапевтическим целям.
Осмотр
У пациентов с СГМ может наблюдаться атрофия ягодичных мышц, а также укорочение конечности на пораженной стороне. В хронических случаях мышечная атрофия наблюдается и в других мышцах пораженной конечности.
Пальпация
Пациент сообщает о повышенной чувствительности во время пальпации
большой седалищной вырезки, области крестцово-подвздошного сочленения или над
брюшком грушевидной мышцы
Спазм грушевидной мышцы можно обнаружить при осторожной
глубокой пальпации
При глубокой пальпации в ягодичной области могут возникать болезненность или резкая боль, сопровождающаяся спазмом и онемением.
Симптом Пейса
Положительный симптом Пейса заключается в том, что у пациента наблюдается боль и слабость при отведении и внутренней ротации через сопротивление в положении сидя. Положительный симптом Пейса встречается у 46,5% пациентов с СГМ.
Тест подъема прямой ноги
Пациент сообщает о боли в ягодице и по задней поверхности бедра во время пассивного поднятия прямой ноги, выполняемого исследователем.
Симптом Фрейберга
Включает боль и слабость при пассивном принудительном внутреннем вращении бедра в положении лежа на спине. Считается, что боль является результатом пассивного растяжения грушевидной мышцы и давления на седалищный нерв в области крестцово-остистой связки. Результат положительный у 56,2% пациентов.
Боль при сгибании, приведении и внутренней ротации бедра.
Маневр Битти
Это активный тест, который включает в себя подъем согнутой ноги с пораженной стороны, в то время как пациент лежит на здоровой стороне. Отведение вызывает глубокую боль в ягодице у пациентов с СГМ, а также боль в пояснице и ноге у пациентов с поражением поясничного межпозвонкового диска.
Тест Хьюза
Наружная ротация пораженной нижней конечности, следующая за максимальной внутренней ротацией, также может быть болезненна у пациентов с СГМ.
Тест на отведение бедра
Тест на отведение бедра
Пациент лежит на боку с согнутой нижней ногой, чтобы обеспечить стабильность
тела, а верхняя нога выпрямлена по линии туловища. Терапевт стоит перед
пациентом на уровне ступней и наблюдает (без использования рук), как пациент по
его просьбе медленно поднимает ногу.
В норме отведение бедра должно составлять 45°. При этом может происходить сгибание бедра (что указывает на укорочение напрягателя широкой фасции бедра) и/или вращение ноги наружу (что указывает на укорочение грушевидной мышцы), и/или «подтягивание» бедра в начале движения (что указывает на гиперактивность квадратной мышцы бедра и, следовательно, косвенно, ее укорочение).
Гели и мази, усиливающие кровообращение
Гели и мази, усиливающие кровообращение, обычно состоят из капсаицина и его производных (вещества, отвечающего за острый вкус перца), других веществ, обладающих сосудорасширяющим, разогревающим и раздражающим действием. Препарат способствует увеличению локального кровотока, улучшает микроциркуляцию, за счет интенсивного жжения на коже стимулирует естественные механизмы борьбы с болью (отвлекающее действие). Расширение сосудов и усиление кровотока способствует улучшению обмена веществ в подлежащих тканях, в том числе пострадавших от дегенеративных и воспалительных процессов.
Перед началом применения рекомендуется провести пробу — возможны аллергические реакции, у некоторых пациентов с чувствительной кожей препарат вызывает непереносимое жжение (в таких случаях необходимо смыть средство теплой водой с мылом).
Распространенные мази, усиливающие кровообращение, от боли в спине и пояснице:
- Никофлекс
- Финалгон
- Капсикам
Как возникает люмбаго или прострел в пояснице
 Многие люди на личном опыте знают, что такое «прострел в спине». «Прострелы» могут возникать и в поясничном, и в шейном, и в грудном отделах позвоночника. Люмбаго – это остро возникающие, сильные боли в пояснице. Такие боли появляется внезапно в момент подъёма тяжести или после неловкого движения. Острая боль в пояснице может появиться и после длительного физического усилия, особенно если это усилие сочетается с переохлаждением и перенесенным сильным стрессом в течение последних 10 дней. Иногда резкая боль в пояснице может возникнуть и без явных причин. Она напоминает внезапный толчок, удар электрическим током. Боль может распространяться в одну или обе нижние конечности, иногда вдоль всего позвоночника, а воспринимается, как поясничный прострел. Пострадавшего словно сковывает, при этом он нередко застывает на месте.
Многие люди на личном опыте знают, что такое «прострел в спине». «Прострелы» могут возникать и в поясничном, и в шейном, и в грудном отделах позвоночника. Люмбаго – это остро возникающие, сильные боли в пояснице. Такие боли появляется внезапно в момент подъёма тяжести или после неловкого движения. Острая боль в пояснице может появиться и после длительного физического усилия, особенно если это усилие сочетается с переохлаждением и перенесенным сильным стрессом в течение последних 10 дней. Иногда резкая боль в пояснице может возникнуть и без явных причин. Она напоминает внезапный толчок, удар электрическим током. Боль может распространяться в одну или обе нижние конечности, иногда вдоль всего позвоночника, а воспринимается, как поясничный прострел. Пострадавшего словно сковывает, при этом он нередко застывает на месте.
Прострел в пояснице является первым клиническим признаком остеохондроза поясничного отдела позвоночника. Если кто-то говорит, что у него болезнь люмбаго, то это не так. Правильнее сказать – синдром люмбаго. А заболевание, которое вызвало этот синдром – остеохондроз позвоночника. В настоящее время в медицинской документации диагноз люмбаго врачи пишут не часто. Чаще используется формулировка: «Острая люмбалгия.» Это по сути одно и то же.
Причины и симптомы
Симптомы защемления нерва в позвоночнике будут зависеть от того, в каком месте локализована боль и какой нерв зажат. Если защемило чувствительный нерв, то болит спина. А в случае пережатия двигательного или вегетативного нерва могут быть более опасные последствия.
Пояснично-крестцовый отдел позвоночника
Именно этот отдел позвоночника особенно часто страдает от защемления нервов. В большинстве случаев воспаляется седалищный нерв. Симптомы защемления нервов в этом отделе позвоночника следующие:
- пронизывающая острая боль в области поясницы, иррадиирующая в ягодицу или бедро, при воспалении седалищного нерва боль переходит в ногу с одной стороны;
- ограниченная двигательная функция;
- слабость в нижних конечностях;
- мышечные спазмы.
Основные причины защемления: тяжелые физические нагрузки на позвоночник, в том числе беременность или лишний вес, злокачественные или доброкачественные опухоли, переохлаждение.
Шейный отдел
Защемление нерва в шейном отделе позвоночника – редкое явление. Может быть вызвано преимущественно переохлаждением или резкими, неосторожными движениями головой. Также боли возможны при нахождении долгое время в некомфортной позе (например, при опьянении, когда человек не контролирует свои движения). Несмотря на редкость, последствия защемления нерва на этом участке позвоночника могут быть очень опасными: паралич, воспалительные процессы, неврологические проблемы. Причины болей в шейном отделе следующие:
- хронические заболевания (остеохондроз, грыжа);
- новообразования;
- искривление спины.
Симптомы защемления позвоночника выражены резкой болью в шее, отдающей в плечи и затылок. Она может возникать при движениях головой. Возможно онемение одной или обеих верхних конечностей, половины языка, ключицы. Имеют место головные боли, шум в ушах.
Грудной отдел
Причинами защемления нерва в грудном отделе позвоночника могут быть: неудачный поворот тела, поднятие тяжестей, искривление позвоночника, возрастные изменения. Признаки защемления нерва в груди можно спутать с приступом стенокардии. Развивается аритмия, одышка, появляются боли в области сердца, становится тяжело дышать. Кроме этого, бросает в жар, возникает обильное потоотделение, покраснение в области защемления нерва, трудности с движением, неполадки и боль со стороны желудка.
Между лопаток
Защемление нерва между лопатками может наступить вследствие различных болезней (остеохондроз, артрит, артроз, межпозвонковая грыжа), опухолей, травм. К факторам развития таких заболеваний относятся: малоподвижный образ жизни, слишком большие физические нагрузки, пребывание на сквозняке. Симптомы защемления нерва в позвоночнике между лопаток: болевой синдром, боль отдает в руки, шею, грудь, плечи, в область сердца. Иногда возможна при дыхании, движении. Происходит спазмирование мышц в области лопаток. Позвоночные боли отличаются от болей в сердце тем, что они не проходят в горизонтальном положении.
Причины защемления нерва в спине
Постепенное разрушение диска
С этой проблемой может столкнуться кто угодно: и офисный работник, и человек, занимающийся тяжелым физическим трудом.
Причины защемления могут быть разными. Но все они связаны с превышением допустимой нагрузки на мышцы или сегменты позвоночника.
Защемление нерва грыжей
Довольно часто причиной защемления нерва в позвоночнике становится протрузия или грыжа. Посмотрите на картинку, где показано постепенное разрушение межпозвоночных дисков. Нормальный здоровый межпозвоночный диск не выпирает по бокам и имеет хорошую высоту. Но из-за проявлений остеохондроза и неправильной нагрузки на позвоночник диски понемногу начинают разрушаться. Со временем в дисках образуются своеобразные выпирания — протрузии. А при еще большей нагрузке или дегенерации тканей — образуется грыжа.
Протрузии и грыжи могут задевать нервные корешки, выходящие из спинного мозга.Посмотрите на следующую картинку — там хорошо видно, что нервные корешки проходят в непосредственной близости от межпозвоночного диска. И очень часто диск выпирает именно в сторону корешков.
Защемление нерва мышцами
Еще чаще бывает, что защемление нерва происходит не самой грыжей, а из-за нее. Дело в том, что грыжа — это внутреннее содержимое межпозвоночного диска. И природой не задумано, чтобы оно оказалось снаружи диска. Поэтому, когда грыжа все-таки вытекает за пределы диска, окружающая мышечная ткань очень негативно реагирует на соприкосновение с чем-то новым. Возникает отек мышц и даже воспаление. Отекшие мышцы зажимают нервы.
Также мышцы могут быть спазмированными из-за чрезмерной нагрузки.
Причины болевых ощущений в спине
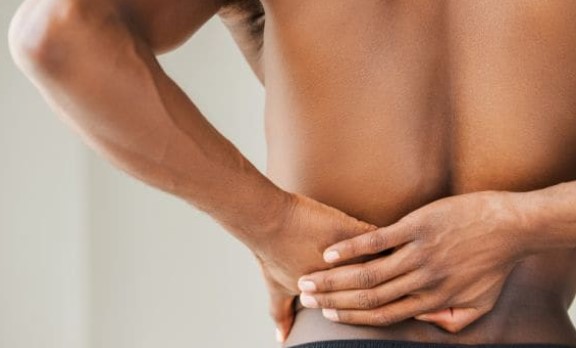
Источником боли в спине могут быть различные анатомические структуры и мягкие ткани позвоночника, спинного мозга. Непосредственной причиной болевого синдрома может служить воспаление (например, при спондилоартрите, болезни Бехтерева, остеохондрозе), внешнее давление на нервные волокна и сам спинной мозг (при грыже межпозвонкового диска, радикулите, ишиасе, опухоли оболочек спинного мозга), травма (ушиб спины, перелом позвоночника), мышечный спазм. Чаще всего боль является следствием комплекса причин — в большинстве случаев имеет место и воспаление, и мышечный спазм, и внешнее давление.
Мануальная терапия и мышечно-тонические синдромы.
В норме мышечная масса должна составлять около 40% от массы тела (у мужчин чуть побольше, у женщин чуть поменьше) и все эти 40% находятся в постоянном тонусе (то есть готовы к сокращению) и в этих 40% массы тела находится 40% объема крови, которые должны циркулировать по сосудам. Попробуйте остановить кровоток пережав руку жгутом. Что произойдет? Рука посинеет и станет больно. Тоже самое происходит и с мышцами спины (на любом уровне). Сидячий образ жизни приводит к длительному статическому напряжению (мышцы, как дополнительный насос кровь не прокачивают), постоянные стрессовые ситуации (постоянная боевая готовность непонятно к чему) приводят к повышению тонуса мышц, как у спортсменов на старте (а старта всё нет, и это годами). В результате мышцы уплотняются, скорость кровотока снижается, обменные процессы замедляются (свежие питательные вещества не приходят к клеткам, а шлаки не уходят), возникает боль, на боль мышцы ещё сильнее сокращаются, и получается замкнутый круг. Кроме того, при длительном болевом синдроме рабочая мышечная ткань начинает замещаться соединительной тканью, которая превращает мышцу в связку с характеристиками верёвки, а не резинки. При этом уплотняется стенка мышечной клетки, снижается питание клетки, наступает её старение и, в конечном итоге, смерть. И так по всему телу. Картина страшная, но могу успокоить: это все длится годами. Остеохондроз та болячка от которой не умирают быстро (в отличии от спазма мышечных волокон в сердце), при остеохондрозе просто мучаются годами, забыв об легкости движения, хорошей работоспособности и хорошем настроении.
Спазмированные мышцы просто «корёжат» тело. В шее мышцы могут зафиксировать позвонки и ограничить повороты головы в какую-либо сторону, а смещённые позвонки могут пережать позвоночную артерию и снизить доступ крови в голову. В грудном отделе позвоночника от мышечного спазма происходит ограничение вдоха, и человеку всегда будет не хватать воздуха. А если зажмутся межрёберные нервы, то будет межрёберная невралгия (с межрёберными болями) и даже боль в сердце. При спазме поясничных мышц (самых мощных) позвонки просто сближаются друг к другу как домкратом. При этом расплющиваются межпозвонковые диски, выдавливая ядро диска как зубную пасту из тюбика или повидло из пирожка (именно так образуются межпозвонковые грыжи).
Многие пациенты говорят мне, что активно занимаются спортом, и у них нет сидячего образа жизни. Спорт – это хорошо. Активно работающие мышцы дополнительно прокачивают кровь, помогая сердцу. Но при этом тонус-то мышц повышается, мышечная масса растет. И активно работающие мышцы в конечном итоге всё равно укорачиваются и уплотняются. Растет и нагрузка на сухожилия, а в сухожилиях куча рецепторов контролирующих растяжение мышц, и при перегрузке сухожилий срабатывает защитный механизм, снижающий амплитуду движения. Особенно это заметно у плечевых суставов, когда, например, женщина не может завести руку за спину и расстегнуть лифчик, а мужчина не может быстро отвести руку назад перед ударом в боксёрскую грушу. Как мышцы не тренируй, но в теле нет ни одной мышцы, которая бы растягивала другие мышцы в достаточном объеме. Должна быть внешняя сила.
Растяжкой мышц как раз и занимается мануальная терапия. Мало того, на своих сеансах я обязательно делаю подготовительный массаж, чтобы мышцы разогреть, расслабить, убрать «сторожевой рефлекс». Никакой боли. Если больно – мышца защищается и сокращается, а если пациент 120 кг весом (были у меня такие) – то пока он хорошо не расслабится, ни один врач ему не поможет. Многие считают, что мануальный терапевт «вправляет позвонки». Попробуйте-ка «вправить» позвонок, который держит спазмированная мышца. Сначала он может быть и «вправится», но мышца опять утянет его обратно. Растяжка мышц направлена не только на снижение периферического сопротивления кровотоку, но и снижения сжимания скелета в целом. Кроме того, с помощью отдельных видов техник мануальной терапии можно расширить сосуды в мышцах и как бы дополнительно накачать мышцы кровью (сосудистая терапия без сосудистых препаратов).
Осмотр
Визуальная оценка
Визуальный осмотр и пальпация всей верхней / нижней конечности, шейного или поясничного отделов позвоночника обязательны. Осмотр должен быть сосредоточен на асимметрии конечностей, мышечной атрофии или аномальной позе. Конечности также следует сравнивать по изменению температуры кожи и качества пульса в провокационных положениях.
Пальпация
Надавливая на область, в которой предположительно компримирован нерв, врач может воспроизвести симптомы пациента.
Верхняя конечность
При диагностике шейной радикулопатии или специфических синдромов защемления нерва могут быть полезны сенсомоторное тестирование и провокационные маневры, такие как знак Спурлинга, знак Тинеля, тест на сдавление срединного нерва (тесты натяжения нервов верхней конечности), тест Фалена и тест на сгибание локтя.
Нижняя конечность
Оценка состояния нижней конечности также должна включать детальное сенсомоторное тестирование периферической нервной системы нижней части спины и нижней конечности. Ниже приведены общие тесты на нервное натяжение, которые могут быть выполнены в клинике. Данные тесты могут провоцировать симптомы пациента или, в качестве альтернативы, такие симптомы, как покалывания или онемение.
- Тест подъема прямой ноги.
- Тест ссутуливания.
- Тест Томаса.
Если ввести несколько миллилитров местного анестетика в область предполагаемого поражения нерва, то можно уменьшить или полностью устранить имеющиеся симптомы.
Проведение электронейромиографии также может подтвердить поражение нерва. Однако нет единого мнения относительно «золотого стандарта» диагностики
Некоторые специалисты считают, что не существует идеальных методов диагностики (рентген, ультразвук, МРТ, сцинтиграфия), которые могли бы обнаружить защемление нерва.
Важно также отметить, что нормальная ЭНМГ не исключает симптоматической компрессионной невропатии, особенно на ранних стадиях.

