Вульвовагинит
Содержание:
- Диагностика
- Этиология вульвовагинита
- Причины
- Диагностика
- Классификация вульвовагинитов
- Альтернативная медицина
- Симптомы вульвовагинита
- Клиническая картина
- Найти ближайшую к вам клинику
- Лечение вульвита и вульвовагинита у девочек
- Симптомы
- Причины и факторы риска развития вагинитов
- Клиническая картина заболевания
- Симптомы вульвовагинита
- Лечение вульвовагинита
- Причины вульвита и вульвовагинита у девочек и девушек
Диагностика
Поставить диагноз при этой болезни несложно. Любой гинеколог знает, как выглядит вульвовагинит. Признак болезни – воспаленная вульва, на которой могут обнаруживаться язвочки, пустулы (пузырьки), мелкие кровоизлияния (петехии). Часто в интимной зоне видны следы расчесов, вызванных зудом. Воспалительный процесс в половых путях сопровождается обильными гнойными, кровянистыми или пенистыми выделениями.
Осмотр с помощью гинекологического зеркала часто болезнен. Во время его проведения обнаруживается отёчная покрасневшая слизистая половых путей. Часто воспалены шейка матки и проходящий в ней цервикальный канал.
Чтобы понять, чем лечить вульвовагинит, нужно провести диагностику его причин. Для этого назначаются анализы:
- Мазок с поверхности вульвы и половых путей на флору и чувствительность к антибиотикам. Исследование позволяет обнаружить патологическую микрофлору и подобрать антибактериальное средство, позволяющее лечить бактериальный вульвовагинит максимально эффективно.
- ПЦР-диагностика – выявление возбудителей болезни по небольшим фрагментам генного материала. Методика обнаруживает микроорганизмы даже при их малом количестве. Наиболее современным вариантом такого исследования является анализ «Фемофлор», выявляющий одновременно множество различных возбудителей.
- Анализ крови на сифилис и туберкулез, заражение которыми также может вызывать воспалительные процессы в половых путях.
- Анализ крови на герпес назначается при подозрении на герпетическую природу вульвовагинита. При этой форме болезни на слизистой образуются пузырьки, наполненные жидкостью, которые затем прорываются, превращаясь в язвы.
- Анализ кала и соскоб на яйца глистов выявляют энтеробиоз – заражение острицами. Самки гельминтов выползают из прямой кишки, чтобы отложить яйца, и вызывают раздражение и воспаление вульвы.
- Общий анализ мочи, дающий возможность выявить начавшийся цистит и пиелонефрит, спровоцированный приходом инфекционного процесса на мочевыделительную систему.
- Анализы крови на уровень глюкозы для выявления вульвовагинита, вызванного сахарной болезнью – диабетом.
- Исследование на гормоны, позволяющее обнаружить воспаление, вызванное недостатком эстрогенов.
- При необходимости назначаются анализы на аллергию, биохимические исследования крови и другие исследования.
 Анализ Фемофлор
Анализ Фемофлор
 ПЦР диагностика
ПЦР диагностика
 Общий анализ мочи
Общий анализ мочи
 Анализ на гормоны
Анализ на гормоны
Для исключения восходящей инфекции женщине проводится УЗ-исследование органов малого таза и УЗИ почек.
Поскольку заболевание часто бывает вызвано несколькими причинами, его лечат после комплексного обследования больной.
Этиология вульвовагинита
Причины возникновения вульвовагинита делятся на 4 группы:
- особенности строения гениталий у девочек, при которых наблюдается избыточная складчатость слизистых оболочек, истончение эпителия, щелочная флора, низкая эстрогенная насыщенность;
- к группе эндогенных патологических факторов относят аллергические реакции организма, гельминтоз, вирусные или инфекционные заболевания, снижающие опорную способность организма, возрастную иммунную перестройку организма;
- экзогенные патологические факторы, при которых вульвовагинит возникает вследствие механических раздражений половых органов, их травматизации, неоправданном частом подмывании;
- социальные причины, обуславливающие ненадлежащее выполнение гигиенических процедур или их игнорирование, мастурбация, раннее начало половой жизни, курение и употребление алкоголя.
Причины
- Факторы, снижающие сопротивляемость организма — частые болезни горла и носа, детские инфекции и другие факторы. Микроорганизмы могут быть занесены с каловыми массами при неправильном подмывании, грязными руками, чужой одеждой, водой из открытых водоемов.
- Инфекции, передающиеся половым путем (трихомонады, хламидии). Чаще всего возбудители попадают от мамы — внутриутробно или в родах; некоторые из них можно передать и бытовым путем — через мочалки, общие полотенца.
- Острицы — мелкие глисты, вызывающие энтеробиоз. В результате заползания самок остриц в половую щель или расчесывания перианальной области самим ребенком происходит травмирование слизистой и воспаление.
- Многочисленные стрессы и снижение местного иммунитета (посещение детского сада или начальной школы). Все факторы создают благоприятные условия для подавления защиты влагалища и вульвы и размножения в них микробов.
Диагностика
При подозрении на вульвовагинит, диагностику начинают со сбора анамнеза и осмотра женщины на гинекологическом кресле. По характеру выделений и образованию гнойного налета врач может предположить возбудителя инфекции
Обращают внимание на гиперемию, местный отек слизистой оболочки, образование небольших язвочек. Во время осмотра доктор берет мазок выделений из влагалища
Бактериологический анализ выявляет молочницу или другую патогенную микрофлору, чувствительность к лечению вульвовагинита антибиотиками.
Для лечения вульвовагинита женщине, ведущую половую жизнь, необходимо проводят анализы крови и слизи из влагалища на венерический заболевания. Это необходимо, так как у пациенток 20 – 40 лет именно это становится частой причиной воспаления. Девочкам рекомендуют сдать кал на определение глистной инвазии. Попадание продуктов жизнедеятельности паразитов во влагалище также способствуют развитию симптомов вульвовагинита.
Классификация вульвовагинитов
В настоящее время при постановке диагноза учитывается несколько характеристик заболевания. Поэтому одновременно используются несколько клинических классификаций вульвовагинитов:
- По виду возбудителя: неспецифический бактериальный, специфический, туберкулезный, дифтерийный, вирусный, грибковый (кандидозный), протозойный.
- По наличию инфекционного агента: инфекционный и первично-неинфекционный.
- По типу течения: острый, подострый и хронический.
К первично-неинфекционным формам заболевания относят аллергический вульвовагинит, воспаление вследствие инородных тел влагалища, онанизма и травм, глистные инвазии, изменения тканей на фоне дисметаболических и эндокринных расстройств.
Альтернативная медицина
Некоторые альтернативные лекарства используются для лечения сухости и раздражения влагалища, связанных с менопаузой, но лишь немногие подходы подтверждаются данными клинических испытаний.
Интерес к комплементарной и альтернативной медицине растет, и ученые работают, чтобы определить преимущества и риски различных альтернативных методов лечения атрофического вагинита. Но прежде чем принимать какие-либо травяные или диетические добавки для симптомов перименопаузы или менопаузы, необходимо обязательно посоветоваться с гинекологом.
Вы должны понимать, что Управление по контролю за продуктами и лекарствами не регулирует продажу растительных добавок, и некоторые из них могут быть опасными или взаимодействовать с другими лекарствами, которые принимались ранее, подвергая риску здоровье.
Симптомы вульвовагинита
Факторов, приводящих к вульвовагиниту, может быть множество и все они сильно отличаются друг от друга, но симптоматика патологии похожа не зависимо от этиологии. Характерные клинические проявления вульвита, вагинита (кольпита) и собственно вульвовагинита сложно выделить. Данные заболевания характеризуются в первую очередь признаками локального (местного) воспаления. Чаще всего больных вульвовагинитом беспокоят:
- Зуд и дискомфортные ощущения в зоне воспаления, часто усиливающиеся во время мочеиспусканий.
- Бели из влагалища (обильные выделения) гнойного, молочного или творожистого характера, а при тяжелом течении – кровянистые. При развитии старческого вульвовагинита клиническая картина проявляется по-другому – слизистый покров влагалища сухой, склонен к эрозиям шейки матки.
- Выделения с характерным неприятным запахом.
- Диспареуния (болезненные ощущения во время половых отношений), а также нерезкая ноющего характера боль в области низа живота.
- Повышение температуры тела.
- Полакиурия (учащенное мочеиспускание).
- Невротические реакции, на фоне расчесов, нарушения сна, чаще всего у детей.

Острый вульвовагинит отличается от хронического яркостью клинической картины. Обострения при хроническом течении формируются на фоне интеркуррентных (случайно присоединившихся) заболеваний, погрешностей в питании и переохлаждении. Вульвовагинит у детей может осложниться синехиями малых половых губ, что в дальнейшем нарушает акт мочеиспускания. Запущенное, длительное течение приводит к образованию рубцовых тканей, в будущем половая жизнь может быть существенно усложнена.
Также, если вульвовагинит приобрел восходящее развитие, то это грозит развитию оофорита, сальпингита или эндометрита. Наиболее опасным вагинит может оказаться для беременных, данная инфекция может послужить провоцирующим фактором хориамнионита, самопроизвольного аборта, эндометрита в послеродовом периоде и даже проявлением инфекции у новорожденного.
Хронический вульвовагинит также может быть причиной появления крауроза вульвы. При этой патологии ткани приобретают повышенную плотность, появляются эрозии и трещины. При данной патологии повышается риск появления раковых заболеваний.
Клиническая картина
Клиническая картина неспецифического бактериального Вульвовагинита у взрослых и детей имеет много общего. В острой стадии процесса больные жалуются на боли, усиливающиеся при ходьбе, прикосновении и в положении сидя, зуд, ощущение жжения, особенно при мочеиспускании, нарушение сна; при тяжелом течении В. возможны повышение температуры тела и увеличение регионарных лимфатических узлов. При осмотре отмечается гиперемия и отечность вульвы и слизистой оболочки влагалища, серозно-гнойные или гнойные (реже сукровичные) выделения. При тяжелом течении могут возникнуть эрозии в области вульвы (vulvitis erosiva) и на слизистой оболочке влагалища. Иногда у взрослых в результате воспалительного отека и инфильтрации сосочкового слоя слизистой оболочки влагалища образуются точечные возвышения (colpitis granularis), к-рые остаются в хронической стадии процесса. При выраженном воспалении вульвы в процесс может быть вовлечена часть слизистой оболочки уретры, примыкающей к наружному отверстию, а также внутренняя поверхность бедер (преимущественно у тучных), чему способствуют выделения из половых путей, вызывающие мацерацию кожи. При дифтерии отмечается значительный отек вульвы и влагалища, выраженная гиперемия, образование сероватых налетов.
При правильном лечении проявления В., как правило, быстро исчезают. При наличии стойкого воспалительного очага в матке и придатках происходит постоянное инфицирование влагалища. В этом случае, а также при неполноценном лечении (без учета возбудителя) процесс может перейти в хрон, стадию.
В хрон, стадии В. явления отека, гиперемии и экссудации уменьшаются, болевые явления стихают. Преобладающими являются жалобы на выделения из половых путей, нередко — ощущение зуда.
У девочек могут возникнуть синехии (сращения, склеивание) в тех местах, где были дефекты эпителия. Синехии возникают чаще всего в области половых губ. В редких случаях происходит значительное повреждение и отторжение слизистой оболочки влагалища с последующим возникновением атрезии. Такие последствия могут быть при дифтерии влагалища, перенесенной в детском возрасте.
Микотический Вульвовагинит характеризуется наличием зуда в области наружных половых органов, беловатых густых «творожистых» выделений и налетов на стенках влагалища и в области вульвы.
Найти ближайшую к вам клинику
Детская поликлиника
400074 г. Волгоград, ул. Козловская, 33
понедельник-пятница с 8.00 до 20.00
суббота с 09.00 до 18.00
воскресенье c 9.00 до 14.00
Клиника на Невской
400087, г. Волгоград, ул. Невская, 13а
понедельник-пятница
с 08.00 до 12.00 медицинские осмотры;
с 12.00 до 18.00 оформление справок;
с 14.00 до 16.00 выдача заключений
суббота — с 09.00 до 14.00
воскресенье-выходной
Клиника на Ангарской
400049 г. Волгоград, ул. Ангарская, 13л
понедельник-пятница с 08.00 до 20.00 )
суббота-воскресенье с 08.00 до 20.00
Клиника на Кубанской
400131 г. Волгоград, ул. Кубанская, 15а
понедельник-пятница с 7.00 до 20.00
суббота с 07.30 до 19.00
воскресенье с 08.00 до 18.00
Лечение вульвита и вульвовагинита у девочек
Мы достигаем успеха с помощью природных лекарственных средств и физиотерапии.
Есть РЕЗУЛЬТАТЫ, есть ОПЫТ, есть пути ДОСТИЖЕНИЯ.
Лечение вульвита и вульвовагинита у девочек в нашей Клинике осуществляют детские гинекологи с большим опытом работы.









Мнение о самопроизвольном излечении вульвита, вульвовагинита у девочек с началом или регулярностью половой жизни является распространенным заблуждением.
ПЕРВИЧНЫЙ прием детского гинеколога, обследование и начало лечения необходимо осуществить как можно ранее с момента появления симптомов (признаков) вульвита, вульвовагинита у девочек.
Обследование и лечебные процедуры выполняются с первого дня обращения в Клинику.
Лечение вульвита и вульвовагинита у девочек в нашей Клинике осуществляют с помощью магнитофореза, лазерофореза и cонофореза с гелями, мазями и растворами лекарственных средств из природного сырья, БЕЗ АНТИБИОТИКОВ.
Дарсонвализация вульвы позволяет быстро купировать отёк и воспалительную реакцию слизистой оболочки и кожи вульвы, что является профилактикой осложнений вульвита и вульвовагинита. О физиотерапии подробно…
Лекарственные средства из природного сырья по рецептам врачей Курортной клиники женского здоровья оказывают выраженное ПРОТИВОВОСПАЛИТЕЛЬНОЕ, противоотечное и ОБЕЗБОЛИВАЮЩЕЕ действие, ВОССТАНАВЛИВАЮТ поврежденные клетки кожи и слизистой оболочки половых органов и позволяют избежать лекарственной нагрузки на организм. О гомеопатии подробно…
Наш опыт санаторно-курортного лечения показывает, что использование лекарственных средств на основе природного сырья является важным физиологическим (соответствующим физиологии человека) компонентом лечения вульвита и вульвовагинита у девочек.
|
Лечение вульвита и вульвовагинита у девочек в Курортной клинике женского здоровья осуществляется с помощью влагалищного ирригатора — пластиковой трубочки 3 мм в диаметре.
Ирригатор вводят через естественное отверстие в девственной плеве и через него БЕЗ БОЛИ и нетравматично вводят лекарственное средство. |

Девственная плева всегда имеет естественное отверстие 7-10 мм в диаметре и повредить влагалищным ирригатором для девственниц целостность девственной плевы невозможно.
Лечение вульвовагинита у девочек с помощью влагалищного орошения раствором лекарственных средств является безопасным и позволяет избежать перехода заболевания в хроническую форму.
Лечение вульвита и вульвовагинита у девочек в нашей Клинике быстрое и эффективное.
Консультация детского гинеколога Курортной клиники женского здоровья, обследование и физиотерапевтические процедуры выполняются безболезненно, психологически комфортно и бережно, профессионально подготовленными для работы с детьми и подростками акушерками. О детских гинекологах подробно…
 |
 |
 |
 |
 |
 |
О каждой физиотерапевтической процедуре и противопоказаниях к ней подробно на нашем сайте в соответствующем параграфе статьи «Физиотерапия».
Во время лечения вульвита и вульвовагинита девушкам, живущим половой жизнью, необходимо воздержаться от вступления в половую близость вследствие значительного субъективного дискомфорта, активного выхода инфекции из «депо» и повышения риска заражения полового партнера (друга).
В период лечения вульвита, вульвовагинита у девочек желательно ограничить физическую нагрузку.
Во время лечения вульвита, вульвовагинита у девочек не желательно посещение солярия, бассейна, прием общей ванны (исключить нахождение в ванне с горячей водой).
Симптомы
- Отечность кожи наружных половых органов и их краснота.
- Зуд, шелушение кожи.
- Выделения различной интенсивности и цвета, с запахом или без него.
- При попадании на кожу мочи зуд и жжение усиливаются из-за раздражения.
- Плохой аппетит, раздражительность, тревожный сон.
Чтобы поставить диагноз, нужен осмотр врача. Если есть подозрения на инфекцию — тогда еще и мазок. В случае надобности могут сделать и посев с чувствительностью к антибиотикам. Кроме того, проведут исследование перианального соскоба, чтобы исключить энтеробиоз (острицы), определяют уровень глюкозы в крови, назначают общий анализ мочи. Если вульвовагиниты повторяются — это повод пройти обследования у ЛОРа, аллерголога, дерматовенеролога, чтобы исключить очаги хронической инфекции и аллергию.
Причины и факторы риска развития вагинитов
Главной причиной развития воспалительного процесса во влагалище является попадание в него патогенных микроорганизмов извне или гематогенным путем с током крови. У половозрелых женщин инфекции, провоцирующие вагинит, как правило, попадают в среду влагалища через незащищенный сексуальный контакт или по причине несоблюдения элементарных правил гигиены.
Гематогенным путем могут переноситься вирусы гриппа и некоторые виды стрептококков, которые попадая в благоприятную среду слизистой оболочки влагалища провоцируют воспалительный процесс. Такие причины наиболее часто вызывают вагинит у детей и подростков.
Еще одним распространенным фактором риска будет снижение защитных функций организма. В естественной среде слизистой оболочки в минимальном количестве могут содержаться условно патогенные микроорганизмы в латентном состоянии, активность которых уравновешивается и нивелируется полезной микрофлорой. При снижении работы иммунной системы количество и уровень полезных микроорганизмов падает, что приводит к повышению активности и размножению патогенной микрофлоры.
К причинам, провоцирующим различные воспалительные процессы относятся также нарушения в работе эндокринной системы. Причины гормонального сбоя при этом могут быть различны — патологии и дисфункции яичников, продолжительный прием гормональных оральных контрацептивов, сахарный диабет, нарушения обмена веществ, ожирение, период менопаузы или полового созревания.
К факторам риска, которые способствуют развитию вагинита, относятся такие состояния организма:
- венерические инфекции (хламидиоз, микоплазмоз, кандидоз, трихомониаз, гонорея и др.);
- снижение иммунитета после ОРВИ и других вирусных заболеваний;
- патологии сосудистой системы с нарушением питания и кислородным голоданием слизистой оболочки влагалища;
- врожденные или приобретенные анатомические нарушения влагалища, способствующие попаданию микроорганизмов (зияние половой щели, опущение стенок);
- механические повреждения стенок влагалища (инструментальный аборт, терапевтические или гигиенические манипуляции);
- угнетение полезной микрофлоры вследствие различных факторов — стрессы, переутомление, плохая экология;
- длительное или нерациональное применения лекарственных препаратов (например, антибиотиков или гормональных средств);
- местные аллергические реакции (например, на свечи или мазь);
- беспорядочная половая жизнь, незащищенные контакты;
- дефицит витаминов (гиповитаминоз).
Возбудителем вагинита могут выступать многие патогены — стрептококки, стафилококки, гонококки, грибы, кишечные палочки, протей, хламидии, трихомонады. Нередко инфекции половых путей сочетаются в различной форме. Спровоцировать вагинит может совпадение сразу нескольких факторов риска — например, наличие инфекции в совмещении с нарушениями в работе иммунной или эндокринной системы.
Клиническая картина заболевания
Вульвовагинит у девочек сопровождается жалобами на сильный зуд, боль, жжение и неприятные ощущения в области наружных половых органов и промежности. Дополнительно могут появиться патологические выделения из влагалища красноватого, желтого или зеленого цвета, бели или творожистые выделения. Половые органы у девочки гиперимерированы и сильно покраснели, на коже появилась сыпь и расчесы.
Малышка постоянно тянет руки в область промежности и расчесывает. На общее состояние здоровья вульвовагинит может серьезно не повлиять, за исключением ухудшения психического состояния ребенка – плаксивость, раздражительность, беспокойство и т.д. По мере прогрессирования заболевания, когда воспалительный процесс затронет другие органы, могут появиться дополнительные симптомы – нарушение мочеиспускания, боль в нижней части живота, повышение температуры и т.д.
Симптомы вульвовагинита
Основной признак этого заболевания – это зуд и сильный дискомфорт во влагалище и в области гениталий, а также их покраснение и отечность. Из половых путей пациентки могут появиться обильные выделения; в случае с бактериальным вульвовагинитом они еще и сопровождаются неприятным запахом. Если воспалительный процесс распространяется на мочевыводящие пути, то это может стать причиной появления частых позывов на посещение туалета и болей во время мочеиспускания.
К числу других симптомов, которыми также может сопровождаться вульвовагинит, относятся также болезненные ощущения в нижней части живота, которые «отдают» в область крестца. У девочек младшего возраста заболевание может стать причиной появления синехий – сращивания малых половых губ.
Лечение вульвовагинита
Лечение вагинита зависит от причин, которые его вызвали.
Если это глистная инвазия, то назначается противоглистная терапия.
При наличие сильного нестерпимого зуда в области промежности назначаются седативные (успокаивающие) и антигистаминные препараты.
В случае, если при лабораторном обследовании в анализе мазка обнаруживают дрожжеподобные грибы Candida, назначаются противогрибковые препараты в виде мазей, кремов.
Существует такое понятие, как специфический вульвовагинит, то есть вагинит, вызванный патогенными микроорганизмами (гонококки, трихомонады, хламидии). Это заболевание требует назначение антибиотиков, возможно, назначение влагалищных палочек и мазей.
Кроме лекарственной терапии, направленной на уничтожение возбудителя инфекции, стоит отметить, что в комплекс лечения обязательно входят витамины в виде синтетических форм или продуктов, обогащённых витаминами (фрукты, овощи, бобовые). Ну и, конечно же, заболевание считается излеченным при восстановлении микробиоценоза влагалища.
Восстановление микрофлоры производится при приёме пробиотиков (1-го, 2-го, 3-го, 4-го поколений), пребиотиков, эубиотиков или кисломолочных продуктов
Причины вульвита и вульвовагинита у девочек и девушек
- Причиной вульвита и вульвовагинита у девочек является снижение иммунитета детского организма. Снижение иммунитета возникает на фоне острых инфекционных заболеваний и хронических воспалительных процессов, приводит к нарушению паритета (равновесия) между иммунной системой детского организма и микрофлорой влагалища. Выделения из влагалища у девочки, девушки весьма часто возникают после заболевания простудного характера.
- Вульвит у девочек часто возникает при наличии аномалии строения мочевыделительной системы.
- Причиной вульвита и вульвовагинита у девочек и девушек является несоблюдение правил гигиены половых органов. Несоблюдение правил гигиены половых органов может способствовать колонизации (попаданию и заселению) влагалища девочки острицами и бактериями (кишечной палочкой, клебсиеллой, энтерококком и др.) из кишечного биотопа (из прямой кишки). О гигиене половых органов у девочек и подростков подробно…
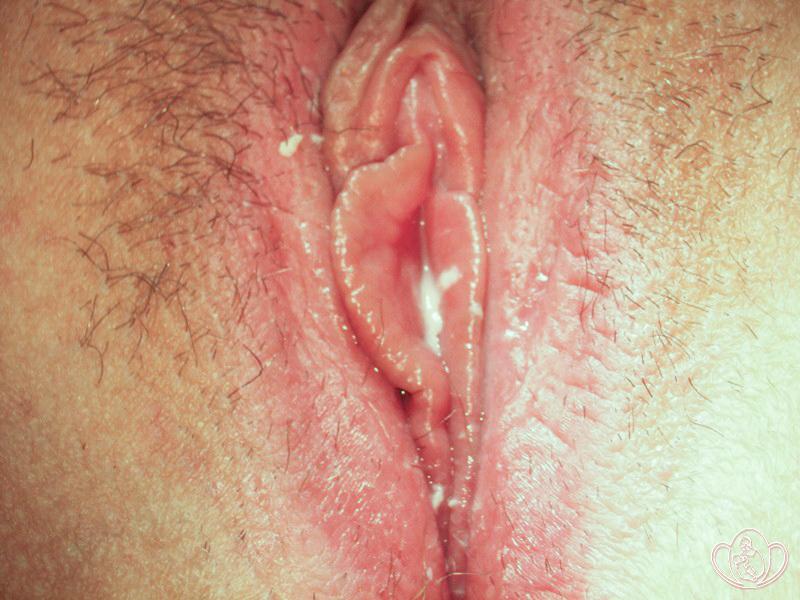
| Фото кандидозного вульвовагинита у девочки 13 лет. Вульвовагинит у девочки возник вследствие активизации дрожжевой флоры после обильного употребления шоколада |
Причиной вульвита и вульвовагинита у девочек и девушек нередко является аллергическая реакция. Аллергический вульвит, вульвовагинит возможны как резко выраженная реакция на гигиенические прокладки, крема, продукты питания и прочее независимо от наличие или отсутствие непосредственного контакта аллергического фактора с наружными половыми органами.
Как правило, Аллергический вульвит, вульвовагинит наблюдается у девочек и подростков с эксудативным (влажным, мокнущим) диатезом и другими проявлениями аллергии.
| Фото аллергического вульвита у девочки 11 лет как реакция на гигиенические прокладки |
 |
Вульвит у девочек нередко возникает вследствие ношения тесного и раздражающего нижнего белья и последующего развития инфекционного процесса на участках микротравм.
| Фото вульвита у девочки 14 лет после купания в морской воде и последующего ношения новых кружевных трусов |
Девочка рождается со стерильной влагалищной средой, т.е. микрофлора (бактериальная флора) отсутствует.
На 5-7 день жизни влагалище заселяет анаэробная (способная существовать без кислорода) условно-патогенная микрофлора: стафилококки, стрептококки.
Коккам принадлежит ведущая роль в формировании биоценоза (микрофлоры) влагалища и вульвы до начала периода полового созревания.
Среда во влагалище в этот период нейтральная (рН 7,0).
В период полового созревания девочки (8-9 лет) слизистая оболочка влагалища увеличивается до 25 слоев, начинает вырабатывать гликоген, появляются лактобактерии (молочнокислые палочки, палочки Додерлейна), влагалищная среда становится кислой (рН 4,0-4,5).
У менструирующих девочек и подростков микрофлора влагалища приближается по качественному и количественному составу к микрофлоре женщин репродуктивного возраста.

