Тендинит сухожилия бицепса
Содержание:
- Почему возникают энтезопатии?
- Повреждения вращательной манжеты
- Тендинит бицепса плечевого сустава лечение
- Восстановительный период
- Привычный вывих плеча
- Лечение тендинита двуглавой мышцы
- Тендинит бицепса плечевого сустава симптомы
- Вопрос-Ответ
- Характер боли
- Причины плечелопаточного периартрита
- Ударно-волновая терапия
- Где я буду находиться после операции на плечевом суставе?
- Причины тендинопатии
Почему возникают энтезопатии?
Зачастую энтезопатии возникают в области сустава, в котором постоянно происходят одни и те же движения. Это случается у спортсменов, у людей некоторых профессий. Наиболее распространенные разновидности энтезопатий:
- Энтезопатия ахиллова сухожилия. Возникает в месте прикрепления соответствующего сухожилия к пяточной кости. Заболеванием чаще страдают спортсмены, занимающиеся легкой атлетикой, люди, которые ведут сидячий образ жизни, страдают ожирением.
- Пяточная шпора. Происходит окостенение части сухожилия, которое прикрепляется к нижней поверхности пяточной кости. Патология особенно распространена среди танцоров.
- «Локоть теннисиста» (другое распространенное название — «локоть гольфиста»). Это заболевание еще называется эпикондилитом. Воспаление возникает в месте прикрепления сухожилий в области локтя в результате частых сгибаний и разгибаний руки.
- «Колено бегуна» — патология, которая часто возникает у людей, занимающихся бегом, а также у тех, кому приходится часто сгибать и разгибать колено.
- Адгезивный капсулит плеча — состояние, при котором суставная капсула плечевого сустава уплотняется, это приводит к болям и ограничению движений.
Энтезопатия может выступать в качестве одного из проявлений разных патологий — как правило, воспалительного характера. Список возможных причин достаточно большой. Вот некоторые из них:
- Инфекционный артрит — воспаление сустава, вызванное проникшими в него болезнетворными микроорганизмами.
- Анкилозирующий спондилоартрит (болезнь Бехтерева) — хроническое заболевание суставов, которое поражает главным образом позвоночник и сочленения крестца с тазовыми костями.
- Реактивный артрит — воспаление сустава, возникающее в ответ на инфекцию, но при этом сами болезнетворные микроорганизмы в сустав не проникают.
- Псориатический артрит — воспаление в суставах, вызванное псориазом.
- Энтеропатический артрит — воспаление в суставах, связанное с заболеваниями кишечника (болезнь Крона, неспецифический язвенный колит).
Повреждения вращательной манжеты
К повреждению сухожилий вращательной манжеты могут приводить несколько причин:
- дегенеративные изменения;
- сужение пространства между акромионом и головкой плечевой кости;
- травма;
- хроническая травматизация.
Дегенеративные изменения связаны с нарушением кровообращения сухожилий вращательной манжеты, процессом старения и износом тканей, а также с качественными изменениями коллагеновых волокон в составе сухожилий.
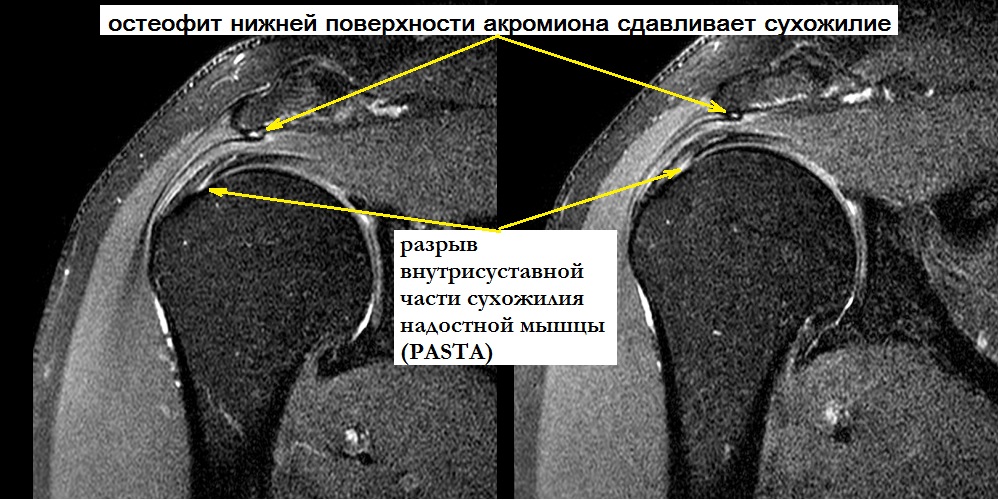
Сужение пространства между акромионом и головкой плечевой кости (импинджмент-синдром) возникает на фоне особого строения акромиального отростка или после получения травмы. Сухожилие надостной мышцы, проходящее в данном пространстве, попадает как бы в тиски и постепенно сдавливается.
Характерными травмами являются падение на область плечевого сустава или на вытянутую вперед руку, резкое поднятие тяжести, резкое отведение руки в сторону.
Частые микротравмы области плечевого сустава возникают у людей тяжелого физического труда и бросающих атлетов. К типичным профессиям можно отнести и тех, у кого работа связана с длительным положением руки на уровне 90и выше. Это, к примеру, парикмахеры, стоматологи, электрики, плотники, маляры.
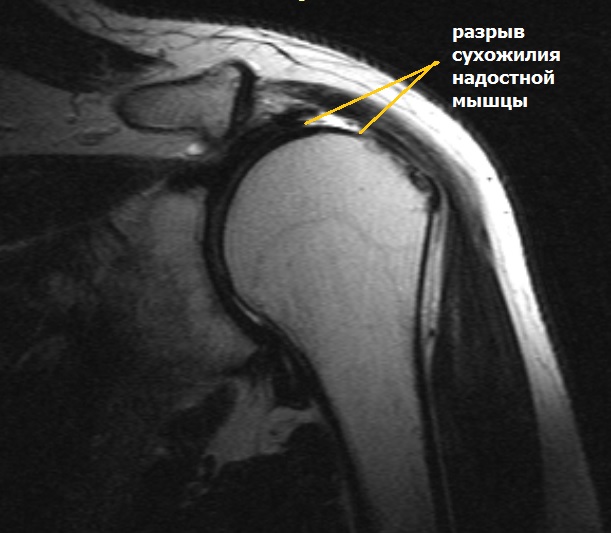
Симптомы разрыва вращательной манжеты.
Небольшие разрывы или частичные повреждения могут проходить бессимптомно. Но чаще всего ведущим признаком является боль. При факте травмы боль возникает резко, а при повторяющихся нагрузках она усиливается постепенно и со временем нарастает. Наибольшая интенсивность боли определяется при отведении руки по дуге от 60 до 120. Периодически боль усиливается ночью и приводит к нарушению сна.
Во время осмотра можно выявить снижение силы мышц травмированной конечности. Болевые ощущения ограничивают объем движений в плечевом суставе и приводят к развитию контрактуры (тугоподвижности).
Консервативное лечение
Частичные повреждения сухожилий вращательной манжеты могут быть со стороны суставной поверхности, со стороны акромиона или внутри сухожилия. Лечение целесообразно начать с консервативных методов. Основная задача – устранить причину возникновения патологического процесса и купировать воспаление. Пациенту необходимо снизить свои физические нагрузки. Врачом назначаются противовоспалительные препараты, физиотерапия, лечебная физкультура. При отсутствии подтверждения полнослойного разрыва возможно введение субакромиально кортикостероидных препаратов с целью обезболивания и уменьшения воспаления.
В последнее время большое внимание уделяется возможности регенерации тканей. Как современный альтернативный метод безоперационного укрепления мягкотканных структур плеча применяется внутрисуставное введение обогащенной тромбоцитами плазмы (PRP) в комбинации с ударно-волновой терапией (УВТ)
Консервативное лечение также рассматривается в качестве подготовительного этапа перед хирургическим вмешательством.
Операция
Полнослойный разрыв может затрагивать как одно сухожилие, так и несколько. Массивные повреждения вращательной манжеты в ряде случаев характеризуются, как невосстановимые и требуют открытых операций с целью пластического замещения дефектов сухожилия или перемещения других мышц в зону разрыва.


Биодеградируемые импланты Титановые импланты
Для основной массы разрывов применяются современные технологии артроскопического шва. Артроскопия выполняется под эндотрахеальным наркозом, который может сочетаться с проводниковой анестезией нервов плечевого сплетения. На операционном столе уже под анестезией пациент укладывается в положение «пляжного кресла». Артроскопическое вмешательство подразумевает выполнение 4-5 проколов по 5мм по периметру плечевого сустава, в который вводится камера и микрохирургические инструменты. С их помощью производится декомпрессия сухожилия, очистка и расширение субаромиального пространства. Шов сухожилия выполняется после установки в головку плечевой кости специальных винтов (якорей) с прикрепленными к ним нерассасывающимися нитями. За счет нитей сухожилия прошиваются и фиксируются в головке плечевой кости.
Наилучшие результаты оперативного лечения разрыва вращательной манжеты прослеживаются в сроки до 3 месяцев с момента травмы.
Тендинит бицепса плечевого сустава лечение
При развитии хронических симптомов или разрыве длинной головки бицепса необходимо обратиться к медикам.
Консервативное
Тактика лечения тендинита будет зависеть от серьезности симптомов и результатов исследований (таких, как МРТ). Иногда даже разрывы могут быть вылечены без хирургического вмешательства. Первым этапом будет полное сокращение активностей, осуществляемых с помощью рук, а также отдых. Может потребоваться слинг (поддерживающая повязка), чтобы поддерживать руку в стабильном состоянии покоя. Прикладывание льда несколько раз в день на 20 минут помогает уменьшить отекание и боль. Нестероидные препараты (например, ибупрофен) также могут сильно помочь. После периода покоя врач может прописать курс физиотерапии с растягивающими движениями и растягивающие упражнения для того, чтобы восстановить амплитуду движений.
Хирургическое
В большинстве случаев операция необходима, чтобы убрать хроническую боль, вызванную тендинитом плечевого сустава. Довольно часто операция на бицепсе сопровождает процедуры, направленные на решение других проблем плеча, как правило, травмы ротаторной манжеты. Обычно операция проводится путем артроскопии, во время которой делаются небольшие надрезы вокруг плеча, в которые вводится камера и тонкие инструменты, позволяющие видеть мышцу бицепса и проводить манипуляции, направленные на ее восстановление. Если во время операции выясняется, что поврежденное сухожилие бицепса слишком воспалено, мы можем убрать эту зону и переподсоединить оставшееся здоровое сухожилие к плечевой кости. Эта процедура, известная как тенодез, чрезвычайно эффективна в лечении болезненных симптомов и восстановлении утерянных функций пациента.
Подробней о тенодезе бицепса…
Хирургическое лечение хронических разрывов длинной головки бицепса
Большинство разрывов сухожилия длинной головки бицепса может быть вылечено консервативными способами, но тем не менее некоторые пациенты сталкиваются с постоянными спазмами и болью из-за разрыва. Это может также произойти после операции, называемой тенотомией бицепса.
Другие пациенты могут быть обеспокоены таким феноменом как деформация мышц (мышцы Папая). В этих случаях для излечения также необходима классическая операция “тенодез бицепса”. Сквозь небольшой разрез связка и сократившееся сухожилие или мышца возвращаются в прежнее состояние и переподкрепляются к плечу. Это восстанавливает мышцу и она начинает работать нормально, при этом деформация «мышца Папая» исчезнет.
Результаты и реабилитация
Пациенты, прошедшие артроскопическую операцию на плече для лечения тендинита плечевого сустава, обычно видят прекрасные результаты. К большинству в течение нескольких недель возвращается полный диапазон движений. Огромное значение в восстановлении всех функций играют реабилитация и режим.
Восстановительный период
В первые дни после проведения артроскопии на плечевом суставе проводится симптоматическая терапия под наблюдением лечащего врача, перевязки. Конечность фиксируется с помощью специальной ортезной повязки в течение 3-4 недель после операции. Одновременно начинается восстановительное лечение.
Курс реабилитации заключается в проведении комплекса восстановительных мероприятий, разработанных специалистами:
- специализированный курс лечебной физкультуры до 3-4 месяцев;
- использование аппаратов для пассивной разработки движений в плечевом суставе («Артромот»);
- ограничение спортивных и тяжелых физических нагрузок до 4-6 месяцев.
Все перечисленные в статье манипуляции на суставе мы выполняем в операционной клиники ЦЭЛТ, специально оборудованной для артроскопических операций. Артроскопия зачастую является единственной реальной возможностью вернуть здоровье суставов, а, значит, вернуть качество жизни. Если проблемы с плечевыми суставами для Вас актуальны – приходите на консультацию к автору статьи, травматологу-ортопеду с большим опытом проведения артоскопических операций.
Конечно, лучшая операция – это та, которую не надо делать, но даже в сложных случаях мы постараемся Вам помочь!
Привычный вывих плеча
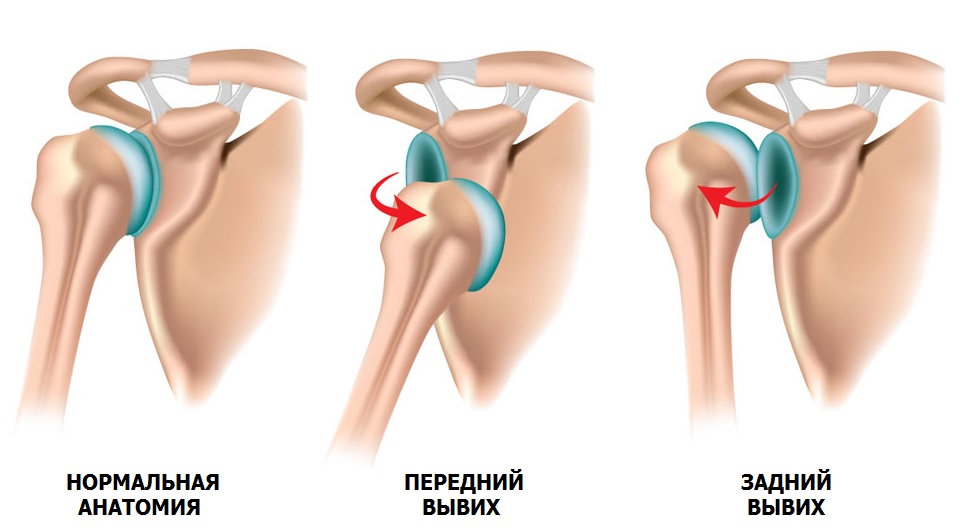
Одно из ошибочных утверждений, что вывих лучше, чем перелом. Последствия первичного вывиха могут быть достаточно серьезными и приводить к повторению травмы.
Привычный вывих – патологическое состояние, при котором происходит смещение головки плечевой кости относительно суставной впадины лопатки (нестабильность плечевого сустава). Причиной вывиха в 90% случаев является травма, например: падение на вытянутую руку, удар по области плечевого сустава, поднятие тяжести, слишком размашистые движения руками, мышечный спазм при эпилепсии.
Предрасположенностью к вывиху является дисплазия – врожденное нарушение развития соединительной ткани, при котором суставы обладают повышенной подвижностью (гипермобильность).
Во время вывиха происходит резкое перемещение головки плечевой кости, как будто выходит из сустава. В результате повреждаются удерживающие элементы: фиброзная губа и связки. С увеличением количества вывихов, смещение происходит с меньшим сопротивлением. Мягко-тканные структуры не оказывают должной поддержки суставу и постепенно начинают повреждаться соприкасающиеся кости, которые при этом стираются. Нестабильность плечевого сустава со временем прогрессирует и вывихи могут происходить даже во сне.
Лечение
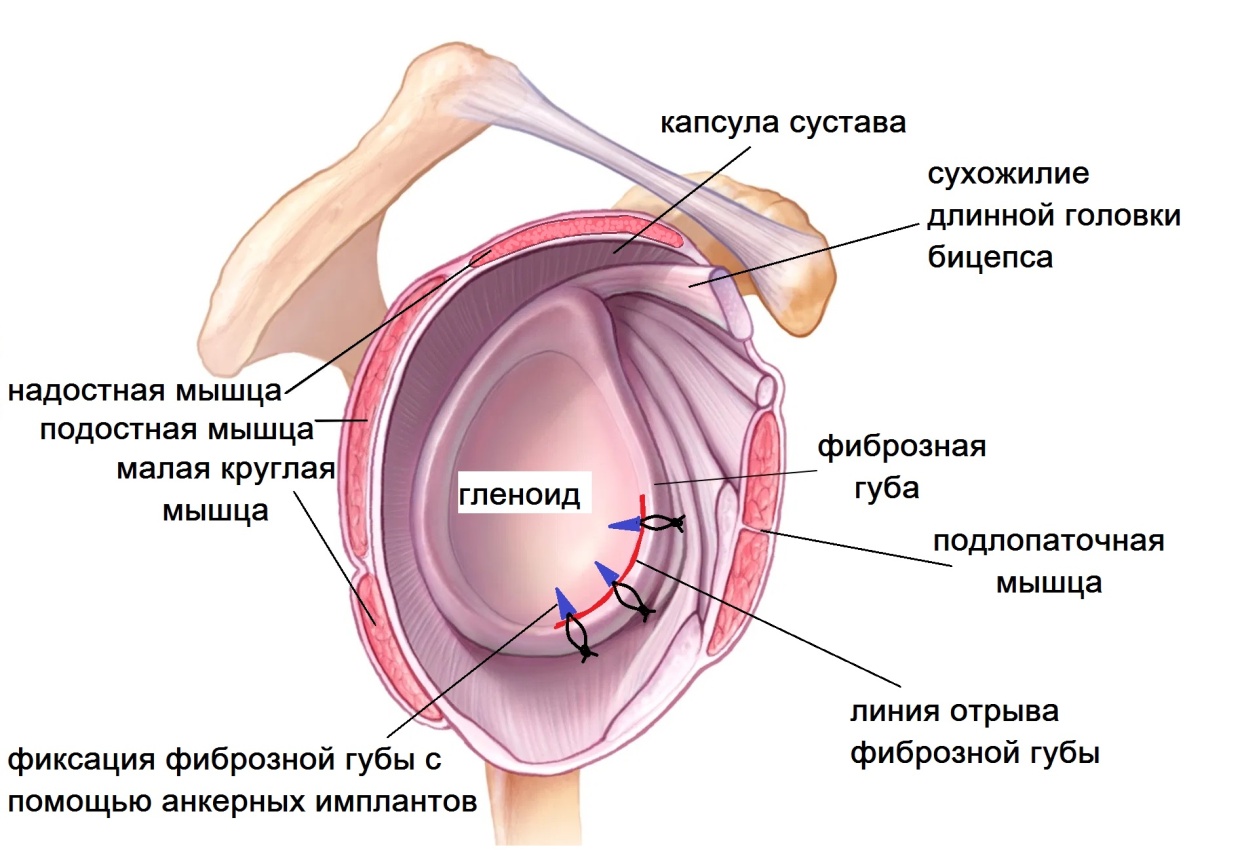
Основным методом восстановления стабильности плечевого сустава считается хирургическое лечение. Наиболее щадящей методикой является артроскопия (операция Банкарта). При неповрежденной костной ткани и наличие фиброзной губы хорошего качества выполняется рефиксация фиброзной губы с помощью специальных якорных рассасывающихся имплантов. Вся операция производится через 3-4 прокола кожи по 5-6 мм. Через первый прокол в полость сустава вводится камера и изображение передается на монитор. Сустав осматривается изнутри, находится разрыв фиброзной губы. Через другие проколы она мобилизуется специальными мини-инструментами, поверхность лопатки зачищается от рубцов. В лопатке рассверливаются каналы и в них вводятся якорные (анкерные) фиксаторы и закрепляются в кости. Нитями из этих имплантов фиброзная губа прошивается и притягивается к зачищенной поверхности лопатки. Стабилизация мягко-тканных структур, таким образом, восстанавливает утраченную при вывихе анатомию. Для приживления фиброзной губы требуется время, поэтому после операции рука повещается в мягкую поддерживающую повязку сроком на 4 недели.
Лечение тендинита двуглавой мышцы
Лечение тендинита должно проводиться одновременно с лечением другой патологии плечевого сустава.
Консервативное лечение
Лечение тендинита двуглавой мышцы обычно начинается с консервативных мероприятий.
Покой. Первым шагом к выздоровлению всегда является исключение тех видов деятельности, которые вызывают боль.
Лед. Для купирования отека рекомендуются местные аппликации льда в течение 20 минут несколько раз в день. Не следует прикладывать лед непосредственно на кожу.
Нестероидные противовоспалительные средства. Назначение таких препаратов, как ибупрофен или напроксен, также позволяет уменьшить боль и воспаление.
Инъекции кортикостероидов. Кортикостероидные гормоны являются очень эффективными противовоспалительными средствами
Введение их в область сухожилия позволяет купировать боль в этой зоне, однако использовать их следует с осторожностью. Иногда такие инъекции могут еще более ослабить и без того измененное сухожилие и вызвать его разрыв
Физиотерапия. Включает специальный комплекс упражнений, направленных на восстановление подвижности плечевого сустава и укрепление окружающих его мышц.
Хирургическое лечение
Если консервативное лечение в вашем случае оказывается неэффективным, доктор может предложить вам лечение хирургическое. Операция также может быть показана, если у вас есть другие проблемы с плечевым суставом.
Операция по поводу тендинита длинной головки двуглавой мышцы обычно проводится артроскопически. Артроскопия позволяет нам оценить состояние сухожилия, а также других структур плечевого сустава.
Во время артроскопии в сустав вводится небольшая камера, называемая артроскопом. Изображение с камеры транслируется на телевизионный экран, и под таким визуальным контролем хирург с помощью специальных инструментов выполняет в суставе все необходимые манипуляции.
Шов сухожилия. В некоторых случаях может быть выполнен шов сухожилия в области, где оно прикрепляется к суставной впадине лопатки.
Бицепс-тенодез. В других случаях поврежденный участок сухожилия удаляется, а оставшаяся часть сухожилия фиксируется к верхнему сегменту плечевой кости. Такая операция называется тенодезом. Удаление воспаленной части сухожилия обычно позволяет избавить пациента от боли и восстановить функцию плечевого сустава.
Тенодез может быть выполнен артроскопически.
При тенодезе оставшаяся часть сухожилия фиксируется к верхнему сегменту плечевой кости.
Тенотомия. В наиболее тяжелых случаях сухожилие длинной головки бицепса оказывается поврежденным настолько, что его шов или тенодез оказываются невозможными. В таких случаях сухожилие попросту отсекают от точки прикрепления к суставной впадине лопатки. Такая операция называется тенотомия. Это минимально инвазивная процедура, которая, однако, может приводить к видимой невооруженным глазом деформации двуглавой мышцы.
Осложнения. Число осложнений при артроскопических вмешательствах на плечевом суставе невысоко, и большинство из них хорошо поддаются лечению.
Возможными осложнениями являются инфекция, кровотечение и ограничение движений в плечевом суставе. Эти осложнения чаще бывают при открытых операциях, нежели чем при артроскопических.
Реабилитация. После операции доктор предложит вам план реабилитационных мероприятий, основанный на особенностях выполненного вам вмешательства. Для обеспечения покоя на время заживления сухожилия вам может быть рекомендована фиксация конечности косыночной повязкой.
Повседневная деятельность, связанная, например, с письмом, работой за компьютером, приемом пищи или умыванием, как правило, разрешается сразу после операции, однако доктор все же может ограничить некоторые виды физической активности до полного заживления сухожилия. Во избежание дополнительных проблем рекомендуем вам строго соблюдать все рекомендации оперирующего хирурга.
Вскоре после операции доктор назначит вам физиотерапевтические мероприятия, включающие упражнения на восстановление подвижности плечевого сустава. На более позднем этапе к ним будут добавлены упражнения, способствующие укреплению мышц плечевого пояса.
Тендинит бицепса плечевого сустава симптомы
Тендинит бицепса проявляется в постоянной или периодической боли в плече или передней части плеча. Иногда боль распространяется вниз к мускулам в центре руки. Симптомы тендинита бицепса обычно усиливаются при поднятии чего-либо. Многие пациенты также могут временами слышать хлопки и ощущение щелчка в области плеча. Это происходит, когда сухожилие бицепса становится нестабильным и хлопает туда-сюда по отношению к двуглавой канавке, маленькой извилине или канаве на верхней части плечевой кости, где присоединяется сухожилие. Тендинит бицепса обычно лечится покоем и корректировкой активности. Если состояние ухудшается и вышеописаные методы не помогают, сухожилие длинной головки бицепса может оставаться болезненным, нестабильным, или в некоторых случаях растяженным. Когда сухожилие бицепса перестает скользить в двуглавой канавке, это может привести к разрыву суставной губы или SLAP-разрыву. В этом случае иногда требуется операция.
Вопрос-Ответ
Что такое теносиновит де Кервена?
Теносиновит де Кервена (или лучевой стилоидит) — это заболевание кисти, характеризующееся воспалением сухожилий мышц большого пальца. При болезни де Кервена человеку больно брать любой предмет в руку или отводить первый палец руки в сторону. Травматологи отмечают, что стилоидит, как правило, развивается после перегрузки кисти.
Как лечить теносиновит де Кервена?
Лечение теносиновита де Кервена основано на таких принципах: обеспечение максимального покоя кисти (вплоть до использования гипсовых повязок), исключение провоцирующего воспаление фактора и назначение лекарственных препаратов. При лечении лучевого стилоидита показаны НПВП и кортикостероидные гормоны. Ускорить выздоровление помогают физиотерапевтические процедуры: электрофорез с обезболивающими препаратами; лазеротерапия; фонофорез гидрокортизона, парафинотерапия, лечебные грязи и согревающие компрессы, накладываемые на область пораженного сустава. Если консервативное лечение не помогает, прибегают к хирургическому лечению. Операция при теносиновите относится к простым и не требует пребывания в стационаре.
Характер боли
Понимание характера боли и умение описать ее пригодятся каждому, поскольку от этого зависит качество и скорость постановки диагноза. Зачастую, уже по особенностям ощущений врач может предположить наличие той или иной патологии. Боль может быть:
острая: возникает резко и, зачастую, неожиданно, обычно носит простреливающий характер и обладает высокой интенсивностью; часто возникает на фоне травмы, защемления межпозвонкового нерва;
ноющая: интенсивность ощущений невелика, нередко они носят тянущий характер; симптом часто сопровождает хронические заболевания (артроз) и воспалительные процессы (артрит, бурсит, плечелопаточный периартрит и т.п.) в период восстановления;
связанная с движением: характерная для большинства патологий плечевого сустава и окружающих мышц; важно отметить, какие именно движения вызывают усиление боли, поскольку это помогает поставить правильный диагноз;
отраженная: эпицентр ощущений расположен не в области плеча, волна боли захватывает и эту область; симптом характерен для сердечно-сосудистой патологии: стенокардии, инфаркта миокарда, а также желчекаменной болезни, плеврита, панкреатита;
стреляющая, пульсирующая: резкие болевые импульсы характерны для поражения спинномозговых корешков, мышечных спазмов и т.п.;
постоянная: ощущения не проходят ни днем, ни ночью, при этом движения могут усиливать их; характерны для воспалительных процессов.
Помимо описания характера боли, важно рассказать врачу о сопутствующих ощущениях. Так, поражения нервов нередко сопровождаются жжением и покалыванием, потерей чувствительности и т.п.
Причины плечелопаточного периартрита
Плечелопаточный периартрит может развиться после травмы плеча, резких и чрезмерных физических нагрузок, вынужденной длительной неподвижности. Обычно момента травмы или перегрузки до возникновения болей и воспаления проходит несколько дней. Острый приступ болей длится несколько недель.
Развитию патологического процесса могут способствовать следующие заболевания:
- Сахарный диабет;
- Ожирение,
- Патология внутренних органов.
При некоторых заболеваниях сердечно-сосудистой системы (инфаркте миокарда, ишемической болезни сердца, патологии периферических сосудов) ухудшается циркуляция крови, особенно в области левого плеча, возникает плечелопаточный периартрит. Частой причиной заболевания является остеохондроз шейного отдела позвоночника, межпозвонковая грыжа. Поврежденные диски позвонков со временем стираются и теряют эластичные свойства. Расстояния между ними уменьшается, позвонки сближаются и защемляют нервные окончания. При ущемлении нервов происходит рефлекторный спазм сосудов, нарушается кровообращение. Воспаление сухожилий плеча является причиной боли.
Существует несколько теорий, которые объясняют механизм развития плечелопаточного периартрита. Перенапряжение мышц, профессиональные перегрузки, макротравмы и микротравмы вызывают реактивное воспаление в тканях, расположенных вокруг сустава, и рефлекторные мышечно-тонические реакции в мышцах, фиксирующих его, способствуют развитию дегенеративного процесса. В тканях с плохим кровоснабжением в результате постоянного натяжения и микротравм наблюдаются разрывы отдельных фибрилл, образуются очаги некроза, гиалинизацией и обызвествлением коллагеновых волокон. Локальное поражение околосуставных тканей в области плеча вызвано тем, что короткие ротаторы плеча и сухожилия двуглавой мышцы постоянно подвержены большой функциональной нагрузке, часто в условиях сдавления, поскольку сухожилия располагаются в узком пространстве.
Ударно-волновая терапия
Экстракорпоральная ударно-волновая терапия – это
воздействие, основанное на применении высокоэнергетических электромагнитных
волн, которое в последнее время стало популярным для лечения различных заболеваний
опорно-двигательного аппарата. Оно наиболее часто применяется для лечения тендинопатий.
ЭУВТ представляет интерес для клиницистов по двум причинам. Во-первых,
она стимулирует метаболическую активность целевых клеток, что способствует
заживлению тканей. Во-вторых, предполагается, что ЭУВТ оказывает влияние на
локализованные ноцицепторы, что приводит к снижению интенсивности болевого
синдрома.
Трансдукция сигнала акустической ударной волны преобразуется
в биологический сигнал, который приводит к пролиферации и/или дифференциации
клеток. Большинство исследований, касающихся ЭУВТ, сосредоточено на лучшем
понимании механизмов, которые приводят к механо-сенситивной обратной связи
между акустическими импульсами и специально стимулированными клетками. Однако,
механизмы, позволяющие тканям распознавать и преобразовывать интенсивность,
частоту, амплитуду и длительность акустического сигнала в биологическую
реакцию, до сих пор до конца не изучены.
Влияние ЭУВТ на интенсивность болевого синдрома тоже до конца
не изучено. Считается, что механическая воздействие ориентировано на первичные
афферентные ноцицептивные С-волокна, которые отвечают за сенситизацию
пораженных тканей.
Обоснованием клинического применения ЭКВТ остается
стимуляция заживления мягких тканей и ингибирование болевых рецепторов
(ноцицепторов). Нет единого мнения относительно использования
низкоэнергетической экстракорпоральной ударно-волновой терапии, которая не
требует местной анестезии, в отличие от использования высокоэнергетической
экстракорпоральной ударно-волновой терапии, которая требует местной или
региональной анестезии.
Хотя ЭУВТ популярна в мире реабилитации, научное обоснование
лечения конкретных патологий, включая тендинопатии, все еще развивается. В
литературе высказываются противоречивые мнения в пользу применения ЭУВТ при
повреждениях сухожилий.
Низкоинтенсивная
лазерная терапия
Нет единого мнения относительно использования низкоинтенсивного
лазерного лечения тендинопатий. Также остается ряд нерешенных проблем,
связанных с использованием низкоинтенсивной лазерной терапии в сочетании с
другими вмешательствами, особенно упражнениями, преимущественно в фазе
ремоделирования сухожилий.
Ионофорез и фонофорез
Ионофорез и фонофорез включают использование ионизирующего
тока или ультразвука для локальной доставки лекарств. Обычно с этой целью применяются
кортикостероиды и нестероидные противовоспалительные препараты. Оба метода
широко распространены, однако все проведенные рандомизированные контролируемые
исследования не позволили получить надежных доказательств их эффективности.
Фрикционный массаж
В настоящее время существует мало доказательств в поддержку
использования этого метода при лечении тендинопатий. В частности, Кохрейновский
обзор свидетельствует об отсутствии преимуществ фрикционного массажа по
сравнению с другими видами лечения тендинопатий.
Ультразвук
Терапевтический ультразвук широко используется при лечении
тендинопатий. Несмотря на это, существует мало клинических исследований, свидетельствующих
об эффективности ультразвука в плане содействия заживлению сухожилий.
Большинство исследований in vivo подтвердили эффективность
ультразвукового лечения. Однако, в эпоху доказательной медицины, необходимы
дальнейшие исследования, особенно рандомизированные контрольные испытания, поскольку
они позволят выяснить насколько эффективен ультразвук при лечении тендинопатий.
Существует всего лишь две патологии, при лечении которых
ультразвук показал неплохие результаты. Это латеральный эпикондилит и кальцинирующая
тендинопатия надостной мышцы.
Гипертермия
Ранние данные о гипертермии обнадеживают, но остаются
предварительными. Были опубликованы только два рандомизированных клинических
исследования, в которых оценивалась гипертермия по сравнению с терапевтическим
ультразвуком при лечении тендинопатий. В этих исследованиях сообщается о
снижении интенсивности болевого синдрома и улучшении самочувствия пациентов в
группе «гипертермия» по сравнению с группой «ультразвук».
Где я буду находиться после операции на плечевом суставе?

Одиночная палата в Геленк-Клинике в г. Гундельфинген
Во время стационарного пребывания в клинике Вы находитесь в одиночной палате с душем и туалетом. В каждой палате в наличии имеются полотенца, халат и тапочки. Так же, у Вас будет мини бар, сейф и телевизор. С собой необходимо иметь собственные медикаменты, удобную одежду и ночное белье. После операции уход за пациентом осуществляют опытный обслуживающий медицинский персонал и профессиональные физиотерапевты 24 часа в сутки. Как правило, пребывание в больнице не превышает трёх дней. Ваши родственники могут остановиться в гостинице, находящейся в нескольких шагах от клиники. Мы с радостью позаботимся о резервации номера в отеле и будем рады организовать для Вас лечение в Германии.
Причины тендинопатии
Тендинопатия может поражать людей любого возраста, но чаще встречается у спортсменов. Пожилые люди также подвержены этому заболевания, потому что по мере старения, сухожилия, как правило, теряют эластичность и становятся слабее. Это означает, что сустав уже лишен возможности свободно перемещаться, двигаться. Также происходят возрастные изменения в кровеносных сосудах, окружающих сухожилия. Это усугубляет степень проявления заболевания.
Тендинопатия классифицируется на воспаление сухожилия коленного, плечевого, тазобедренного, запястного сустава, а также ахиллова сухожилия (которые соединяют икроножную мышцу с пяточной костью). У пациента возникает дискомфорт, затрудняющий такие элементарные действия, как надевание одежды. Заболевание нуждается в ранней диагностике, учитывая схожесть признаков с проявлениями артрита и воспаления связок. Поставить предварительный диагноз – достаточно сложно, и воспалительный процесс переходит в хроническую форму.
Основные причины развития заболевания:
- Ревматоидный артрит.
- Избыточная нагрузка на мышцу.
- Перенесенные повреждения (ушибы, разрыв сухожилий).
- Заболевания иммунного характера.
- Нарушения метаболизма (ожирение) или проблемы эндокринного происхождения (сахарный диабет).
- Инфекционные процессы, поражающие соединительную ткань.
- Воспаления, изношенность и разрушение суставов.
Также к предрасполагающим факторам относится тепловое повреждение сухожилия – термическая травма. С таким видом повреждения сталкиваются альпинисты, скалолазы и туристы. В большинстве случаев поражаются области рук, запястий, лодыжек и ног.
Анатомические особенности являются редкой причиной тендинопатии. Если сухожилия не имеют гладкую поверхность, они становится уязвимыми и довольно легко воспаляются, раздражаются. В этой ситуации для решения проблемы часто необходима операция.

