Промывание желудка
Содержание:
- Показания для применения процедуры промывание желудка
- Особенности проведения промывания
- Вспомогательное очищение
- Техника промывания желудка
- Исследование желудочного содержимого
- В каких случаях следует промывать желудок?
- Методика и техника выполнения
- Промывание желудка с помощью тонкого желудочного зонда
- Показания и Противопоказания
- Методика зондирования желудка
- Частые ошибки
- Оснащение для промывания желудка
- Осложнения
- Частые ошибки при промывании желудка
- Как самостоятельно промыть желудок дома?
- Растворы для промывания желудка
- Общий алгоритм больничной процедуры
Показания для применения процедуры промывание желудка
Промывание желудка — когда использовать этот метод:
- Пищевое отравление — человек съел несвежую пищу, которая вызывает тошноту, головокружение и боли в животе;
- Чрезмерное употребление алкоголя — избыток этилового спирта в организме приводит к тяжелым последствиям, человек чувствует себя разбитым и слабым;
- Отравление лекарствами — возникает, когда человек намеренно принимает чрезмерное количество наркотиков, чтобы умереть, или когда ребенок ест таблетки, принимая их за конфеты;
- Поедание ядовитых грибов — чрезвычайно опасное состояние, которое может привести к летальному исходу.
- Отравление химическими веществами, салицилатами или метиловым спиртом. Часто встречается у маленьких детей, которые в силу возраста могут пить ацетон, моющие средства, мыло. Иногда сообщается у водителей, которые заливают бензин в канистры ртом.
- Кишечная непроходимость — этот синдром может возникать при хронической предрасположенности или в результате проглатывания какого-либо физического тела, которое может препятствовать нормальному опорожнению фекалий.
- Переедание — в последнее время наблюдается все больше и больше случаев булимии, когда человек не может контролировать, сколько он ест.
- Ротовирус, инфекционное заболевание, вызывающее диарею, рвоту и респираторные симптомы.
Особенности проведения промывания
Подбором толщины зонда занимается врач. Выбор зависит от размера пациента, его возраста и других особенностей организма.
Взрослому
Пациенту, который осознанно идет на промывание, проще поставить зонд. Процедура не проводится, если человек ведет себя неадекватно из-за алкогольной интоксикации или находится без сознания. Также противопоказано применение медицинского шланга при отравлении кислотами, способными обжечь пищевод.
Подбирается размер вводимого шланга приблизительно на 40—60 см. Эта цифра может варьироваться. Обычно из показателя роста пациента отнимают 100. Полученную длину и вводят в желудок.
Ребенку
Малышам до 3 лет нежелательно проводить такие процедуры. Новорожденные не имеют рвотного рефлекса, могут подавиться опорожняющими массами. В случае, если ребенок выпил или съел токсические вещества, следует соблюдать несколько правил.
Как промывать желудок детям:
- при рвоте сохраняйте положение на боку или сидя, но наклонившись вперед;
- давайте пить жидкость до 500 мл, количество воды зависит от возраста;
- промывайте пищеварительный тракт до тех пор, пока рвота не станет водянистой и прозрачной.
Рекомендуется при пищевом или другом отравлении ребенка немедленно обратиться к врачу. Проводить процедуру нельзя, если малыш проглотил игрушку или другой предмет. При рвоте инородное тело может застрять и вызвать удушение.
В бессознательном состоянии
Если человек находится без сознания, то процедуру промывки не проводят. При острой необходимости, когда это угрожает жизни человека, предварительно проводят интубацию легких, чтобы избежать задыхания.
Как делают промывание желудка в бессознательном состоянии:
- Специальная поза. Посадить пациента не получится, поэтому при промывке сохраняют позицию на левом боку, немного наклонив голову вперед. Одну руку кладут под щеку и ногу сгибают в коленях, немного отодвигают назад, чтобы тело находилось в равновесии.
- Правильное положение зонда. Если прибор уже в желудке, то нередко из него выделяется желудочное содержимое, если в трахее, то у наружного конца его слышны дыхательные шумы. Для определения нахождения зонда используется также специальный прием — введение воздуха через зонд.
Необходимо вводить медицинский зонд правильно, в противном случае ошибка может стать угрозой жизни пациента.
Вспомогательное очищение
После последней рвоты организм остается пораженным. Действие ядов будет продолжать отравлять организм. Для ускорения выздоровления показан прием энтеросорбентов и других медицинских препаратов.
Как дополнительно помочь организму:
- Абсорбирующие лекарства. Это группа медикаментов, предназначенных снизить всасываемость веществ в пищеварительном тракте. Активные вещества препаратов способны справиться с остатками отравляющих продуктов, которые не смогли вывести промывание и клизмы. Популярные сорбенты: Активированный уголь, Сорбекс, Энтеросгель, Атоксил.
- Обволакивающие средства. Показаны к приему через несколько часов после рвоты. Медикаменты обладают противовоспалительным свойством. Можно принять Фосфалюгель, Альмагель.
- Пробиотики. В организме после отравления количество патогенных бактерий в разы превышает полезную флору. Пребиотики и пробиотики созданы для того, чтобы заново заселить желудочно-кишечный тракт полезными микроорганизмам. Препараты Бифиформ, Линекс, Аципол или Бифидумбактерин содержат в составе лакто- и бифидобактерии, способствуют ускорению выздоровления.
Дополнительно могут назначаться антибиотики, если отравление имеет инфекционную природу. В первые сутки лучше полностью отказаться от приема пищи, пить только чистую воду в небольших количествах, чтобы вновь не спровоцировать рвоту.
Техника промывания желудка
- Собираем систему.
- Устанавливаем доверительные отношения с пациентом, объясняем ему ход процедуры, получаем согласие на ее проведение.
- Убеждаемся в отсутствии противопоказаний.
- Надеваем на себя и пациента клеенчатые фартуки. Удобнее, если процедуру проводят 2 человека.
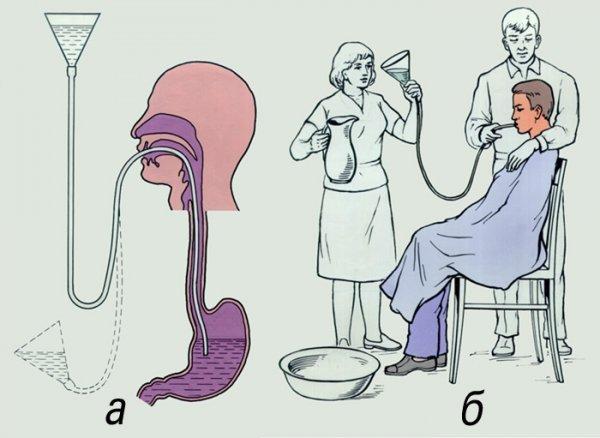
Измеряем длину вводимой части зонда — от резцов больного до его пупка, добавляем длину ладони
Делаем на зонде отметку маркером.
Усаживаем пациента на стул, чтобы его спина плотно прилегала к спинке стула.
Если у пациента есть зубные протезы — снимаем.
Немного наклоняем голову пациента вперед, затем ставим к его ногам таз.
Надеваем перчатки.
Встаем справа от пациента и предлагаем ему открыть рот.
Слепой конец зонда смазываем вазелиновым маслом, а при его отсутствии — смачиваем водой.
Берем в правую руку зонд на расстоянии 10 см от слепого конца, кладем его на корень языка пациента.
Осторожно вводим зонд по пищеводу в желудок до отметки. В это время пациент глубоко дышит через нос и делает глотательные движения.
Опускаем воронку системы до уровня колен пациента, несколько наклонив ее, чтобы вылилось содержимое желудка.
Наливаем в воронку воду, заполнив ее до краев.
Медленно поднимаем воронку вверх так, чтобы вода достигла устья.
Опускаем воронку ниже уровня колен пациента, сливаем содержимое, вылившееся из желудка, в таз
При этом ворону не опускаем широкой частью вниз, а слегка наклоняем, чтобы уровень жидкости в воронке был там же, где и уровень желудочного содержимого.
Первую порцию промывных вод собираем в отдельную емкость для диагностического исследования в баклаборатории.
Несколько раз повторяем процедуру промывания до получения чистых промывных вод.
Осторожно извлекаем зонд из желудка пациента через полотенце.
Разбираем систему и помещаем ее в емкость с дезраствором.
Даем пациенту прополоскать полость рта и обтереть салфеткой вокруг губ.
Обеспечиваем пациенту физический и психический покой.
Проводим дезинфекцию собранных промывных вод в тазу, засыпав их сухой хлорной известью в соотношении 1:5 либо другим дезинфектантом согласно инструкции.
Дезинфицируем использованные инструменты и все отработанные материалы, используя дезрастворы и выдерживая экспозицию.
Еще интересное на сайте:
| Осложнения после внутримышечных инъекций | Как посчитать пульс | Tехника измерения артериального давления |
| Алгоритм постановки очистительной клизмы | Техника применения грелки | Техника снятия швов |
Исследование желудочного содержимого
Исследование желудочного содержимого включает определение его физ. свойств, хим. и микроскопическое исследование.
Количество желудочного содержимого измеряется в порциях, полученных натощак при исследовании базальной секреции и после пробного завтрака; натощак оно колеблется от 0 до 70 мл в час, после применения раздражителей желудочной секреции — 50—110 мл (пищевой раздражитель) и 180—220 мл при стимуляции гистамином.
Запах у нормального желудочного содержимого отсутствует или слегка кисловатый. Гнилостный запах появляется при гниении пищевых белков (напр., при стенозе привратника), а также при распаде раковой опухоли.
Нормальное желудочное содержимое бесцветно. Примесь желчи окрашивает его в желтый цвет при отсутствии свободной соляной к-ты или в зеленый — при ее наличии. Наличие крови изменяет окраску желудочного содержимого от красной до коричневой. При гастрите и других заболеваниях желудка обнаруживается в значительных количествах слизь.
Хим. исследование содержимого желудка позволяет судить о кислотообразующей, ферментообразующей и выделительной его функциях (см. Желудочный сок).
Для микроскопического исследования выбирают слизь и различные образования, отличающиеся цветом и формой от общего фона. Этот материал отмывают физиологическим раствором, помещают на предметное стекло и покрывают покровным. Из каждой исследуемой порции готовят не менее трех препаратов; нативный, с р-ром Люголя и Суданом III. В случае необходимости изучения клеточного состава препараты высушивают и окрашивают по Романовскому.
Характерная особенность желудочного содержимого здоровых людей — отсутствие в нем патологических примесей и остатков съеденной накануне пищи. При нарушении, эвакуаторной функции желудка микроскопическое исследование обнаруживает переваренную растительную клетчатку в виде округлых клеток с тонкой оболочкой, содержащих крахмал; мышечные волокна — желтоватые цилиндрические образования с поперечной исчерченностью; жир в виде круглых капель различной величины и в виде игл жирных кислот; дрожжевые грибки — овальные, преломляющие свет образования размером несколько меньше эритроцита, присутствующие и в норме, но в незначительном количестве; сарцины, имеющие вид перевязанных тюков, которые обнаруживают при застое в желудке с наличием свободной соляной к-ты.
Обнаружение в желудочном содержимом слизи с лейкоцитами и их ядрами, клеток цилиндрического эпителия, отложений солянокислого гематина может указывать на органическое поражение слизистой оболочки желудка — гастрит, язвенный процесс, полипоз, рак и др. При наличии опухоли желудка клетки ее могут быть обнаружены в желудочном содержимом. См. также Желудок, методы исследования.
Библиография: Линар Е. Ю. Кислотообразовательная функция желудка в норме и патологии, Рига, 1968; Фишзон-Рысс Ю. И. Современные методы исследования желудочной секреции, с. 28, Л., 1972.
А. И. Хазанов.
В каких случаях следует промывать желудок?
Показания
- Острые отравления продуктами питания, грибами, медикаментами, алкоголем.
- Сужение выходного отдела желудка
- Снижение тонуса мышечной стенки желудка или 12-перстной кишки
- Непроходимость кишечника
- При выделении токсических веществ в просвет желудка. Например: выделение мочевины при хронической почечной недостаточности.
Противопоказания
- Органические сужения пищевода
- Острые кровотечения из пищевода или желудка
- Тяжелые ожоги гортани, пищевода, желудка кислотами и щелочами
- Нарушения мозгового кровообращения
- Инфаркт миокарда, нестабильная стенокардия, тяжелые нарушения сердечного ритма
- Бессознательное состояние (без предварительной интубации). Интубация – введение в гортань и трахею особой трубки для сохранения проходимости дыхательных путей и поддержания дыхательной деятельности.
- Отсутствие кашлевого или гортанного рефлекса
- Судороги, судорожное состояние
Методика и техника выполнения
Для П. ж. обычно используют толстый желудочный зонд и воронку. Промывание осуществляют по принципу сифона, когда по наполненной жидкостью трубке, соединяющей два сосуда, происходит движение жидкости в сосуд, расположенный ниже. Один сосуд— воронка с водой, другой — желудок. При подъеме воронки жидкость поступает в желудок, при опускании — из желудка в воронку.
Схема промывания желудка: а — первый этап (воронку поднимают выше уровня рта больного, постепенно наполняя ее промывной жидкостью); б — второй этап (воронку опускают до уровня колен сидящего больного и наклоняют ее для сливания промывной жидкости с содержимым желудка).
Больной садится на стул, плотно прислонившись к его спинке, слегка наклонив вперед голову и раздвинув колени, чтобы между ногами можно было поставить ведро или таз. Перед П. ж. на больного надевают клеенчатый фартук; если у него имеются съемные зубные протезы, их вынимают. При отравлении прижигающими ядами (кроме фосфорсодержащих) больному перед промыванием желудка предлагают выпить 50 мл растительного масла.
Врач (сестра) становится с правой стороны от больного и правой рукой вводит смоченный водой толстый желудочный зонд до корня языка, вслед за этим больного просят сделать несколько глотательных движений, в результате чего зонд легко проникает через пищевод в желудок. Продвижение зонда у некоторых больных может вызвать рвотный рефлекс; в этих случаях больному предлагают дышать глубоко и часто, а врач быстро вводит зонд до метки 50 см.
П. ж. состоит из двух этапов. На первом этапе воронку, расположенную на уровне колен больного несколько наклонно (чтобы не ввести воздух в желудок), начинают поднимать выше уровня рта больного (рис., а), постепенно наполняя ее промывной жидкостью (напр., 2% р-р гидрокарбоната натрия или 0,02—0,1% р-р перманганата калия комнатной температуры). Жидкость быстро проходит в желудок. Нельзя допускать полного перехода всей жидкости из воронки в желудок, т. к. после жидкости насасывается воздух, что затрудняет удаление желудочного содержимого. На втором этапе воронку, уровень воды в к-рой достигает узкой части, опускают вниз до уровня колен больного и ждут, пока она наполнится содержимым желудка (рис., б), после чего ее опрокидывают над тазом. Как только жидкость перестанет вытекать из воронки, ее вновь наполняют р-ром и повторяют процедуру до тех пор, пока вода не будет чистой. Обычно для лечебного П. ж. используют от 10 до 20 л воды или промывной жидкости. При некоторых видах острых отравлений (напр., фосфорорганическими соединениями) может расходоваться до 30—60 л. Первую и последнюю порции промывных вод доставляют в лабораторию для исследования.
Больным, находящимся в коматозном состоянии, П. ж. производят в положении лежа на животе. При массовых отравлениях или в тех случаях, когда больной не может проглотить зонд, П. ж. осуществляют по упрощенному способу: больной выпивает 5—6 стаканов теплой воды или слабого р-ра гидрокарбоната натрия, после чего, раздражая пальцем корень языка, вызывает рвоту; такую процедуру повторяют несколько раз с последующим приемом солевого слабительного. В отдельных случаях для П. ж. используют тонкий полихлорвиниловый зонд, вводя его через нос.
См. также Зондирование желудка.
А. С. Белоусов.
Промывание желудка с помощью тонкого желудочного зонда
Что необходимо для промывания?
- Тонкий желудочный зонд (диаметр 5-9 мм)
- Вазелиновое масло или глицерин
- Раствор для промывания (5- 10 литров)
- Чистая кипяченая вода (20-24°С).
- Солевой раствор (2 ст.л. на 5 л воды).
- Светлый раствор марганцовки (перманганат калия)
- Раствор соды (2 ст.л. на 5 л воды).
- Стаканчик с водой (50мл) и трубочкой для питья
- Шприц Жане
- Лейкопластырь
- Полотенце, салфетки
- Перчатки
- Емкость для промывных вод (таз, ведро и т.п.)
- 5-10 литров раствора для промывания
Как это сделать?
- Убедиться, что пациент понимает ход и цели предстоящей процедуры.
- Надеть фартук и перчатки.
- Ввести тонкий зонд через ротовое отверстие (см. промывание желудка с помощью толстого зонда) или через нос.
Введение тонкого желудочного зонда через нос
- Определить наиболее проходимую ноздрю (продышать сначала одной ноздрей закрыв другую и наоборот).
- Определить расстояние необходимое для введения зонда. Для этого с помощью зонда измеряется расстояние, от кончика носа до мочки уха, затем вниз по передней брюшной стенки, до нижнего края мечевидного отростка. Найденную точку следует отметить на зонде, что будет хорошим ориентиром при введении зонда и позволит довести его до нужного места.
- Помочь пациенту принять нужное положение (высокое положение Фаулера).
- Прикрыть грудь больного полотенцем.
- Вымыть руки и надеть перчатки.
- Хорошо смазать слепой конец зонда вазелиновым маслом или глицерином.
- Слегка запрокинуть голову больного назад.
- Ввести зонд в носовой проход на 15-18 см, затем попросить его наклонить голову вперед.
- Продвигать зонд по задней стенке глотки, предлагая пациенту производить глотательные движения.
- Как только зонд будет проглочен, убедиться, что пациент может свободно дышать и говорить.
- Продолжать мягко продвигать зонд во время каждого глотательного движения до нужной отметки. При этом пациенту можно дать стакан с водой и трубочкой для питья, и попросить пить маленькими глотками немного наклонив голову вперед. Это поможет в продвижении зонда.
- Убедиться, что зонд попал в желудок.
- Используя шприц Жане ввести в желудок 20 мл воздуха, при этом выслушивая с помощью фонендоскопа или непосредственно прислонив ухо к брюшной стенке в области желудка характерные звуки.
- Набрать содержимое из желудка в шприц
- Набрать в шприц раствор для промывания, присоединить к зонду и ввести в желудок.
- Потянуть поршень шприца на себя, тем самым высасывая жидкость из желудка. Набранный шприц, отсоединить от зонда и вылить содержимое Набранную жидкость вылить в емкость для промывных вод.
- Повторять введение воды в желудок и её извлечение, пока не будет исчерпана вся запасенная вода (5-10 литров или 10-15% от массы тела).
Показания и Противопоказания
Показания
к применению К. п.: гл. обр. запоры — дискинетические, алиментарные, токсические и обусловленные аномалией развития кишечника — долихосигмой (см. Запоры); хрон, колиты, криптиты, проктиты, проктосигмоидиты — инфекционные, алиментарные, аллергические и вторичные в фазе ремиссий; хрон, гепатит, холецистит, холангит; кожные заболевания, обусловленные кишечной интоксикацией; подагра, сахарный диабет, ожирение; хрон, воспалительные заболевания мочевыводящих путей.
Противопоказания
: энтероколиты, колиты и болезни прямой кишки острые и хрон, в стадии обострения, выпадение прямой кишки, терминальный илеит (болезнь Крона), геморрой с часто повторяющимися кровотечениями, полипоз, дивертикулез толстой кишки; острые воспалительные заболевания органов брюшной полости и малого таза, язвенная болезнь желудка и двенадцатиперстной кишки, обширные спайки в брюшной полости, кровотечения любой локализации, геморрагический диатез, хрон, аппендицит, грыжи (диафрагмальная и брюшной стенки); беременность всех сроков; активный туберкулез любой локализации; лихорадочные состояния; эпилепсия; пороки сердца с нарушением кровообращения выше I стадии, гипертоническая болезнь выше II А стадии, ишемическая болезнь сердца, выраженные коронарокардиосклероз и склероз сосудов головного мозга.
Методика зондирования желудка
Диагностическое зондирование производят натощак или после пробного завтрака (см. Завтрак пробный). С вечера накануне больной не должен есть, пить, курить.) Съемные зубные протезы перед манипуляцией нужно снять. 3. ж. проводят в положении больного сидя (голова его несколько наклонена вперед), в случае тяжелого или бессознательного состояния больного — лежа. В крайне редких случаях при резко выраженном рвотном рефлексе приходится прибегать к анестезии слизистой оболочки зева и глотки, к-рую смазывают р-ром дикаина, новокаина и др.
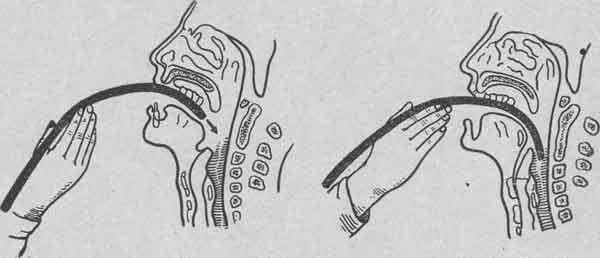
Находясь с правой стороны от больного, правой рукой вводят согретый влажный толстый зонд по задней стенке зева. В момент приближения конца зонда к уровню надгортанника больному предлагают сделать глотательное движение: зонд проходит в верхнюю часть пищевода. Мягкими ритмичными движениями без насилия зонд проталкивают через пищевод в желудок; в этот момент больной глубоко дышит носом. При проведении зонда на 40—45 см от уровня зубов он обычно достигает желудка. Для определения необходимой глубины введения зонда можно пользоваться также цифрой, равной росту больного в сантиметрах, минус 100—105 см. При проведении зонда в бессознательном состоянии больного или в случае невозможности выполнения им глотательных движений зонд может попасть в гортань, признаками чего служат свистящее дыхание, цианоз, беспокойное состояние больного. В этом случае следует немедленно извлечь зонд и попытаться ввести его вновь.
После вхождения зонда в желудок его содержимое начинает поступать через зонд. Если этого не происходит, нужно промыть зонд и заставить больного слегка натужиться или перемещениями зонда вызвать рвотные движения.
При извлечении зонда иногда наблюдается спазм мускулатуры глотки и пищевода, устраняемый введением в зонд небольшого количества теплой воды.
Тонкий зонд вводят так же, как толстый, но, поскольку он эластичный, больной должен его заглатывать. Тяжелобольным тонкий зонд нередко вводят в положении лежа, через нос. Введение зонда занимает несколько минут и легко переносится больным. Небольшая примесь свежей крови к желудочному соку, нерезко выраженная реакция на введение парентерального возбудителя желудочной секреции не препятствует продолжению манипуляции. Значительная и особенно возрастающая примесь крови — основание для прекращения процедуры. Тяжелые реакции, вынуждающие прервать зондирование, возникают редко.
Зондирование желудка проводят одномоментно толстым зондом или методами многомоментного (фракционного) зондирования, используя тонкий зонд.
Способом одномоментного зондирования пользуются только в том случае, если нет возможности применить более совершенные методы; он дает ориентировочные сведения о сокоотделительной и отчасти моторно-эвакуаторной функции желудка. Через 45 или 60 мин. после пробного завтрака вводят толстый зонд и полностью извлекают все желудочное содержимое. Если желудочный сок получить не удается, необходимо фракционное 3. ж., т. к. повторение манипуляций нецелесообразно.
Тонкий желудочный зонд вводят натощак и откачивают все содержимое желудка. Затем вводят раздражитель (пробный завтрак, инъекция гистамина, инсулина и гастрина). Через 10 мин. откачивают 10 мл и еще через 15 мин. — все содержимое желудка. Далее в течение часа откачивают 4 порции с интервалом в 15 мин. Желательно откачивать содержимое каждые 5 мин., меняя порционные стаканчики через каждые 25 мин. Еще точнее результаты достигаются при постоянном отсасывании желудочного содержимого.
Извлечение содержимого желудка осуществляется с помощью тонкого зонда, вводимого через ное. Эта манипуляция может осуществляться периодически шприцем, присоединенным к зонду, реже производится постоянное откачивание с использованием какого-либо отсоса.
Для промывания желудка применяют преимущественно толстый зонд, к оральному концу к-рого присоединяется стеклянная воронка. В качестве промывной жидкости используют кипяченую воду, изотонический р-р хлорида натрия, р-р бикарбоната натрия и др. Первую порцию промывных вод подвергают лабораторному исследованию. Промывание желудка производят также в диагностических целях для последующего цитологического, бактериологического и токсикологического исследования промывных вод.
Для введения в желудок питательных смесей и белковых препаратов используют тонкие (диам. 2—3 мм) полихлорвиниловые зонды, вводимые через нос. У некоторых больных их оставляют в желудке на срок от 1 до 4 мес.
Частые ошибки
Даже профессиональный персонал может ошибаться. Если соблюдать все пропорции приготовления растворов, схему приема жидкости, то можно избежать обезвоживания и других осложнения.
Распространенные ошибки:
Объем жидкости
Важно соблюдать правильную схему: либо выбирать однократный прием воды, либо многократный, но в уменьшенном количестве. При недостатке жидкости из организма вывод будет осуществляться медленно
Если объем слишком большой, то повышается риск продвижения токсинов в кишечник.
Отсутствует контроль. Нужно следить, сколько вошло, а сколько вышло жидкости. Для этого извергать желудочные массы лучше в отдельную тару. Такой метод поможет предупредить развитие осложнений.
Отравление водой. Наблюдается, если в организме слишком много жидкости. Такое случается в редких случаях, чаще всего — в детском возрасте.
Применение неправильных растворов. Такая ошибка может даже стоить жизни пациенту. Следует процеживать раствор марганцовки, не использовать соду при отравлении кислотами. Самый безопасный способ — разведение поваренной соли.
Неправильное введение желудочного зонда. Если неправильно соблюдалась техника промывания желудка, то яды могут продвигаться даже по кишечнику или слишком медленно выводиться из организма. Рекомендуется вводить шланг так, чтобы он не изгибался и находился в центре желудка.
Оснащение для промывания желудка
- Толстый желудочный зонд (диаметром 10-12 мм) длиной 1-1,5 метра. Зонд должен быть стерильным.
- Стерильная резиновая трубка для удлинения зонда или второй желудочный зонд.
- Стеклянная трубка для соединения зондов.
- Воронка емкостью 0,5 — 1,0 литра.
- Роторасширитель.
- Языкодержатель.
- Стерильное вазелиновое масло.
- Стерильные салфетки.
- Кружка или ковш для наливания воды в воронку.
- Ведро с водой комнатной температуры.
- Таз или другая емкость для слива промывных вод.
- 2 клеенчатых фартука, полотенца, перчатки, маска.
- Водостойкий маркер.
Система для промывания желудка (зонды, воронка, трубка) в разобранном виде, но в наборе стерилизуется и хранится в запаянном виде.
Осложнения
Для предупреждения обострений и осложнений (кровотечения, перфорации) необходимо строго учитывать противопоказания и соблюдать правила проведения К. п
(медленное и осторожное введение наконечника, регулирование количества вводимой жидкости и быстроты ее поступления в кишечник). Основным показателем правильности выполнения К
п. является отсутствие неприятных ощущений, хорошая переносимость процедур. Во избежание осложнений в день приемасубаквальных К. п. назначение других физиотерапевтических и бальнеологических процедур не рекомендуется.
У детей применяют лишь сифонные промывания кишечника (показания и противопоказания те же, что и для взрослых).
Библиография:
Кудрявцева Л. А. Субаквальные промывания толстого кишечника как лечебный метод, М., 1958, библиогр.; Лозинский А. А. Лекции по общей бальнеологии, с. 40, М., 1949; Олефиренко В. Т. Водо-теплолече-ние, М., 1978, библиогр.; Саакян А. Г. Хронические заболевания кишечника, с. 68, Ставрополь, 1977; Соколова Н. Ф. Подводные кишечные промывания, М., 1966.
А. Г. Саакян.
Частые ошибки при промывании желудка
Ошибки в организации процесса:
неосторожное обращение со змеей;
Промывание желудка у человека, которому эта процедура противопоказана;
Неправильный расчет объема введенной жидкости;
неправильно приготовленный раствор марганца, т.е. введение не отфильтрованной от кристаллов жидкости;. Чтобы промывание желудка прошло успешно и принесло облегчение пациенту, необходимо понимать, насколько тяжело его состояние и чем он был отравлен.
Чтобы промывание желудка прошло успешно и принесло облегчение пациенту, необходимо понимать, насколько тяжело его состояние и чем он был отравлен.
Однако если пациент отравился химическими или кислыми веществами и его состояние стремительно ухудшается — срочно обратитесь за медицинской помощью и не занимайтесь самолечением!
Как самостоятельно промыть желудок дома?
Промывание желудка в домашних условиях с помощью зонда без профессиональной помощи крайне затруднительно, поэтому воспользуйтесь методом вызывания рвоты.
Больному с дискомфортом в животе, головокружением, тошнотой и болью следует выпить максимальное количество приготовленной жидкости (в среднем 6-7 стаканов) — кипяченую воду, физиологический раствор, раствор марганца или воду с сорбентами.
Сразу после приема пищи надавите на кончик языка, рвота гарантирована. Это нужно делать до тех пор, пока вода в контейнере для отходов не станет полностью чистой.
Особенности промывания желудка при отравлении кислотами и щелочами
Проглатывание этих веществ очень опасно и иногда приводит к летальному исходу, поэтому важно действовать быстро. Основания и кислоты считаются едкими веществами, т
Е. Они сжигают и разрушают ткани при контакте со слизистыми оболочками человека.
Промывание желудка при отравлении кислотами
Отравление кислотами приводит к необратимым изменениям слизистых оболочек рта, горла и желудка. Если этот тип кислоты употребляется, это становится чрезвычайно тяжелым и опасным для жизни состоянием.
Может возникнуть кровавая рвота, агония, болевой шок, резкая боль в животе и груди. В этом случае используют метод промывания желудка через толстую трубку с добавлением жженой магнезии или известковой воды. При острой боли в области живота примените нагреватель ледяной воды.
Типы кислот:
- Неорганические — азот, сера, хлороводород.
- Органические — щавелевая и уксусная кислоты.
Промывание желудка при отравлении щелочами
Сегодня щелочи активно используются во многих отраслях промышленности — текстильной, химической, медицинской, промышленной, и даже в домашних условиях мы постоянно с ними контактируем.
Самые известные из них — аммиак, каустическая сода, жидкое стекло, гашеная и негашеная известь, гидроксид натрия и гидроксид калия. Бытовые моющие средства, отбеливатели, чистящие средства.
Из органов пищеварения в почки, печень и сердце. Интоксикация вызывает немедленные реакции в организме человека — рвоту и диарею с кровью, задержку мочи, ларингоспазмы.
Единственное, в чем сходятся эксперты, — это то, что вы можете пить обволакивающие вещества — молоко, масло или воду — до прибытия медперсонала.
Растворы для промывания желудка
Для промывания желудка можно использовать следующие растворы:
Раствор марганца обладает антисептическими и антибактериальными свойствами, часто используется для полосканий. В подготовленную кипяченую воду положите несколько кристаллов
Полученную жидкость важно перед применением процедить через марлю, чтобы оставшиеся кристаллы не попали в желудок.
Солевой раствор готовится следующим образом — на 1 литр кипяченой воды добавляется 1 столовая ложка соли. Он активно очищает от токсинов не только желудок, но и кровь пациента.
Содовый раствор, необходимо смешать 2 столовые ложки соды и 5 литров подготовленной воды
Противопоказан при отравлении кислотой.
Рекомендуется использовать аптечные сорбенты, чтобы промывание желудка было максимально эффективным. В них есть все необходимые ингредиенты для нейтрализации воздействия ядов и подробные инструкции по разбавлению.
Общий алгоритм больничной процедуры
Мало кто знает, как промывают желудок в больнице. Пациенту практически полностью заполняют просвет водой или специальным раствором, используя зонд различной толщины. Усложненное проведение требует тщательной подготовки не только от пациента, но и медицинского персонала.
Подготовка
Предварительно подготовиться пациенту не получится. Промывание показано в экстренных случаях при отравлениях. Медсестра должна позаботиться о стерильности растворов, чтобы процедура не спровоцировала новую болезнь.
Как происходит подготовка:
- Необходимые растворы. В больничных условиях промывание проводят при помощи чистой кипяченой воды, солевой жидкости или разведенной марганцовкой низкой концентрации. Выбор раствора зависит от степени отравления, самочувствия пациента, индивидуальной переносимости и наличия хронических заболеваний в анамнезе.
- Оборудование. Медперсонал самостоятельно подготовит необходимые инструменты. В первую очередь это тара для слива зараженной жидкости, зонд, фартук, перчатки и другие инструменты. Врачу необходимо осмотреть промытые воды, чтобы определить возможную причину интоксикации.
Выполнение
Заболевшему человеку не нужно предпринимать каких-либо мер, только строго следовать предписаниям врача и действовать, как говорит медсестра.
Пошаговая инструкция:
- Правильная поза. Пациенту рекомендуется находиться на боку, еще можно проводить процедуру сидя и лежа. Такая рекомендация поможет избежать попадания рвотных масс в легкие.
- Оборудование. Емкости должны быть под рукой. Медицинскому специалисту необходимо быть готовым, что в середине процедура может прерваться из-за рвоты.
- Дополнительная защита. Не только у медсестры должны быть перчатки. Пациенту рекомендует оградить и себя. Надевается специальный водонепроницаемый фартук, чтобы бактериальные продукты распада не попали на кожу.
- Прием жидкости. Выбор раствора остается за врачом, зависит от возможного возбудителя отравления. За один прием человек выпьет до 500 мл воды. В последующем операция повторяется 5—15 раз.
- Промывание. Человека укладывают на бок или наклоняют, чтобы можно было свободно опорожнить желудок. Если рвотный рефлекс плохо работает, то нужно надавить на основание языка ложкой, достать шпателем почти до миндалин.
Окончание
Промывание нужно продолжать до тех пор, пока опорожняемые воды не станут прозрачными. Пациент почувствует облегчение. Во время рвоты может быть боль в животе, дискомфорт ощущается не только в желудке, но и во всей пищеварительной системе.
Частым спутником промывания становится головная боль. Организм находится в состоянии обезвоживания, ускоряется выведение солей и других веществ за счет вымывания. Облегчение наступает, когда большая часть токсических веществ покинет органы пищеварения и перестанет отравлять организм.

