Пяточная шпора
Содержание:
- Еще один вопрос касательно колена: хирургическое удаление кисты Бейкера
- Основные виды добавок
- Что такое парафин и его особенности
- Симптомы артроза челюсти в динамике
- Особенности медикаментозной терапии при артрозе челюсти
- Причины дисфункции жевательных суставов
- Причем здесь я?
- Методы лечения плоскостопия
- Причины и симптомы заболевания
- Симптомы болезни
- Зачем нужна желчь?
- Плоско-вальгусная деформация стопы. Клинические рекомендации
- Строение и функции височно-нижнечелюстного сустава
- Часть 1. Самое важное о холеретиках
Еще один вопрос касательно колена: хирургическое удаление кисты Бейкера
Киста Бейкера прекрасно лечится без ножа. Тем более, что во время операции удаляют часть капсулы колена вместе с синовиальной оболочкой. Но такая операция не убирает причину формирования кисты – избыточной продукции синовиальной жидкости в колене.
При хирургическом удалении кисты Бейкера необратимо травмируется капсула сустава. Также ощутимо уменьшается площадь синовиальной оболочки, которая продуцирует синовиальную жидкость (смазка для сустава). Это прямой путь к артрозу. Неговоря уже о том, что киста Бейкера – это артрит (воспаление капсулы), который имеет свои причины.
Если же найти и устранить причину воспаления в суставе, то и с кистой Бейкера можно быстро и эффективно справиться. Для этого в Центре «Меддиагностика» отработаны эффективные стандарты диагностики и лечения. Более того, хирургическое удаление кисты Бейкера не избавляет пациента от рецидива кисты. Удаление кисты Бейкера не лечит исходное воспаление в капсуле колена. Рецидив кисты Бейкера после ее хирургического удаления нередкое явление. Читать больше о кисте Бейкера.
Та же ситуация с плечевым и тазобедренным суставами. Например, плечевой сустав имеет много мягкотканных структур, которые могут болеть. Это капсула сустава, несколько синовиальных сумок, обилие мышц и многое другое.
Все эти мягкотканные образования плечевого сустава могут быть протестированы при клиническом осмотре. Совершенно незачем проводить, например, диагностическую артроскопию, поскольку причина боли чаще залегает не в полости сустава, а параартикулярно (вне капсулы сустава, снаружи). Диагноз устанавливается при клиническом осмотре и при аппаратном подтверждении: рентген (рентген обязателен и в ряде случаев диагностически более важен, чем МРТ). Также УЗИ сустава. При, напомню, клинический осмотр является ключевым этапом в установлении диагноза.
Несмотря на бурное развитие диагностической техники, клиническая оценка функции и дисфункции сустава не потеряла своей актуальности. Более того, опрос и физикальное (ручное и визуальное тестирование) всегда является ключевым диагностическим методом, который является ключевым в диагностике.
Рентген, МРТ, УЗИ, лабораторные исследования – вспомогательные методы, помогающие доктору установить окончательный диагноз.
МРТ суставов очень информативный метод. Но без клинического анализа он может стать источником гипердиагностики. Как это произошло с Людмилой (см. выше). Но, у МРТ есть неоспоримое достоинство. С его помощью можно найти много неожиданного в суставе.
Например, родители привели 16 летнюю девочку с хронической болью в плече. Боль не моги снять ничем. Функция сустава почти не страдала. Беспокоила боль в покое, которая усиливалась при движении. Рентген показал дефигурацию (нарушение формы) плечевой кости. На МРТ же выявили саркому (рак) головки плечевой кости. До нас ее лечили более одного года «от боли», «от артрита», «от артроза». Казуистический и очень неприятный случай. Но, он показывает, что обследоваться нужно. Обследование – это не дополнительный заработок клиники, как считают некоторые. Обследование – это правильный диагноз и безопасность пациента. А нередко — и его жизнь. МРТ в этом случае позволило оценить не только мягкие ткани сустава, но и состояние кости, что было ключевым в постановке диагноза.
Основные виды добавок
При производстве косметического парафина используют следующие добавки:
- масла – обеспечивают эффективное увлажнение кожи, способствуют быстрой регенерации и омоложению, отличаются ярко выраженным питательным эффектом;
- витамины – стимулируют регенерацию, заживление и хорошо защищают кожу от воздействия негативных факторов;
- экстракты – изготавливаются из лекарственных растений, хорошо тонизируют кожу и снимают усталость, обладают увлажняющим эффектом;
- активные компоненты, сыворотки и концентраты;
- ароматические добавки.
К парафину можно добавить активные компоненты самостоятельно. Отличным вариантом является добавление ароматических масел. В результате сочетаются преимущества парафинотерапии и ароматерапии. Ароматические масла добавляют в количестве от 3 до 9 капель в зависимости от объема ванночки.
Использование натуральных компонентов выглядит более предпочтительным, но при избыточном количестве природных добавок меняются свойства парафина. Это необходимо учитывать при разработке авторских рецептур для парафинотерапии.
При аллергических реакциях на активные компоненты используется парафин без добавок.
Что такое парафин и его особенности
При переработке нефтепродуктов выделяется широкий спектр веществ. Одним из них является парафин – маслянистая твердая масса с легким ароматом нефти. После очистки от органических примесей парафин можно использовать в разных целях. Из технического парафина изготавливают свечи и смазки, пищевой используют при производстве упаковки и тары. Хорошо очищенный парафин применяется в медицине, в том числе при физиолечении суставов от артритов.
В косметологии применяется косметический парафин с большим количеством добавок. Это витамины, эфирные масла, отдушки. Благодаря добавкам парафин обретает приятный запах, становится пластичным, легко снимается с кожи. В парафинотерапии используются составы, разогретые до 45-55 градусов. После нагрева формируется жидкая маслянистая масса, в которую погружают ноги. После процедуры на поверхности кожи формируется пленка, обладающая косметическим воздействием на кожу.
Парафинотерапия дает отличный эффект:
- сохраняет приятное и комфортное тепло;
- стимулирует потоотделение;
- улучшает кровообращение ног;
- снимает отечность и покраснения кожи;
- стимулирует эффективное питание кожи активными добавками, которые входят в состав косметического парафина;
- отличается мощным лифтинг-эффектом и хорошо разглаживает кожу;
- тонизирует мышцы, снимая синдром усталости.
Для усиления эффекта ноги после парафиновой ванны оборачивают полиэтиленовой пленкой, надевают теплые носки или заворачивают в полотенце. Применять парафинотерапию можно для комплексного оздоровления кожи или достижения узконаправленного эффекта. В последнем случае используют составы с определенными добавками, например, увлажняющими кожу или обладающими успокаивающим действием.
Симптомы артроза челюсти в динамике
Утренняя скованность в суставе, хруст и щелканье на первых порах не вызывают у человека опасений. Проблема обостряется, когда во время жевательной нагрузки появляются тупые боли, а при реактивном синовите – постоянные ноющие. Симптомы усиливаются к вечеру, в холодную погоду и при чрезмерной нагрузке.
Спустя несколько месяцев человек невольно замечает ограничение движения нижней челюсти и ее тугоподвижность. Но и это далеко не предел. Если болезнь не лечить, возможны:
- смещение челюсти в проблемную сторону и как следствие – асимметрия;
- онемение больного участка;
- головная боль;
- проблемы с глазами;
- снижение слуха и т. д.
Часто при артрозе челюсти пациенты ошибочно обращаются к ЛОРу или окулисту: боль отдает в ухо или глаз
Особенности медикаментозной терапии при артрозе челюсти
Принцип лечения заболевания практически ничем не отличается от терапии артроза других суставов. Из медикаментов назначают:
- обезболивающие и противовоспалительные средства;
- хондропротекторы;
- препараты для улучшения микроциркуляции в суставе;
- миорелаксанты.
Полностью восстановить физиологическую функцию сустава позволяет удаление суставной головки с замещением ее на трансплантат или имплантат. Однако любое хирургическое вмешательство опасно, поэтому к такой операции или другим манипуляциям прибегают лишь в крайних случаях.
Даже при артрозе 3 степени можно обойтись без операции
Еще один инновационный метод – введение протеза синовиальной жидкости, например Noltrex. Препарат отличается высокой биосовместимостью и гипоаллергенностью, не оказывает сенсибилизирующего или токсического действия.
После курса лечения в течение 1-5 недель восстанавливается естественная вязкость синовиальной жидкости, прекращается дальнейшее разрушение хряща, поскольку соприкасающиеся поверхности больше не трутся друг о друга. Пациенты отмечают отсутствие боли и улучшение подвижности, а эффект сохраняется на 1-1,5 года.
Если врач-ортопед точно определил причины развития артроза челюсти и подобрал правильный комплекс лечебных мероприятий, прогнозы на выздоровления будут положительными. Избавиться от болевого синдрома и тугоподвижности сустава можно даже на третьей стадии болезни, причем для этого вовсе не обязательно идти на операцию: восстановить синовиальную жидкость и вернуть сустав к жизни можно и более щадящим способом.
Причины дисфункции жевательных суставов
Занимается диагностикой и лечением заболеваний ВНЧС врач-гнатолог. Фактически, это стоматолог, имеющий узкую специализацию. К числу факторов, которые могут привести к заболеванию височно-нижнечелюстного сустава, можно отнести:
-
сосудистую патологию, которая приводит к нарушению кровоснабжения сустава;
-
повышение тонуса мышц лица и шеи (повышение тонуса, спазмы);
-
нарушение окклюзии;
-
проявления психосоматики.
Нарушения окклюзии лежат в основе наибольшего числа случаев заболевания ВНЧС. В норме зубы антагонисты верхней и нижней челюстей контактируют своими жевательными поверхностями определенным образом. Бугорки и углубления на верхней поверхности зубов-антагонистов должны контактировать по принципу «пестик в ступке». Если зубы на челюсти расположены неправильно и их правильный контакт нарушен, включаются компенсаторные механизмы. В частности, изменяется тонус жевательных мышц и нижняя челюсть смещается таким образом, чтобы добиться полного контакта всех жевательных поверхностей зубов.
Такое смещение позволяет устранить окклюзионное препятствие, но создает дополнительную нагрузку на височно-нижнечелюстной сустав. Привычное смещение челюсти со временем приводит к повреждению анатомических структур сустава. Повышенный тонус жевательных мышц провоцирует нарушение гемодинамики в области ВНЧС, что не способствует быстрой регенерации.
Если причиной появления неприятных симптомов в области ВНЧС становится нарушение окклюзии, гнатолог может посоветовать проведение ортодонтического лечения. Это единственный способ избавиться от проблемы, так как при неправильном положении зубов на челюсти можно проводить лишь симптоматическое лечение проблем ВНЧС, которое будет приводить лишь к временному улучшению состояния.
Причем здесь я?
Все очень просто. Мы работали с Людмилой в одной больнице. Она решила «поплакать» мне о случившемся. Я же предложил протестировать сустав.
Оказалось, имел место гемартроз – скопление крови в суставе. Сустав был напряженный и болезненный при пальпации. Рентген сустава не выявил особой патологии. УЗИ сустава показало признаки отека и ущемления синовиальной оболочки. Самые главные находки меня ждали при т.н. физикальном (клиническом) обследовании сустав. Обнаружилась травма связок колена. Но, самое главное в этой истории оказалось то, что была сохранена двигательная функция сустава. Иными словами, «порванный» мениск не блокировал сустав, его подвижность не была нарушена. Это давало шанс на лечение колена без операции.
Методы лечения плоскостопия
Лечение плоскостопия зависит от симптомов и первопричины заболевания у взрослых либо детей. В некоторых случаях вмешательств не требуется, если состояние не вызывает боли или каких-либо других трудностей, не прогрессирует. Врач порекомендует конкретные варианты лечения, которые зависят от возраста и причин патологии.
Большинство случаев плоскостопия у детей являются генетическими. Однако их ступни гибкие от природы.
Исправление плоскостопия подразумевает:
- ортопедические стельки на заказ;
- соответствующую обувь, сшитую строго по размеру и особенностям ноги при плоскостопии;
- упражнения, курсы ЛФК;
- курсы физиотерапии;
- хирургический метод – зачастую это единственное лучшее решение для предотвращения серьезных осложнений развития в будущем, ели плоскостопие тяжелое.
Варианты безоперационного лечения для предотвращения развития плоскостопия и его симптомов у взрослых:
- Поддерживающие устройства для свода стопы. Врач порекомендует специально разработанные ортопедические устройства (стельки от плоскостопия), скобы или ортопедическую обувь для свода стопы, чтобы облегчить тяжесть при стоянии и ходьбе. Однако устройства поддержки свода стопы не излечивают болезнь, но помогают уменьшить симптомы.
- Физиотерапия. Физиотерапевт порекомендует определенные упражнения для облегчения боли, вызванной плоскостопием.
- Упражнения на растяжку. Врач порекомендует комплекс упражнений на растяжку, чтобы улучшить гибкость стоп при плоскостопии.
Кроме того, важна потеря веса, занятия физической культурой и полноценный отдых. Если безоперационные методы лечения не избавляют от болей, напряжения и проблем, связанных с плоскостопием, тогда следующим вариантом может быть операция.
Причины и симптомы заболевания
Чаще всего шпоре на пятке и плантарному фасцииту подвержены женщины, люди среднего возраста от 40 лет, но иногда эта патология встречается и у молодых людей.
Причинами шпоры являются:
- лишний вес;
- гиподинамия;
- сидячая работа;
- ношение обуви с высокими каблуками;
- профессиональные занятия бегом, танцами;
- свод стопы низкий или высокий;
- длительная ходьба по твердой поверхности без использования амортизирующей обуви;
- ревматоидный артрит;
- прием гормональных препаратов;
- атрофия пяточной жировой подушки.
Клиническая картина заболевания выражается в болях в пятке, возникающих по утрам во время совершения первых шагов. Также, часто болит лодыжка и свод стопы, боль может возникать при нагрузках.
Диагностика стоп и перекосов таза в клинике вертебрологии и нейроортопедии Вертебра
Симптомы болезни
Плечелопаточный периартрит — это воспаление сухожилий плеча и капсулы плечевого сустава. При этом глубокие структуры сустава, сам сустав и его хрящ не повреждаются. В этом и заключается главное отличие плечелопаточного периартрита от артроза плечевого сустава или от артрита.
Как мы уже отметили, заболевание крайне распространено и встречается практически у каждого 4-го жителя земного шара. Оно возникает чаще всего после травмы, ушиба, падения на плечо или на вытянутую руку, вследствие перегрузки плечевых суставов. Из-за этого плечелопаточный периартрит называют болезнью грузчиков и штангистов.
Особенно высок риск развития патологии у тех, кто страдает заболеваниями печени, шейного отдела позвоночника, перенес инфаркт или операцию по удалению молочной железы.
Если заболевание возникло вследствие чрезмерной нагрузки, то оно дает о себе знать на 5–7 день после перенапряжения и проявляется в следующих симптомах:
- резкая боль в руке, плече, шее;
- усиление болевых ощущений в ночное время;
- круговые вращения плечом крайне болезненны, но при этом движения рукой вперед-назад не затруднены;
- возникает небольшая припухлость плеча;
- может повыситься температура тела до 37–37,5 градусов.
Если своевременно не обратиться к врачу, то острая форма заболевания может перейти в хроническую.
Зачем нужна желчь?
ТАНАЦЕХОЛ таблетки
растительный желчегонный препарат
В качестве желчегонного и спазмолитического средства
применяют при:
- хронических некалькулезных холециститах
- дискинезии желчевыводящих путей по гипомоторному типу
- постхолецистэктомическом синдроме
ПРЕИМУЩЕСТВА:
- желчегонный эффект в сочетании со спазмолитическим действием
- доступная цена
Имеются противопоказания. Необходима консультация специалиста
Желчь образуется в печени гепатоцитами, затем накапливается в желчном пузыре и выводится через общий желчный проток в двенадцатиперстную кишку вместе с секретом поджелудочной железы. То есть желчный пузырь выполняет функцию резервуара и передает желчь в двенадцатиперстную кишку.
Химический состав желчи представлен в основном желчными кислотами. Состав желчи «в цифрах» выглядит так:
- желчные кислоты — 35,0 ммоль/л;
- желчные пигменты — 0,8–1,0 ммоль/л;
- холестерин ~ 3,0 ммоль/л;
- фосфолипиды — 1,0 ммоль/л.
Около 22 % желчи — фосфолипиды. Кроме того, в желчи есть белки (иммуноглобулины А и М) — 4,5 %, холестерин — 4 %, билирубин — 0,3 %, слизь, органические анионы (глутатион и растительные стероиды), металлы (медь, цинк, свинец, индий, магний, ртуть и др.), а также липофильные ксенобиотики .
Синтез этих веществ происходит в процессе расщепления холестерина и его выведения из организма человека.
Желчь выполняет в организме две важнейшие функции:
- удаление из организма липофильных компонентов, которые не могут быть выведены почками с мочой;
- секреция желчных кислот, которые участвуют в переваривании пищевого жира и абсорбции продуктов его гидролиза.
Помимо этого, желчные кислоты, находящиеся в желчи, улучшают кишечную моторику, что естественным образом профилактирует запоры. Также желчные кислоты обладают антисептическими свойствами и снижают риск кишечных инфекций . Благодаря желчи из организма выводятся токсины. В целом, любой сбой в транзите желчи может доставить массу неприятностей. Чаще всего это:
- тошнота;
- боли после приема пищи;
- повторяющиеся умеренные боли, локализованные в эпигастрии;
- рвота.
Что должен знать фармацевт?
Прежде всего — какие желчегонные препараты имеют стимулирующий механизм действия, какие сократительный. В зависимости от ведущего механизма действия желчегонные средства подразделяются на:
- холеретики — препараты, усиливающие продукцию желчи;
- холекинетики — стимулирующие поступление желчи из желчного пузыря в кишечник.
Плоско-вальгусная деформация стопы. Клинические рекомендации

- Стопа
- Плоская стопа
- Остеотомия
- Деформация
- Вальгус
- Артродез
д.м.н. – доктор медицинских наук
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
ЗББМ – задняя большеберцовая мышца
АПКС – артродез пяточно-кубовидного сустава
МОПК – медиализирующая остеотомия пяточной кости
АППС – артродез первого плюснеклиновидного сустава
Термины и определения
Плоско-вальгусная деформация стопы – деформация стопы, заключающаяся в снижении ее продольного свода на фоне дисфункции сухожилия задней большеберцовой мышцы.
Остеотомия — пересечение кости с целью создания другой ее пространственной конфигурации.
Артродез – операция, направленная на создание анкилоза в суставе.
Анкилоз – неподвижность сустава.
1.1 Определение
Плоско-вальгусная деформация стопы – деформация стопы, заключающаяся в снижении ее продольного свода на фоне дисфункции сухожилия задней большеберцовой мышцы.
1.2 Этиология и патогенез
Плосковальгусная деформация стоп является одной из важнейших проблем современной травматологии и ортопедии.
Первоначально известное как дисфункция задней большеберцовой мышцы у взрослых, сейчас это заболевание охватывает широкий диапазон деформаций. Деформации отличаются по тяжести и скорости прогрессирования. Постановка диагноза как можно раньше является одним из самых важных факторов в лечении.
Ранее агрессивное нехирургические лечение имеет важное значение, но пациент должен серьезно рассмотреть возможность хирургической коррекции, чтобы избежать ухудшения. При всех четырех стадиях заболевания, целью операции является достижение правильного выравнивания стопы, создание максимально возможной гибкости в стопе и голеностопном суставе
При всех четырех стадиях заболевания, целью операции является достижение правильного выравнивания стопы, создание максимально возможной гибкости в стопе и голеностопном суставе.
Уровень убедительности рекомендаций A (уровень достоверности доказательств — 2)
1.4 Кодирование по МКБ-10
М20.4 – Другие молоткообразные деформации стопы (приобретенные)
M21.3 – Свисание стопы или кисти (приобретенное)
M21.4 – Плоская стопа (приобретенная). Исключена: врожденная плоская стопа (Q66.5)
M21.5 – Приобретенные когтеобразная кисть, косорукость, полая стопа (с высоким сводом) и искривленная стопа (косолапость). Исключена: искривленная стопа, не уточненная как приобретенная (Q66.8)
M21.6 – Другие приобретенные деформации лодыжки и стопы. Исключены: деформации пальца стопы (приобретенные) (M20.1-M20.6)
1.5 Классификация
Постановка диагноза ставится на основе соответствия симптомам (табл.1). Первые три этапы были первоначально описаны Джонсоном, в дальнейшем общепринятой стала классификация M.Myerson .
Таблица 1.
Степени плоско-вальгусной деформации стопы и лечение.
| Стадия | Деформация | Лечение |
| I | Нет костной деформации, боль в области сухожилия ЗБМ | Синовэктомия, пересадка сухожилия, остеотомия пяточной кости. |
| IIa | Мягкая деформация, выводится пяточная кость. Недопокрытие таранной кости до 30%. | Пересадка сухожилия, медиализирующая остеотомия пяточной кости, операция Коттона. |
| IIb | Мягкая деформация, выводится пяточная кость. Недопокрытие таранной кости более 30%. | Пересадка сухожилия, медиализирующая остеотомия пяточной кости, операция Коттона. Удлинение латеральной колонны, артродез сустава Лисфранка |
| III | Фиксированная деформация | Трехсуставной артродез |
| IV | Деформация на уровне стопы и голеностопного сустава | Реконструкция связочного аппарата голеностопного сустава, реконструкция стопы |
| IVa | Нефиксированная деформация | Лечение, как и IIb |
| IVb | Фиксированная деформация | Лечение, как и III |
I степень
Имеющееся плоскостопие, присутствующее в течение взрослой жизни, но без деформации. Может быть тендовагинит.
II степень
На стадии II отличительными характеристиками являются пассивно исправляемые деформации. Таранно-ладьевидный сустав и пяточная кость могут быть вправлены вручную. II степень имеет разделение на стадии IIa и IIb. IIa деформации с минимальным отведением стопы (например,
Строение и функции височно-нижнечелюстного сустава
Образуют сустав головка рога нижней челюсти и суставная поверхность (ямка) височной кости. Между этими костными образованиями располагается волокнистый внутрисуставной диск, который со всех сторон сращен с капсулой сустава. Способствуют удержанию сустава в правильном положении связки и мышцы. Они ограничивают амплитуду движения в суставе. Попытка превысить это функциональное ограничение вызывает боль и препятствует повреждению ВНЧС.
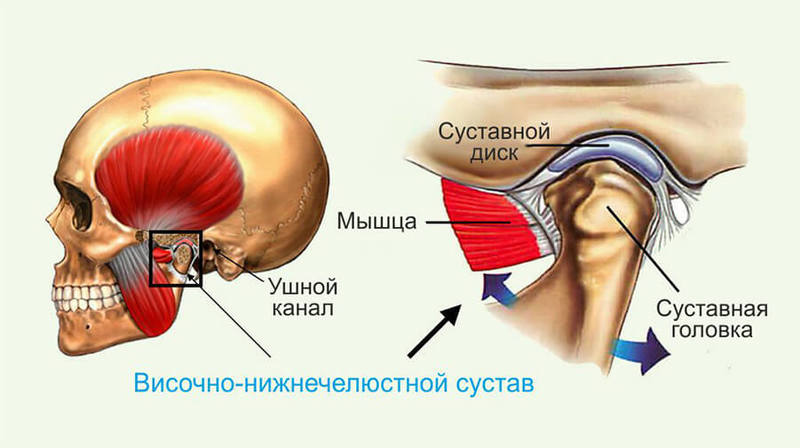
Основная функция сустава – обеспечение движения нижней челюсти в трех направлениях:
-
вертикальном: открывание и закрывание рта;
-
горизонтальном: боковые смещения нижней челюсти относительно верхней;
-
сагиттальном: движение нижней челюсти вперед-назад относительно верхней.
Комбинация движений одной челюсти относительно другой позволяет нам жевать, говорить, выражать эмоции посредством мимики.
Часть 1. Самое важное о холеретиках
Холеретики по классификации делятся на две группы: увеличивающие секрецию желчи и образование желчных кислот, а также увеличивающие секрецию желчи за счет водного компонента.
Первая группа — это препараты, в составе которых есть желчные кислоты. К таким холеретикам, помимо лиофилизированной желчи животных, относятся экстракты тканей печени, тканей поджелудочной железы и слизистых оболочек тонкого кишечника крупного рогатого скота, уголь активированный и экстракты лекарственных растений.
На заметку: холеретики с синтетическими желчными кислотами увеличивают объем вырабатываемой желчи, а препараты, содержащие желчь животных, — и стимулируют желчеобразование, и напрямую выполняют заместительную функцию .
Синтетические препараты, кроме желчегонного, оказывают еще и спазмолитическое, гиполипидемическое, антибактериальное, противовоспалительное действие, а также подавляют процессы гниения и брожения в кишечнике.
Холеретики растительного происхождения, к которым относятся кукурузные рыльца, пижма обыкновенная, почки берёзы, трава ландыша дальневосточного, корень куркумы, трава душицы, цветки бессмертника песчаного и др., повышают функциональную способность печени, уменьшают вязкость желчи, увеличивают секрецию желчи, увеличивают содержание в желчи холатов.
Наряду с усилением секреции желчи, большинство растительных холеретиков повышают тонус желчного пузыря и одновременно расслабляют гладкую мускулатуру желчных путей и сфинктеров Одди и Люткенса. Таким образом облегчается отток желчи.
Фитопрепараты, обладающие желчегонным действием, оказывают также существенное влияние на другие функции организма — нормализуют и стимулируют секрецию желез желудка, поджелудочной железы, повышают ферментативную активность желудочного сока, усиливают перистальтику кишечника при его атонии.
Вторая группа — средства, увеличивающие секрецию желчи за счет водного компонента (минеральные воды).
Минеральные воды делают желчь менее вязкой. Минеральные соли способствуют повышению коллоидной устойчивости желчи; а это, в свою очередь, указывает на сохранение холестерина в растворенном состоянии и профилактирует развитие желчнокаменной болезни .
Показания к применению холеретиков: хронический холецистит и холангит, лечение дискинезии желчевыводящих путей и запоров. При необходимости холеретики комбинируют с антибиотиками, анальгетиками и спазмолитиками, а также со слабительными средствами . Первостольник должен помнить, что холеретики противопоказаны при острых формах холецистита, панкреатита, холангита, гепатите, язвенной болезни желудка и двенадцатиперстной кишки. Их прием на фоне перечисленных заболеваний может спровоцировать ухудшение самочувствия и необходимость хирургического вмешательства.

