Подчелюстной лимфаденит
Содержание:
- Кариес и другие заболевания
- Лечение рака лимфатической системы
- Диагностика лимфаденопатий
- Прогноз при лимфогранулематозе
- К какому врачу обратиться при лимфаденопатии?
- Прогноз
- Другие заболевания из группы Болезни кожи и подкожной клетчатки:
- Немного о биопсии
- Причины
- Лечение миозита мышц шеи
- Как узнать лимфаденит?
- Классификация лимфаденита
- Как обнаружить метастазы в лимфоузлах
- Какие симптомы бывают при воспалении лимфоузлов
- Эндокринная драма
- Симптомы рака лимфоузлов
Кариес и другие заболевания
При кариесе, особенно запущенном, в ротовой полости активно размножаются кариесогенные микробы. Существует несколько их видов, многие из них опасны не только потому, что вызывают развитие кариозного процесса. Эти бактерии могут оказаться на миндалинах, попасть в лимфоузлы, в мягкие ткани, пульпу и пр. Кариес может осложниться пульпитом, периодонтитом, пародонтозом, менингитом и хроническим тонзиллитом.
Подобному стечению обстоятельств способствуют такие факторы, как слабый иммунитет и высокая восприимчивость к тем или иным патологиям. Так, например, люди с хроническим тонзиллитом, которые не лечат кариес, чаще болеют ангиной. Существуют и другие закономерности, которые обусловлены взаимосвязанностью всех процессов, происходящих в организме.
В ряде случаев, например, при сахарном диабете, сердечно-сосудистых болезнях и проблемах с пищеварительной системой лечения одного только кариеса недостаточно. Кариозное поражение и другие заболевания полости рта будут постоянно рецидивировать. По этой причине требуется комплексный подход к лечению. Конечно, осложнения кариес дает нечасто, но лучше максимально снизить вероятность их появления, чем потом заниматься терапией нескольких патологий.
Перейдем к следующему вопросу и узнаем, почему происходит воспаление лимфоузлов, какую роль в этом играют болезни зубов, в том числе кариес.
Лечение рака лимфатической системы
Лечение рака лимфоузлов будет зависеть от гистологического варианта опухоли, стадии заболевания, возраста больного и его общего состояния. Для каждого вида лимфом разработаны свои протоколы лечения с учетом перечисленных факторов. В целом используются следующие методы:
- Химиотерапия.
- Лучевая терапия.
- Хирургическое вмешательство.
- Таргетная терапия.
- Другие методы лечения.
Химиотерапия
Химиотерапия является основным методом лечения подавляющего большинства видов рака лимфатической системы. Лечение состоит из нескольких блоков, например, индукции ремиссии, консолидации ремиссии и поддерживающей терапии. В ряде случаев, когда опухоль очень агрессивна, или имеются рецидивы, применяется высокодозная полихимиотерапия с последующей трансплантацией стволовых клеток.
Химиопрепараты могут вводиться системно (перорально или внутривенно) или локально, в частности в спинномозговой канал. Это необходимо в случаях, когда есть высокий риск поражения оболочек головного и спинного мозга.

Лучевая терапия
Как самостоятельный метод лечения рака лимфатической системы, лучевая терапия применяется редко, например, при локализованных поражениях относительно доброкачественных лимфом.
Также лучевая терапия используется в качестве паллиативного лечения для уменьшения симптомов заболевания. Например, для купирования костных болей, уменьшения объема опухолевой массы при компрессии внутренних органов и др.
Хирургическое лечение
Хирургические вмешательства при раке лимфоузлов выполняются с паллиативной целью, для устранения жизнеугрожающих состояний. Например, при перфорации органов ЖКТ, при развитии механической желтухи и др. Как основной метод лечения, хирургия используется при изолированном поражении внутренних органов, например, желудочно-кишечного тракта, но в этом случае все равно необходимо назначение химиотерапии.
Другие методы лечения
В схемы лечения многих видов лимфом включено применение таргетных препаратов, иммунотерапии, моноклональных антител и др. Такие методы позволяют добиться ремиссии у большего количества пациентов, улучшают результаты лечения при развитии рецидивов и увеличивают общую продолжительность жизни.
Диагностика лимфаденопатий
Когда пациент обращается с проблемой увеличенных лимфатических узлов, в первую очередь врач начинает собирать анамнез: когда началось, как интенсивно, болезненные ощущения, другие симптомы.
Дальше он тщательно осматривает увеличенные узлы, которые отметил пациент. Врач пальпирует их и оценивает консистенцию, подвижность, чувствительность при надавливании. После этого врач осматривает и другие области, где можно пропальпировать лимфоузлы.
Увеличение тех, которые находятся в труднодоступных местах, можно диагностировать с помощью компьютерной или магнитно-резонансной томографии, ультразвукового исследование. Также всегда назначается общий анализ крови и мочи.
В зависимости от сопутствующих симптомов и подозрений врач может назначить определенные тесты на инфекционные заболевания или прибегнуть к биопсии увеличенного лимфоузла.

Прогноз при лимфогранулематозе
Лимфогранулематоз относится к злокачественным заболеваниям, которые потенциально возможно излечить. Прогноз зависит от возраста пациента, его общего состояния и возможности проведения «тяжелых» схем лечения. Например, у детей и молодых людей вероятность полного выздоровления находится в пределах 80%. У пожилых людей выживаемость хуже, что обусловлено ограничениями возможных методов противоопухолевого воздействия.
Кроме того, прогноз зависит от стадии болезни. При начальных стадиях вероятность выздоровления составляет более 90%, при распространенных этот показатель снижается до 65-70%.
В целом после полной пятилетней ремиссии пациент считается полностью излеченным. Но в дальнейшем необходимо иметь онкологическую настороженность, поскольку лимфогранулематоз является фактором риска развития вторичных злокачественных
новообразований.
В «Евроонко» важное значение придается не только самому лечению, которое в большинстве случаев оказывается эффективным, но и последующему наблюдению. Это позволяет минимизировать риски, связанные с возникновением рецидивов и отдаленных побочных эффектов от проведенного лечения
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
К какому врачу обратиться при лимфаденопатии?
Для диагностики и лечения лимфаденопатии вам может понадобиться помощь нескольких специалистов, найти которых легко с помощью сервиса НаПоправку:
- терапевт / педиатр (для детей);
- инфекционист — при подозрении на серьезную общую инфекцию;
- онколог — чтобы исключить злокачественное образование.
Определиться с выбором подходящего специалиста вам поможет раздел «Кто это лечит». Если есть сомнения, обратитесь к терапевту. Он проведет первичную диагностику и направит вас на консультацию к врачу нужного профиля.Стандартная диагностика лимфаденопатии складывается обычно из анализов крови, а также исследования лимфатических узлов с помощью ультразвука, МРТ или КТ. В некоторых случаях может потребоваться биопсия узла — пункция с помощью толстой иглы и забор содержимого лимфоузла на анализ.
Прогноз
Основные факторы, влияющие на прогноз при раке миндалин:
- Стадия заболевания. Чем сильнее злокачественная опухоль распространилась в организме, тем сложнее с ней бороться.
- Возраст. Среди пациентов младше 40 лет отмечаются более высокие показатели выживаемости.
- Общее состояние здоровья. При тяжелых сопутствующих заболеваниях прогноз ухудшается.
- Присутствие ВПЧ в раковых клетках. Такие опухоли миндалин лечатся более успешно.
- Курение. У людей, которые продолжают курить во время лечения, выше риск осложнений. То же касается употребления алкоголя.
Общие показатели пятилетней выживаемости (доля пациентов, которые остались в живых в течение 5 лет после установления диагноза) при злокачественных опухолях ротоглотки:
- рак, не распространившийся за пределы пораженного органа — 84%;
- рак, распространившийся в соседние ткани и регионарные лимфоузлы — 66%;
- рак с метастазами — 39%.
В Международной клинике Медика24 можно получить эффективное лечение при раке миндалин и других злокачественных опухолях головы и шеи при любых стадиях. Наши врачи выполняют хирургические вмешательства любой степени сложности в операционной, оснащенной современным оборудованием, проводят противоопухолевую терапию новейшими препаратами в соответствии с международными протоколами.
Материал подготовлен врачом-онкологом Международной клиники Медика24 Насилевским Павлом Александровичем.
Другие заболевания из группы Болезни кожи и подкожной клетчатки:
| Абразивный преканкрозный хейлит манганотти |
| Актинический хейлит |
| Аллергический артериолит, или васкулит Рейтера |
| Аллергический дерматит |
| Амилоидоз кожи |
| Ангидроз |
| Астеатоз, или себостаз |
| Атерома |
| Базалиома кожи лица |
| Базальноклеточный рак кожи (базалиома) |
| Бартолинит |
| Белая пьедра (узловатая трихоспория) |
| Бородавчатый туберкулез кожи |
| Буллезное импетиго новорожденных |
| Везикулопустулез |
| Веснушки |
| Витилиго |
| Вульвит |
| Вульгарное, или стрепто-стафилококковое импетиго |
| Генерализованный рубромикоз |
| Гидраденит |
| Гипергидроз |
| Гиповитаминоз витамина В12 (цианокобаламин) |
| Гиповитаминоз витамина А (ретинол) |
| Гиповитаминоз витамина В1 (тиамин) |
| Гиповитаминоз витамина В2 (рибофлавин) |
| Гиповитаминоз витамина В3 (витамин РР) |
| Гиповитаминоз витамина В6 (пиридоксин) |
| Гиповитаминоз витамина Е (токоферол) |
| Гипотрихоз |
| Гландулярный хейлит |
| Глубокий бластомикоз |
| Грибовидный микоз |
| Группа заболеваний буллезного эпидермолиза |
| Дерматиты |
| Дерматомиозит (полимиозит) |
| Дерматофития |
| Занозы |
| Злокачественная гранулема лица |
| Зуд половых органов |
| Избыточное оволосение, или гирсутизм |
| Импетиго |
| Индуративная (уплотненная) эритема Базена |
| Истинная пузырчатка |
| Ихтиозы и ихтиозоподобные заболевания |
| Кальциноз кожи |
| Кандидоз |
| Карбункул |
| Карбункул |
| Киста пилонидальная |
| Кожный зуд |
| Кольцевидная гранулема |
| Контактный дерматит |
| Крапивница |
| Красная зернистость носа |
| Красный плоский лишай |
| Ладонная и подошвенная наследственная эритема, или эритроз (болезнь Лане) |
| Лейшманиоз кожи (болезнь Боровского) |
| Лентиго |
| Ливедоаденит |
| Линия фуска, или синдром андерсена-верно-гакстаузена |
| Липоидный некробиоз кожи |
| Лихеноидный туберкулез — лишай золотушный |
| Меланоз Риля |
| Меланома кожи |
| Меланомоопасные невусы |
| Метеорологический хейлит |
| Микоз ногтей (онихомикоз) |
| Микозы стоп |
| Многоморфная экссудативная эритема |
| Муцинозная алопеция Пинкуса, или фолликулярный муциноз |
| Нарушения нормального роста волос |
| Неакантолитическая пузырчатка, или рубцующийся пемфигоид |
| Недержание пигментации, или синдром блоха-сульцбергера |
| Нейродермит |
| Нейрофиброматоз (болезнь реклингхаузена) |
| Облысение, или алопеция |
| Ожог |
| Ожоги |
| Отморожение |
| Отморожение |
| Папулонекротический туберкулез кожи |
| Паховая эпидермофития |
| Периартерит узелковый |
| Пинта |
| Пиоаллергиды |
| Пиодермиты |
| Пиодермия |
| Плоскоклеточный рак кожи |
| Поверхностный микоз |
| Поздняя кожная порфирия |
| Полиморфный дермальный ангиит |
| Порфирии |
| Поседение волос |
| Почесуха |
| Профессиональные заболевания кожи |
| Проявление гипервитаминоза витамина А на коже |
| Проявление гиповитаминоза витамина С на коже |
| Проявления простого герпеса на коже |
| Псевдопелада Брока |
| Псевдофурункулез Фингера у детей |
| Псориаз |
| Пурпура пигментная хроническая |
| Пятнистая атрофия по типу Пеллиззари |
| Пятнистая лихорадка скалистых гор |
| Пятнистая лихорадка скалистых гор |
| Разноцветный лишай |
| Рак кожи лица |
| Раны |
| Ретикулез кожи |
| Ринофима |
| Розацеаподобный дерматит лица |
| Розовый лишай |
| Рубромикоз, или руброфития |
| Саркоид Бека |
| Саркоидоз Бека |
| Саркома (ангиосаркома) Капоши |
| Сверлящая, или пронизывающая эктима |
| Себорея |
| Септическая эритема |
| Сикоз |
| Синдром Лайелла |
| Синдром Стивенса-Джонсона |
| Системная красная волчанка |
| Склерема и склередема |
| Склеродермия |
| Скрофулодерма, или колликвативный туберкулез кожи |
| Смешанная, или вариегатная, порфирия |
| Сморщивание вульвы (крауроз) |
| Сморщивание (крауроз) полового члена |
| Ссадины |
| Стрептококковое импетиго |
| Трехсимптомная болезнь Гужеро-Дюппера |
| Трихотилломания |
| Трихофитии |
| Туберкулез кожи |
| Туберкулез кожи и подкожной клетчатки |
| Туберкулезная волчанка |
| Угри, или акне |
| Узелковый периартериит |
| Ушиб |
| Фавус |
| Флегмона |
| Фрамбезия |
| Фурункул |
| Фурункул. Фурункулез |
| Хроническая мигрирующая эритема Афцелиуса-Липшютца |
| Хроническая поверхностная диффузная стрептодермия |
| Хроническая язвенная и язвенно-вегетирующая пиодермия |
| Хронический атрофирующий акродерматит |
| Хрономикоз |
| Центральный лентигиоз Турена |
| Черепицеобразный микоза |
| Черная пьедра |
| Чёрный лишай |
| Чесотка |
| Шанкриформная пиодермия |
| Экзема |
| Эксфолиативный (листовидный) дерматит новорожденных Риттера |
| Эктима вульгарная (гнойник обыкновенный) |
| Эпидемическая пузырчатка новорожденных |
| Эпидермофитиды |
| Эпидермофития |
| Эпидермофития стоп |
| Эритематозная анетодермия ядассона |
| Эритразма |
| Язва бурули |
| Язвенный туберкулез кожи и слизистых оболочек |
Немного о биопсии
Биопсия лимфатических узлов преследует две главные цели:
- Выявление онкологических заболеваний;
- Выявление инфекционного процесса в лимфоузлах.
Лимфатические узлы являются важным элементом иммунной системы организма, работая «барьерами» на пути лимфатических сосудов.
Лимфа проникает во все внутренние органы и ткани человека как раз посредством лимфососудов. Но вместе с лимфой могут проникать нежелательные бактерии и онкоклетки. И здесь лимфатические узлы задерживают онкоклетки. Такие лимфатические узлы называют регионарными.
Развиваясь, раковый очаг может давать метастазы, которые поражают, в первую очередь, рядом находящиеся органы. Онкологические заболевания легких и заболевания лимфопролиферативные чаще метастазируют в надключичные и шейные лимфатические узлы.
Диагностика лимфатических узлов дает возможность понять, есть ли в них патогенные клетки.
В большинстве случаев манипуляцию проводят с применением иглы и шприца. Такой процесс называется пункционной аспирационной биопсией.
Увеличиваясь, лимфатические узлы часто сигнализируют о наличии патологий, одни из которых:
- Поражение метастатическое;
- Лимфомы;
- Саркоидоз.
Применяя диагностическую методику, врач получает возможность определить оптимальную лечебную тактику. Методика высоко информативна, однако необходимо помнить: положительный результат исследования таковым и остается, но отрицательный может быть и ошибочным.
Последнее происходит чаще в вид того, что патогенные клетки просто не попадают в изъятый материал (биоптат).
После процедуры биоптат исследуют гистологически либо иммуногистохимически.
Проблема состоит в том, что для проведения названных исследований биоптата, полученного при пункционной манипуляции, недостаточно.
Эксцизионная биопсия лимфатических узлов является процедурой их удаления. Выполняется она через небольшие разрезы. В результате вмешательства лимфатический узел полностью удаляют, для обезболивания применяя анестезию местную.
После удаления лимфатического узла его направляют на гистологическое исследование.
Данный подход дает возможность:
- Выявления лимфом;
- Определения типа заболевания;
- Определения оптимальной лечебной тактики.
Если в результате выявлены клетки патогенные, применяют оперативное вмешательство.
Причины
Лимфатическая система выполняет в организме дренажную функцию. Она состоит из разветвленной системы, от мельчайших капилляров до мелких, средних и крупных каналов.
В отличие от системы кровеносных сосудов, лимфатическая система не имеет собственного насоса, которым служит сердце для кровообращения. Поэтому она крайне уязвима для любых травмирующих воздействий.
Лимфа движется значительно медленнее, чем кровь по кровеносным сосудам. Любое препятствие этому движению вызывает ее застой. Из-за этого происходит накопление жидкости в тканях, их отек и увеличение в размерах (гипертрофия).
Лимфатическая система и венозное кровообращение взаимосвязаны, поэтому лимфостазы нередко возникают на фоне сосудистых заболеваний:
- хронической венозной недостаточности,
- варикозной болезни,
- тромбофлебита.
Причиной развития заболевания может быть сердечная недостаточность или нарушение работы почек, от которых зависит кровообращение нижних конечностей.
Другие возможные причины лимфостаза — сдавление лимфатических сосудов опухолью или нарушение их проходимости при воспалении:
- инфекционные, паразитарные заболевания,
- травмы,
- доброкачественные или злокачественные лимфомы.
Наиболее частая причина лимфостаза руки — хирургическое лечение рака молочной железы, при котором удаляются подмышечные лимфоузлы, что нарушает движение лимфы и приводит к ее застою. Это осложнение развивается в трети случаев мастэктомии с иссечением регионарных лимфоузлов.
Удаление паховых, тазовых (подвздошных), забрюшинных, бедренных лимфоузлов при хирургическом лечении шейки, тела матки, яичка и других злокачественных опухолей органов малого таза, половой системы приводит к развитию лимфостаза в ногах.
Лучевая терапия злокачественных опухолей также может стать причиной нарушения проходимости лимфатических каналов и развития лимфостаза.
Лечение миозита мышц шеи
Можноли вылечить миозит шеи? Это зависит отего причины.
- Если воспаление вызвано травмой или возникло после того, как продуло, оно обычно проходит достаточно быстро, даже ненужно специальное лечение.
- При гриппе ипростуде прогноз также благоприятный. Специальное лечение миозита шейных мышц необязательно— после того как человек выздоравливает отинфекции, проходят исимптомы воспаления вмышечной ткани.
- Бактериальные инфекции становятся причиной болезни редко, при этом врач пропишет вам курс антибиотиков. Принимать ихнужно строго повремени, так, как указано вназначении.
- Сложнее лечение хронического миозита шеи, вызванного воспалительными заболеваниями, такими как дерматомиозит иполимиозит.
Сегодня несуществует препаратов иметодик, которые моглибы полностью излечить эти патологии. Ноправильная терапия помогает держать симптомы под контролем, восстановить функции мышц.
Как узнать лимфаденит?
Воспаление сначала развивается бессимптомно. Но в скором времени, появляются характерные признаки лимфаденита:
- увеличение лимфоузлов под нижней челюстью, болезненность при касании;
- покраснение кожи в месте воспаления;
- отёчность;
- приступы пульсирующей боли;
- бессонница;
- трудности с глотанием;
- жар;
- слабость;
- повышение уровня лейкоцитов в крови.
Безусловно, эти симптомы не появляются за 1 день. И многие игнорируют появление лёгкой боли. Но если не обратиться в это время к врачу, картина болезни станет очевидной буквально за 3 дня. Лимфоузлы воспалятся, опухнуть, отёк постепенно захватит всю подчелюстную поверхность. Больные становятся вялыми, жалуются на усталость, слабость, высокую температуру. Они не могут есть, так как воспаление мешает им нормально открыть рот, спать из-за боли и жара.
Если продолжать игнорировать симптомы и откладывать визит к врачу, то воспаление станет гнойным, что выразится в посинении отёка и усилении боли. Чтобы не допустить подобного, следует обратиться к стоматологу-хирургу студии эстетической стоматологии DaVinci.
Чем раньше пациент обратится к стоматологу, тем легче устранить инфекцию. Но многие люди сами стараются поставить себе диагноз и выбрать лечение, что приводит к распространению воспаления и усугублению вышеперечисленных симптомов. Лечить заболевание на запущенных стадиях сложнее и дольше.
Классификация лимфаденита
Исходя из тяжести и длительности течения, выделяют несколько форм патологии:
- острый;
- хронический;
- специфический;
- неспецифический;
- серозный.
По количеству воспалительных очагов различают:
- единичный;
- множественный.
Неспецифический лимфаденит вызывает патогенная гноеродная инфекция. Чаще всего возбудители инфекции попадают в лимфоузлы с кровотоком из гнойников (фурункул, карбункул, абсцесс), гнойных очагов, находящихся в дыхательных путях (ангина, бронхит, ларингит и др.). Патология может возникать на фоне рожистого воспаления или нарушения трофики и образования трофических язв. Гнойная инфекция вызывает острый лимфаденит.
Как обнаружить метастазы в лимфоузлах
Проблема не проста, так как при наличии в лимфоузлах небольшого количества мутированных клеток, симптомов, как правило, нет. При любых подозрениях врачу необходимо поставить точный диагноз.
И здесь на помощь приходит биопсия лимфоузлов. Она проводится разными способами:
- Биопсия с введением иглы в сомнительный узел. Проводят под анестезией местной. Процедура занимает до 30 минут.
- Биопсия открытая. Это оперативная манипуляция, проводимая под анестезией, местной или общей, с удалением части или всего лимфоузла.
- Биопсия сторожевого лимфоузла. В новообразование вводят радиофармпрепарат или флуоресцентный краситель. Проникая в лимфососуды, он показывает проблемный узел, так называемый сторожевой.
После процедуры биопсии все материалы отправляют в лабораторию на предмет изучения.
Какие симптомы бывают при воспалении лимфоузлов
Подчелюстные лимфоузлы воспаляются на фоне других патологий, для каждой из которых характерны свои специфические симптомы. Перечислим самые распространенные признаки лимфаденита:
- внезапное увеличение лимфоузлов под нижней челюстью, их болезненность при надавливании и отвердевание;
- сначала незначительное, а затем — сильное покраснение воспалившихся областей, они становятся бордовыми, а иногда — синюшными;
- отечность в месте воспаления с одной или обеих сторон в зависимости от этиологии лимфаденита;
- резкие и краткосрочные приступы боли, которая отдает в ухо, висок или бровь;

- дискомфорт при пережевывании пищи, усиление болезненных ощущений во время проглатывания;
- воспаление слизистой оболочки полости рта, которое сопровождается покраснением и повышенной чувствительностью;
- повышение температуры тела, общая слабость, нарушение сна, быстрая утомляемость.
Для постановки диагноза важно определить не только причину, но и разновидность лимфаденита, так как клиническая картина каждой из них может быть разной
Эндокринная драма
Коронавирус способен вызывать воспаления щитовидной железы. Об этом свидетельствует обзор, опубликованный специалистами Отделения эндокринологии и метаболических заболеваний госпиталя CHU-Larrey (Тулуза, Франция). Как говорится в статье, внелегочные проявления COVID-19 могут включать эндокринные формы, в том числе заболевания поджелудочной железы, гипофиза, гонад и, наконец, щитовидки. В частности, в научной литературе сообщается о весьма значительной частоте подострого или хронического тиреоидита (воспалительное поражение щитовидной железы различного характера), болезни Хашимото (хроническое воспалительное заболевание щитовидной железы аутоиммунного генеза) и других эндокринных патологий у таких пациентов.
Самая распространенная из них — подострый тиреоидит, характеризующейся болью в шее, которому обычно предшествует именно инфекция верхних дыхательных путей. Как сказано в статье, количество постковидных клинических случаев сопоставимо с тиреоидитом, наблюдаемым во время или после других инфекций, вызванных цитомегаловирусом, краснухой, вирусом Эпштейна-Барра, энтеровирусом, аденовирусом, корью, гриппом и другими вирусами.
COVID на шее
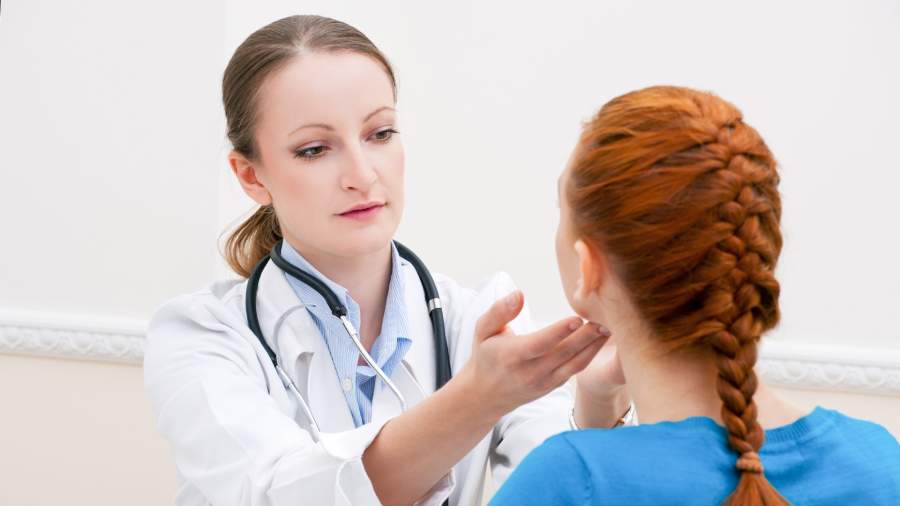 Фото: Depositphotos
Фото: Depositphotos
Однако патогенез развития эндокринных патологий при коронавирусе отличается от того, что происходит во время других инфекций. В частности, на ежегодном международном собрании эндокринологического общества «ENDO 2021» был представлен доклад, в котором говорилось, что у некоторых пациентов с умеренным или тяжелым заболеванием COVID-19 наблюдается аномальное воспаление щитовидной железы. Его признаки — отсутствие боли в шее, наличие легкой дисфункции, более высокая частота патологии среди мужчин и связь с тяжелым течением COVID-19.
Симптомы рака лимфоузлов
Симптомы рака лимфатической системы весьма разнообразны, но все их можно объединить в три большие группы:
- Увеличение лимфатических узлов, или лимфаденопатия. Лимфоузлы увеличиваются постепенно и безболезненно. Если они располагаются близко к поверхности кожи, например, в области шеи, в подмышечной впадине или в паху, они легко визуализируются или пальпируются. Нередко пациенты сами обращаются к врачу, обнаружив у себя такую проблему. Если заболевание начинается с поражения внутренних лимфоузлов, могут быть симптомы, связанные со сдавлением внутренних органов, например, боли, кашель и др. Однако эти признаки появляются, когда рак достигает достаточно большого размера, чтобы вызвать компрессию органов.
- В-симптомы. Это триада признаков — стойкое повышение температуры, не связанное с инфекцией, ночные поты и снижение веса. Наличие В-симптомов при раке лимфатической системы имеет большое значение для определения стадии заболевания и влияет на выбор метода лечения.
- Симптомы, которые развиваются, когда рак переходит с лимфоузлов на внутренние органы. Здесь симптоматика может быть самой разнообразной. Часто поражаются оболочки головного мозга, кости, селезенка. Соответственно, возникают неврологические проявления (боли в голове, рвота, нарушение зрения), боли в костях, снижение мозгового кроветворения и др.