Состав крови
Содержание:
- Самые распространенные причины эритроцитоза
- Отклонения у грудничков и малышей постарше
- Тромбоциты — строение и функции
- Почему возникает анемия
- Внешние симптомы патологии
- Производство и разложение эритроцитов
- Показания к началу Заместительной почечной терапии – гемодиализу:
- Симптомы повышения красных клеток
- Лечение острой почечной недостаточности
- Расшифровка
- Симптомы при повышенных эритроцитах
- Как подготовиться к сдаче анализа
- Показания для анализа
- Как эритроциты переносят гемоглобин в организме
- Как подготовиться
- Лечение анемии
- Таблица 2
Самые распространенные причины эритроцитоза
У мужчин повышение эритроцитов нередко наблюдаются на фоне курения, особенно, при длительном стаже и большом количестве выкуриваемых сигарет. В легкие у курильщиков попадает много углекислого газа, поэтому организм отвечает производством дополнительных эритроцитов для переноса газа.
Есть и физиологические причины роста красных клеток в крови:
- затяжной стресс;
- умственные перегрузки;
- тяжелые физические нагрузки;
-
сильная жара;
- проживание в высокогорье;
- употребление сильно хлорированной, загрязненной воды.
У женщин при беременности повышение эритроцитов может быть связано с обезвоживанием, сигнализируя о нарушении снабжения кровью плаценты. Кислород плохо поступает к плоду, а это способно спровоцировать его гипоксию.
Токсический эритроцитоз у взрослого регистрируется при работе на вредном производстве, особенно, на химическом. Порой изменившиеся анализы крови означают развитие инфекционного заболевания с рвотой, диареей, ведь это вызывает сгущение крови. Увеличены эритроциты могут быть и при ферментной нехватке, авитаминозе.
Отклонения у грудничков и малышей постарше
Наибольшее содержание эритроцитов наблюдается у новорожденных. Большая концентрация красных клеток в период внутриутробного развития обеспечивает растущий в теле матери организм кислородом. При усиленной гибели эритроцитов в этот период развивается желтуха новорожденных.
У детей чаще выявляют понижение уровня эритроцитов. Низкий показатель настораживает, поскольку указывает на перенесенную травму, о которой ребенок не всегда расскажет, а также на генетически обусловленные патологии.
Эритропения возникает при гемолитической болезни новорожденных, возникающей из-за действия антител матери, передающихся через плаценту или при грудном вскармливании.
Повышение уровня эритроцитов происходит по тем же причинам, что и у взрослых, а также по физиологическим причинам у здоровых детей:
- при занятии спортом и регулярных физических нагрузках, когда транспортировка кислорода к органам активизируется;
- у «пассивных курильщиков».
Тромбоциты — строение и функции
В крови есть еще третий форменный элемент—тромбоциты (кровяные пластинки).
Тромбоциты, как бы осколки протоплазмы производящих их гигантских клеток костного мозга — мегакариоцитов. Оказывается, что из одного мегакариоцита может образоваться до 400 пластинок. В 1 мм3 крови их насчитывается 250—400 тыс.
Размер кровяных пластинок очень мал — от 2 до 5 микрон. Они формой круглые или овальные, не имеют ядра. Сроки пребывания их в крови от 3 до 5 дней.
Клетки эти играют огромную роль в процессах свертывания крови и занимают ключевую позицию в процессе остановки кровотечения.
Основное, значимое свойство тромбоцитов — прилипать и покрывать чужеродную поверхность. Они при этом становятся больше размером и растягиваются принимая звездчатую форму. При повреждении мелких кровеносных сосудов тромбоциты устремляются к месту повреждения, прилипают кучкой и образуют собой тромб закрывающий место дефекта сосуда.
Вокруг него оседают нити фибрина и эритроциты, цвет тромба меняется на красный. Благодаря выпадению фибрина головка тромба плотно фиксируется к поврежденному сосуду и задерживает переход крови из сосуда наружу.
Почему возникает анемия
Анемия может быть спровоцирована множеством факторов. Часто наблюдается сочетание причин, которые быстро приводят к нарушениям крови. Самыми распространенные факторы развития анемии:
-
особенности диеты. Это наиболее коварная причина. Нехватка продуктов питания, богатых железом, витаминами группы В, может не восприниматься человеком всерьез. Это наблюдается при скудном рационе у женщин, стремящихся сбросить лишние килограммы, необходимости соблюдать определенный стол при заболеваниях ЖКТ и пр.;
-
нарушения функции пищеварительной системы. Даже полноценный рацион не гарантирует отсутствие анемии, если железо не может усваиваться в полном объеме в связи с заболеваниями ЖКТ. Усвоение железа происходит в желудке и верхнем отделе тонкой кишки. Болезни этих органов могут привести к нарушению процесса и развитию ЖДА;
-
заболевания, приводящие к нарушению продукции эритроцитов в костном мозге. К таким болезням относят патологии почек и эндокринной системы, белковое истощение, хронические инфекции, раковые опухоли;
-
гемолиз. Это состояние, при котором эритроциты разрушаются раньше положенного срока. В норме физиологический гемолиз наступает не ранее, чем через 120 суток – столько «живет» эритроцит. При патологических состояниях срок жизни эритроцитов уменьшается, на фоне чего появляется анемия. Это может быть обусловлено длительной лекарственной терапией, инфекционными заболеваниями, ревматизмом, системными недугами (склеродермия и пр.), болезнями почек и др.;
-
хронические кровопотери. Потери крови являются частой причиной анемии. К ним относят обильные менструации у женщин или короткий (21 день и менее) менструальный цикл, частые носовые кровотечения или кровоточивость десен, желудочно-кишечные кровотечения, незаживающие раны у лиц, больных сахарным диабетом, перенесенные операции, роды и пр.
Анемия — это всегда результат развития основного нарушения, поэтому важно получить точную информацию о причинах. Не рекомендуется заниматься самодиагностикой и самолечением
Прием препаратов железа может скорректировать состояние, но не избавит от основного недуга, поэтому будет неэффективным в полной мере и высока вероятность рецидива.
Подход к лечению анемии зависит от того, чем вызвано заболевание. Так, к вторичным причинам развития синдрома относят:
отказ от белковой пищи, голодание в связи с жизненными обстоятельствами или убеждениями. Если человек вынужден или предпочитает отказаться от пищи животного происхождения и не находит им замены по содержанию железа, развивается дефицит и связанная с этим анемия;
беременность. Гормональные изменения, повышенная потребность в витаминах и микроэлементах могут стать причиной дефицита в том числе железа, анемия у беременных женщин развивается достаточно часто
Важно регулярно посещать акушера-гинеколога и вовремя сдавать анализы, чтобы не пропустить возможные нарушения;
донорство крови. Несмотря на то что сдача крови осуществляется с учетом безопасной кровопотери, риски развития анемии возрастают
Необходимо проконсультироваться с врачом, если вы выступаете в качестве донора;
профессиональный спорт или повышенные физические нагрузки. Это связано с тем, что мышцы требуют повышенного количества железа. Особенностью этой причины является то, что анемия протекает в стертой форме, ведь обычно спортсмен ведет активный и здоровый образ жизни
Важно обращать внимание на утомляемость, непереносимость привычных ранее нагрузок, одышку.
Внешние симптомы патологии
Эритроцитоз сопровождается характерной симптоматикой, которая усиливается при дальнейшем повышении показателя. Признаки патологии имеют внешние и внутренние проявления.
Внешние изменения:
- кожа приобретает красный оттенок, особенно на лице и конечностях. При резком увеличении отмечается появление румянца на щеках. Также становятся более красными язык и слизистые ротовой полости;
- при сильном сгущении крови (из-за большого количества эритроцитов) ухудшается ее прохождение по мелким капиллярам, что сопровождается посинением конечностей;
- внезапные кровотечения из носа, без провоцирующих влияния факторов;
- появление крови в процессе чистки зубов;
- заметна быстрая утомляемость, снижение работоспособности и ухудшение памяти. Также больного постоянно клонит в сон. Данное изменение также вызвано густотой крови. Для ее перекачивания по организму тратится больше энергии;
- больной часто находится в плаксивом настроении сопровождением апатии и депрессии;
- нарушение дыхания, одышка и беспричинный кашель;
- хронический насморк из-за отечности слизистой носа;
- при порезах или ссадинах отмечается появление вязкой и ярко-красной крови. Это вызвано тем, что большее наличие эритроцитов (красных телец) сильнее окрашивает кровь в красный цвет, а их увеличенное количество сгущает кровь;
- появление расчесов на коже из-за зуда после принятия водных процедур;
- ухудшение состояния волос, ногтевых пластин, а также повышенная сухость кожного покрова;
- наличие небольших кровоподтеков и синяков без получения ударов;
- затуманенность и спутанность сознания, возможно наличие обмороков;
- нарушение функционирования органов пищеварения, что сопровождается ухудшением аппетита, тошнотой с рвотой, жидким стулом. Вследствие этого значительно снижается вес.
Если у человека имеется 2 и более перечисленных симптомов, а также есть, или были в недавнем времени, провоцирующие причины повышения эритроцитов, то необходимо обращение к специалисту для диагностики и устранения патологии. Заболевание опасно развитием серьезных осложнений (будут рассмотрены ниже) и летальным исходом.
Производство и разложение эритроцитов
Процесс образования эритроцитов называется эритропоэзом, а клетки, из которых они возникают – эритробластами. Эритроциты вырабатываются и созревают в красном костном мозге, то есть в эпифизах длинных и плоских костей. Внутриутробно эритроциты также образуются в селезенке, в печени и в желточном мешке.
В кровь попадают только зрелые формы и небольшой процент незрелых ретикулоцитов, если их слишком много или в крови есть более ранние стадии развития, имеет место производственное нарушение или слишком быстрая потеря клеток крови из кровообращения, такая ситуация требует диагностики.
Каждую минуту образуется около 2,6 миллиона эритроцитов. Для правильного производства клеток крови необходим ряд ингредиентов:
- в основном железо – эритроциты содержат до 80% железа, присутствующего в организме, то есть около 3,5 граммов;
- витамин B12;
- фолиевая кислота;
- витамин C;
- витамин B6;
- витамин Е.
Этот процесс стимулируется эритропоэтином, секретируемым почками. В меньшей степени на него влияют:
- глюкокортикостероиды;
- щитовидная железа;
- адреналин.
Эритроциты живут около 120 дней, после чего они захватываются печенью и селезенкой, последняя действует как фильтр, удаляя старые и аномальные клетки крови. Компоненты, из которых состоят эритроциты, «перерабатываются» – они перерабатываются и используются для производства новых клеток крови.
Гемоглобин метаболизируется в печени с образованием билирубина, придающим желчи цвет. Затем из билирубина образуются уробилиноген, стеркобилин и уробилин, являющиеся красителем стула и мочи. Большая часть железа в гемоглобине используется повторно, лишь небольшое количество выводится из организма.
Показания к началу Заместительной почечной терапии – гемодиализу:
- гиперкалиемия выше 6 ммоль/л, метаболичиский ацидоз, который не поддается коррекции;
- скорость клубочковой фильтрации (СКФ) 10 мл/мин и < , или уровень мочевины крови >36ммоль/л;
- уремический перикардит;
- жизнеопасная гипергидратация, отек легких рефрактерный к терапии мочегонными;
- наличие олигоанурии – выделения в сутки не более 0,5 л мочи даже при форсированном диурезе
- прогрессирующая уремическая энцефалопатия и/или нейропатия;
В дневном стационаре – отделении гемодиализа вам помогут:
- Определить причины возникновения почечной дисфункции;
- Определить патологические изменения: острая или хроническая недостаточность;
- Провести качественный медицинский осмотр;
- Назначить диагностику почечной недостаточности;
- Произвести лечение почечной недостаточности;
- Составить прогноз по окончанию лечения;
- Назначить профилактику почечной недостаточности.
Процедура проводится 3 раза в неделю. Длительность ее составляет от 240 мин до 270 мин.
В дневном стационаре проводятся:
- определение программы или метода диализа, в том числе с учетом степени тяжести основного и сопутствующих заболеваний и наличия инфекционных и неинфекционных осложнений;
- оценка функции доступа для диализа;
- изменение предписания лечения методами диализа в зависимости от клинического состояния пациента, функции доступа для диализа и изменения степени тяжести, сопутствующих заболеваний;
- динамическое наблюдение больных, получающих лечение методами диализа. Проведение антропометрии, измерение артериального давления, пульса, температуры тела, контроль функции доступа для диализа, состояния гидратации или верификация величины «сухого веса», дозы диализа, эффективного времени диализа, не восполняемой ультрафильтрации и других параметров процедуры диализа;
- назначение и оценку лабораторного и инструментального обследования для обеспечения контроля качества лечения;
- обеспечивает тщательное обследование больных с нарушением фосфорно-кальциевого обмена, вторичного гиперпаратиреоза, неконтролируемой артериальной гипертензией, проводится лечение интрадиализной гипертензии ежедневными сеансами гемодиализа, ГДФ- ONLINE;
- диализная терапия Минерально — костных нарушений дополняется современной фармакотерапией, в частности кальцимиметиками, несодержащими кальций фосфат-связывающими препаратами, активаторами рецепторов витамина Д;
- оценку риска развития осложнений, связанных с оказанием медицинской помощи методами диализа;
- выработку рекомендаций по тактике лечения и обследования;
- обеспечивает отбор, обследование и перевод больных на трансплантацию почки, при необходимости направляет в нефрологическое отделение потенциальных реципиентов и доноров для обследования на предмет возможности выполнения трансплантации;
- проводит обучение пациентов с хронической почечной недостаточностью и их родственников методам контроля и профилактики осложнений диализного доступа, а также осложнений хронической почечной недостаточности.
Отделение развернуто на 15 диализных мест. Парк аппаратов «Искусственная почка» насчитывает 15 диализных мест, работающих в 4 смены круглосуточно. Для диализа используются диализаторы с мембраной нового поколения (из полисульфона, благодаря высокой проницаемости такой мембраны кровь проходит глубокую очистку, и выводится больший объем токсинов, чем с обычной мембраной из целлюлозы), глюкозосодержащие концентраты диализирующей жидкости, установлена высокопроизводительная система водоочистки, качество воды которой полностью соответствует мировым стандартам
Наше отделение оборудовано пандусами, поручнями, что очень важно для пациентов с ограниченными возможностями здоровья
В отделении гемодиализа пациенты могут получить консультативную помощь всех специалистов НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина –филиала ФГБУ «НМИЦ радиологии» Минздрава России. Подключение к аппарату искусственной почки и регулярное прохождение процедуры позволяют продлить жизнь от 15 до 25 лет. Пациенты, отказавшиеся от данной процедуры, имеют риск летального исхода намного раньше – за считанные месяцы.
Симптомы повышения красных клеток
О повышенном количестве эритроцитов можно узнать по анализу крови. Внешние проявления не так уж и заметны. Об их увеличении могут служить лишь некоторые симптомы. Признаками перенасыщения эритроцитами в человеческом организме могут служить:
- постоянная усталость,
- наличие одышки,
- болевые синдромы в области суставов,
- влажность на ступнях и ладонях,
- кожный зуд,
- плохой сон.
Полицитемия, возникающая при повышении уровня красных кровяных телец, приводит к неясному зрению, головным болям, болевым ощущениям в мышечной и грудной области, головокружениям, повышенному кровяному давлению и шуму в ушах. При не резко выраженном полицитемическом синдроме симптомы зачастую отсутствуют.
Повышение эритроцитов в крови: профилактика
Лечение острой почечной недостаточности
Острая почечная дисфункция требует неотложной помощи. Пациента госпитализируют в отделение реанимации и интенсивной терапии, где можно провести полноценное лечение. На стадии начальных признаков основной задачей врачей является устранение причины ОПН. С этой целью применяют:
- восполнение водно-электролитного баланса внутривенными инфузиями;
- промывание ЖКТ, применение энтеросорбентов и антидотов, если у пациента острая интоксикация;
- проведение гемосорбции или плазмафереза для быстрого удаления токсинов из крови;
- постановку трансуретрального катетера или экстренную операцию для удаления камней из мочевыводящих путей.
При снижении выделения мочи на втором этапе почечной недостаточности рекомендуется назначение диуретиков, которые борются с гипергидратацией организма. Чаще всего используют препараты из группы петлевых диуретиков, чтобы получить быстрый эффект. По показаниям проводится антикоагулянтная и антиагрегантная терапия, чтобы улучшить кровоснабжение почек. Симптоматическое лечение может включить витаминно-минеральные комплексы, применение гастропротекторов, адекватное обезболивание, назначение противорвотной терапии.
После ликвидации признаков острой недостаточности почек пациентам назначается диспансеризация у нефролога или уролога для контроля работы почек и основных показателей крови. Особенно это касается больных с длительным периодом олигоанурии, при котором со временем может сформироваться хроническая почечная недостаточность. Пристальному наблюдению подлежат люди с сопутствующей патологией, например, при мочекаменной болезни или при аденоме простаты у мужчин.
Расшифровка
А теперь пройдемся по каждому из этих показателей и разберем, что они значат.
HGB — hemoglobin — Гемоглобин
Гемоглобин — это белок, который переносит по организму кислород и доставляет его в нужные ткани. Если его не хватает — клетки начинают голодать и развивается целая цепочка симптомов: слабость, утомляемость, головокружение, выпадение волос и ломкость ногтей, заеды в уголках губ и другие. Это симптомы анемии.
В молекулу гемоглобина входит железо, а еще в его формировании большую роль играют витамин В12 и фолиевая кислота. Если их не хватает — в организме нарушается синтез гемоглобина и развивается анемия.
Есть еще наследственные формы анемии, но они случаются гораздо реже и заслуживают отдельного разбора.
В норме гемоглобин составляет 120−160 г/л для женщин и 130-170 г/л для мужчин. Нужно понимать, что в каждом конкретном случае нормы зависят от лаборатирии. Поэтому смотреть нужно на референсные значения той лаборатории, в которой вы сдавали анализ.
Повышенные цифры гемоглобина чаще всего случаются из-за сгущения крови, если человек излишне потеет во время жары, или принимает мочегонные. Еще повышенным гемоглобин может быть у скалолазов и людей, которые часто бывают в горах — это компенсаторная реакция на недостаток кислорода. Еще гемоглобин может повышаться из-за заболеваний дыхательной системы — когда легкие плохо работают и организму все время не хватает кислорода. В каждом конкретном случае нужно разбираться отдельно.
Снижение гемоглобина — признак анемии. Следующим шагом нужно разбираться какой.
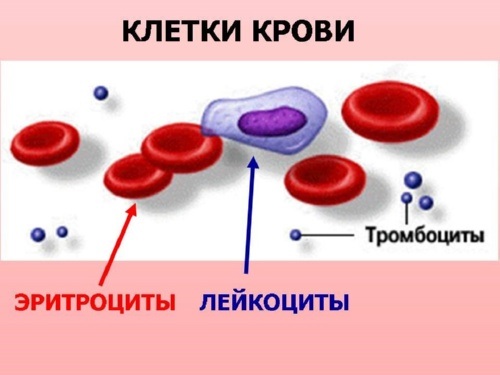
RBC — red blood cells — Эритроциты
Эритроциты — это красные клетки крови, которые транспортируют гемоглобин и отвечают за обменные процессы тканей и органов. Именно гемоглобин, а точнее — его железо, красит эти клетки в красный.
Нормы для мужчин — 4,2-5,6*10*9/литр. Для женщин — 4-5*10*9/литр. Которые опять-таки зависят от лаборатории.
Повышаться эритроциты могут из-за потери жидкости с потом, рвотой, поносом, когда сгущается кровь. Еще есть заболевание под названием эритремия — редкое заболевание костного мозга, когда вырабатывается слишком много эритроцитов.
Снижении показателей обычно является признаком анемии, чаще железодефицитной, реже — другой.
MCV— mean corpuscular volume — Средний объем эритроцитов
Норма — 80-95 для мужчин и 80-100 для женщин.
Объем эритроцитов уменьшается при железодефицитной анемии. А повышается — при В12 дефицитной, при гепатитах, снижении функции щитовидной железы.
HTC — hematocrit — Гематокрит
Это процентное соотношение форменных элементов крови к ее общему объему. Показатель помогает врачу дифференцировать, с чем связана анемия: потерей эритроцитов, что говорит о заболевании, или с избыточным разжижением крови.
PLT – platelets — тромбоциты
Это элементы крови, ответственные за формирование тромботического сгустка при кровотечениях. Превышение нормальных значений может свидетельствовать о физическом перенапряжении, анемии, воспалительных процессах, а может говорить о более серьезных проблемах в организме, среди которых онкологические заболевания и болезни крови.
Снижение уровня тромбоцитов в последние годы часто свидетельствует о постоянном приеме антиагрегантов (например, ацетилсалициловой кислоты) с целью профилактики инфаркта миокарда и ишемического инсульта головного мозга.
А значительное их снижение может быть признаком гематологических заболеваний крови, вплоть до лейкозов. У молодых людей — признаками тромбоцитопенической пурпуры и других заболеваний крови. Так же может появляться на фоне приема противоопухолевых и цитостатических препаратов, гипофункции щитовидной железы.
WВС — white blood cells – лейкоциты
Это основные защитники нашего организма, представители клеточного звена иммунитета. Повышение общего количества лейкоцитов чаще всего свидетельствует о наличии воспалительного процесса, преимущественно бактериальной природы. Также может оказаться признаком так называемого физиологического лейкоцитоза (под воздействием боли, холода, физической нагрузки, стресса, во время менструации, загара).
Нормы у мужчин и женщин обычно колеблются от 4,5 до 11,0*10*9/литр.
Снижение лейкоцитов – признак подавления иммунитета. Причиной чаще всего являются перенесенные вирусные инфекции, прием некоторых лекарств (в том числе нестероидных противовоспалительных и сульфаниламидов), похудение. Гораздо реже — иммунодефициты и лейкозы.
Симптомы при повышенных эритроцитах
Первичный эритроцитоз как наследственное заболевание проявляет себя в детстве. Если у ребенка имеются отклонения в анализах, назовите и покажите их врачу, особенно, когда они сочетаются:
- слабостью, вялостью ребенка;
- ярким, багровым окрасом слизистых оболочек;
- снижением свертывания крови;
- головокружениями.
У взрослых и детей с вторичными формами заболевания все клинические признаки нарастают постепенно. Они наслаиваются на симптомы основного заболевания, поэтому порой сложно выделить их из общего комплекса. К хроническому эритроцитозу организм постепенно адаптируется, но следующие симптомы появляются регулярно:
- головные боли, шум в ушах;
- рост артериального давления;
- слишком красная кожа;
- синюшность носогубного треугольника;
- сонливость, упадок сил;
- одышка, чувство нехватки воздуха;
- депрессивные состояния;
- снижение внимания, памяти.
Все признаки связаны с увеличивающейся густотой крови, ведь сил на перекачивание ее организму нужно на порядок больше. Истинный эритроцитоз нередко сопровождается носовыми, маточными кровотечениями, тромботическим поражением внутренних органов. При длительном эритроцитозе печень и селезенка увеличиваются в размерах, возникает гепатоспленомегалия.
Как подготовиться к сдаче анализа
СОЭ входит в список стандартных показателей, которые отображаются во всех исследованиях крови (общих и клинических)
Однако особое внимание ему уделяется в следующих ситуациях:
- Подтверждение диагноза
- Профилактическое обследование
- Оценка эффективности назначенного лечения
- Инфекционные и воспалительные патологии
- Аутоиммунные расстройства
- Опухоли (злокачественные и доброкачественные) любой локализации
Многие патологии внутренних органов просекают бессимптомно и нередко выявление отклонения СОЭ от нормы становится поводом начать более детальную диагностику, благодаря чему удаётся определить проблему на ранних этапах и начать эффективное лечение. Чаще всего, после нахождения каких-либо отклонений назначается дополнительный биохимический анализ, позволяющий более детально изучить кровяное русло.
Показания для анализа
Диагностическим методом для определения числа эритроцитов в крови является общий анализ крови, который берётся методом прокола капилляров пальца или взятием венозной крови. Его проведение показано каждому человеку, обратившемуся в лечебное учреждение. Кроме определения концентрации эритроцитов, во многих случаях показано изучение их дополнительных характеристик: скорости оседания эритроцитов (СОЭ), среднего их объема, содержание гемоглобина в эритроцитах.
Основными показаниями для проведения данного анализа являются:
- подозрение на анемию и определение её вида;
- контроль за эффективностью проводимой терапии по поводу анемии;
- предстоящее хирургическое вмешательство;
- диагностика заболеваний кроветворной системы организма по показаниям или вследствие отягощенной наследственности у детей;
- оценка состояния больного после проведения химиотерапии или лучевой терапии;
- определение принадлежности пациента к какой-либо группе крови;
- нахождение на территориальных зонах, которые представляют опасность по инфекционной патологии кровеносной системы.
Как эритроциты переносят гемоглобин в организме
Проходя через капилляры легких, где имеется наибольшее напряжение кислорода, гемоглобин крови целиком насыщается кислородом. Этот процесс совершается по законам диффузии газов.
Затем оксигемоглобин переносится в капилляры других тканей организма, где напряжение кислорода очень низкое благодаря чему он легко отделяется от гемоглобина. Освободившийся кислород используется клетками для поддержания их энергетического обмена.
Отечественный ученый П. А. Коржуев на примерах особей животного мира различного уровня развития показал, что расстановка разных видов животных в эволюционном ряду зависит от обеспеченности их гемоглобином (следовательно, и кислородом).
- Так, например, у рыб на килограмм веса тела гемоглобина сравнительно немного;
- У земноводных (следующая ступень развития) немного больше;
- Еще больше его у птиц и т. д.
- Самое большое его количество содержит кровь млекопитающих.
Что происходит с погибшими эритроцитами
Основная задача эритроцитов — переноска кислорода. Они обладают минимальным обменом веществ. В среднем они живут 100—120 дней. Старея, эритроциты подвергаются распаду: в конце своей жизни в селезенке, и печени приклеиваются к особым клеткам на стенках сосудов.
Такие клетки обладают способностью захватывать различные высокомолекулярные и чужие частицы, попадающие в кровь. Этот процесс поглощения (фагоцитоз) распространяется также и на состарившиеся эритроциты, которые для организма стали уже чужеродными.
Непосредственное отношение к процессу кроворазрушения имеет селезенка. Этот орган — «губчатый мешок» из очень рыхлой ткани, переполненной кровью, способен разрушать красные кровяные тельца, что дало повод уже давно называть ее «кладбищем» этих клеток. (По некоторым данным, свыше 70% всех эритроцитов, закончивших свой жизненный цикл, оказываются именно в ней).
Следует отметить, что у здорового человека селезенка разрушает лишь старые или случайно поврежденные красные тельца. Каков же механизм освобождения крови от тех из них, что уже отжили или повреждены? Это удалось открыть с помощью интересных опытов на животных с использованием современной электронной микроскопии.
Крысам вводили токсические для эритроцитов вещества и наблюдали прохождение их через стенку сосудов селезенки. Нормальные клетки легко фильтруются через сосудистые поры: при прохождении через них «гибкие» эритроциты меняют свою форму и проскальзывают в общем токе крови.
Но, старея или повреждаясь, становясь менее эластичными они больше неспособны проникать через капилляры, фильтруются в селезенке и поглощаются (фагоцитоз) ретикуло-эндотелиальными клетками. При распаде в печени эритроцитов образуется пигмент билирубин, который в кишечнике, под влиянием микробов подвергается дальнейшему химическому превращению.
Как подготовиться
Длительность анализа не превышает 5-10 минут. Как правило, процедура сопровождается незначительной болезненностью и дискомфортом в области прокола, но неприятные ощущения проходят очень быстро. Если необходима капиллярная кровь, то прежде, чем проколоть третий или четвёртый палец левой руки, кожа в этом месте обрабатывается спиртовым ватным шариком. После этого, при помощи специального медицинского лезвия, осуществляется небольшой надрез на подушечке пальца (его глубина не превышает 3 миллиметров). Полученная капля крови утилизируемая стерильной салфеткой, посла чего лаборант проступаете к сбору биоматериала. Собрав нужное количество, раневая поверхность смазывается антисептиком, а на место проколах прикладывается ватка со спиртом.
Если анализ предусматривает взятие биоматериала из вены, то предплечье пациента стягивается медицинским жгутом или ремешком, после чего он должен немного поработать кулаком (сжать и разжать) для лучшего сосудистого наполнения. Место предполагаемого прокола обрабатывается спиртовой салфеткой, после чего в выбранный сосуд вводится игла, к которой подсоединяется пробирка для накопления выпущенной крови. Набрав достаточное количество биоматериала, игла извлекается, а к ране прикладывается ватка со спиртом.
Для подсчета СОЭ в биологический материал помещается антикоагулянт, не допускающий свертывание. Затем она отправляется в вертикально расположенную ёмкость на 60 минут. Так как удельный вес эритроцитов превышает вес плазмы, сила тяжести спускают их на дно ёмкости. Из-за этого в пробирке образуется 2 видимых слоя: верхний (бесцветная плазма) и нижний (эритроцитарные скопления). Затем лаборант осуществляет замер верхнего слоя. Показатель, соответствующий отметке между эритроцитами и плазменной зоной на пробирочной шкале — это СОЭ (указывается в мм/ч).
Сегодня применяется 2 основных способа выявления СОЭ:
- Метод Панченкова. Капилляр разделяется ровно на сто отделений, позже в него добавляется 5% цитрат натрия до уровня «Р». Затем капилляр наполняется биоматериалом до буквы «К». Полученная смесь смешивается и устанавливается вертикально. Оценивание проводится спустя 60 минут.
- Метод Вестергрена. Здесь используется венозная кровь, перемешиваемая с цитратом натрия 3,8% в отношении 4:1. Допускается её смешение с трилот Б с последующим добавлением цитрата натрия или физ раствора в количестве 4:1. Исследование осуществляется в пробирках, оснащённых шкалой в 200 мм. Результат оценивается через 60 минут. Эта методика используется повсеместно, а ее принципиальной отличительной чертой является тип применяемых пробирок и мерной шкалы.
Несмотря на совпадение результатов этих способов, метод Вестергрена славится большей чувствительностью к превышению показателя СОЭ, в связи с чем он считается высокоточным и информативным.
Лечение анемии
Клинические рекомендации при лечении анемии зависят от множества факторов: пола, возраста и состояния пациента, вида и степени тяжести синдрома. Есть несколько общих принципов, которые применяются в медицинской практике. К ним относят следующие:
-
обязательная коррекция рациона при В12-дефицитных, железодефицитных анемиях. Это дополняет основной курс лечения — прием препаратов, которые восполнят нехватку веществ;
-
своевременная коррекция дефицита витаминов и микроэлементов у беременных женщин;
-
обязательная консультация узкого специалиста при выявлении специфических причин: хронических кровотечений, особенностей функционирования репродуктивной системы у женщин и пр.;
-
осмотр узким специалистом в случаях, когда анемия спровоцировала осложнения на органы и системы. Например, консультация кардиолога при стенокардии, пониженном артериальном давлении и т.д.
Комплексный подход позволяет справиться с причиной синдрома, а не замаскировать симптом, а также устранить или скорректировать последствия недуга.
Таблица 2
| Показатель | х 109/л | % |
|---|---|---|
| Палочкоядерные нейтрофилы | 0,04-0,3 | 1-6 |
| Сегментоядерные нейтрофилы | 2-5,5 | 45-72 |
| Базофилы | до 0,065 | до 1 |
| Эозинофилы | 0,02-0,3 | 0,5-5 |
| Лимфоциты | 1,2-3 | 19-37 |
| Моноциты | 0,09-0,6 | 3-11 |
В результатах общего анализа крови (Таблица 1) приведено множество показателей. Рассмотрим основные из них:
- RBC – общее количество красных кровяных телец (эритроцитов). Патологическое увеличение этих клеток связано с нарушением кроветворения. Снижение эритроцитов, как правило, является следствием анемии, гемолиза и кровопотерь.
- HGB – гемоглобин, который представляет собой белок, содержащий железо. Он транспортирует кислород к тканям, а углекислый газ – от них, а также поддерживает кислотно-щелочное равновесие. Снижение гемоглобина чаще всего возникает вследствие анемии.
- HCT – гематокрит. Он определяется как соотношение между эритроцитами, которые осели на дно после взятия анализа, и общим объемом крови. Повышение данного показателя свидетельствует о полиурии, эритроцитозе или эритремии. Снижение уровня гематокрита бывает при анемии и увеличении объема циркулирующей крови.
- PLT – тромбоциты. Эти клетки отвечают за свертываемость крови. Если их количество снижается, то причиной могут быть вирусные заболевания, поражения костного мозга, инфекции бактериального характера и другие патологии. Рост числа тромбоцитов вызван самыми разнообразными недугами: от болезней суставов до раковых опухолей.
- ЦП – цветовой показатель. Он определяет насыщение эритроцитов гемоглобином. Если оно недостаточное, то это может свидетельствовать о железодефицитной анемии, малокровии или отравлениях свинцом. Когда ЦП поднимается выше нормы, то причиной является онкология, полипоз желудка и дефицит витаминов В9 и В12.
- Эритроцитарные индексы:
- MCV – средний объем эритроцитов, служащий для определения водно-солевого баланса и типа анемии;
- RDW – степень разнообразия эритроцитов, которая определяет, насколько клетки отличаются друг от друга по объему;
- MCH – среднее содержание гемоглобина в эритроците; этот критерий считается аналогом цветового показателя;
- MCHC – средняя концентрация и содержание гемоглобина в красных клетках крови; этот показатель рассчитывается с учетом уровня гематокрита и гемоглобина.
- ESR – скорость оседания эритроцитов. Этот показатель позволяет определить самые разнообразные патологии. В больших количествах он наблюдается при онкологических заболеваниях, инфекционных патологиях, воспалительных процессах и т.д. Снижение скорости оседания эритроцитов часто бывает следствием нарушения кровообращения, появления анафилактического шока и развития сердечно-сосудистых болезней.
 Теперь перейдем к лейкоцитарной формуле (Таблица 2). Она определяет процентное соотношение различных видов лейкоцитов в крови, то есть относительное содержание каждого типа белых клеток. Для чего нужна эта формула? Она очень важна, поскольку при любых изменениях в организме процентное содержание определенных видов белых клеток в крови уменьшается или увеличивается. Это связано со снижением или ростом других типов. По информации, полученной вследствие лейкоцитарной формулы, можно судить о течении той или иной патологии, появлении осложнений, а также более точно прогнозировать исход заболевания.
Теперь перейдем к лейкоцитарной формуле (Таблица 2). Она определяет процентное соотношение различных видов лейкоцитов в крови, то есть относительное содержание каждого типа белых клеток. Для чего нужна эта формула? Она очень важна, поскольку при любых изменениях в организме процентное содержание определенных видов белых клеток в крови уменьшается или увеличивается. Это связано со снижением или ростом других типов. По информации, полученной вследствие лейкоцитарной формулы, можно судить о течении той или иной патологии, появлении осложнений, а также более точно прогнозировать исход заболевания.

