Опухли миндалины
Содержание:
- Причины рака небных миндалин
- Хронический тонзиллит и гипертрофия небных миндалин
- Классификация
- Признаки воспаления гланд
- Стадии
- Симптомы рака миндалины
- Почему болит горло, и как нельзя полоскать
- Стадии заболевания
- Современные методы лечения рака миндалин
- Лечение рака небной миндалины
- Методы диагностики
- Лечение острого тонзиллита
- Аденоиды лечить или удалять
- Лечение хронического тонзиллита
- Преимущества лечения в «Лор-клинике доктора Зайцева».
- Методы профилактики
- Сколько выходят соли из организма
- Что такое наркотик соль?
Причины рака небных миндалин
Не так давно предполагали, что ведущая роль в этиологии принадлежит употреблению крепких алкогольных напитков в сочетании с агрессивным курением или традиция жевания психоактивных растений растительных смесей — наса и бетеля некоторыми восточными народами.
В последние годы утвердились в мнении, что к злокачественному процессу приводит жизнедеятельность вируса папилломы человека 16 и 18 типов, аналогично карциноме шейки матки.
К факторам риска относят производственные вредности — напряжение голосового аппарата и хронические воспалительные процессы — тонзиллиты, ангины.
Хронический тонзиллит и гипертрофия небных миндалин
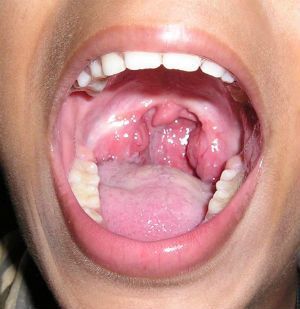 1 степень гипертрофии миндалин
1 степень гипертрофии миндалин
Нёбные миндалины так же, как и аденоиды являются важной составляющей организма ребенка. Рост нёбных миндалин приходиться на возраст от пяти до семи лет, далее после восьми лет миндалины уменьшаются и имеют вид как у взрослых
Различают три степени гипертрофии нёбных миндалин, в зависимости от их размера. Гипертрофия (увеличение нёбных миндалин) не всегда являться хроническим тонзиллитом.
Хронический тонзиллит ставиться на основании осмотра, анамнеза и жалоб со стороны пациента.
Хронический тонзиллит условно можно разделить на две формы: декомпенсированную и компенсированную.
При компенсированной форме тонзиллита воспаление наблюдается только в нёбных миндалинах, а нарушения функций внутренних органов при данной форме тонзиллита нет. Жалобы могут быть на дискомфорт в глотке, неприятный привкус и запах из ротовой полости.
Декомпенсированная форма
О данной форме хронического тонзиллита можно говорить тогда, когда воспаление в нёбных миндалинах приводит к нарушению функции остальных органов, или же когда отмечаются рецидивирующее течение ангин (два раза в год и чаще в течении двух лет). При декомпенсации в большинстве случаев могут появляться следующие симптомы: тонзиллогенная интоксикация: общая слабость, стойкий субфебрилитет (температура тела 37.0-37.5), периодически боль в суставах, боли в области сердца, мышечные боли, осложнения со стороны почек.
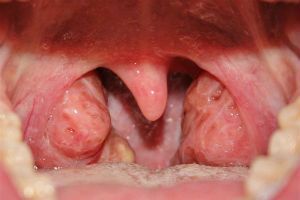 2 степень гипертрофии миндалин
2 степень гипертрофии миндалин
На основании клинико-лабораторных исследованиях, можно оценить состояние нёбных миндалин, а именно: мазок из зева на флору и чувствительность к антибиотикам, анализ крови на АСЛ-О (антистрептолизин -О) — количество продукта жизнедеятельности микроба(токсина) , С-реактивный белок в сыворотке крови, отражающего активность воспалительного процесса в миндалинах, и ревмо-фактор анализ, который дает возможность оценить, не начинается ли аутоиммунный процесс в организме ребенка, когда собственные клетки организма начинают воспринимать свои за чужеродные и вести с ними борьбу.
При компенсированном тонзиллите ребенку можно попробовать провести курс консервативной терапии в виде промывание лакун нёбных миндалин. Процедура проводится следующим образом. При помощи канюли (тонкой длинной иголочки тупой на конце), специального антисептического раствора проводиться промывание каждой лакуны небной миндалины под контролем зрения. В меру возраста ребенка и личностных особенностей характера не всегда процедура может быть выполнена.
По аналогии с аденоидами нёбные миндалины, которые на фоне проводимой консервативной терапии не несут свою иммунную функцию нуждаются в санации (хирургическом лечении тонзиллэктомии).
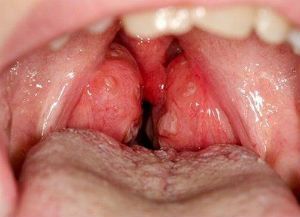 3 степень гипертрофии миндалин
3 степень гипертрофии миндалин
Тонзиллотомия — частичное удаление нёбных миндалин показано только при 3 степени гипертрофии нёбных миндалин которое сопровождается затруднением глотания, дыхания, проявлениями апноэ (остановки дыхания во сне).
Врачи-оториноларингологи () Центра эндохирургии и литотрипсии имеют огромный опыт решения проблем связанных с заболеваниями органов в том числе миндалин. У нас есть возможность не только осмотреть ребёнка, поставить диагноз, назначить лечение, но и показать ребёнка смежным специалистам, для того чтобы коллегиально выбрать дальнейшую тактику лечения. В ЦЭЛТ проводится эндоскопическое исследование носоглотки, при котором имеется возможность визуализации аденоидов их точного расположения относительно полости носа и слуховых труб.
В случаях, когда консервативное лечение неэффективно и при наличии соответствующих показаний в дневном хирургическом стационаре проводятся операции по (аденотомия), частичному удаление миндалин (тонзиллотомия), полное удаление миндалин (тонзиллэктомия).
Все операции производятся под общим обезболиванием. После операции ребёнок находиться в палате под динамическим наблюдением, в течение 3-4 часов. После осмотра врача-хирурга и врача-анестезиолога-реаниматолога, выписывается домой. О других преимуществах дневного стационара ЦЭЛТ Вы можете прочитать на нашем сайте.
В нашей многопрофильной клинике всегда рады помочь Вам и вашим детям.
Классификация
Острый тонзиллит (ангина) или первичное воспаление может протекать в катаральной, лакунарной, фолликулярной, реже некротической форме. Вторичное острое воспаление небных миндалин чаще всего возникает на фоне имеющихся воспалительных или инфекционных заболеваний — скарлатины, дифтерии, брюшного тифа, мононуклеоза, а также лейкозов,
Хронический тонзиллит – это длительный воспалительный процесс в гландах, с редкими или постоянными рецидивами болезни. Обострения могут быть вызваны как вирусами или бактериями, так и на фоне ОРВИ, заболеваний зубов, общего снижения иммунитета.
Признаки воспаления гланд
Заболеть можно достаточно легко — стоит просто попить из чашки больного или воспользоваться его полотенцем. Бывает, что инфекция проникает в гланды из других органов — например, при хроническом гайморите или при наличии кариозных зубов.
Как понять, что началась ангина?
- Болит горло — неприятные ощущения возникают при каждом глотке.
- Появляется першение в горле.
- Повышается температура тела до 39℃.
- Болят суставы — как говорят пациенты, «всё тело ломит».
- Увеличиваются лимфатические узлы.
- Гланды увеличиваются в размерах, на них заметен белый гнойный налёт.
Хронический тонзиллит возникает, если лечению заболевания на ранней стадии не уделялось должного внимания: лечение было запоздалым либо лечение осуществлялось неправильно. Также спровоцировать хроническое воспаление могут имеющиеся в организме хронические заболевания, стоматологические проблемы, стресс, ослабленный иммунитет.
Симптомы хронического тонзиллита не так интенсивны, как при остром тонзиллите, но и они доставляют больному немало беспокойства:
- гнойные пробки в миндалинах;
- боль в горле;
- неприятный запах изо рта, заметный окружающим;
- повышенная температура тела — держится на уровне 37,5℃;
- быстрая утомляемость.
Обострения хронического воспаления случаются до нескольких раз в год. Воспалённые гланды из защитников сами превращаются в постоянный источник инфекции в организме. Такое состояние терпеть нельзя — лечение горла должно проводиться обязательно и только под контролем лор-врача.
Стадии
В зависимости от размеров злокачественной опухоли и степени ее распространения в организме, выделяют четыре стадии рака миндалин:
- Стадия I: злокачественная опухоль диаметром менее 2 см, которая не распространяется за пределы миндалины.
- Стадия II: злокачественная опухоль диаметром 2–4 см, которая не распространяется за пределы миндалины.
- Стадия III: злокачественная опухоль диаметром более 4 см, которая распространяется в лимфатический узел на шее на стороне поражения. Диаметр очага в лимфоузле не превышает 3 см.
-
Стадия IV диагностируется в одном из четырех случаев:
- рак, распространившийся в соседние органы и/или в более чем один лимфоузел;
- рак, распространившийся в один лимфатический узел на стороне злокачественной опухоли, при этом диаметр очага в лимфоузле более 6 см;
- рак, распространившийся в лимфатический узел на стороне, противоположной локализации первичной опухоли;
- рак миндалин с отдаленными метастазами.
Симптомы рака миндалины
Обнаружить заболевание очень просто — достаточно заглянуть в рот. Парадокс, что в 1-2 стадии процесс выявляют только у 17%, а 4 стадия с метастазами диагностируется в 45% случаев. Абсолютно визуальная — доступная ежедневному и, если хотите, ежечасному осмотру анатомическая область умело скрывает свои болезни долгим периодом отсутствия каких-либо симптомов.
Раковая опухоль не болит, кровотечение из язвочки человек не замечает, потому что сглатывает кровь со слюной, места для прохождения пищи достаточно. Увеличенная миндалина может перекрыть половину глоточного просвета, только тогда её замечает хозяин, потому что она мешает прохождению твердых кусочков еды.
Ведущий клинический признак — плотная опухоль, очень часто с незаживающей язвочкой с грубыми краешками, дно покрыто бело-желтым налетом, и всё безболезненное. Опухоль миндалины может распространиться вглубь лицевого черепа и даже его основания, захватывать сонную артерию.
Часто первым признаком становится увеличенный из-за метастазов лимфатический узел на шее или нарушение глотания. Увеличенные метастазами лимфатические узлы довольно заметны, очень плотные со временем намертво фиксируются к мышечным тканям и прорастают кожу, при сдавлении нервного пучка появляются боли. В центральной части лимфоузла нарушается питание тканей опухоли, они начинают распадаться, приводя к кровотечению.
К опухолевым поражениям ротовой полости легко присоединяется бактериальная и грибковая флора, вызывающая воспаление с гнилостным запахом, появляются кровоточащие очаги распадающейся ткани, приводя к интоксикации и системной воспалительной реакции. Питание больного нарушается, нарастает истощение и тягостный синдром кахексии-анорексии.
Почему болит горло, и как нельзя полоскать
Каждый человек ощущает боль в горле в среднем не менее 2–3 раз в год . Причиной першения, дискомфорта, а подчас и сильного болевого синдрома, значительно снижающего качество жизни, в подавляющем большинстве случаев становится респираторная инфекция. На сегодня известно примерно о 300 «возбудителях боли в горле», более 200 из которых — вирусы. Считается, что около 85–95 % случаев боли в горле у взрослых и 70 % у детей обусловлены именно вирусной инфекцией . В других случаях боль в горле вызвана бактериями и, гораздо реже, — грибами. Иногда болевой синдром обусловлен неинфекционными причинами, но эти случаи скорее исключение из правил.
Клиническая картина при боли в горле довольно типична: отечность зева, увеличение миндалин, сопровождаемые першением и дискомфортом различной степени. Цель лечения — устранить болевой синдром, нарушение глотания, першение, раздражение глотки и сухой кашель . Согласно отечественным рекомендациям, пациентам показаны антисептические местные препараты, щадящая диета, согревающие компрессы на переднюю поверхность шеи, паровые ингаляции и средства для полоскания горла . Однако отношение врачей к полосканию далеко не однозначно.
Известно, что слизь, которая в норме покрывает оболочку глотки, выполняет много важных функций. Она механически защищает эпителий от действия повреждающих факторов, включая микробов, а также содержит иммунокомпетентные клетки. К тому же слизистая оболочка вырабатывает интерферон, иммуноглобулины и лизоцим, участвуя таким образом в процессах местного иммунитета .
Интенсивные полоскания концентрированными растворами способствуют смыванию слизи, что приводит к нарушению защитного барьера слизистой оболочки и уменьшению иммунного ответа. Но полоскания имеют и терапевтический эффект, обеспечивая увлажненность слизистой оболочки и механически вымывая возбудителей инфекции.
Баланс между пользой и вредом, который могут принести чересчур активные манипуляции, зыбок. Эффект популярной процедуры во многом зависит от того, какие средства и каким образом используются для ее проведения.
NB! Категорически не рекомендуется применять для полосканий концентрированные растворы антисептиков, в том числе хлоргексидина, калия перманганата, а также других средств в дозах, превышающих рекомендуемые .
При запросах на препараты для полоскания горла у первостольника 3 задачи:
- Помочь определиться c тем, каким раствором можно полоскать горло и выбрать именно то средство,которое лучше всего подойдет посетителю.
- Объяснить правила применения.
- Подчеркнуть риски, с которыми связано превышение дозировок.
Чтобы консультация была корректной, начинать ее лучше с уточняющих вопросов.
Стадии заболевания
Отличается стадирование опухоли с внутриклеточными включениями ДНК вируса папилломы человека 16 типа (16HPV) и без него.
При отрицательных по вирусу новообразованиях всё просто:
- 1 стадия — местное образование до 2 см, без метастазов в лимфоузлах;
- 2 ст. — опухоль менее 4 см и лимфатический коллектор без признаков рака;
- 3 ст. — новообразование более 4 см с «чистыми» лимфоузлами или меньше и есть узел до 3 см;
- 4 ст. предполагает либо любого размера первичная опухоль с отдалёнными метастазами, либо очень распространенное поражение ротоглотки с большим конгломератом лимфоузлов на той же стороне, либо не очень крупный раковый узел с лимфоузлами на противоположной стороне шеи.
При стадировании папилломавирусного рака в 1 и 2 стадиях возможны метастатические лимфоузлы, а 4 стадия — только с отдалёнными метастазами при любой опухоли и лимфоузлах.

Современные методы лечения рака миндалин
Тактика лечения в первую очередь зависит от стадии рака миндалин и присутствия в опухолевых клетках ВПЧ. Выполняют хирургические вмешательства, применяют лучевую терапию, химиотерапию. Подходы к лечению существенно различаются при ранних (опухоль менее 4 см в пределах миндалин) и поздних (более крупные опухоли, вторгшиеся в соседние ткани, распространившиеся в регионарные лимфоузлы) стадий рака миндалин.
Хирургическое лечение
При раке миндалин на ранних стадиях обычно проводят хирургические вмешательства небольшого объема. Необходимо полностью удалить злокачественную опухоль и некоторое количество окружающих тканей. Разрезов на коже не делают — манипуляции выполняют через рот. Удалить миндалины, пораженные опухолью на ранней стадии, можно даже под местной анестезией — при этом пациент покидает клинику уже в день вмешательства. Злокачественное новообразование удаляют специальными инструментами или лазером.
В настоящее время при раке миндалин применяются такие современные хирургические методики, как:
- Трансоральная лазерная микрохирургия (TLM) — удаление новообразований ротоглотки с помощью лазера. Хирург применяет микроскоп, с помощью которого четко видит границу между опухолевой и здоровой тканью. Это позволяет минимизировать травматизацию нормальных тканей.
- Трансоральная роботизированная хирургия (TORS) — метод удаления доброкачественных и злокачественных опухолей языка, миндалин, гортани, глотки с помощью роботической системы da Vinci. Робот-ассистированные операции на ЛОР-органах — щадящие вмешательства, которые максимально сохраняют здоровые ткани.
При подозрении на лимфогенное распространение рака хирург может выборочно удалить некоторые лимфоузлы на шее. Их отправляют на гистологическое исследование. Если в этих лимфоузлах обнаружен рак, то нужно провести повторную операцию и удалить больше лимфатических узлов.
При более крупных, распространившихся в соседние структуры и лимфоузлы злокачественных опухолях миндалин выполняют более агрессивные операции. Может потребоваться удаление части мягкого неба, задней части языка. После таких операций, чтобы восстановить способность нормально разговаривать и есть, необходимы реконструктивные вмешательства, реабилитация.
Лучевая терапия
Лучевая терапия при раке миндалин может быть назначена в следующих случаях:
- В качестве самостоятельного лечения при злокачественной опухоли на ранней стадии.
- Перед операцией (неоадъювантная лучевая терапия), чтобы уменьшить опухоль и упростить ее удаление.
- После операции (адъювантная химиотерапия), чтобы уничтожить оставшиеся опухолевые клетки.
- В сочетании с химиотерапией — это так называемая химиолучевая терапия. Она работает эффективнее, чем химиопрепараты или облучение по отдельности.
- В качестве паллиативного метода лечения — для борьбы с симптомами, вызванными раком миндалин на поздних стадиях.
Облучают миндалины и, при необходимости, регионарные лимфоузлы. Обычно процедуры проводят один раз в день в течение нескольких недель.
Противоопухолевая терапия
Химиопрепараты обычно применяют после удаления рака миндалин, чтобы снизить риск рецидива, либо назначают на поздних стадиях в качестве основного метода лечения.
При раке миндалин эффективен таргетный препарат цетуксимаб (Эрбитукс). Его назначают вместе с лучевой терапией, если пациенту противопоказана химиотерапия. В ряде случаев, при рецидиве, произошедшем в течение 6 месяцев после завершения химиотерапии, применяется иммунопрепарат ниволумаб (Опдиво). Он активирует иммунную систему, в результате чего она начинает обнаруживать и уничтожать опухолевые клетки.
Лечение рака небной миндалины
При любой распространённости, исключая метастатическую 4 стадию, на первом этапе рекомендуется хирургическое лечение — удаление опухоли и пораженных метастазами лимфоузлов.
При невозможности операции проводится облучение в сочетании с химиотерапией или последовательно химиотерапия, а затем лучевая терапия и опять решается вопрос оперативного пособия. Но при полной регрессии рака в результате консервативных мероприятий на этом можно остановиться, при остатках рака в зоне облучения предлагается удаление.
Метастатический процесс подлежит системному лечению — цитостатики в сочетании с иммуноонкологическими препаратами. Спектр цитостатиков достаточно широк, эффективность продемонстрировали 4 моноклональных антитела.
Методы диагностики
Во время первичного приема врач осматривает горло, выявляет увеличение миндалины, оценивает ее внешний вид. Доктор проводит осмотр носовой полости, наружного уха, пальпацию (ощупывание) лимфатических узлов на шее. Если по результатам осмотра возникает подозрение на злокачественную опухоль, то выполняют биопсию. В миндалину вводят тонкую иглу, соединенную со шприцем, и путем потягивания за поршень получают клетки из новообразования. Эта процедура называется пункционной аспирационной биопсией. Полученный материал отправляют в лабораторию для исследования под микроскопом на наличие злокачественных клеток.
После того как злокачественный характер новообразования подтвержден по результатам биопсии, проводят обследование, чтобы оценить степень распространения рака в организме, уточнить стадию и правильно спланировать лечение.
Методы диагностики, которые может включать обследование:
- Компьютерная томография, магнитно-резонансная томография.
- Ортопантомография — особый вид рентгенографии костей черепа, когда на снимке они как бы «разворачиваются» в одну плоскость. Это исследование часто проводят стоматологи. При раке миндалин оно помогает разобраться, вторглась ли злокачественная опухоль в кость верхней или нижней челюсти.
- ПЭТ/КТ-сканирование — «золотой стандарт» в поиске метастатических очагов. Пациенту вводят безопасный радиофармпрепарат, который накапливается в раковых очагах. Затем выполняют снимки с помощью специального аппарата (ПЭТ-сканера). Благодаря радиофармпрепарату, все опухолевые очаги на снимках хорошо контрастируются. Чтобы точнее оценить локализацию новообразований, изображения, полученные с помощью ПЭТ-сканирования, накладывают на КТ-снимки.
Выполняют анализ на вирусы папилломы человека
Это важно, так как от ВПЧ-статуса может зависеть тактика лечения. Сам вирус после заражения до конца жизни остается в организме
Избавиться от него не получится, эффективных противовирусных препаратов для лечения этой инфекции не существует.
Лечение острого тонзиллита
Выделяют ряд основных приемов в лечении бактериальной ангины:
- полоскание аптечными препаратами — Хлоргексидин, Мирамистин, Фурацилин;
- полоскание растительными экстрактами — ромашка, череда, календула;
- орошение горла и миндалин спреем на основе антисептиков или антибиотиков — Тантум Верде, Стопангин;
- леденцы или таблетки для рассасывания, обладающие противомикробным и смягчающим действием — Лизобакт, Граммидин;
- антибиотики широкого спектра действия в виде таблеток при легкой или средней степени тяжести — Амоксиклав, Аугментин, Флемоксин;
- антибиотики из группы сульфаниламидов, цефалоспоринов или макролидов, если у пациента имеется непереносимость или резистентность к действию пенициллинов — Цефтриаксон, Эритромицин, Бисептол;
- антигистаминные средства, применяемые перорально — Зодак, Супрастин, Эриус;
- жаропонижающие препараты — Нурофен, Ибупрофен.
Чтобы препараты подействовали, используют следующие правила:
- полоскание требуется осуществлять каждые 40-60 минут;
- препараты для полоскания чередуют;
- после полоскания или орошения запрещено употреблять пищу, пить воду в течение 30 минут;
- курс терапии перечисленными методами 7-10 дней;
- прием антигистаминных средств только перед сном, большинство из них вызывает сонливость;
- жаропонижающие средства используют только при подъеме температуры тела свыше 38,5 градусов, принимают не чаще 1 раза в 4 часа;
- антибиотики употребляют не менее 7 дней (даже если через пару суток пациенту стало значительно легче), это предупреждает риск развития резистентности у патогенного микроорганизма к употребляемой форме действующего вещества.
Перечисленные методы терапии обладают комбинированным эффектом:
- противовоспалительный;
- антисептический, противомикробный;
- вяжущий;
- отхаркивающий.
Важно учитывать противопоказания и наличие побочных эффектов. При ангине используют только те лекарства, которые не вызывают такие действия
Если у пациента воспаленные ткани полости рта, запрещено употреблять горячую пищу или воду. Это может привести к усилению повреждения.
Аденоиды лечить или удалять
Самой распространённой патологией у детей являются увеличение носоглоточной миндалины (аденоидные вегетации, аденоиды). По данным разных авторов наличие аденоидов отмечается у детей до 14 лет от 5 до 45% случаев.
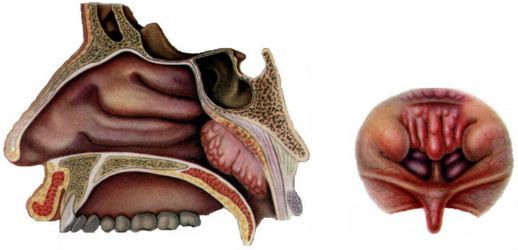 аденоиды
аденоиды
Аденоиды располагаются в своде носоглотки, там, где заканчивается полость носа, служа естественным фильтром, не дающим вирусным и бактериальным агентам попадать в нижние отделы дыхательной системы — трахею и бронхи. У детей во время воспалительного процесса в аденоидах (местной борьбы с вирусными или микробными агентами в ткани носоглоточной миндалины) может наблюдаться затруднение носового дыхания за счёт того, что ткань закрывает просвет полости носа сзади, мешая тем самым нормальному прохождению воздуха, наличие слизистого отделяемого в передних отделах полости носа, храп. У детей наблюдается кашель по типу «поперхивания» за счёт попадания секрета, из носоглотки на голосовые связки.
Кашель не всегда связан с аденоидитом (воспалении аденоидов). Зачастую кашель связан с той или иной проблемой в нижних отделах дыхательной системы (трахеит, бронхит, пневмония, детские инфекции). Для исключения данной патологии ребёнка необходимо проконсультировать у педиатра, который проведёт аускультацию (послушает шумы органов), дав заключение о наличие или отсутствии патологии.
За счет специфического места расположения, на аденоиды, невозможно нанести мазь, подействовать спреями, воспользоваться полосканием из-за этого аденоиды лечатся сравнительно долго.
Лечение хронического тонзиллита
Применимы схожие консервативные методы, чтобы устранить воспаление и гной на миндалинах. Но они вызывают эффект в течение продолжительного времени. Поэтому отоларингологи советуют более радикальные методики.
- Промывание миндалин. Его проводят в кабинете отоларинголога. Происходит действие наподобие полоскания, но намного эффективнее. Жидкость подают под высоким напором, вымывая гнойные пробки с миндалин. На очаг поражения наносят антисептик или антибиотик. Требуется выполнять до 15 процедур каждый год.
- Вакуумное лечение. Первоначально врач при помощи специального аппарата высасывает гнойные пробки. Очаг поражения обрабатывают антисептиком. Процедура помогает предотвратить потребность в хирургическом удалении миндалин. Она применима даже для детей и беременных женщин. Гнойной не образуется продолжительное время.
Даже консервативные методы терапии должны назначаться только врачом. Самостоятельные методики могут привести к повреждению и кровотечению в миндалинах. Через этот очаг инфекция проникает в системный кровоток, провоцируя миокардит, сепсис, пиелонефрит и другие поражения.
Хронический тонзиллит поддается лечению антибиотиками. Применяют комбинацию из следующих методов:
- пероральный или инъекционный прием антибиотика, к которому имеют чувствительность патогенные микроорганизмы, локализующиеся на миндалинах;
- орошение пораженных тканей антибактериальным средством из другой лекарственной группы.
Чтобы подобрать правильный антибиотик, рекомендуется сдать бактериальный посев. У пациента из зева берут мазок, определяя состав микрофлоры. Выделяют точный вид возбудителя и препарат, к которому он имеет чувствительность.
Пациенту требуется лечить не только инфекционный очаг в области миндалин, но и соседних тканей. Обязательно проводят комплексную терапию кариеса, отита, гайморита, синусита, фронтита.
Чтобы закрепить результат, не дать патологии развиться повторно, рекомендуется проводить методики, усиливающие иммунитет.
- Физиопроцедуры. Используют УФО-облучение, магнитотерапию, лазер, электрофорез. Это помогает ускорить метаболизм, заживление поврежденных тканей, кровообращение.
- Иммунотерапия. Чтобы организм мог самостоятельно бороться с инфекцией, требуется достаточное количество витаминов, которые можно употреблять в форме препаратов. Дополнительно используют иммуностимуляторы. Например, ИРС-19, бронхомунал.
Отоларинголог может посоветовать тонзиллэктомию. Хирургическая методика применяется редко, когда остальные методы не помогают, поэтому наступает состояние, опасное для здоровья пациента.
Преимущества лечения в «Лор-клинике доктора Зайцева».
Лечение заболеваний глотки – профиль нашей лор-клиники. Мы принимаем детей с трёхлетнего возраста. С маленькими пациентами работают высококвалифицированные лор-врачи с большим опытом работы. Применение авторских методик, самое современное оборудование и большие возможности для проведения лечебных и физиопроцедур – всё это по достоинству оценили тысячи пациентов. Если ваш малыш боится врачей, мы давно решили эту проблему в рамках нашей лор-клиники. Для вас мы предлагаем услугу «Адаптация ребёнка к лор-кабинету», когда доктор в игровой форме проводит приём и помогает малышу привыкнуть к врачу и процедурам.
Чтобы записаться на консультацию, звоните, пожалуйста, по телефону +7 (495) 642-45-25. Приходите сами и приводите своих деток.
Мы вам обязательно поможем!
Всегда ваш, .
Об авторе: ЛОР врач высшей категории, кандидат мед. наук.
Методы профилактики
Невозможно полностью исключить риск распространения инфекции в организме человека. Но можно использовать простые правила, значительно уменьшающий его:
- своевременное лечение любых инфекций в организме;
- частое мытье рук;
- употребление продуктов питания, поставляющих в организм достаточное количество полезных веществ;
- адекватная физическая нагрузка, соразмерная со здоровьем человека;
- употребление напитков со слегка прохладной или комнатной температурой;
- использование одежды по сезону;
- процедуры закаливания;
- устранение любых ситуаций, приводящих к переохлаждению организма.
Методы профилактики требуется использовать ежедневно.
Сколько выходят соли из организма
Практически все синтетические наркотические вещества достаточно долго не выводятся из организма. Регулярное употребление вызывает накапливание наркотика в крови, моче, волосах и жировой ткани.
Сколько в крови держится соль
Наркотическая соль при первом употреблении сохраняется в крови около полутора недель. Что касается давнего и регулярного приема, то в этом случае вещество остается в организме постоянно. Именно этот фактор влияет на тяжесть зависимости и сложность лечения солевых наркоманов.
Сколько часов соль держится в моче
Разовое потребление наркотика обнаружится по анализу мочи спустя неделю. При постоянном употреблении следы будут выявлены даже через 3-4 месяца. Ни питье воды, ни спорт, ни другие рецепты из Интернета не помогут убрать соль из организма.
Что такое наркотик соль?
Соль — это кристаллический порошок, изготавливаемый на основе мефедрона. Еще несколько лет назад рекламу наркотика можно было встретить буквально на каждом шагу — на асфальте, стенах, домах. Распространялось вещество под видом соли для ванны, при этом компоненты порошка постоянно менялись, чтобы избежать уголовной ответственности. Сегодня наркотическое вещество соль официально запрещено к распространению на территории России, список запрещенных компонентов расширен, но увы — предприимчивые торговцы смертью находят способы для реализации наркотиков.
Как выглядит наркотик соль?
По внешнему виду наркотик действительно похож на обычную поваренную соль. В зависимости от чистоты, кристаллы могут быть белыми или сероватыми. Многие торговцы подкрашивают порошок в розовый или голубой цвет для привлечения внимания.
Целевая аудитория — подростки и молодежь до 25 лет.
Связано это с низкой ценой и доступностью. Любой тинэйджер, имея выход в Интернет и пару тысяч, сможет попробовать «соль для ванны». Поэтому информирование о вреде подобных веществ должно быть наглядным — лекции и просмотр фильмов в школах, колледжах и ВУЗах, откровенные разговоры в семье
Важно быть в курсе жизни своего ребенка — где он, с кем общается, чем интересуется, о чем переживает.
Состав соли
Теоретически, основным составляющим наркотической соли является мефедрон. Однако для удешевления производства, дилеры часто подмешивают в кристаллы что угодно — от пищевой соды и растолченного анальгина до стирального порошка и крысиного яда. Предугадать реакцию организма на такой «коктейль» нереально — многие желающие испытать новые ощущения погибают в результате отравления.
Поскольку наркотик изготавливается путем нагрева компонентов, многие из них начинают выделять огромное количество токсических веществ и канцерогенов. Последующее курение «помогает» им проникнуть прямиком в кровеносную систему.
Химическая формула наркотика соль
Наркодилеры много лет избегали наказания за распространение наркотической соли за счет постоянной смены компонентов, не все из которых были запрещены. Несмотря на то, что список таковых был значительно расширен, торговцы продолжают постоянно менять рецептуру наркотика. В основе кристаллов должен быть мефедрон, но в каком количестве он будет там — большой вопрос. Чаще всего основного нарковещества крайне мало, для усиления эффекта могут добавить растолченные медикаменты. Для веса подмешивается сода, стиральный порошок, мука, и т.д.
Какой эффект от соли
Люди под солью ощущают прилив энергии, радости и счастья. Обостряются звуковые, тактильные и зрительные ощущения, усиливается либидо. Под действием наркотика можно тусоваться ночь напролет, не ощущая усталости. Именно поэтому в ночных клубах «соляга» весьма популярна. Вещество также притупляет чувство самосохранения и боли, поэтому под воздействием соли нередко падают с высоты, замерзают или попадают под машину.
После того, как эффект закончится, любителя веселья ждет депрессия, тяжелый отходняк и галлюцинации.

