Печеночные пробы
Содержание:
- Диагностика
- Антинуклеарные антитела (АНА)
- Диагностика вирусных и аутоиммунных заболеваний печени
- Клинические характеристики пациентов с COVID-19 и повреждениями печени в период госпитализации
- Таблица 2
- Фибриноген — что это?
- Лечение хронической печеночной недостаточности
- Как уровень аланинаминотрансферазы при гепатите зависит от пола
- Показания к проведению УЗИ печени
- Аспартатаминотрансфераза (АсАТ, АСТ)
- Анализ на онкомаркеры при раке печени
- Как проходит процедура ультразвукового исследования печени?
- Современные подходы к лечению
- Подготовка к обследованию
- Кому назначают тест на АлАТ
Диагностика
Для постановки диагноза стенозирующего атеросклероза БЦА, необходимо обратиться к неврологу, который и проведет обследование. При первом обследовании, доктор проводит сбор анамнеза, выявляет все симптомы развития патологии и проводит пальпацию артерий шейного отдела.
После этого он отправит больного на диагностику инструментальным методом, а также сдать кровь на биохимический анализ крови с липидным профилем. Биохимия показывает индекс общего холестерина в составе крови и его фракций.
Существует несколько видов диагностирования стенозирующего атеросклероза магистральных артерий шеи:
- Магнитно-резонансная ангиография брахиоцефальных артерий. Данная диагностика позволяет сканировать магистральные артерии, обеспечивающие кровоснабжение клеток головного мозга. При помощи введённого контраста, определяется локализация атеросклероза и масштаб атеросклеротического поражения в сосудах. При помощи метода МРТ можно точно выявить участок новообразования и его масштаб. Также по данной методике определяется скорость кровотока в головной мозг и количество протекаемой крови через артериальный просвет;
- Дуплексное и триплексное сканирование брахиоцефальных сосудов.
Методом триплексного сканирования при стенозирующем атеросклерозе БЦА можно выявить атеросклеротические новообразования во всех ветвях брахиоцефальных магистралей.
Триплексное сканирование дает наиболее полный результат развития патологии и применяется для выявления патологий шейного отдела.
По данному сканированию, доктор видит полную картину:
- Наличие в БЦА тромбов;
- Наличие атеросклеротических бляшек;
- Наличие отслоения в эпидермисе сосудистой оболочки;
- Стенозирование артерии;
- Расширения оболочки;
- Проходимость крови в суженом просвете;
- Выявление окклюзии;
- Наличие аномалий в строении и сосудистых деформаций;
- Определение размера просвета;
- Эластичность артериальной оболочки;
- Изображение формы внутренней стороны оболочки и ее внешней поверхности;
- Определение риска разрыва артерии;
- Диагностирование аневризмы.
Только на основании триплексного сканирование и МРТ, доктор установит точный диагноз стенозирующего атеросклероза и пропишет необходимое лечение.
Магнитно-резонансная ангиография брахиоцефальных артерий
Антинуклеарные антитела (АНА)
С помощью АНА теста можно определить наличие в крови антинуклеарных антител (антител к ядерным антигенам).
АНА – это группа специфических аутоантител, которые производит иммунная система нашего организма в случае аутоиммунных нарушений. Антитела оказывают повреждающее действие на клетки организма. При этом человек испытывает различные болезненные симптомы, например боль в мышцах и суставах, общую слабость и др.
Обнаружение в сыворотке крови антител принадлежащих к группе АНА (например, антител к двуспиральной ДНК) помогает выявить аутоимунное заболевание, контролировать течение болезни и эффективность его лечения.
1
Исследование крови на АЦЦП

2
Анализ крови на С-реактивный белок

3
Исследование крови на АЦЦП
Когда необходим анализ крови на антинуклеарные антитела
Выявление антинуклеарных антител может быть признаком следующих аутоиммунных заболеваний:
- полимиозит;
- дерматомиозит;
- системная красная волчанка;
- смешанное заболевание соединительной ткани;
- склеродермия;
- синдром и болезнь Шегрена;
- синдром Рейно;
- аутоиммунный гепатит
Как выполняется тест на антинуклеарные антитела
Кровь на антинуклеарные антитела берется из вены на локтевом сгибе, натощак. Перед исследованием можно не придерживаться никакой диеты.
В некоторых случаях, для того чтобы дифференцировать различные аутоиммунные заболевания, могут потребоваться дополнительные уточняющие тесты на аутоантитела из группы антинуклеарных антител, так называемый иммуноблот АНА.
Что обозначают данные теста
Антинуклеарные антитела (другое название — антинуклеарный фактор) указывают на наличие какого-то аутоиммунного нарушения, однако не указывают точно на болезнь, вызвавшую его, поскольку тест на АНА является скрининговым исследованием. Цель любого скрининга – выявить людей с повышенным риском того или иного заболевания.
У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения.
Нормальное значение АНА подразумевает титр антител, не превышающий значение 1: 160. Ниже этого значения анализ считается отрицательным.
Положительный анализ на антинуклеарные антитела (1:320 и более) указывает на повышение антинуклеарных антител, и наличие у человека заболевания аутоиммунной природы.
В настоящее время для выявления антинуклеарных антитела используются две методики: непрямую реакцию иммунофлюоресценции с использованием так называемой клеточной линии Нер2 и иммуноферментный анализ. Оба теста дополняют друг друга, в связи с чем их рекомендуют выполнять одновременно.
Можно выделить следующие виды антинуклеарных тел АНА в реакции непрямой иммунофлюоресненции:
- гомогенная окраска — может быть при любом аутоиммунном заболевании;
- пятнистая или крапчатая окраска может быть при системной красной волчанки, склеродермии, синдроме Шегрена, ревматоидном артрите, полимиозите и смешанном заболевании соединительной ткани;
- периферическая окраска – характерна для системной красной волчанки;
При положительном анализе на антинуклеарные антитела необходимо провести иммуноблот антинуклеарных антител для уточнения типа аутоиммунного заболевания и постановки диагноза.
Диагностика вирусных и аутоиммунных заболеваний печени
Диагностика вирусных и аутоиммунных заболеваний печени проводится с учетом результатов скрининга. В случае сильных отклонений от нормы, а также если биохимический анализ крови выявил наличие антител, имеет место вирусное заболевание, которое необходимо срочно лечить. Процесс аутоиммунного заболевания характеризуется тем, что иммунная система путает здоровые клетки с бактериями и начинает бороться с ними.
Анализы на гепатит могут выявить заболевание на разных стадиях. Лечением в случае гепатита 1-го типа будет прием иммунодепрессантов с последующим восстановлением функции иммунитета. Если заболевание не лечить, его развитие приведет к циррозу. 2-й тип, чаще всего встречающийся у детей до 14 лет, отличается невосприимчивостью к подобным препаратам и требует комплексного лечения.
Не пренебрегайте тревожными симптомами в области печени! Своевременная диагностика и нормализация состояния важнейшего органа быстро вернут вас к полноценной жизни.
Клинические характеристики пациентов с COVID-19 и повреждениями печени в период госпитализации
Среди 90 пациентов с COVID-19 и повреждением печени в период госпитализации у приблизительно половины наблюдалось тяжелое течение заболевания. Повышение АЛТ и ГГТ выявлялось часто (более чем 3 × ВГН у 37% и 41% пациентов соответственно), тогда как повышение АСТ и ОБ встречалось несколько реже (более чем 3 × ВГН у 20% и 10% пациентов соответственно). Повышение уровня ЩФ не было показательным, поскольку уровень этого фермента превысил в три раза ВГН только у 1 пациента. Применение антибиотиков, НПВП, китайской фитотерапии и интерферона было связано с прогрессированием заболевания до тяжелой формы (p от <0,001 до 0,04). Более того, в 10 (23,26%) случаях тяжелого течения заболевания наблюдалась полиорганная недостаточность, из них три пациента умерли (у одного была выявлена печеночная недостаточность). Помимо дыхательной недостаточности, у этих 10 пациентов развились другие осложнения: печеночная недостаточность (2/10), септический шок (9/10), сердечная недостаточность (4/10), почечная недостаточность (8/10), желудочно-кишечное кровотечение (1 / 10) и синдром диссеминированного внутрисосудистого свертывания (2/10). За исключением дыхательной недостаточности, большинство этих осложнений, включая печеночную недостаточность, были связаны с тяжелыми вторичными инфекциями в отделении интенсивной терапии.
Таблица 2
| Показатель | х 109/л | % |
|---|---|---|
| Палочкоядерные нейтрофилы | 0,04-0,3 | 1-6 |
| Сегментоядерные нейтрофилы | 2-5,5 | 45-72 |
| Базофилы | до 0,065 | до 1 |
| Эозинофилы | 0,02-0,3 | 0,5-5 |
| Лимфоциты | 1,2-3 | 19-37 |
| Моноциты | 0,09-0,6 | 3-11 |
В результатах общего анализа крови (Таблица 1) приведено множество показателей. Рассмотрим основные из них:
- RBC – общее количество красных кровяных телец (эритроцитов). Патологическое увеличение этих клеток связано с нарушением кроветворения. Снижение эритроцитов, как правило, является следствием анемии, гемолиза и кровопотерь.
- HGB – гемоглобин, который представляет собой белок, содержащий железо. Он транспортирует кислород к тканям, а углекислый газ – от них, а также поддерживает кислотно-щелочное равновесие. Снижение гемоглобина чаще всего возникает вследствие анемии.
- HCT – гематокрит. Он определяется как соотношение между эритроцитами, которые осели на дно после взятия анализа, и общим объемом крови. Повышение данного показателя свидетельствует о полиурии, эритроцитозе или эритремии. Снижение уровня гематокрита бывает при анемии и увеличении объема циркулирующей крови.
- PLT – тромбоциты. Эти клетки отвечают за свертываемость крови. Если их количество снижается, то причиной могут быть вирусные заболевания, поражения костного мозга, инфекции бактериального характера и другие патологии. Рост числа тромбоцитов вызван самыми разнообразными недугами: от болезней суставов до раковых опухолей.
- ЦП – цветовой показатель. Он определяет насыщение эритроцитов гемоглобином. Если оно недостаточное, то это может свидетельствовать о железодефицитной анемии, малокровии или отравлениях свинцом. Когда ЦП поднимается выше нормы, то причиной является онкология, полипоз желудка и дефицит витаминов В9 и В12.
- Эритроцитарные индексы:
- MCV – средний объем эритроцитов, служащий для определения водно-солевого баланса и типа анемии;
- RDW – степень разнообразия эритроцитов, которая определяет, насколько клетки отличаются друг от друга по объему;
- MCH – среднее содержание гемоглобина в эритроците; этот критерий считается аналогом цветового показателя;
- MCHC – средняя концентрация и содержание гемоглобина в красных клетках крови; этот показатель рассчитывается с учетом уровня гематокрита и гемоглобина.
- ESR – скорость оседания эритроцитов. Этот показатель позволяет определить самые разнообразные патологии. В больших количествах он наблюдается при онкологических заболеваниях, инфекционных патологиях, воспалительных процессах и т.д. Снижение скорости оседания эритроцитов часто бывает следствием нарушения кровообращения, появления анафилактического шока и развития сердечно-сосудистых болезней.
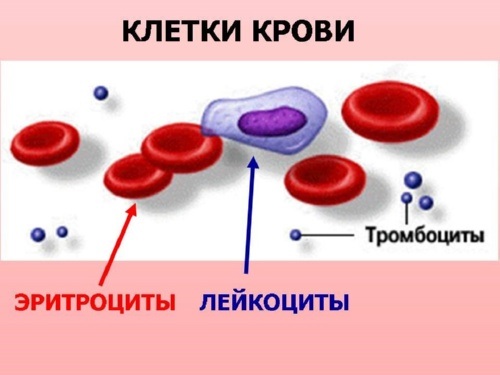 Теперь перейдем к лейкоцитарной формуле (Таблица 2). Она определяет процентное соотношение различных видов лейкоцитов в крови, то есть относительное содержание каждого типа белых клеток. Для чего нужна эта формула? Она очень важна, поскольку при любых изменениях в организме процентное содержание определенных видов белых клеток в крови уменьшается или увеличивается. Это связано со снижением или ростом других типов. По информации, полученной вследствие лейкоцитарной формулы, можно судить о течении той или иной патологии, появлении осложнений, а также более точно прогнозировать исход заболевания.
Теперь перейдем к лейкоцитарной формуле (Таблица 2). Она определяет процентное соотношение различных видов лейкоцитов в крови, то есть относительное содержание каждого типа белых клеток. Для чего нужна эта формула? Она очень важна, поскольку при любых изменениях в организме процентное содержание определенных видов белых клеток в крови уменьшается или увеличивается. Это связано со снижением или ростом других типов. По информации, полученной вследствие лейкоцитарной формулы, можно судить о течении той или иной патологии, появлении осложнений, а также более точно прогнозировать исход заболевания.
Фибриноген — что это?
Фибриноген — это белок свертывающей системы крови, который обновляется печенью регулярно, в течение 3—5 дней
В момент, когда активируется система свертывания крови в плазме, тромбин (другой важный элемент системы свертывания крови) активирует превращение фибриногена в фибрин, что крайне важно для формирования тромба. Фибриноген — это белок—мономер, а фибрин — полимер, то есть, белковая цепь, которая является основой формирования тромба.
Норма фибриногена в крови человека составляет 2—4 мг/л. Если значение снижается, то человеку запрещены оперативные вмешательства — существует высокий риск кровотечения. Если же фибриноген повышен, то есть высокая вероятность тромбоза сосудов у пациентов, особенно формирования тромбов в глубоких венах нижних конечностей. Тромбоз глубоких вен — это высокий риск смертельного осложнения — тромбоэмболии легочной артерии.
Уровень белка обязательно проверяют перед хирургическими вмешательствами, перед плановыми родами, при патологиях гепатобилиарной системы
Особенно важно определить концентрацию фибриногена у пациентов, имеющих заболевания системы сердца и сосудов; страдающих от повышенного тромбообразования, или, наоборот, кровоточивости
Что значит фибриноген для организма человека? Белок выполняет ряд важнейших функций:
- напрямую участвует в тромбообразовании, являясь субстратом для образования фибрина, формирующего основой тромба;
- напрямую влияет на скорость остановки кровотечения и заживления открытых ран у человека;
- регулирует процессы растворения фибриновых сгустков (фибринолизе) после того, как поврежденные участки восстановились;
- активно участвует в процессе построения новой сосудистой сети (ангиогенезе), а также во взаимодействии между отдельными клетками;
- влияет на состав крови, а также структуру стенки артериальных сосудов при активном воспалительном процессе;
- участвует в регенераторных реакциях при повреждении кожи или слизистых оболочек пациента;
- участвует в повышении прочности стенки сосудов, что ограничивает воспалительный очаг и препятствует распространению патологических микроорганизмов по току крови.
Если при определении нормы фибриногена в организме человека было обнаружено, что белок повышен, то, скорее всего, организм находится в активной стадии борьбы с воспалительным процессом. Нередко при этом повышается и показатель скорости оседания эритроцитов, а также специальный диагностический маркер воспаления и некроза тканей. Если фибриноген повышен у беременной женщины, то это считается вариантом нормы: в период гестации немного меняется функционирование многих систем организма женщины, в частности, системы свертывания крови.
У пожилых пациентов повышение фибриногена опасно: доктор должен насторожиться из—за повышения рисков развития заболевания сердца и сосудов.
Лечение хронической печеночной недостаточности
В целом принципы лечения хронической печеночной недостаточности те же, что и при острой
Важно лечить основное заболевание. Пациент должен придерживаться некоторых рекомендаций, касающихся образа жизни и питания:
- отказаться от алкоголя;
- избегать приема лекарственных препаратов, которые могут причинить вред печени;
- ограничить потребление некоторых продуктов, таких как сыр, яйца, красное мясо;
- поддерживать нормальный вес;
- регулярно контролировать и поддерживать на оптимальных показателях уровень артериального давления и сахара в крови;
- уменьшить количество соли в рационе.
Как уровень аланинаминотрансферазы при гепатите зависит от пола
Российские ученые, обследовав 320 человек, среди которых были как больные люди, так и здоровые (контрольная группа), выяснили, что у женщин при ХВГ показатель АЛаТ в 78,6% процентов случаев не соответствует тяжести заболевания. У некоторых пациенток даже регистрировался нормальный уровень аланинаминотрансферазы.
У мужчин количество случаев заболевания гепатитом, не сопровождающееся превышением концентрации данного фермента, составил всего 21,4%, то есть разница между полами составляет 3,7 раза. Причем даже при приблизительно одинаковой тяжести недуга, у женщин данный показатель был в 1,5 раза ниже.
Для того чтобы получить реальную картину работы печени, нужно проводить другие печеночные пробы, тогда можно более точно сказать, есть ли у женщины данная патология или нет. У представительниц прекрасного пола гораздо чаще наблюдается латентное течение ХВГ, когда симптомы поражения печени появляются позже, при наличии выраженных, порой необратимых, изменений. Кроме того, для них характерно более быстрое восстановление нормального уровня АЛаТ после болезни Боткина, что также связано с физиологическим особенностями женского организма.
Все эти факторы нужно учитывать при обследовании мужчин и женщин на наличие печеночных патологий.
Зависимость уровня аланинаминотрансферазы от пола при вирусном гепатите
Норма АЛаТ при различных видах гепатитов может повышаться в 20 или даже в 100 раз. При этом причина возникновения данной патологии (вирусы, отравление, гемолиз эритроцитов) не играет роли.
- При Болезни Боткина повышение этого биохимического показателя может наблюдаться еще до появления желтухи и прочих клинических симптомов. Также норма АЛаТ в крови может быть повышена еще некоторое время после выздоровления, возвращаясь в норме (женщины – 31 ЕД/л; мужчины – 45 ЕД/л) через две–три недели.
- При «шприцевых» вирусных гепатитах, особенно имеющих хроническое и затяжное течение (ХВГ), это показатель может постоянно колебаться то в меньшую, то в большую сторону. Иногда это зависит от стадии инфекционного процесса, а в некоторых случаях такие скачки трудно объяснить.
- Механическая (обструктивная) желтуха тоже вызывает скачкообразные изменения концентрации АЛаТ. При данной патологии уровень аланинаминотрансферазы в крови может подняться за сутки до 600 ЕД/л, а, затем, самопроизвольно вернуться в норму где-то за двое суток.
Показания к проведению УЗИ печени
Некоторые заболевания долгое время могут протекать бессимптомно. Поэтому нельзя точно перечислить абсолютно все показания к проведению УЗИ. Мы выделим те, которые явно указывают на наличие проблемы:
желтый оттенок кожи и белков глаз;
результаты анализов крови, свидетельствующие о нарушении работы печени;
увеличенные размеры органа;
вирусные гепатиты;
различные травмы брюшной полости;
новообразования или подозрение на них;
лямблиоз;
длительное воздействие на организм алкоголя, наркотических веществ или лекарственных препаратов;
боли в области правого подреберья, особенно после употребления жирной пищи.
Аспартатаминотрансфераза (АсАТ, АСТ)
Еще один фермент из класса трансаминаз, теперь уже переносящий с молекулы на молекулу аспартат. Так же, как и АЛТ, он находится внутри клеток в цитоплазме и митохондриях, а при клеточной деструкции выделяется в кровь. Наибольшая активность АСТ зарегистрирована в печени, сердце, мышцах и почках.
Концентрация фермента в крови повышается в 5-10 раз при острых печеночных патологиях, в 4-5 раз при инфаркте миокарда. В последнем случае она сохраняется до 5 дней и затем должна снижаться. Если снижения не происходит или отмечается дальнейшее увеличение, это говорит о неблагоприятном для пациента прогнозе — расширении области некроза миокарда.
Норма: 15-31 ед/л для мужчин, 20-40 ед/л для женщин.
Повышение: физиологическое (прием снотворных, оральных контрацептивов, эхинацеи, валерианы, нестероидных противовоспалительных средств; сильные физические нагрузки; у подростков в период активного роста), патологическое (острый гепатит, цирроз, злокачественные новообразования, метастазы, жировой гепатоз, застой желчи в результате механической закупорки протоков камнями, гепатоз; инфаркт миокарда и прочие патологии, связанные с разрушением мышечных клеток, — ожоги, травмы; тепловой удар, отравление ядовитыми грибами).
Снижение: крайняя степень цирроза, дефицит витамина В6.
Анализ на онкомаркеры при раке печени
Главный онкомаркер при гепатоцеллюлярной карциноме — это альфа-фетопротеин (АФП). Данный белок играет важную роль на этапе внутриутробного развития плода. Сначала он вырабатывается желтым телом, которое продуцируют яичники матери, а затем по мере развития плода, он сам начинает синтезировать этот белок в печени и органах пищеварительной системы. АФП обеспечивает транспорт жирных кислот к плоду и подавляет иммунные реакции, которые неизбежно развивались бы у него в ответ на синтез новых антигенов. Повышение уровня АФП наблюдается у 70-95% больных гепатоцеллюлярным раком и только у 9-10% больных с метастатическим раком печени.
Также при раке печени может проводиться определение других, менее специфичных для данной нозологии онкомаркеров:
- РЭА (раково эмбриональный антиген). В норме он продуцируется на эмбриональном этапе развития в органах пищеварительной системы и отвечает за клеточную пролиферацию. У взрослых людей он также обнаруживается, но в гораздо меньших концентрациях. Значительное повышение РЭА наблюдается при злокачественных новообразованиях пищеварительной системы, в основном кишечника, но может увеличиваться и при раке печени. Также увеличение показателей отмечается у злостных курильщиков и больных хроническими воспалительными кишечными заболеваниями: болезнь Крона, неспецифический язвенный колит и др.
- СА 19-9. Этот белок также вырабатывается органами пищеварительной системы, в основном он используется при раке поджелудочной железы, в некоторых случаях его определение информативно при хронических заболеваниях печени и гепатоцеллюлярной карциноме.
- Ферритин. В норме это белок, который депонирует железо. Но он также является маркером воспаления, его уровень может увеличиваться при воспалительных заболеваниях и некоторых злокачественных новообразованиях, в том числе при раке печени.

Как проходит процедура ультразвукового исследования печени?
Длительность УЗИ печени не слишком велика – как правило, она составляет порядка двадцати минут
Специалист тщательно исследует состояние печени, обращая внимание на однородность ее структуры, размер, внешний вид. Таким образом, производится диагностика органа, которая позволяет на ранних стадиях выявлять большинство патологий, поддающихся последующей медикаментозной корректировке
Во время проведения исследования пациент лежит на кушетке на боку или на спине. Для получения точных результатов используется специальный гель, повышающий контакт датчиков прибора с кожей исследуемого. Узист поочередно исследует несколько продольных срезов органа, наблюдая за состоянием каждого из них. В некоторых случаях для получения более точных результатов пациент может пребывать в стоячем положении. Вся процедура не вызывает никаких негативных ощущений, она полностью безболезненна и не требует соблюдения никаких особых условий.
Поэтому, если вы считаете, что вам стоит проверить свою печень, если вас беспокоит болезненность органа, не нужно откладывать прохождение ультразвуковой диагностики и врачебный контроль. Около девяноста процентов болезней печени возможно выявить и вылечить на ранних сроках, и именно УЗИ является наиболее благоприятным для этого методом. Мы гарантируем, что вы получите квалифицированную и грамотную помощь, а приятная стоимость процедуры станет еще одной хорошей новостью.
Современные подходы к лечению
Лечение при печеночной недостаточности направлено на борьбу с основным заболеванием, коррекцию патологических состояний, вызванных нарушением работы печени, и профилактику осложнений. Важную роль играет диета.
Печень часто называют «фильтром организма». На самом деле этот орган не только обезвреживает токсичные вещества, но и выполняет ряд других важных функций. Когда они нарушаются, возникают определенные симптомы:
- Синтез белков крови. Если их вырабатывается недостаточно, то жидкость не может удерживаться в кровеносных сосудах, она устремляется в ткани, и возникают отеки.
- Синтез белков, которые принимают участие в кроветворении. Нарушение этой функции проявляется в виде повышенной кровоточивости.
- Синтез желчи и ее выведение в кишечник. При поражении ткани печени и/или нарушении оттока желчи развивается желтуха: кожа и белки глаз больного окрашиваются в желтый цвет.
- Запасание сахара в виде полимера – гликогена.
- Расщепление насыщенных жиров.
Подготовка к обследованию
Для получения достоверных результатов к исследованию необходимо соблюдать правила подготовки. В течение двух или трёх дней перед сдачей крови необходимо исключить серьёзные физические нагрузки, стрессовые ситуации. Не следует употреблять спиртное, жирную, тяжелую для переваривания пищу. Накануне посещения лаборатории поужинать следует легко, не злоупотреблять кофе и крепким чаем. Последний приём пищи происходит не позднее, чем за 8-12 часов до сдачи крови. За 2-3 часа нельзя курить.
Если пациент принимает какие-либо препараты, нужно сообщить об этом врачу, который направил на печеночные пробы.
Факторы, которые влияют на результаты анализа:
- невыполнение рекомендаций по подготовке к сдаче крови;
- избыточная масса тела пациента;
- приём некоторых лекарственных препаратов;
- соблюдение вегетарианской диеты;
- беременность;
- длительное наложение жгута при заборе крови.
Кому назначают тест на АлАТ
Тест на АлАТ назначается при наличии отдельных симптомов и факторов:
Симптомы болезней печени:
- слабость, отсутствие аппетита, тошнота и рвота;
- боли в животе, желтуха;
- темная моча и осветленный кал.
Факторы риска заболеваний печени:
- перенесенный ранее гепатит,
- алкогольная зависимость,
- диабет и ожирение,
- наследственные причины,
- прием лекарств, агрессивно воздействующих на печень.
АлАТ анализ крови проводят в следующих целях:
- проверка возможных повреждений печени при травмах;
- выявление наркотической и алкогольной зависимости в рамках комплекса взаимосвязанных показателей;
- оценка действия антихолестериновой терапии и ряда других препаратов, относительно токсичных для печени;
- выяснение причины появления у пациента желтухи – болезни печени или нарушение функций крови.
Пациент, которому назначен АлАТ-тест, должен информировать своего врача о наличии причин, способных снизить точность результатов анализа:
- прием некоторых лекарств, БАД и травяных настоев (оральные контрацептивы и аспирин, варфарин и парацетамол, настои валерианы и эхинацеи);
- возможная беременность;
- наличие аллергии;
- прохождение курса внутримышечных инъекций;
- реабилитационный период после кардиологической операции или катетеризации сердца;
- активные физические нагрузки перед тестом.

