Хлыстовая травма шеи, ушиб шеи и затылка, шейно-черепной синдром
Содержание:
- Лечение травмы шеи и шейно-черепного синдрома
- Почему проверять нужно зрение после черепно-мозговых травм?
- Ожог наружного уха
- Перелом пирамиды височной кости
- Классификация субаксиальных повреждений шейного отдела позвоночника
- Диагностика и лечение
- Отогематома
- Виды черепно-мозговых травм
- Показания к госпитализации
- Особенности ушиба головы в детском возрасте
- Патофизиологические изменения и интенсивная терапия при черепно-мозговой травме
- Баротравма уха
- КТ основания черепа с контрастом
- Отморожение ушной раковин
- Как лечить ушиб
- Акустическая травма
- Методы лечения
- Дети до года
- Лечение
Лечение травмы шеи и шейно-черепного синдрома
При травме шейного отдела позвоночника в мышцы шеи и межпозвонковые суставы могут быть произведены лечебные блокады, когда обычное лечение не даёт положительного эффекта. Для этого достаточно низких доз анестезирующего средства (Новокаин, Лидокаин) и Кортизона, Дипроспана или Кеналога, вводимого в просвет поражённого сустава.
При сочетании с правильно подобранным режимом физиотерапии, эти инъекции могут дать хороший и долгосрочный эффект при головных болях и болях в шее после травмы шейного отдела позвоночника.

Устранение отёчности, воспаления, болезненности, восстановление объёма движений в суставах и мышцах шеи при лечении травмы шейного отдела позвоночника ускоряется при использовании физиотерапии.
В зависимости от тяжести проявлений боли у пациента в шее, затылке и головокружения после травмы головы или шеи (шейного отдела позвоночника) с шейно-черепным синдромом, возможны следующие лечебные действия:
- ношение шейного бандажа или корсета (шина Шанца, филадельфийский воротник)
- медикаментозная терапия (НПВС, анальгетики, гормоны)
- блокады — инъекции препаратов в триггерные точки
- мануальная терапия
- физиотерапия (УВЧ, СМТ и т.д.)
- лечебная гимнастика
- иглоукалывание
- оперативное лечение
Ношение шейного корсета (филадельфийского воротника) при лечении растянутых связок и травмированных суставов шеи после травмы шейного отдела позвоночника.
Ношение специального шейного корсета (филадельфийский воротник) или шейного бандажа (шина Шанца) ограничивает объём движений в растянутых связках и травмированных суставах шеи при шейно-черепном синдроме (травме шейного отдела позвоночника). При этом шейный корсет (филадельфийский воротник) и шейный бандаж (шина Шанца) создаёт дополнительную разгрузку напряжённым и спазмированным (с целью защиты шеи) мышцам в результате перенесённой травмы шеи (шейного отдела позвоночника).
Ношение шейного корсета (филадельфийского воротника) при лечении растянутых связок и травмированных суставов шеи после травмы шейного отдела позвоночника.
На фоне ограничения движений при ношении шейного корсета (филадельфийский воротник) или шейного бандажа (шина Шанца) болевой симптом в шее и затылке при шейно-черепном синдроме устранятся значительно быстрее, что приводит к быстрому восстановлению прежнего объёма движений в растянутых связках и травмированных суставах шейного отдела позвоночника после травмы шейного отдела позвоночника.
Почему проверять нужно зрение после черепно-мозговых травм?
Этот вид травм также очень распространен, особенно среди детей, которые нередко ударяются головой при подвижных играх и получают сотрясение головного мозга. После травмы ребенка следует обязательно отвести к травматологу и окулисту. Дело в том, что ушибы и удары головой нередко вызывают различные нарушения в глазных структурах — по данным Центра нейрохирургии, это происходит в 75-80% случаев. Вот что может произойти при сотрясении мозга:
-
разрыв зрительного нерва в момент удара;
-
разрыв сетчатки, отслоение ее от сосудистой оболочки;
-
травматическая нейропатия зрительного нерва;
-
резкое повышение внутриглазного давления, и, как следствие — развитие глаукомы.
Часто пострадавшие склонны списывать головную боль и помутнение зрения на банальную усталость при зрительном перенапряжении, а опасные заболевание тем временем прогрессируют.
Ожог наружного уха
Причины. Воздействие горячего воздуха, пара, жидкостей.
Симптомы. Различной интенсивности боль в области уха, признаки общей интоксикации. Различают четыре степени ожога наружного уха: I – гиперемия кожи ушной раковины; II – отечность гиперемированной кожи, образование пузырей; III – некроз кожи; IV – некроз кожи, хряща ушной раковины, наружного слухового прохода.
Осложнения. Рубцовое сужение (полная атрезия) наружного слухового прохода, рубцовая деформация ушной раковины.
Первая врачебная помощь. Пораженные участки ушной раковины смазывают 5% раствором нитрата серебра для образования плотного струпа, в наружный слуховой проход вводят ушную турунду с 5% синтомициновой эмульсией. Пузыри не вскрывают. Накладывают асептическую повязку со стерильной ватой. При III – IV степенях ожога вводят столбнячный анатоксин. Пострадавшего эвакуируют в ЛОР-отделение госпиталя.
Специализированная помощь осуществляется с учетом степени ожога, стадии раневого процесса и предусматривает противовоспалительную терапию, мазевые повязки, турунды, УФО, гелий-неоновый лазер, УВЧ-терапию, ГБО-терапию. При III и IV степенях ожога некротизированные ткани удаляют максимально бережно.
Перелом пирамиды височной кости
Причина. Черепно-мозговая травма, сопровождающаяся переломом основания черепа (средней черепной ямки).
Симптомы. Наиболее частые — общемозговые признаки, в первую очередь, расстройство сознания. Продольный перелом пирамиды возникает в четыре раза чаще поперечного и проявляется симптомами повреждения наружного и среднего уха – разрывом барабанной перепонки, кожи наружного слухового прохода, нарушением целостности верхней стенки барабанной полости, твердой мозговой оболочки, кровотечением и ликвореей из уха, нарушением слуха.
Поперечный перелом пирамиды характеризуется признаками поражения ушного лабиринта – глухотой, вестибулярной дисфункцией, нарушением функции мимической мускулатуры из-за повреждения лицевого нерва, отсутствием вкуса на передних 2/3 языка, угнетением слезотечения на стороне поражения, нередким нарушением функции отводящего, глазодвигательного, добавочного и языкоглоточного нервов.
Осложнения. Глухота, хроническая вестибулярная дисфункция, недостаточность функции поврежденных черепно-мозговых нервов.
Первая врачебная помощь. Обеспечить пострадавшему покой. При кровотечении, ликворее из уха в наружный слуховой проход вводят стерильную ушную турунду или вату, накладывают асептическую повязку, закапывают сосудосуживающие капли в нос, запрещают сморкаться. Назначают антибиотики, дегидратирующие препараты. Немедленно эвакуируют в положении лежа в нейрохирургический стационар.
Специализированная оториноларингологическая помощь предусматривает рентгенологическое исследование пирамиды височной кости, среднего и наружного уха, в частности выполнение компьютерной томографии, отоневрологическое обследование (состояние слуховой, вестибулярной, вкусовой, обонятельной функций), проведение противовоспалительной, дегидратирующей, гипосенсибилизирующей терапии, местное лечение — туалет уха, введение турунд с антисептиками, миринго-, тимпанопластику. Лечение осуществляют совместно с нейрохирургом, невропатологом
Классификация субаксиальных повреждений шейного отдела позвоночника
Клиническая классификация субаксиальных (C3-C7 позвонки) повреждений шейного отдела позвоночника включает в себя следующие типы травм:
- компрессионный перелом,
- взрывной перелом,
- сгибательно-дистракционное повреждение шеи,
- вывих суставных отростков (односторонний или двусторонний),
- перелом суставных отростков.
Существует также классификация Алена и Фергюсона при повреждениях шейного отдела позвоночника, которая используется в специализированной литературе и при проведении научных исследований. Эта классификация субаксиальных (C3-C7 позвонки) повреждений шейного отдела позвоночника основана на данных рентгенографии и механизме травмы:
- сгибание-сдавление,
- вертикальное сдавление,
- сгибание-дистракция:
- подвывих суставного отростка,
- односторонний вывих суставных отростков,
- двусторонний вывих суставных отростков с 50% смещением,
- полный вывих (100% смещение),
- разгибание-сдавление,
- разгибание-дистракция,
- боковое сгибание.
Диагностика и лечение
Ушиб челюсти достаточно легко диагностируется по внешним признакам.
Ушиб верхней челюсти и ушиб нижней челюсти мало отличаются друг от друга.
Первая помощь при ушибе челюсти аналогична первой помощи при других ушибах и заключается прежде всего в наложении плотной повязки на пострадавшую область лица и применении холодных компрессов (лед, холодная вода, снег и т.п.).
Первая помощь при ушибе челюсти
В дальнейшем следует обеспечить челюсти покой до достижения благоприятного исхода лечения.
Ни в коем случае не нужно применять согревающие компрессы, так как это может привести к развитию воспалительных процессов.
Существует опасность, что за ушибом челюсти может скрываться более серьезная травма – вывих, надлом или даже перелом челюсти. У подобных травм возможны также и последствия, идущие за пределы челюстно-лицевой системы (например, сотрясение мозга).
Клинически симптомы ушиба и перелома челюсти внешне весьма схожи. Поэтому в случае любой более-менее серьезной механической травмы челюстно-лицевой области желательно обратиться в медицинское учреждение и провести рентгенологическое обследование, чтобы избежать нежелательных осложнений. Возможно, после этого потребуется и будет проведено специальное более сложное лечение.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Отогематома
Причины. Ушиб, сдавление ушной раковины.
Симптомы. Болезненность, разлитая флюктуирующая припухлость наружной поверхности ушной раковины, багрово-синюшный цвет кожи. При пункции получают кровь.
Осложнения. Инфицирование отогематомы, хондроперихондрит, деформация ушной раковины.
Первая врачебная помощь. Асептическая повязка на ухо, анальгетики. Эвакуация в ЛОР-отделение госпиталя.
Специализированная помощь. Пункция гематомы и аспирация крови, введение в полость гематомы нескольких капель 2% раствора йода, давящая повязка, противовоспалительная, симптоматическая терапия. При неэффективности консервативного лечения — вскрытие и дренирование гематомы.
Виды черепно-мозговых травм
Повреждения, возникшие после удара головой, сокращенно называют ЧМТ. Существует несколько разновидностей повреждений.
Сотрясение мозга (СГМ)
При сильном ударе о твердую поверхность, серое вещество смещается и через секунду возвращается в исходное положение. Так возникает двукратное смещение мозга.
СГМ одинаково часто регистрируют у взрослых и детей. Это самая распространенная травм головы. Она составляет 70% от всех регистрируемых ЧМТ. Симптомы, по которым можно заподозрить сотрясение головного мозга:
- чувство слабости;
- кратковременное (до 15 минут) потеря сознания;
- рвота, ощущение тошноты;
- головная боль;
- неспособность вспомнить, как была получена травма;
- головокружение;
- нарушение дыхательной функции;
- ухудшение зрения;
- боль в глазах.
СМГ может получится даже после удара в челюсть. Тогда к симптомам добавляется боль при жевании, разговоре.
Температура тела, артериальное давление после травмы восстанавливаются в короткие сроки. Но неприятные последствия в виде тошноты и головокружения дают о себе знать долгое время. Дело усугубляется проблемами с засыпанием, вплоть до полной бессонницы.
Если есть подозрение на сотрясение мозга, осмотр врача обязателен. Если проявления травмы незначительны, пациенту разрешают лечение в домашних условиях. Допускается применение народных средств, таких как массаж головы, специальный льняной пластырь. В некоторых случаях рекомендовано лечение в стационаре.
Сдавление мозга
Основной риск — поражение стволовых образований в районе мозжечка. Эта область мозга отвечает за дыхание, регулирует кровообращение.
Поэтому крайне важно, обследовать пациента, провести МРТ. Если установлено наличие внутренних гематом, их экстренно удаляют
Кровоизлияния усиливают давление на головной мозг, усугубляют состояние больного.
Ушиб мозга
Распространенная травма среди боксеров. Также развивается после избиения, драки, сильного удара головой. Как результат:
- травма свода черепа;
- повреждение тканей мозга;
- некроз пострадавших участков.
Судить о наличии ушиба мозга можно по следующим признакам:
- потеря сознания (всегда);
- дезориентация в пространстве;
- чувство оглушения;
- нарушение памяти;
- цефалгия;
- приступы рвоты;
- сбои в работе сердца, дыхании;
- неврологические симптомы (синдром Кернига, нистагм);
- пульсирующая боль в затылочной области.
Если повреждение привело к перелому костей черепа, внешне это может выглядеть как вмятина на затылке. Помните, если появятся осколки, которые попадут в мозговое вещество пострадают функции жизнеобеспечения. Грубо говоря, человек может умереть либо перейти в вегетативное состояние.
Различают три степени тяжести при ушибе головного мозга. Легкая степень встречается у детей. Высокая активность в сочетании с беспечностью приводят к повреждениям. Средняя и тяжелая степень поражения чаще возникает во взрослом возрасте. Чаще это драки и дорожно-транспортные происшествия.
В качестве терапии, неврологи назначают:
- нейропротекторы;
- антиоксиданты;
- препараты, укрепляющие сосуды.
Повреждение аксонов
Тяжелая травма, вызывающая контузию. После чего развивается остановка мозговой деятельности. Человек впадает в кому. Травму не лечат, а лишь поддерживают жизнедеятельность организма. Делать прогнозы касательно восстановления крайне сложно. Решающую роль играют индивидуальные особенности организма.
Показания к госпитализации
Направить на госпитализацию врач может при наличии следующих оснований:
- посттравматическая амнезия;
- длительная потеря сознания;
- кома;
- эпилептический припадок;
- кровотечение;
- дезориентация;
- явные нарушения со стороны нервной системы;
- беременность пациентки (даже если чувствует себя нормально).
Во время лечения ЧМТ, состояние пациента может колебаться. Периодически симптомы усиливаются и стихают. Строить прогнозы можно только после полного курса терапии. К сожалению, смертность при ЧМТ достигает 25%. В основном причиной летального исхода становится неадекватная первая помощь, нежелание обращаться в больницу.
Особенности ушиба головы в детском возрасте
Костная ткань ребенка младше 12 лет содержит большое количество воды, обладает волокнистой структурой, отличается малым содержанием солей кальция. Кости черепа в детском возрасте мягкие и гибкие. После удара на голове у ребенка может появиться вмятина, мозговое вещество при сильном механическом воздействии на череп повреждается чаще, чем у взрослых пациентов.
Если ребенок упал и ударился головой, у него может болеть голова, повыситься температура тела, появиться рвота, что предполагает необходимость срочно делать следующие действия: уложить ребенка в горизонтальное положение и вызвать врача
Даже если малыш остается в сознании, важно обратить внимание на изменение его поведения
Обычно пострадавшие дети теряют аппетит. Они становятся малоподвижными, жалуются на двоение в глазах. Если ребенка тошнит после удара головой, появились такие признаки, как апатия, вялость, слабость, сонливость и головокружение, ему необходима срочная медицинская помощь.
Патофизиологические изменения и интенсивная терапия при черепно-мозговой травме
- Ауторегуляции мозгового кровотока является одной из важнейших систем сохранения баланса внутримозгового давления. Мелкие сосуды головного мозга реагируют на гидростатическое давление и регулируют свой тонус для поддержания постоянства мозгового кровотока в пределах среднего артериального давления от 60 до 160 мм рт. ст. Как только при тяжелой травме мозга кривая регулирования давления смещается вправо, случайные изменения системного артериального давления могут привести к тяжелым и линейным изменениям мозгового кровотока, которые приводят к патологическим и необратимым состояниям, таким как мозговая гипоперфузия (ишемия мозга) или гиперперфузия (гиперемия мозга).
- Изменения объема мозгового кровотока и системного артериального давление приводят к расширению (вазодилятация) или сужению (вазоконстрикция) сосудов головного мозга. Церебральная вазодилятация (расширение просвета сосудов) может привести к снижению системного артериального давления. Это вызывает увеличение церебрального объема крови и подъем внутричерепного давления. Подобная сосудистая реакция также может быть инициирована гипоксемией, дегидратацией, или гипокапнией (вследствие гипервентиляционной терапии).
- Снижение церебрального перфузионного давления вызывает вазодилятацию (расширение) мозговых сосудов и последующее увеличение объема церебральной крови. Снижение церебрального перфузионного давления часто связано со снижением системного артериального давления. Превысив возможности авторегуляции, гиперперфузия может повысить риск гиперемии мозга. И наоборот, при падении системного артериального давления ниже границы возможностей по его коррекции организмом, возможно снижение церебрального перфузионного давления и возникновение ишемии головного мозга.
- Избыточная гипервентиляция вызывает сужение сосудов (вазоконстрикцию) и снижение мозгового кровотока, что приводит к ишемии головного мозга. В результате цереброваскулярной чувствительности к уровню CO2 в крови, дилатации (расширение) кровеносных сосудов мозга, вызванная повышением парциального давления углекислого газа (PaCO2), может повышать внутричерепное давление и способствуют увеличению объема крови в головном мозге (отёк мозга). Если это происходит, то исход для пациентов с тяжелой черепно-мозговой травмой может быть плохим. С другой стороны, когда парциальное давление углекислого газа (PaCO2) в крови падает, сосуды головного мозга сжимаются (вазоконстрикция), что приводит к уменьшению объема крови и, в конечном счете, к снижению внутричерепного давления.
- Увеличение эндогенных катехоламинов (индуцированный симпатической системой выброс катехоламинов) вызывает сужение (вазоконстрикцию) периферических сосудов, что повышает системное артериальное давление (нейрогенная гипертония) после черепно-мозговой травмы. Как результат, системное артериальное давление будет сохраняется, даже несмотря на наличие гиповолемии. Маннит, как осмотический диуретик, исторически применялся у пациентов с повышенным внутричерепным давлением. При использовании не по назначению, однако, маннит вызывает чрезмерное внутрисосудистое обезвоживание (дегидратацию). В результате обезвоживания и нарушения гемодинамики формируется неустойчивое состояние мозгового кровотока с эпизодами внезапной гипотензии. Для предотвращения внезапных катастрофических падений артериального давления (гипотензии) после черепно-мозговой травмы (ЧМТ), следует избегать рутинного применения маннита и внутрисосудистого обезвоживания (дегидратации).
- Гипергликемия также часто развивается после тяжелого повреждения головного мозга или похожего стрессового для организма события. Высокий уровень глюкозы в крови после черепно-мозговой травмы (ЧМТ), по-видимому, связан с более высокой степенью тяжести травмы мозга и неблагоприятным неврологическим исходом для пациента. До сих пор мало известно о роли глюкозы в крови в формировании вторичных механизмов повреждения нейронов после травмы мозга. Лучшее время для начала применения глюкозо-содержащих жидкостей для поддержания питания тоже под вопросом, так как острая гипергликемия (повышенный уровень глюкозы в крови) может изменить неврологический исход для пациента. Остается выяснить, способна ли лишь одна гипергликемия вызвать воспаление тканей головного мозга при острых критических состояниях с участием накопления нейтрофилов.
Баротравма уха
Причины. Внезапное интенсивное изменение давления в наружном слуховом проходе (полет в самолете, работа под водой, ныряние на большую глубину, действие взрывной волны, разгерметизация декомпрессионной камеры, кабины пилота самолета, скафандра, форсированное продувание уха, энергичное сморкание, чихание, поцелуй в ухо, хлопок по уху) и нарушение функции слуховой трубы. Предрасполагающие факторы — ринит, отек слизистой оболочки слуховой трубы, синуит, аденоиды, полипоз носа, искривление перегородки носа.
Симптомы. Поражение среднего, иногда внутреннего уха. Боль, шум в ухе, понижение слуха, кровотечение из уха, иногда головокружение. При работе в кессоне, сопровождающейся длительным 7-10-часовым пребыванием в среде повышенного давления с последующим резким его снижением, может развиться кессонная болезнь. Накопившийся в тканях в большом количестве азот не успевает выделиться с выдыхаемым воздухом при быстром падении давления. Пузырьки азота могут закупорить сосуды жизненно важных органов, в том числе сосуды внутреннего уха — повреждается ушной лабиринт.
Кроме газовой эмболии происходит кровоизлияние в лабиринт и, как следствие, появляются высокочастотный шум в ушах, головокружение, рвота, повышается АД, развивается тугоухость.
Аналогичная по происхождению баротравма уха возникает у ныряльщиков, водолазов. На глубине 4-6 м может произойти разрыв барабанной перепонки. Вода, попавшая в наружный слуховой проход, вызывает холодовую реакцию с головокружением, расстройством ориентации. При быстром подъеме с большой глубины может возникнуть азотная эмболия, спазм сосудов, шум в ухе, головокружение, внезапная тугоухость.
Осложнения. Тугоухость, вестибулярная дисфункция.
Первая врачебная помощь. При баротравме в кессоне — немедленное помещение пострадавшего в кессон и очень медленное выведение из него. В наружный слуховой проход вводят сухую стерильную ушную турунду, в нос закапывают сосудосуживающие капли, запрещают сморкание. Пострадавшего эвакуируют в ЛОР-отделение.
Специализированная помощь предусматривает аспирацию крови из барабанной полости, при травматической перфорации – миринго-, тимпанопластику. Назначают ангиопротекторы, аэрон, пипольфен, платифиллин, витамины группы В, РР. Осуществляют лечение сопутствующих заболеваний носа, околоносовых пазух, глотки.
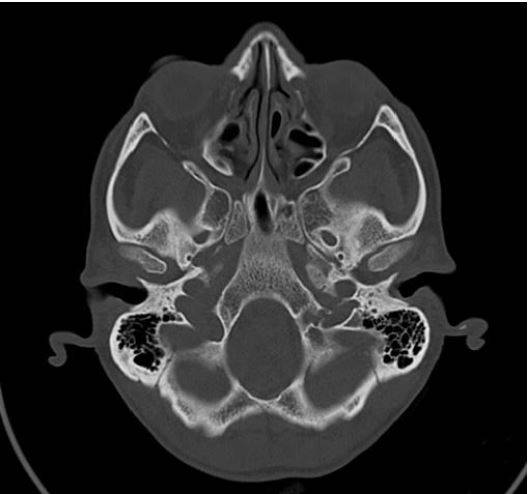
КТ основания черепа с контрастом
Компьютерная томография поддерживает использование контрастных препаратов. Это расширенная методика проведения обследования, предусматривающая введение в кровоток пациента неионного раствор йода. Контраст, распределяясь по организму, проникает во все органы и ткани, избирательно накапливаясь в тех местах, где нарушен гематоэнцефалический барьер, или имеется воспаление, инфекция, опухоль. Йод, входящий в состав контрастного препарата, задерживает почти 100% рентгеновских лучей, из-за чего возникает эффект “подсветки” патологии, облегчающий диагностику соответствующего заболевания.
Снимок КТ основания черепа
Противопоказания для КТ основания черепа с контрастом
КТ с контрастом противопоказано при наличии следующих патологий и состояний:
-
Почечная недостаточность: контраст в основном выводится почками. При нарушении их функции выведение контрастного препарата нарушается, что сопровождается острым повреждением тканей почек. Клинически это проявляется прогрессирующим увеличением уровня сывороточного креатинина в течение 1-2 суток после обследования. Данная патология известна как контраст-индуцированная нефропатия. Факторы риска: пожилой возраст, хронические заболевания почек, сахарный диабет, обезвоживание, высокие дозы контрастных препаратов. Обязательное проведение анализа крови на креатинин позволяет выявить скрытую почечную недостаточность и предупредить осложнения;
-
Аллергия на йод: в большинстве случаев аллергические реакции не представляют опасности для здоровья и протекают в виде кожного зуда, высыпаний на коже, тошноты, рвоты. Однако у пациентов с анафилаксией введение рентгеноконтрастных препаратов может спровоцировать отек верхних дыхательных путей, потерю сознания, остановку дыхания. По этой причине наличие аллергии на йод – противопоказание для введения контраста;
-
Индивидуальная непереносимость рентгеноконтрастных препаратов: клинически проявляется в виде тяжелой реакции на введение контраста и сопровождается рвотой, потерей сознания, коматозным состоянием. Является абсолютным противопоказанием для КТ с контрастным усилением. Встречается исключительно редко;
-
Сахарный диабет на фоне лечения метформином, использующемся для снижения уровня глюкозы крови, который в сочетании с контрастом, может провоцировать кетоацидоз – патологическое увеличение концентрации азотистых продуктов обмена веществ и кетоновых основания. Это грозное осложнение наблюдается у больных сахарным диабетом, сопровождается потерей сознания, комой. Для профилактики подобного осложнения следует обратиться к эндокринологу, который изменит схему лечения;
-
Заболевания щитовидной железы, сопровождающиеся гипертиреозом: йод – основной компонент гормонов щитовидной железы. При введении контраста их уровни в организме резко увеличиваются, что может служить провоцирующим фактором, вызывающим тиреотоксический криз – грозное осложнение заболеваний щитовидной железы, сопровождающееся тошнотой, рвотой, сердечно-сосудистой недостаточностью, нарушением функции почек, лихорадкой, острым психозом, комой;
-
Грудное вскармливание: контрастные препараты проникают в грудное молоко. Избыток йода в них может вызвать нарушении функции щитовидной железы у грудных детей. По этой причине при проведении КТ основания черепа с контрастом необходимо: временно перейти на искусственное вскармливание или питание заранее сцеженным грудным молоком. Контраст полностью выводится из организма в течение нескольких часов – в это время необходимо минимум дважды сцеживать излишки молока, чтобы предупредить лактостаз.
Отморожение ушной раковин
Причины. Низкая температура атмосферного воздуха.
Симптомы. Снижение чувствительности, болезненность, чувство жжения в области ушной раковины. При I степени отморожения – синюшность и припухлость кожи, при II степени – образование пузырей, при III степени – некроз кожи, подкожной клетчатки, IV степени – некроз кожи и хрящевой ткани, симптомы интоксикации.
Осложнения. Аналогичны тем, что и при ожогах наружного уха.
Первая врачебная помощь. Пострадавшего помещают в теплое помещение
При I степени отморожения ушную раковину осторожно растирают спиртом для восстановления кровообращения, смазывают 2% раствором калия перманганата или 5% раствором танина, накладывают термоизолирующую повязку из ваты. При II степени отморожения пузыри не вскрывают, накладывают мазевую повязку (10% цинковая мазь)
Эвакуируют в оториноларингологический стационар.
Специализированная помощь. При I–II ст. отморожения предусматривает консервативное лечение. Оно направленно на восстановление кровообращения, предупреждение инфицирования тканей (соллюкс, УВЧ-терапия, гелий-неоновый лазер, ангиопротекторы, сосудорасширяющие препараты, 10% цинковая мазь, мази с антибиотиками, облепихой, прополисом). При III – IV ст. отморожения производят щадящую некрэктомию в сочетании с консервативной терапией, ГБО
Как лечить ушиб
Лечение ушибов в домашних условиях можно проводить в том случае, если повреждение не сильное. Для этого поврежденные участки обрабатывают специальными средствами: противовоспалительные мази от ушибов и гели. Такие препараты помогают снять боль и обеспечить рассасывание гематом в поврежденных местах.
Отлично подойдет Найз гель. Это нестероидный противовоспалительный препарат нового класса, он помогает обезболивать и останавливать воспаление. При местном применении вызывает ослабление или исчезновение боли в месте нанесения препарата, в том числе боли в суставах в покое и при движении, помогает уменьшать утреннюю скованность и припухлость суставов. Мазь помогает людям увеличить объем движений.1 ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ПО ПРИМЕНЕНИЮ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ С ВРАЧОМ2.
Лечение ушибов у пожилых людей имеет больше нюансов. При легких ушибах препарат также может применяться для пожилых больных людей, которых могут часто беспокоить суставы.
Перед нанесением на место ушиба необходимо очистить и высушить поврежденную поверхность кожи. После чего тонким слоем обработать повреждения, не втирая, небольшим количеством средства. Подойдет примерно отрезок в 3 см. Этот процесс повторять несколько раз в день. Гель имеет приятную консистенцию, что облегчает его нанесение. Не стоит прикрывать нанесенный на ушибленное место гель тугой повязкой3.
Количество геля и частота его применения может изменяться, в зависимости от самочувствия больного
Обратите внимание, что Найз гель можно использовать до четырех раз в сутки. Не следует применять гель более 10 дней, если боль не проходит, нужна консультация врача
В интернете очень много статей, которые рассказывают о том, чем лечить ушибы в домашних условиях, и о лечение ушибов народными средствами. Даже лечение народными методами должно быть строго согласовано с врачом, который вас осмотрит и поставит диагноз
Из-за сильных ушибов важно сразу обратиться к врачу, и получить полноценный комплекс лечения
Специалисты не советуют осуществлять лечение ушиба в домашних условиях самостоятельно, потому что народные методы могут только усугубить ситуацию.
Акустическая травма
Причины. Внезапное воздействие на слуховой анализатор сильного и резкого звука, достигающего 150 дБ, нередко в сочетании с механической травмой фронтом звуковой (взрывной) волны, вследствие выстрела, взрыва, шума двигателя ракеты, самолета, сирены. Предрасполагающий фактор – неиспользование защитных средств (беруши).
Симптомы. Перенапряжения звуковоспринимающих структур слухового анализатора — шум (звон) в ушах, тугоухость звуковоспринимающего или смешанного характера, болезненное восприятие звуков окружающей среды, возможны головокружение, дезориентация в пространстве. Редко – нарушение звукопроводящего аппарата из-за нарушения целостности цепи слуховых косточек, мышц.
Осложнения. Стойкая тугоухость.
Первая врачебная помощь. Срочная эвакуация в ЛОР-отделение госпиталя.
Специализированная помощь предполагает применение препаратов, улучшающих микроциркуляцию, реологические свойства крови, обменные процессы в нервной ткани, антихолинэстеразного действия, нормализующих процессы возбуждения и торможения в корковом конце слухового анализатора, витамины группы В, РР, гипербарической оксигенации, иглорефлексотерапии, физиотерапевтических процедур – электрорелаксации и электростимуляции слухового нерва. При повреждении структур среднего уха проводят реконструктивные микрохирургические операции.
Методы лечения
В случае сотрясения мозга легкой степени больному показан постельный режим. Если сильно ударился затылком или другой частью головы, первое, что нужно делать – вызвать бригаду скорой помощи. Врач оценит тяжесть состояния и при необходимости проведет реабилитационные мероприятия, которые включают:
- Интубацию трахеи.
- Введение воздуховода.
- Подключение к аппарату искусственной вентиляции легких.
- Введение растворов, замещающих плазму.
- Дегидратационная терапия.
При необходимости проводится хирургическое вмешательство, в ходе которого удаляются внутримозговые и оболочечные гематомы, восстанавливается нарушенный кровоток.
Дети до года
Груднички чаще всего скатываются на пол с пеленальных столиков, поэтому пеленать малыша нужно не на столе, а, например, на диване. Он пониже. Кроме того, чтобы смягчить возможное падение, расстелите ковер под столом или рядом с диваном. Еще три простейшие рекомендации:
- ни на секунду не сводите глаз с ребенка во время пеленания;
- старайтесь придерживать его рукой;
- если надо отлучиться (за бутылочкой, или снять телефонную трубку, или открыть дверь), возьмите малыша с собой. Иначе он может в любой момент перевернуться со спины на живот (о последствиях такого акробатического этюда лучше не думать).
Следить за малышом приходится и тогда, когда он мирно лежит в своей кроватке. Впрочем, лежит — это полдела. Как только он начинает садиться, глядите в оба. Если ваш непоседа уже освоил искусство сидения, срочно приобретайте низкую, прогулочную коляску. И обязательно такую, в которой ребенок может и сидеть, и лежать. Из такой коляски ему труднее выбраться, да и падать безопаснее.
Лечение
При серьезных ЧМТ обычно делают операцию. Процедура может заключаться в первичной хирургической обработки. Но порой, приходится делать трепанацию черепа, откачивать жидкость, удалять гематомы, восстанавливать (собирать) череп. После операции, лечат при помощи медикаментов.
Если у пострадавшего присутствует рвота, ее останавливают при помощи укола Метоклопрамида либо Этамзилата. Болевые ощущения снимают анальгином. Если нет рвоты дают таблетку (не больше 2 на прием), в противном случае вводят инъекционно.
Для того, чтобы нормализовать кровообращение и обменные процессы в мозге, назначают Этамзилат, Пирацетам. Стандартная доза 2 таблетки (меняется в зависимости от возраста пациента).
Кроме этого, исходя из характера травмы и ее клинических проявлений, может назначить:
|
Препарат |
Терапевтическое действие |
|
Эуфилин |
Нейтрализует отеки мозга. Запрещен людям с пониженным уровнем АД. |
|
Аскорутин |
Укрепляет сосудистую систему. |
|
Цефатоксим, Амоксицилин |
Назначают при разрыве оболочек мозга. Первые симптомы – выделение ликвора из носа и ушей. Препараты предотвращают осложнение в виде менингита. |
Даже если больной находится дома, важно соблюдать следующие рекомендации:
- избегать резких движений;
- находиться в тени, не перегреваться;
- обеспечить тишину;
- много отдыхать, высыпаться.