Газета «новости медицины и фармации» 8(212) 2007
Содержание:
- ВВЕДЕНИЕ
- Симптомы при беременности
- ПАТОГЕНЕЗ ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА
- Задержка внутриутробного развития: виды, прогноз
- Причины СЗРП
- Многоводие
- Роль плаценты в физическом развитии плода
- Диагностические мероприятия
- Маловодие
- Профилактика
- Причины задержки развития плода
- ЭТИОЛОГИЯ ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА
- В чем опасность?
- Современные подходы к терапии СЗРП
- Многоплодная беременность
- Опасность СЗРП для развития плода, возможные последствия
- Как формируется ЗВУР?
- Профилактика внутриутробного торможения роста плода
- Переношенная беременность
- Симптомы синдрома Дауна
- Лечение СЗРП
ВВЕДЕНИЕ
Проблема нарушения внутриутробного роста и развития плода остается одной из актуальных в современном акушерстве и перинатологии. Значимость данной патологии определяется большим удельным весом ее в структуре перинатальной смертности и неонатальной заболеваемости, а также неблагоприятным медико-биологическим и социальным прогнозом в будущем. Последствия перенесенного длительного внутриутробного страдания плода обуславливают в постнатальном периоде нарушение адаптации, снижение сопротивляемости организма младенца, могут привести к отклонению физического, соматического и нервно-психического развития в последующем онтогенезе
В этой связи проблема нарушения роста и развития плода привлекают пристальное внимание акушеров и педиатров
Симптомы при беременности
Клинических проявлений при ЗРП не наблюдается Предположительный диагноз ставится гинекологом, подтверждается при УЗ диагностике.
К характерным симптомам, развивающейся патологии относятся:
- Неизменяющаяся окружность живота (ВДМ) на протяжении 2-3 неделю;
- Отсутствие набора массы тела;
- Уменьшение частоты сердечных сокращений.
При УЗ исследовании:
- Количество амниотической жидкости;
- Изменение текстуры плаценты;
- Снижение кровотока в мозговой артерии;
- Основные параметры не изменяются (размер головы, живота и бедренной кости плода).
По результатам УЗИ устанавливается форма и степень синдрома. Показатели важны для дальнейшего лечения беременной пациентки.
Степени тяжести
- I – отставание в развитии не превышает 2 недель (легкая);
- II – отклонение составляет от 2 до 4 недель гестации (средняя);
- III – отклонение в развитии составляет от 4 недель и выше: тяжелая степень, так как наблюдаются серьезные отклонения после рождения ребенка, часто – гибель.
Формы патологии
- Ассиметричная форма – диагностируется у 70-80 % беременных с СЗРП. Характеризуется не пропорциональными изменениями живота по отношению к размеру головки и бедренной кости;
- Симметричная форма – диагностируется реже, на ее долю выпадает не более 20 %, может характеризовать физиологическую особенность будущего ребенка. Изменение от средних значений пропорционально.
ПАТОГЕНЕЗ ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА
У пациенток с последующим развитием синдрома задержки внутриутробного развития плода уже в I триместре беременности происходит неполноценная инвазия трофобласта в стенку спиральных артерий, вследствие чего развиваются гемодинамические нарушения маточноплацентарного кровообращения. Замедление кровотока в спиральных артериях и межворсинчатом пространстве приводит к снижению интенсивности газообмена между матерью и плодом. На ранних сроках гестации (до 22 нед) при недостаточно развитых механизмах саморегуляции плода (уменьшение количества клеток в гиперпластическую фазу клеточного роста) развивается симметричная форма задержки внутриутробного развития плода.
Во второй половине беременности ведущим патогенетическим звеном служит нарушение маточноплацентарного кровотока, которое приводит к хронической гипоксии и к задержке роста плода. На фоне хронической гипоксии происходит перераспределение плодового кровотока, направленное на обеспечение адекватного функционирования ЦНС. При этом основной поток артериальной крови направляется к головному мозгу плода — так называемый brain-sparin-effect. Клинически при этом формируется асимметричная форма задержки внутриутробного развития плода.
Задержка внутриутробного развития: виды, прогноз
Диагноз «задержка развития» ставится при выявлении внутриутробного недоразвития физических параметров плода. При сильном недоразвитии плод погибает. Если патологии совмещаются с жизнью, то «маловесные» малыши рождаются недоношенными — до 37 недель. Менее 10% детей с ЗВРП имеют шанс родиться в нормальные сроки.Возможны две формы задержки ВРП: симметричная и асимметричная.
- Симметричная форма: дефицит массы тела сочетается с недостаточность длины роста и недоразвитием окружности головы.
- Асимметричная форма: дефицит массы тела наблюдается при нормальных показателях роста и окружности головы. Эта форма встречается чаще.
Задержка внутриутробного развития может иметь разную тяжесть:
- I степень — развитие плода отстает на 2 недели;
- II степень — задержка развития на 2-4 нед;
- III степень — плод отстает в развитии свыше 4-х недель.
Причины СЗРП
Выделяют несколько факторов риска развития этой патологии:
Со стороны женщины:
- возраст матери (менее 17 лет и более 30 лет);
- работа на вредном производстве;
- проживание в экологически неблагоприятном районе;
- вредные привычки;
- стрессы;
- масса тела менее 50 кг;
- тяжелые хронические заболевания сердца, печени, почек, легких;
- эндокринная патология;
- инфекции;
- гинекологические заболевания.
Осложнения беременности, способные вызвать задержку роста плода:
- тяжелый затяжной токсикоз;
- гестоз;
- плацентарная недостаточность;
- внутриматочная инфекция;
- многоплодная беременность;
- пороки развития плода.
Точную причину задержки роста плода удается выяснить далеко не всегда. В большинстве случаев врачам приходится иметь дело уже со сформировавшейся проблемой. Оценка всех возможных факторов риска до наступления беременности или на ранних ее сроках позволяет предупредить СЗРП или по меньшей мере замедлить формирование этой патологии.
Многоводие
Многоводие — это увеличение объема амниотической жидкости (ИАР> 20-25). Частота многоводие составляет 2-3% всех беременностей.
Этиология. Многоводие ассоциируется с большим риском аномалий количества и структуры хромосом; врожденных пороков развития плода (анэнцефалия, другие дефекты нервной трубки, первичные нейромышечные заболевания, обструкция желудочно-кишечного тракта (атрезия пищевода и двенадцатиперстной кишки), неиммунная водянка плода); сахарным диабетом матери и многоплодной беременностью. При обструкции желудочно-кишечного тракта плод уменьшает или теряет возможность заглатывать амниотическую жидкость, что приводит к многоводие. Многоводие также связывают с риском пороков клапанов сердца, диафрагмальной грыжи, аритмий.
Но около 2/3 случаев многоводие остается идиопатическим, хотя считается, что «идиопатическое» многоводие сочетается с риском хромосомной анеуплоидии. У пациенток, страдающих сахарным диабетом, повышенный уровень глюкозы в крови может выступать в роли осмотического диуретика для плода и вызывать развитие многоводия.
Диагностика. Диагноз многоводие обычно подозревается при наружном акушерском обследовании (увеличение окружности живота, высоты дна матки) и подтверждается при ультразвуковом обследовании.
Ведение пациенток. Как и при маловодии, диагноз многоводие требует детальной оценки течения беременности. Многоводие является фактором риска преждевременных родов и преждевременного разрыва плодных оболочек вследствие перерастяжения матки и значительного увеличения маточного объема. Пациентки с многоводием также имеют увеличенный риск аномального предлежания плода должно быть установлено до начала родов.
В родах есть риск выпадения пупочного канатика, поэтому амниотомию следует выполнять только при плотно вставленной в таз головке плода. При амниотомии следует медленно выпускать околоплодные воды с целью профилактики преждевременной отслойки плаценты. При спонтанном разрыве плодных оболочек следует провести влагалищное исследование для уточнения предлежания плода и исключения диагноза выпадения пупочного канатика.
Роль плаценты в физическом развитии плода
Фетальный рост в значительной степени модулируется плацентарной функцией, ведь плацента отвечает за дыхание и питание младенца. Плацентарные нарушения приводят к критическим респираторным, печеночным и почечным нарушениям функции плода. В этом случае его рост и развитие затормаживаются.
Ранние проблемы с плацентой возникают из-за неполного вторжения трофобластов, что приводит к ремоделированию (патологическому изменению) миометрических артерий и уменьшению маточно-плацентарного кровотока, что обычно связано с преэклампсией (тяжелое состояние, сопровождающееся отеками, повышенным давлением и другими неприятными симптомами) и ограничением роста плода.Исследования показывают, что способность маточной плацентарной единицы поддерживать плод постепенно уменьшается. Одновременно происходит увеличение диаметра пупочной артерии, изменение скорости и объема кровотока в ответ на растущие потребности плода. Эти параметры фактически покрывают постепенно снижающуюся способность матоплацентарной системы удовлетворять требования для нормального роста и развития.
Диагностические мероприятия
Первичную диагностику ЗВУР проводит гинеколог при осмотре пациентке и обнаружении отклонений от норм высоты стояния дна матки. Для подтверждения диагноза врач направляет пациентку на УЗИ. При помощи исследования специалист определяет:
- насколько плод отстает от развития;
- в каком состоянии плацента;
- есть ли угроза прерывания беременности.

Дополнительно беременной назначают допплерометрию и кардиотокографию. Первый метод диагностики определяет скорость кровотока в плаценте и пуповине. Второй позволяет выявить отклонения в сердечной деятельности ребенка. Важным этапом диагностики является определение причины нарушений. Для этого проводят исследование крови матери по следующим направлениям:
- определение уровня ХГЧ и РАРР;
- измерение количества плацентарных гормонов;
- уровень гемоглобина;
- обнаружение инфекционных возбудителей.
Если выясняется, что нарушение развития плода связано с заболеванием матери, ее направляют на консультацию к узкопрофильным специалистам. Для устранения проблем может потребоваться инфекционист, кардиолог, иммунолог или эндокринолог.

Маловодие
Маловодие при отсутствии разрыва плодных оболочек ассоциируется с 40-кратным ростом перинатальной смертности. В известной степени это обстоятельство связано с тем, что редукция объема амниотической жидкости уменьшает защиту пупочного канатика плода, и он становится более восприимчивым к компрессии, что приводит к учащению случаев асфиксии плода. Маловодие также нередко ассоциировано с врожденными аномалиями развития плода, особенно урогенитальной системы, и ЗВУР плода.
Маловодие со второго триместра гестации приводит к развитию гипоплазии легких плода. При оценке состояния плода нередко обнаруживают нереактивный нестрессовый тест, а во время родов маловодие ассоциируется с такими осложнениями, как неблагоприятные децелерации сердечного ритма плода, выделение мекония. Итак, из-за гипоксии плода возрастает частота кесарева сечения.
Этиология. Маловодие может быть вызвано как уменьшением продукции амниотической жидкости, так и ее увеличенной потерей. Амниотическая жидкость продуцируется преимущественно почками и легкими плода. Резорбция амниотической жидкости происходит в плаценте; кроме того, плод глотает амниотическую жидкость. В некоторых случаях (при преждевременном разрыве плодных оболочек) амниотическая жидкость вытекает через влагалище. При недостаточности маточно-плацентарного кровотока (плацентарной недостаточности) развитие маловодие связан с тем, что плод не имеет достаточного объема циркулирующей крови или достаточного питания для поддержания почечного кровотока и адекватной клубочковой фильтрации.
Недостаточность маточно-плацентарного кровотока (плацентарная недостаточность) часто ассоциируется с задержкой внутриутробного развития и гипоксией плода. Гипоксия плода, в свою очередь, приводит к редукции объема плазмы и уменьшение синтеза гормона роста.
Врожденные аномалии урогенитальной системы плода могут приводить к уменьшению выработки мочи. Эти недостатки могут быть представлены агенезией почек (синдром Поттера), поликистозом почек или обструкцией урогенитального тракта.
Но наиболее частой причиной маловодие является преждевременный разрыв плодных оболочек. Даже при отсутствии жалоб по истечении жидкости из влагалища, у каждой пациентки с маловодием следует исключить возможность преждевременного разрыва плодных оболочек.
Диагностика. Диагноз маловодие можно заподозрить при уменьшении окружности живота и высоты дна матки соответственно гестациного возраста, но он должен быть подтвержден при ультразвуковом исследовании (АФИ
Выясняют наличие симптомов преждевременного разрыва плодных оболочек, особое внимание уделяется определению точного гестационного возраста и состояния плода (задержка внутриутробного роста, переношенность). Следовательно, при определении диагноза маловодие дальнейшим шагом будет выяснение его причины для осуществления лечения
Лечение. Ведение и лечение пациенток с маловодием имеет прямую зависимость от его причины
Если маловодие ассоциируется со ЗВУР плода, основное внимание уделяют объективной оценке состояния плода (причина ЗВУР, точный гестационный возраст, биофизический профиль, цветное допплеровское картирование кровотока). Индукцию родов обычно выполняют в случае, если плод доношенный или переношенный
При выявлении врожденных аномалий развития плода пациентки должны быть консультированы генетиком. В этом случае способ и срок родоразрешения обсуждается вместе с неонатологами и детскими хирургами. При глубокой недоношенности и невыясненной причине маловодия обычно избирается выжидательная тактика с частым повторением тестов антенатальной диагностики.
При разрыве плодных оболочек в сроке доношенной беременности и отсутствии родовой деятельности проводится индукция родов. При наличии мекония в околоплодных водах или при неблагоприятных децелерациях ЧСС плода рекомендуется амниоинфузия (введение физиологического раствора в амниотическую полость с помощью специального катетера).
Профилактика
Рассматривая причины и последствия задержки внутриутробного развития плода, хочется отметить, что эту проблему легче предупредить, чем лечить. Ничего сложного в этом нет, просто нужно тщательно планировать беременность и пройти необходимое обследование за несколько месяцев. Обязательно пролечите очаги хронической инфекции. Это могут быть почки и мочевой пузырь, зубы, откажитесь от вредных привычек.
Чем раньше вы встанете на учет, тем лучше. Врач будет регулярно осматривать и давать рекомендации, что позволит избежать многих проблем. Кроме того, он может заметить любое заболевание на самых ранних его этапах и назначить лечение. Это позволит избежать негативного воздействия на плод.
Полноценное питание и отдых – это самые эффективные средства для профилактики ЗВУРП. Женщине нужно обязательно спать по 8 часов ночью и желательно 1-2 часа днем. Если спать не хочется, то нужно просто пожелать и послушать музыку. Во время беременности нужно обязательно принимать специальные витаминно-минеральные добавки, согласованные с лечащим врачом.
Причины задержки развития плода
Очень важный аспект, влияющий на перспективы развития ребенка – нахождение причины проблемы во время диагностики IUGR. Определение причины внутриутробного торможения роста плода дает возможность смягчить его влияние на развивающийся плод и, следовательно, обеспечить его правильное развитие.
Однако это не всегда возможно, несмотря на наличие современных диагностических тестов. В таких случаях, если сроки позволяют, а задержка развития очень велика женщина может сделать аборт.
Причины IUGR можно разделить на четыре группы:
- Факторы плода: инфекция, порок сердца, дефекты, хромосомные расстройства, многоплодная беременность;
- Материнские факторы: сердечно-сосудистые заболевания – гипертония, заболевания почек, ацидоз, анемия, повышение температуры тела, диабет, курение, употребление алкоголя, наркотики, неправильное употребление лекарств, низкий социальный статус, иммунный фактор (антифосфолипидный синдром);
- Плацентарные факторыпреждевременное отделение плаценты, воспаление, плацентарные кисты, тромбоз, аномальные прикрепления пуповины
- Маточные факторы: нарушения кровотока, миома, нарушения соединительной ткани, патологическое строение матки.
ЭТИОЛОГИЯ ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА
Факторы риска, способствующие задержке роста плода:
· социальнобытовые (возраст менее 17 и более 30 лет, беременность вне брака, профессиональные вредности, тяжёлый физический труд, эмоциональное перенапряжение, курение, алкоголизм, наркомания, масса тела матери менее 50 кг);
· соматические (хронические специфические и неспецифические инфекции, экстрагенитальные заболевания);
· акушерскогинекологические (инфантилизм, нарушения менструальной функции, первичное бесплодие, гинекологические заболевания, аномалии матки, невынашивание беременности в анамнезе, осложнённое течение предшествующих беременности и родов);
· факторы, связанные с настоящей беременностью (токсикозы, гестоз, угроза прерывания беременности, многоплодие);
· плодовые (конституциональные, наследственные синдромы, внутриутробные инфекции, аномалии развития плода).
В чем опасность?
Не соответствующее срокам развитие плода считается серьезной патологией. В большинстве случаев оно сказывается на физических параметрах новорожденного. Малыш рождается с маленьким весом. Однако основная опасность ЗРП заключается в том, что при игнорировании проблемы у плода развиваются патологии, которые выражаются во врожденных заболеваниях или приводят к внутриутробной гибели.
Наиболее опасна ЗВРП в начале беременности. В этот период происходит закладка всех органов и систем. Нарушения в развитии могут иметь необратимые последствия и сказаться на дальнейшем протекании беременности. Большинство детей с ЗВУР рождаются преждевременно.
ЧИТАЕМ ТАКЖЕ: Гинипрал: инструкция по применению при беременности
Увеличивается риск осложнения в родах. Малыши страдают от гипоксии и асфиксии. После рождения дети долго адаптируются к внешней среде и медленно набирают вес. Новорожденные с маленьким весом чаще страдают от желтушки. В процессе взросления малыши часто болеют, у них повышен риск развития следующих патологий:
- сердечно-сосудистых заболеваний;
- избыточного веса;
- сахарного диабета;
- гипертонии;
- анемии.
Современные подходы к терапии СЗРП
- Важным условием выбора правильной тактики лечения является определение причин развития СЗРП. Хронические заболевания должны быть компенсированы до начала лечения патологии.
- Затем решаются проблемы плацентарной недостаточности. Ведущая роль в патогенезе СЗРП отводится ПН, что и определяет развитие терапевтических подходов, направленных на улучшение работы комплекса мать-плацента-плод и воздействия на маточно-плацентарный кровоток и метаболические процессы:
- Физические методы:
- электрорелаксация матки — воздействии на матку через органоспецифические зоны кожи и непосредственно на миометрий через электроды на передней брюшной стенке и на пояснично-крестцовой области. Курс лечения — от 1 до 3 процедур. Не применяется при отслойках проценты и кровотечениях;
- электрофорез с магнием — воздействие постоянного электрического тока и вводимого с его помощью препарата магния через кожную зону живота за 10–15 процедур;
- электроанальгезия через терапию импульсными токами за 10 часовых процедур способна нормализовать сон и успокоить излишние волнения беременной женщины. Ценится за то, что позволяет уменьшить объём медикаментов или вовсе отказаться от успокоительных средств.
- Для нормализации микроциркуляции, склонности к тромбозам и повышенной свёртываемости крови применяют:
- растворы лекарств:
- Инстенон способен снижать сократительную активность миометрия, что также положительно влияет на плацентарный кровоток
- Гексобендин избирательно стимулирует обмен веществ в результате повышения утилизации глюкозы и кислорода вследствие активации анаэробного гликолиза в условиях гипоксии;
- Инфузия растворов, содержащих озон, приводит к мобилизации гуморального и клеточного звеньев противоинфекционной защиты. При инфузии растворенного озона содержание кислорода в крови возрастает на 13%;
- антикоагулянты — это препараты, которые назначаются для лечения и профилактики венозного тромбоза, а также предотвращения осложнений фибрилляции предсердий. Например, Гепарин;
- антиагреганты — подавляют выработку тромбоксана и назначаются для профилактики инсульта и инфаркта. Препараты этого типа сдерживают склеивание тромбоцитов и формирование тромбов. Например, Пентоксифиллин, Курантил, Актовегин. При СЗРП применение актовегина позволяет сократить степень задержки роста плода на 52%;
- уретонизирующие препараты — Синегин.
- растворы лекарств:
- К средствам, улучшающим метаболизм в плаценте и газообмен, удовлетворение потребности в кислороде относятся:
- оксигенотерапия или кислородотерапия;
- гипербарическая оксигенация — это процедура, действие которой направлено на обогащение всех клеток организма кислородом через искусственное повышение артериального давления, за счёт чего кислород быстрее проникает в клетки крови;
- витаминотерапия с восполнением основных необходимых веществ:
- кокарбоксилаза (100 мг в сутки на протяжении 10—15 дней);
- токоферола ацетат (по 100 мг в сутки на протяжении 7—10 дней);
- аскорбиновая кислота (по 0,1 г 3 раза в сутки на протяжении 2 недель);
- фолиевая кислота и другие витамины группы В;
- препараты железа (Ферроплекс, Прегневит) назначают по 1 таблетке 3 раза в сутки для нормализации гемоглобина.
- нестероидные анаболические средства — Цитрамон, Ибупрофен для обезболивания и излечения от головной боли;
- для ликвидации нарушений обмена фосфолипидов между материнским организмом и плодом и улучшения созревания сурфактантной системы лёгких плода используют Эссенциале по 2 капсулы 3 раза в сутки на протяжении 2—3 нед.
- Физические методы:
- Остаётся «резервный» путь терапии — повысить адаптивные возможности тканей в условиях сниженного снабжения кислородом и питательными веществами. Одним из возможных путей коррекции СЗРП, которому в последнее время уделяется много внимания, является применение ноотропных препаратов, например, Пирацетама для улучшения мозгового кровообращения и обменных процессов, восстановления при мозговых нарушениях после гипоксии.
- Коррекция диеты с увеличением доли молочных и мясных продуктов на 50%, чтобы обеспечить рост мышц.
- Изменение режима дня с увеличением продолжительности прогулок и времени отдыха.
Не стоит выискивать в своей беременности признаки отклонений. Вовремя проходите обязательные скрининги, а об остальном позаботятся врачи, назначив при необходимости дополнительные исследования. Действия, зависящие от беременной женщины, должны быть направлены на организацию своего правильного питания и своевременного отдыха.
Многоплодная беременность
Если оплодотворенная яйцеклетка разделяется на две делимые клетки, образуются монозиготные, или однояйцевые, идентичные близнецы. Если во время овуляции освобождаются две яйцеклетки и обе оплодотворяются, образуются дизиготные, родственные близнецы.
Суперфекундация — оплодотворение двух яйцеклеток в одном менструальном цикле двумя сперматозоидами (в течение двух раздельных половых актов).
Суперфетация — две яйцеклетки оплодотворяются течение различных менструальных циклов, то есть вторая овуляция наступает после наступления первой беременности, такие факты являются редкими.
Без вспомогательных репродуктивных технологий частота многоплодной беременности в популяции составляет около 1: 80-1: 100 беременностей, причем 30% из них есть монозиготными. Естественная частота троен значительно меньше (1: 7000-1: 8000 беременностей). Начиная с 1990, прогресс новейших репродуктивных технологий (стимуляция овуляции и суперовуляции, фертилизация ш юииго) способствует росту частоты многоплодной беременности. Так, применение кломифена увеличивает риск многоплодной беременности до 7¬13%, индукция суперовуляции — до 25-30% и применения хорионического гонадотропина — до 16-40%.
Ведение беременности и родов. Учитывая значительное количество осложнений, многоплодная беременность считается состоянием высокого риска в акушерстве и требует внимательного ведения пациентки акушером-гинекологом, перинатологом и неонатологом
Кроме антенатального ухода и профилактики осложнений беременности, важное значение при многоплодной беременности имеют способ и срок родоразрешения
Ведение беременных начинается с ультразвуковой верификации диагноза, определения конкордантности (равномерности) развития близнецов, объема амниотической жидкости. Дискордантными развитие диагностируется при отставании развития и плода> 20%. В III триместре гестации проводят серийные ультразвуковые исследования, биофизический профиль и нестрессовый тест. Пациентки подсчитывают ежедневное количество движений плодов.
Уменьшение количества движений может свидетельствовать о маловодии одного из плодов. При признаках водянки плода выполняют кесарево сечение. При многоводии может быть использован лечебный амниоцентез (амниоредукция) для уменьшения растяжения матки. При амниоцентезе следует медленно выпускать околоплодные воды для предотвращения преждевременного отслойке плаценты.
Опасность СЗРП для развития плода, возможные последствия
Если малыш «недоедает» кислорода и необходимых веществ в утробе матери, то возможны такие осложнения:
- гипоксия — пороки и замедление развития плода из-за недостатка поступления кислорода к его тканям и органам;
- замирание беременности — форма невынашивания беременности, вызванная гормональными сбоями, генетическими нарушениями, инфекциями, с внезапной остановкой роста и последующей гибелью плода, чаще всего в такие периоды беременности:
- 1 период ― 3 и 4 недели;
- 2 период ― 7–11 недели;
- 3 период ― 16, 18 недели.
- СЗРП обусловливает высокие показатели заболеваемости и смертности среди недоношенных детей;
- в структуре перинатальных потерь около 20% составляют нераспознанные случаи СЗРП.
Как формируется ЗВУР?
Всю беременность малыш питается глюкозой, витаминами и другими элементами, «дышит» растворенным в крови кислородом за счет бесперебойных поставок плацентой этих веществ из тела матери. Плацента — уникальный орган, возникающий только при беременности для того, чтобы осуществлять сообщение между матерью и крохой в обоих направлениях. Она фильтрует опасные соединения, что могут попадать к плоду, выводит продукты метаболизма, доставляет кислород из эритроцитов крови матери и все необходимые для роста вещества, при этом, не смешивая плодовую и материнскую кровь между собой.
Если по каким-то причинам плацента не может полностью справиться со своими функциями, формируется особая патология – ФПН (фетоплацентарная недостаточность). Она постепенно формирует состояние, когда плод получает все меньшие и меньшие объемы кислорода, а также «голодает» в силу нехватки аминокислот, углеводных и жировых молекул. Это приводит к замедлению его ростовых показателей и прибавок массы.
Важно
Если плод по срокам отстает от нормативов, регламентированных результатами УЗИ, специалисты выставляют его гипотрофию, наличие ЗВУР. Такой термин не значит, то это заболевание, скорее это осложнение беременности, возникающее под влиянием различных негативных факторов, влияющих на строение и функции плаценты.
Профилактика внутриутробного торможения роста плода
Важный элемент профилактики задержки внутриутробного развития – предотвращение и устранение факторов, ведущих к этой проблеме. Женщина должна постоянно контролировать гипертонию, диабет, отказаться от курения, употребления алкоголя
Важно своевременно диагностировать и лечить инфекции и анемию
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Переношенная беременность
Переношенная беременность — это беременность, которая продолжается более 42 нед гестационного возраста или более 294 дней, считая с первого дня последней менструации. Частота переношенной беременности колеблется от 3 до 10% случаев. Переношенная беременность остается сложной акушерской проблемой, потому что сопровождается ростом риска макросомии плода, маловодие, аспирации мекония, антенатальной смерти плода и синдрома перезрелости новорожденного. Риск для матери при переношенной беременности возрастает в связи с почти двукратным увеличением частоты кесарева сечения и макросомии плода. Многочисленные исследования свидетельствуют о существенном росте этих осложнений при увеличении срока беременности более 40-41 нед.
Диагностика. Как уже отмечалось, диагностика переношенной беременности базируется на точном определении гестационного возраста плода. Ошибка в определении гестационного возраста при ультразвуковом исследовании в конце беременности может составлять 3 нед.
Ведение беременности и родов. Тактика ведения беременности при подозрении на перенашивание заключается в увеличении частоты антенатальных визитов или госпитализации, антенатальной оценке состояния плода путем частого проведения стрессовой и стрессовых тестов, оценки биофизического профиля или объема амниотической жидкости, подготовке к индукции родов.
Алгоритм действий врача при переношенной беременности такой:
1. По истечении 40 нед гестации беременной назначают нестрессовый тест (НСТ); при неопределенном состоянии плода проводят индукцию родов.
2. В течение 41-й недели исследуют биофизический профиль плода (БПП) с последующим контролем НСТ, или модифицированный биофизический профиль плода, который включает НСТ и определение объема амниотической жидкости. При неопределенном состоянии плода или зрелости шейки матки (по шкале Бишопа> 6 баллов) выполняют индукцию родов.
3. На 42-й неделе гестации независимо от состояния шейки матки проводится индукция родов.
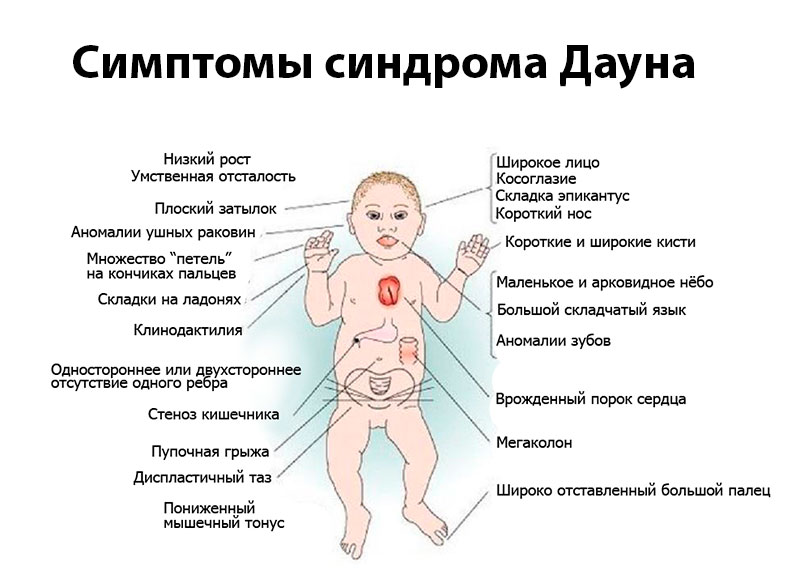
Симптомы синдрома Дауна
У детей, страдающих даунизмом, отмечается заторможенность физического и умственного развития. Если рассматривать фото детей с синдромом Дауна, то невооруженным взглядом можно заметить особенности их внешности:
- Брахицефалия (слишком укороченный череп), часто сопровождается плоским затылком;
- складка кожи на шее у новорожденных;
- короткая и широкая шея;
- плоское лицо, на котором слабо выделяются нос, рот, надбровные дуги и тд;
- практически плоская переносица;
- увеличенные глаза, часто встречается косоглазие;
- укороченные конечности заметно не соответствуют величине тела;
- небольшая длина кисти, вызванная недоразвитостью средних пальцев рук;
- искривленная форма мизинца;
- поперечная ладонная складка;
- развитый эпикантус (складка кожи около угла глаза).
Некоторые из этих характеристик можно увидеть у ещё не рожденного малыша на УЗИ. Однако с точностью определить наличие синдрома Дауна по УЗИ невозможно. Для этого врач должен назначить более серьезные процедуры исследования, как например, неинвазивную пренатальную диагностику.
Нарушение нормального функционирования систем организма также порождает некоторые особенности. В частности, у больных нередко наблюдается гиперподвижность суставов и недостаточный мышечный тонус. Данные состояния наблюдаются примерно в 80% случаев. Из-за увеличенного языка (макроглоссии) и своеобразного строения неба рот больного всегда приоткрыт. Мышцы лица не способны удерживать губы в закрытом положении. В 65 % случаев выявляются аномалии зубов.
Характерные черты умственного развития:
- Заметное отставание в развитии. Даже при своевременном комплексном лечении задержки в развитии будут всё заметнее с возрастом. Развитие умственных способностей, в большинстве случаев, остается на уровне семилетнего ребенка. В редких случаях интеллект достигает более высокого уровня.
- Небольшой словарный запас. Кроме того, что пациенты с данной аномалией невнятно говорят, отмечается довольно скудный набор используемых речевых конструкций.
- Отсутствие способностей к абстрактному мышлению. Таким детям легче понимать и анализировать только то, что они видят непосредственно перед глазами, представить какую-то ситуацию или пофантазировать для них уже проблематично.
- Низкая концентрация внимания. Ребенку тяжело сфокусироваться на какой-либо задаче, достаточно быстро они начинают отвлекаться.
Синдром Дауна — это практически единственная хромосомная аномалия, когда диагноз можно поставить клинически, то есть, ориентируясь только на внешние признаки. Однако в любом случае необходимо будет провести кариотипирование, чтобы определить форму синдрома.
Помимо наличия самого синдрома Дауна у больных практически всегда отмечается ряд других проблем со здоровьем. Носители данной хромосомной аномалии очень часто сталкиваются с недугами кардиологического характера. Врожденные пороки сердца отмечаются приблизительно в 40% случаев. Нарушение биологических процессов влечет за собой также раннее развитие катаракты, с которым сталкиваются две трети больных старше восьми лет. При синдроме Дауна значительно увеличивается риск развития болезни Альцгеймера и появления острого миелоидного лейкоза. У пациентов с данной патологией часто имеются отклонения в работе пищеварительного тракта. Рекомендуются регулярные обследования у гастроэнтеролога и кардиолога.
Простудные заболевания, ОРВИ и пневмонии – регулярные спутники больного синдромом Дауна. Это объясняется ослабленной иммунной системой организма.
Появление лишней хромосомы в организме вызывает также нарушение обмена веществ, что приводит к неисправному функционированию внутренних органов (заболевания щитовидной железы, нарушения зрения, слуха и т.д).
Надо заметить, что результаты некоторых исследований указывают на то, что люди, являющиеся носителями этой хромосомной аномалии, имеют относительно невысокую частоту возникновения злокачественных опухолей в организме. Однако накопленная на сегодняшний день информация относительно данного медицинского вопроса не позволяет с уверенностью говорить о причинах такой взаимосвязи.
Лечение СЗРП
Обычно терапия направлена на устранение инфекций, хронических заболеваний, нормализацию маточно-плацентарного кровотока, расслабление мускулатуры матки. Женщине проводят ультразвуковое исследование каждые 7-14 дней, а также допплерографию. Каждые три-пять дней наблюдают за маточно-плацентарным кровотоком с помощью кардиотокографии.
Если речь идет о первой степени синдрома задержки развития плода, то в большинстве случаев прогноз лечения успешный, и опасности для матери и ребенка нет. Когда же речь идет о третьей степени патологии, то на основе наблюдений доктор может принимать решение о необходимости срочного родоразрешения или его проведении путем кесарева сечения.
СЗРП не стоит воспринимать как приговор. Тем более если речь идет о первой степени патологии. Выполняя врачебные рекомендации четко и безоговорочно, женщина может родить здорового ребенка.